Панкреатит |
||
 |
 |
Оглавление
|
ПанкреатитПанкреатит (pancreatitis; греческий pankreas, pankreatos поджелудочная железа + -itis) — воспаление поджелудочной железы. В клинические, практике встречаются две основные формы заболевания — острый и хронический Панкреатит Оглавление Особенности острого панкреатита в пожилом и старческом возрасте Особенности острого панкреатита у детей Особенности хронического панкреатита в пожилом и старческом возрасте Острый панкреатитОстрый Панкреатит— воспалительно-некротическое поражение поджелудочной железы, развивающееся в результате ферментативного аутолиза, или самопереваривания. КлассификацияПредложено свыше 40 классификаций острого Панкреатит V Всероссийский съезд хирургов в 1978 год рекомендовал пользоваться следующей классификацией острого Панкреатит: 1) отёчный Панкреатит; 2) жировой панкреонекроз; 3) геморрагический панкреонекроз; 4) гнойный Панкреатит Эта классификация , основанная на морфологический принципе, не отражает другие аспекты заболевания, имеющие важное значение для лечебный тактики. Для более точной оценки клинические, течения необходимо выделить три фазы заболевания: 1) фаза энзимной токсемии; 2) фаза временной ремиссии; 3) фаза секвестрации и гнойных осложнений. При осложнённом течении Панкреатит необходимо оценить распространённость перитонита и характер выпота в брюшинной полости. При распространении процесса на забрюшинную клетчатку следует выяснить степень поражения её. Кроме того, нужно учитывать степень поражения ткани поджелудочной железы, которое может носить ограниченный, субтотальный или тотальный характер. При жировом панкреонекрозе очаги некроза на поверхности железы могут иметь очаговый или сливной характер. |
История
В 1841 год Тульп (N. Tulp) сообщил об абсцессе поджелудочной железы, обнаруженном при вскрытии больного, умершего при симптомах острого живота. Клебс (Е. Klebs) в 1870 год выделил острый Панкреатит как отдельное заболевание. Фитц (R. Н. Fitz) в 1889 год сделал сообщение о том, что он распознал острый Панкреатит при жизни больного. Этот диагноз затем был подтверждён при лапаротомии и аутопсии.
Первую успешную операцию при остром Панкреатит выполнил в 1890 год Холстед (W. S. Halsted).
Первые монографии о хирургических заболеваниях поджелудочной железы опубликовали А. В. Мартынов в 1897 год, а затем в 1898 год Керте (W. Korte), впервые успешно вскрывший абсцесс поджелудочной железы и рекомендовавший активную хирургическую тактику при панкреонекрозе.
Статистика
До 50-х годы 20 век острый Панкреатит считали редким заболеванием, обнаруживаемым лишь во время операции или при аутопсии. По данным В. М. Воскресенского (1951), отечественными учёными с 1892 по 1941 год описано всего 200 больных острым Панкреатит С середины 50-х годы наряду с улучшением диагностики заболевания отмечается увеличение заболеваемости острым Панкреатит При этом, по данным B. C. Маята и Ю. А. Нестеренко (1980), особенно характерен рост числа больных с деструктивными формами заболевания. Среди острых хирургических заболеваний органов брюшной полости Панкреатит занимает по частоте третье место после острого аппендицита и острого холецистита. По данным Г. Н. Акжигитова (1974), острый Панкреатит составляет 0,47% всех соматических заболеваний и 11,8% всех хирургических заболеваний. Среди больных женщин было 80,4%, мужчин — 19,6%. У больных с панкреонекрозом соотношение мужчин и женщин составляет 1 : 1. Мужчины в возрасте до 40 лет страдают Панкреатит в 2 раза чаще, чем женщины.
Этиология
Острый Панкреатит является полиэтиологическим заболеванием, возникающим вследствие повреждения ацинозных клеток поджелудочной железы, гиперсекреции панкреатического сока и затруднения оттока его с развитием острой гипертензии в протоках поджелудочной железы (панкреатических протоках), что может привести к активации ферментов в самой железе и развитию острого Панкреатит
Повреждение ацинозных клеток может происходить при закрытой и открытой травме живота, оперативных вмешательствах на органах брюшной полости, остро возникающих расстройствах кровообращения в поджелудочной железе (перевязка, тромбоз, эмболия, сдавление сосудов и другие), экзогенных интоксикациях (щелочами, кислотами и другие) тяжёлых аллергических реакциях, значительных алиментарных нарушениях и другие.
Роль заболеваний желчных протоков в генезе острого Панкреатит общепризнана. Лансеро (Е. Lancereaux, 1899) высказал гипотезу о развитии острого Панкреатит вследствие забрасывания желчи в проток поджелудочной железы.
Острая желчно-панкреатическая протоковая гипертензия и рефлюкс желчи в протоки поджелудочной железы легко возникают при наличии общей ампулы для общего желчного протока и протока поджелудочной железы в случае внезапной блокады устья большого фатерова соска (сосочка двенадцатиперстной кишки), например, желчным камнем, и другие. По мнению Е. В. Смирнова с сотрудники (1966), К. Д. Тоскина (1966) и др., помимо билиарно-панкреатического рефлюкса (смотри полный свод знаний), причиной возникновения острого Панкреатит может оказаться и дуоденопанкреатический рефлюкс. Если в первом случае панкреатические ферменты активируются желчью (смотри полный свод знаний), то во втором их активатором является энтеропептидаза. Затекание дуоденального содержимого в протоки поджелудочной железы оказывается возможным при зиянии большого сосочка двенадцатиперстной кишки и повышении внутри-дуоденального давления.
Экспериментальные исследования Н. К. Пермякова с сотрудники (1973) показали, что как избыточное употребление пищи, особенно жиров и углеводов, так и её недостаток, особенно белков, приводит к повреждению ультраструктур ацинозных клеток даже в условиях ненарушенного оттока панкреатического секрета и способствует развитию первично-ацинозной формы Панкреатит (метаболического Панкреатит).
Роль алиментарного фактора в развитии острого Панкреатит возрастает при приёме избыточного количества сокогонной пищи в условиях нарушения оттока панкреатического сока.
В этиологии острого Панкреатит в ряде случаев могут играть роль и другие факторы: эндокринные нарушения (гиперпаратиреоидоз, беременность, длительное лечение кортикостероидами и др.), врождённое или приобретённое нарушение жирового обмена (резко выраженная гиперлипемия), некоторые инфекционные болезни (вирусный паротит и вирусный гепатит).
К предрасполагающим факторам относят аллергию. Ещё Панкреатит Д. Соловое в 1937 год объяснял происхождение панкреонекроза гиперергическим воспалением сосудов поджелудочной железы.
Впоследствии было доказано, что путём сенсибилизации животных чужеродными белками или бактерийными токсинами можно воспроизвести острый Панкреатит во всех фазах.
М. Н. Молоденков (1964) вызывал острый Панкреатит, перевязывая протоки поджелудочной железы после сенсибилизации кроликов четырёхкратным подкожным введением нормальной лошадиной сыворотки.
В. В. Чаплинский и А. И. Гнатышак (1972) воспроизвели острый Панкреатит у собак путём сенсибилизации организма чужеродным белком и введения на этом фоне разрешающего экзогенного (пищевого) и эндогенного (метаболитного) аллергенов. Однако многочисленные модели аллергического Панкреатит далеко не идентичны аналогичному заболеванию у человека.
По данным В. И. Филина с сотрудники (1973), Г. Н. Акжигитова (1974), у больных, поступающих в хирургические стационары, наиболее часто развитию острого Панкреатит нетравматического происхождения способствуют заболевания желчных протоков п других органов пищеварения, заболевания сердечно-сосудистой системы, алиментарные нарушения, злоупотребление алкоголем и другие.
Патогенез
Наибольшее распространение получила ферментативная теория патогенеза острого Панкреатит
Активация собственных ферментов поджелудочной железы (трипсина, химотрипсина, эластазы, липазы, фосфолипазы и другие) в условиях повышенной функции, затруднённого оттока панкреатического секрета и последующее ферментативное поражение ткани железы в виде отёка и некроза (жирового, геморрагического, смешанного) являются наиболее характерным звеном в патогенезе острого Панкреатит
Этот процесс в поджелудочной железе идёт по типу цепной реакции и начинается обычно с выделения из повреждённых клеток паренхимы железы цитокиназы. Под действием цитокиназы трипсиноген переходит в трипсин (смотри полный свод знаний). Панкреатический калликреин, активированный трипсином, действуя на кининоген, образует высокоактивный пептид — каллидин, который быстро превращается в брадикинин (смотри полный свод знаний: Медиаторы аллергических реакций). Брадикинин может образоваться и непосредственно из кининогена. Под действием трипсина из различных клеток поджелудочной железы освобождаются гистамин (смотри полный свод знаний) и серотонин (смотри полный свод знаний). Через лимфатические и кровеносные пути панкреатические ферменты попадают в общее кровяное русло. В крови трипсин активирует фактор Хагемана (смотри полный свод знаний: Свёртывающая система крови) и плазминоген и тем самым оказывает влияние на процессы гемокоагуляции и фибринолиза.
Первоначальные патологический изменения в поджелудочной железе и других органах проявляются выраженными сосудистыми изменениями: сужение, а затем расширение сосудов, резкое повышение проницаемости сосудистой стенки, замедление кровотока, выход жидкой части крови и даже форменных элементов из просвета сосудов в окружающие ткани. Появляются серозный, серозно-геморрагический, геморрагический отёк и даже массивные кровоизлияния в железе, забрюшинной клетчатке.
В условиях нарушенного местного кровообращения, тканевого обмена и непосредственного действия на клетки ферментов возникают очаги некроза паренхимы поджелудочной железы и окружающей её жировой ткани. Этому способствует тромбообразование, которое наиболее характерно для геморрагических форм Панкреатит Из разрушенных клеток освобождаются липазы (смотри полный свод знаний). Последние, особенно фосфолипаза А, гидролизируют жиры и фосфолипиды, обусловливая жировой некроз поджелудочной железы, а распространяясь током крови и лимфы, вызывают стеатонекрозы отдалённых органов.
Общие изменения в организме обусловлены в начале энзиматической (ферментативной), а затем тканевой (из очагов некроза) интоксикацией. В связи с генерализованным воздействием на сосудистое русло вазоактивных веществ очень быстро возникают значительные расстройства кровообращения на всех уровнях: тканевом, органном и системном. Циркуляторные расстройства во внутренних органах (сердце, лёгкие, печень и другие) приводят к дистрофическим, некробиотическим и даже явным некротическим изменениям в них, после чего развивается вторичное воспаление.
Значительная экссудация в ткани и полости, глубокие функционально-морфологические изменения внутренних органов и другие причины вызывают выраженные нарушения водно-электролитного, углеводного, белкового и жирового обмена.
Патологическая анатомия
Патологоанатомически в основе острого Панкреатит лежат первичные деструктивные изменения ацинусов, обусловленные внутриорганной (внутриклеточной) активацией вырабатываемых поджелудочной железой пищеварительных ферментов. Развивающийся ферментный аутолиз ацинозных клеток сопровождается образованием очагов некроза и асептического (абактериального) воспаления. Поэтому отнесение острого Панкреатит к группе воспалительных процессов весьма условно; термин «панкреонекроз» точнее отражает суть патологический процесса. Инф. воспаление железы, как правило, является осложнением панкреонекроза; оно развивается в поздних стадиях заболевания вследствие микробного инфицирования очагов некроза. Лишь изредка гнойный Панкреатит может наблюдаться при септикопиемии как сопутствующее поражение вследствие метастазирования гнойной инфекции.
Общепринятой патологоанатомической классификации Панкреатит не существует. Большинство патологоанатомов различают некротическую и геморрагически-интерстициальную формы острого Панкреатит, острый серозный, а также острый гнойный Панкреатит
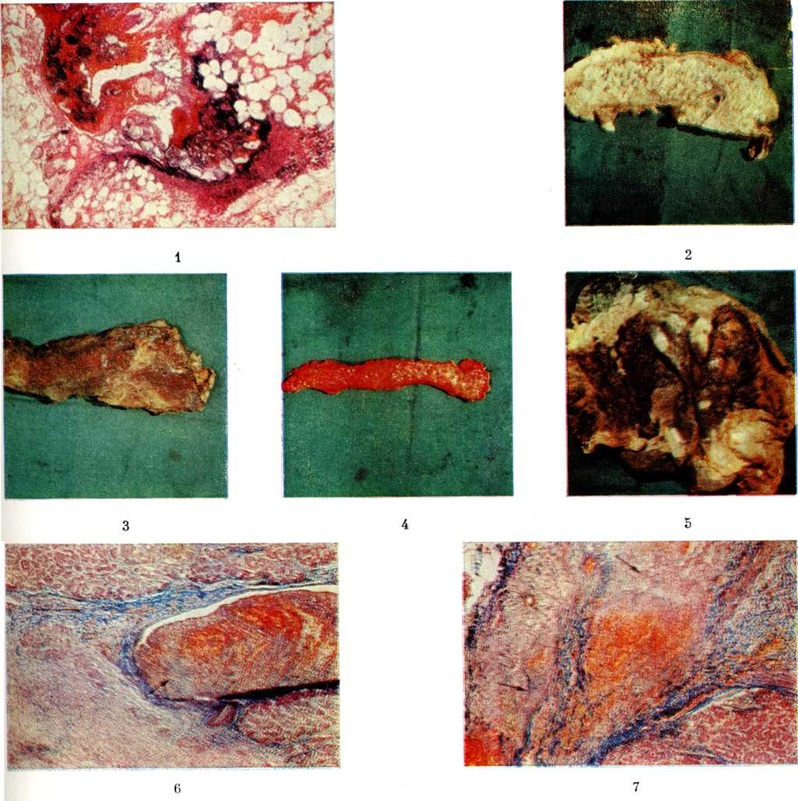
Острый серозный Панкреатит (острый отёк поджелудочной железы) чаще всего подвергается обратному развитию и лишь иногда переходит в деструктивную форму. Однако при молниеносном развитии заболевания смерть может наступить от ферментного шока в первые трое суток, когда деструкция железы ещё не наступила. Эти случаи трудны для патологоанатомической диагностики, так как макроскопические изменения поджелудочной железы (отёк) не соответствуют тяжести клинические, течения. О поражении железы могут свидетельствовать лишь немногочисленные жировые некрозы (смотри полный свод знаний), обнаруживаемые в окружающей клетчатке (цветной рисунок 1). Микроскопически при этом в самой железе, как правило, обнаруживаются изменения, соответствующие диффузно-очаговому Панкреатит (цветной рисунок 2). Подобное течение Панкреатит наблюдается, как правило, при хроническом алкоголизме.
Патологоанатомические изменения железы при геморрагически-некротическом Панкреатит (панкреонекрозе) зависят от масштабов поражения и продолжительности заболевания. Макроскопически в начальных фазах (1 — 3-и суток) железа значительно увеличена в объёме (цветной рисунок 3), уплотнена, поверхность разреза имеет гомогенный желатинозный вид, дольковая структура её строения стёрта, однако чётких очагов некроза ещё не видно. Только под париетальной брюшиной, покрывающей поджелудочную железу (так называемый капсула), в малом и большом сальниках, капсуле почек, брыжейке кишечника можно обнаружить рассеянные мелкие жёлтого цвета очаги жирового некроза в сочетании с серозным и серозно-геморрагическим выпотом в полости брюшины (цветной рисунок 4).
Макроскопический вид поджелудочной железы в срок 3—7 дней от начала заболевания зависит от распространённости панкреонекроза. По масштабам поражения панкреонекроз можно разделить на три группы: диффузно-очаговый, крупноочаговый, субтотальный (тотальный).
При диффузно-очаговом панкреонекрозе в эти сроки очаги некроза диаметром 0,2—1 сантиметров жёлтого или красноватого цвета, чётко отграничены от сохранившейся паренхимы железы. Микроскопически отмечается прогрессирующий склероз некротических участков, постепенный распад лейкоцитов и смена клеточного состава воспалительного инфильтрата лимфо-плазмоклеточными и гистиоцитарными элементами.
Очаги жирового некроза окружающей клетчатки или отсутствуют, или представлены в небольшом количестве. Капсула поджелудочной железы деструкции не подвергается.
В зонах поражения обнаруживается пролиферация мелких протоков, которая никогда не завершается регенерацией ацинусов. Исходом этой формы панкреонекроза является диффузно-очаговый фиброз и липоматоз поджелудочной железы.
При крупноочаговой форме Панкреатит образуется один или несколько очагов некроза размерами 2 × 3 — 3 × 4 сантиметров, имеющих в отличие от инфаркта неправильные очертания. Очаги некроза, как правило, жёлтого цвета и захватывают капсулу железы. Их эволюция, как и исходы заболевания, зависят от глубины поражения и локализации (головка, тело, хвост железы). Некроз хвоста железы чаще всего замещается фиброзной тканью. При некрозе тела и головки железы исход заболевания обусловлен степенью вторичных поражений стенок сосудов и крупных протоков. Крупные очаги некроза этой локализации нередко подвергаются диффузному расплавлению и секвестрации с образованием абсцесса (внутриорганного, сальниковой сумки) или ложной кисты (смотри полный свод знаний: Поджелудочная железа).
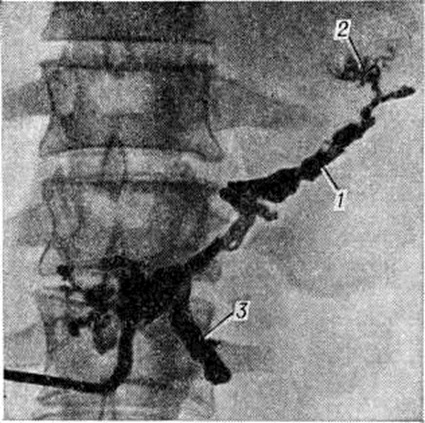
Полость кисты (цветной рисунок 5), как правило, связана с протоками железы, через которые происходит постоянный сброс секрета.
При прогрессирующих вариантах острого панкреатита первоначальная стадия серозного отёка поджелудочной железы очень рано сменяется стадией геморрагического некроза со значительным кровоизлиянием (цветной рисунок 7) в ткани или без него. Затем следует стадия расплавления и секвестрации некротических очагов поджелудочной железы и забрюшинной клетчатки. В последней стадии нередко возникает нагноение, которое имеет вначале асептический характер. Обратное развитие второй стадии и переход её в третью может осуществляться через этап образования массивного воспалительного инфильтрата в зоне железы, при котором в воспалительный процесс вовлекаются не только железа, но и пара-панкреатическая забрюшинная клетчатка, и соседние органы (желудок, двенадцатиперстная кишка, селезёнка и другие).
В большинстве случаев развитие острого Панкреатит останавливается на стадии отёка или некроза, не переходя в стадию секвестрации.
Если отёк и некроз поджелудочной железы и забрюшинной клетчатки при остром Панкреатит развиваются обычно в ближайшие часы заболевания, то расплавление некротических очагов начинается не ранее 3—5-го дня, а секвестрация — через 2—3 недель и позднее от начала заболевания.
Иногда гнойное воспаление железы приобретает диффузный характер. При этом лейкоцитарные инфильтраты распространяются в строме железы по типу флегмоны (флегмонозный Панкреатит), что обычно свидетельствует о присоединении инфекции.
Стенки абсцесса сальниковой сумки образуются за счёт органов, формирующих эту полость; серозные оболочки их подвергаются фиброзу. Склеротические процессы могут быть настолько интенсивны, что все полые органы верхней половины брюшной полости спаиваются в один конгломерат, затрудняющий лапаротомию. Этот конгломерат иногда принимают за опухоль. Содержимое абсцесса обычно представлено тканевым детритом, гноем и секретом поджелудочной железы. Дальнейшая эволюция абсцесса протекает в следующих основных вариантах: образование ложной кисты, эрозия стенок прилежащих органов (желудка, двенадцатиперстной, поперечной ободочной кишок) с образованием внутреннего свища, аррозия крупного артериального ствола с кровотечением в желудочно-кишечный тракт, прорыв в свободную брюшинную полость с развитием гнойного перитонита (см).
Тяжесть течения крупноочагового острого Панкреатит зависит также от масштабов жировых некрозов. При тяжёлых экстраорганных поражениях наблюдается расплавление забрюшинной клетчатки с последующим формированием пара-панкреатической флегмоны, распространяющейся затем по забрюшинному пространству.
Субтотальная (тотальная) форма Панкреатит обычно имеет характер геморрагического некроза и заканчивается расплавлением и секвестрацией железы с развитием осложнений, описанных выше.
Микроскопически уже в ранних фазах развития панкреонекроза обнаруживают, помимо интерстициального отёка, множественные очаги жирового некроза и некроза ацинусов, расположенных преимущественно по периферии долек поджелудочной железы. В очагах некроза закономерно выявляется тромбоз капилляров, венул и пристеночный тромбоз более крупных вен (цветной рисунок 6). Расстройства гемоциркуляции во внутриорганных венах сопровождаются обширными кровоизлияниями и геморрагическим пропитыванием паренхимы железы. Степень поражения венозного русла, по-видимому, в основном и определяет как геморрагический характер некроза, так и его масштабы.
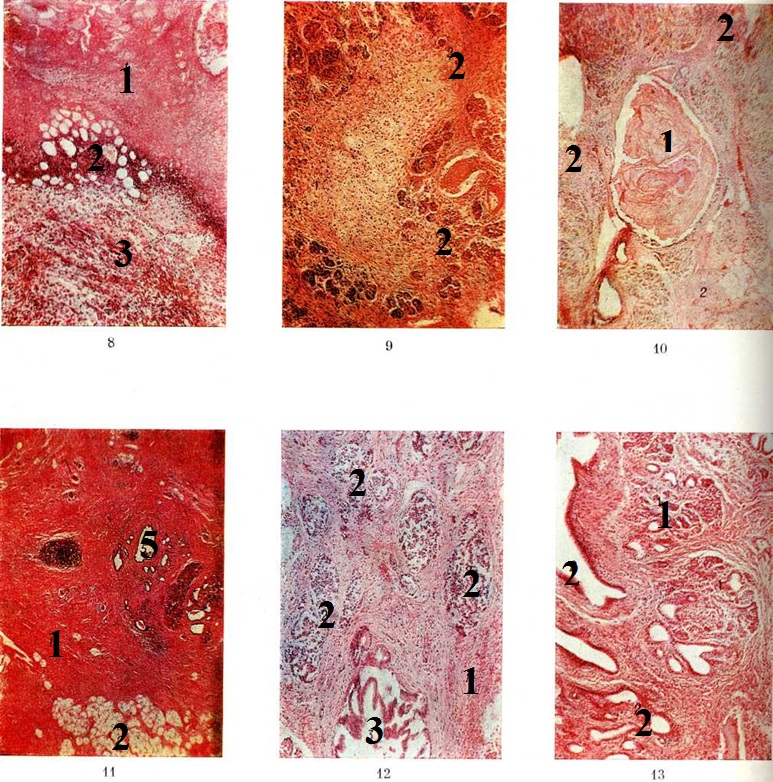
Нарушения проницаемости капилляров уже в первые 1—2 часа после деструкции ацинусов сопровождаются диапедезом лейкоцитов. В эти же сроки в отёчной строме появляется большое количество тучных клеток (лаброцитов), с которыми связана продукция биологически активных веществ, имеющих важное значение в развитии воспалительной реакции (смотри полный свод знаний: Воспаление). Через 1—2 суток вокруг очагов некроза возникает демаркационный вал (цветной рисунок 8), состоящий из лейкоцитов и ядерного детрита. В последующем в нем выявляются гистиоциты и лимфо-плазмоклеточные элементы. Особенностью эволюции панкреонекроза является быстрая активация фибробластов, сопровождающаяся интенсивным образованием коллагена с формированием соединительнотканных капсул и полей фиброза (цветной рисунок 9 —13).
При образовании кисты или абсцесса микроскопически их стенки представлены гиалинизированной фиброзной тканью с диффузно-очаговыми инфильтратами, состоящими из лимфоцитов, плазматических клеток и гистиоцитов. Внутренняя оболочка абсцесса обычно покрыта некротическим налётом и фибрином с лейкоцитарным детритом и отдельными сохранными лейкоцитами.
Электронно-микроскопические исследования поджелудочной железы, выполненные на различных моделях экспериментального Панкреатит, раскрывают инициальные фазы повреждения ацинозных клеток. Прогрессирующему аутолизу ацинусов, как правило, предшествует парциальный некроз ацинозных клеток с формированием большого количества аутофагосом, накоплением в цитоплазме многочисленных липидных вакуолей. Эти изменения сопровождаются значительной перестройкой функции ацинозных клеток, что проявляется сменой нормального для железы мерокринового типа секреции на апокриновый и микро-голокриновый, которым свойственна секвестрация апикальных отделов цитоплазмы вместе с гранулами секрета. Отмечается также своеобразное перебазирование гранул зимогена, содержащих весь набор синтезируемых пищеварительных ферментов, в базальные отделы цитоплазмы ацинозных клеток. При этом всякая деструкция базальной мембраны неизбежно приводит к парадоксальному выбросу секреторных гранул не в просвет канальца, а в интерстиций, откуда они могут резорбироваться в кровяное и лимфатических, русло. Резорбции секрета способствуют сопутствующие повреждения эндотелия капилляров и интенсивный отёк стромы. Описанные изменения сопровождаются быстрой активацией калликреин-трипсиновой системы и фосфолипазы А, что приводит к прогрессирующему аутолизу с образованием очагов асептического некроза.
Клиническая картина
Выраженная боль в верхней половине живота опоясывающего характера — ведущий и наиболее постоянный симптом острого Панкреатит В ряде случаев наблюдается иррадиация болей за грудину и в область сердца. Интенсивность боли связана с раздражением рецепторов, повышением давления в общем желчном протоке и протоках поджелудочной железы, химический воздействием трипсина.
Из-за резких болей пациенты беспокойны и постоянно меняют положение, не получая облегчения. Боли особенно выражены при теморрагическом панкреонекрозе, хотя сильные боли могут наблюдаться и при отёчной фазе Панкреатит. С наступлением некроза нервных окончаний интенсивность болей снижается, поэтому по интенсивности боли не всегда можно судить о степени поражения поджелудочной железы.
Тошнота и рвота — второй ведущий симптом острого Панкреатит. Рвота нередко мучительная, неукротимая, не приносящая облегчения. Обычно первые её порции содержат пищевые массы, последние — желчь и слизистое содержимое желудка. При деструктивном Панкреатит иногда вследствие возникновения острых язв желудка появляется примесь крови в рвотных массах (цвета кофейной гущи).
Кожа и слизистые оболочки при остром Панкреатит часто бледные, иногда с цианотичным оттенком. При тяжёлых формах заболевания кожа холодная, покрыта липким потом. Довольно часто острый Панкреатит сопровождается механической желтухой (смотри полный свод знаний), обусловленной обтурацией общего желчного протока желчными камнями или сдавлением его воспалительным инфильтратом в головке поджелудочной железы.
Описаны патогномоничные признаки при деструктивном Панкреатит— участки цианоза кожи или подкожных кровоизлияний вокруг пупка, на боковых областях живота, передней брюшной стенке, лице.
Температура тела, в первые часы заболевания нормальная или пониженная, с присоединением воспалительных явлений повышается. Высокая температура, не имеющая тенденции к снижению, нередко является признаком деструктивного Панкреатит, а позднее повышение температуры гектического характера — признаком гнойных осложнений (забрюшинная флегмона, абсцедирование).
В начале заболевания нередко наблюдается брадикардия, позже, при нарастании интоксикации, частота пульса обычно постепенно увеличивается. При отёчной форме острого Панкреатит возможна артериальная гипертензия, а при деструктивной — гипотония и даже коллапс (смотри полный свод знаний).
Осложнения
Можно выделить две группы осложнений острого Панкреатит: осложнения местные, связанные с повреждением поджелудочной железы, и осложнения, обусловленные общим воздействием заболевания на организм.
Общие осложнения: печёночно-почечная недостаточность, сепсис, механическая желтуха, психоз, сахарный диабет.
Местные осложнения: перитонит (отграниченный, распространённый); забрюшинная флегмона, абсцессы брюшной полости, сальниковой сумки; некрозы стенки желудка, поперечной ободочной кишки; панкреатические свищи внутренние и наружные; ложная киста поджелудочной железы; аррозивные кровотечения.
При отёчном Панкреатит осложнения наблюдаются редко. При деструктивном Панкреатит они возникают почти у каждого больного.
Печёночная недостаточность (смотри полный свод знаний) и почечная недостаточность (смотри полный свод знаний) обусловлены интоксикацией ферментативного и воспалительного генеза, гемодинамическими нарушениями, гипоксией и предшествующими нарушениями функционального .состояния печени и почек.
Острые нарушения психики обусловлены интоксикацией и чаще развиваются у лиц, злоупотреблявших алкоголем. Сахарный диабет (смотри полный свод знаний: Диабет сахарный) обычно возникает при деструктивном Панкреатит и разрушении всего или почти всего островкового аппарата поджелудочной железы, а у больных скрытым диабетом он может проявиться и при отёчном Панкреатит.
Диагноз
Физикальное исследование. Язык при остром Панкреатит обычно сухой, обложен белым или бурым налётом. При пальпации в первые часы заболевания живот резко болезненный в надчревной области, но относительно мягкий во всех отделах. Постепенно с развитием пареза желудочно-кишечные тракта живот увеличивается в размерах и не участвует в акте дыхания. Вначале вздутие брюшной стенки отмечается локально в надчревной области (симптом Боде), затем распространяется и на нижележащие области. Перистальтика резко ослаблена или не прослушивается, газы не отходят.
Ригидность передней брюшной .стенки в надчревной области, определяемая в проекции поджелудочной железы (симптом Керте), обнаруживается почти в 60% случаев. Острый Панкреатит может сопровождаться напряжением брюшной стенки, иногда до доскообразного характера. Симптом Щеткина — Блюмберга наблюдается реже, чем ригидность передней брюшной стенки. Симптом Мейо-Робсона (болезненность в реберно-позвоночном углу) слева отмечается при вовлечении в процесс хвостового отдела поджелудочной железы и справа — при поражении её головки.
Описаны и другие симптомы при остром Панкреатит, имеющие определённое диагностическое значение: симптом Воскресенского (исчезновение пульсации аорты в надчревной области), Раздольского (болезненность при перкуссии над поджелудочной железой), Кача (гиперестезия по околопозвоночной линии слева, соответственно сегментам ThVII—IX), Махова (гиперестезия выше пупка) и другие
Лабораторные методы исследования. Гематологические изменения обычно имеют место при деструктивных формах заболевания. У части больных выявляется гипохромная анемия, хотя, по данным В. В. Чаплинского, В. М. Лащевкера (1978) и др., при резком обезвоживании в первые двое суток может отмечаться эритроцитоз. Лейкоцитоз обнаруживают приблизительно у 60% больных. Характерны также нейтрофильный сдвиг влево за счёт увеличения незрелых форм, лимфопения, анэозинофилия, ускорение РОЭ. Из ферментов поджелудочной железы (амилаза, липаза, трипсин) практическое значение имеет определение амилазы мочи (смотри полный свод знаний: Вольгемута метод). Повышение её активности, достигающее 8192—32768 единиц (по методу Вольгемута, при котором нормальные показатели не превышают 16—128 единиц), отмечается более чем у 70% больных. Однако низкая активность фермента не исключает диагноз острого Панкреатит Она может быть обусловлена склеротическими изменениями или некрозом ацинозных клеток, почечной недостаточностью, ранним или, наоборот, поздним поступлением больного. При тяжёлом течении острого Панкреатит следует определять амилазу сыворотки крови, так как у ряда больных амилаза мочи может быть нормальной, а в крови резко повышенной и достигать 400— 500 единиц (по методу Смита—Роу, при котором нормальные показатели не превышают 100—120 единиц). Обычно повышается активность трипсина, а активность его ингибитора снижается. Определение активности липазы вследствие значительных колебаний её в норме имеет меньшую диагностическую ценность. По данным А. А. Шелагурова (1970), повышение активности ферментов поджелудочной железы в крови обнаруживается у 82,5—97,2% больных. При этом важно динамическое исследование активности ферментов.
В диагностике острого Панкреатит имеет значение также уровень билирубина крови, который при увеличении головки поджелудочной железы может повышаться.
Определение в крови концентрации ионов калия, натрия, кальция, а также сахара, общего белка и белковых фракций позволяет оценить тяжесть состояния больных и степень нарушения соответствующих видов обмена.
Изменения свёртывающей системы крови также зависят от формы заболевания. При отёчной форме и жировом панкреонекрозе, как правило, наблюдается гиперкоагуляция, при геморрагическом Панкреатит— гипокоагуляция. Почти всегда отмечается гиперфибриногенемия и повышение С-реактивного белка. По данным В. С. Савельева и соавторами (1973), Г. А. Буромской и соавторами (1979), изменения в калликреин-кининовой системе характеризуются снижением уровня кининогена, прекалликреина, ингибитора калликреина, которое наиболее выражено при деструктивном Панкреатит
Изменения показателей суточного и часового диуреза в известной мере зависят от тяжести поражения поджелудочной железы. Резкое снижение суточного и часового диуреза, анурия обычно наблюдаются при панкреонекрозе. У больных острым Панкреатит выявляются также протеинурия, микрогематурия, цилиндрурия.
Рентгенодиагностика. При обзорном рентгенологическое исследовании грудной клетки и брюшной полости обнаруживают высокое положение левой половины диафрагмы, ограничение её подвижности, накопление жидкости в левой плевральной полости, пневматоз желудка и двенадцатиперстной кишки, парез отдельных петель тощей кишки.
При контрастном рентгенологическое исследовании желудочно-кишечные тракта выявляют в связи с увеличением поджелудочной железы и отёком малого сальника и забрюшинной клетчатки смещение желудка кпереди, расширение двенадцатиперстной кишки, выпрямление медиального контура вертикальной её части, увеличение так называемый желудочно-ободочного расстояния.
Компьютерная томография (смотри полный свод знаний: Томография компьютерная) обнаруживает увеличение поджелудочной железы. При отёчной форме острого Панкреатит тень её имеет чёткие контуры. При геморрагическом, некротическом и гнойном Панкреатит очертания железы исчезают, а тень её становится интенсивной и неоднородной; иногда различимы полости абсцессов.
При целиакографии (смотри полный свод знаний) определяется усиленное кровенаполнение сосудов поджелудочной железы, увеличение её объёма, удлинение паренхиматозной фазы с неоднородностью тени железы. При панкреонекрозе В. И. Прокубовский (1975) отмечал ослабление или исчезновение тени внутриорганных сосудов поджелудочной железы, оттеснение вправо гастродуоденальной артерии, углообразную деформацию и оттеснение кверху общей печёночной артерии.
Специальные методы исследования. Ультразвуковая диагностика (смотри полный свод знаний) позволяет различать границы и структуру поджелудочной железы (очаговое и диффузное изменения). При интерстициальном Панкреатит выявляется увеличение размеров органа, сохраняется чёткая отграниченность его от окружающих тканей, появляется передаточная пульсация с аорты. При деструктивном Панкреатит поджелудочная железа теряет однородность, контуры её сливаются с окружающим фоном, обнаруживаются бесструктурные участки. При развитии псевдокисты определяется однородное образование с хорошо очерченной капсулой, оттесняющее соседние органы. При наличии выпота в брюшной полости эхолокация позволяет определить его уже в количестве 200 миллилитров.
При гастроскопии (смотри полный свод знаний) и дуоденоскопии (смотри полный свод знаний), производимых обычно в трудных диагностических случаях, можно обнаружить следующие признаки острого Панкреатит: а) оттеснение задней стенки тела и привратника желудка; б) гиперемию, отёк, слизь и эрозии в области оттеснения, а иногда и признаки диффузного гастрита; в) разворот петли двенадцатиперстной кишки, дуоденит, папиллит. Оттеснение задней стенки желудка в сочетании с выраженными воспалительными изменениями являются признаками абсцесса сальниковой сумки.
Большое значение в диагностике острого Панкреатит имеет лапароскопия (смотри полный свод знаний: Перитонеоскопия), которая позволяет достоверно диагностировать наиболее тяжёлую форму заболевания — панкреонекроз.
Лапароскопическими признаками панкреонекроза являются бляшки очаговых некрозов жировой ткани, обнаруживаемые на большом и малом сальниках, желудочно-ободочной связке, иногда на брюшине передней брюшной стенки, круглой связке печени, брыжейках поперечной ободочной и тонкой кишок.
Вторым признаком панкреонекроза является наличие экссудата в брюшинной полости. При жировом панкреонекрозе он имеет серозный характер. Количество экссудата бывает различным — от 10—15 миллилитров до нескольких литров. Доказательством панкреатогенной природы такого перитонита является резкое повышение активности панкреатических ферментов в экссудате. Исследование активности трипсина и липазы в экссудате имеет меньшее значение.
Частым признаком панкреонекроза является серозное пропитывание жировой клетчатки (так называемый стекловидный отёк).
Геморрагический панкреонекроз отличается наличием экссудата красного цвета — от буровато-коричневого до явно геморрагического. Иногда видны очаги кровоизлияний в желудочно-ободочной связке или большом сальнике.
В отличие от панкреонекроза отёчный Панкреатит обычно не имеет характерных лапароскопических данных, так как патологический процесс, как правило, не выходит за пределы сальниковой сумки. Однако в ряде случаев в брюшной полости обнаруживают серозный выпот с высокой активностью ферментов.
Дифференциальный диагноз острого Панкреатит проводят с острым холециститом (смотри полный свод знаний), холецистопанкреатитом (смотри полный свод знаний), прободной язвой желудка и двенадцатиперстной кишки (смотри полный свод знаний: Язвенная болезнь), острым аппендицитом (смотри полный свод знаний), острой кишечной непроходимостью (смотри полный свод знаний: Непроходимость кишечника), инфарктом кишечника (смотри полный свод знаний), острым гастритом (смотри полный свод знаний), пищевой токсикоинфекцией (смотри полный свод знаний: Токсикоинфекции пищевые), инфарктом миокарда (смотри полный свод знаний).
Дифференциация отёчной и деструктивной форм Панкреатит, подлежащих различному лечению, остаётся затруднительной. Как отёчная, так и деструктивная форма Панкреатит нередко начинаются одинаково. Однако уже через несколько часов после проведения интенсивной терапии клинические, проявления при отёчном Панкреатит стихают, состояние больного улучшается. Симптоматика деструктивного Панкреатит, несмотря на проводимую терапию, длительно сохраняется, состояние больного улучшается незначительно. При прогрессировании процесса оно ухудшается: усиливается тахикардия, нарастают интоксикация и перитонеальные явления. При тотальном панкреонекрозе с первых часов заболевания развивается тяжёлая клинические, картина (заострённые черты лица, частый малый пульс, олигурия).
В трудных для диагностики случаях становятся необходимыми лапароскопия и другие инструментальные методы исследования.
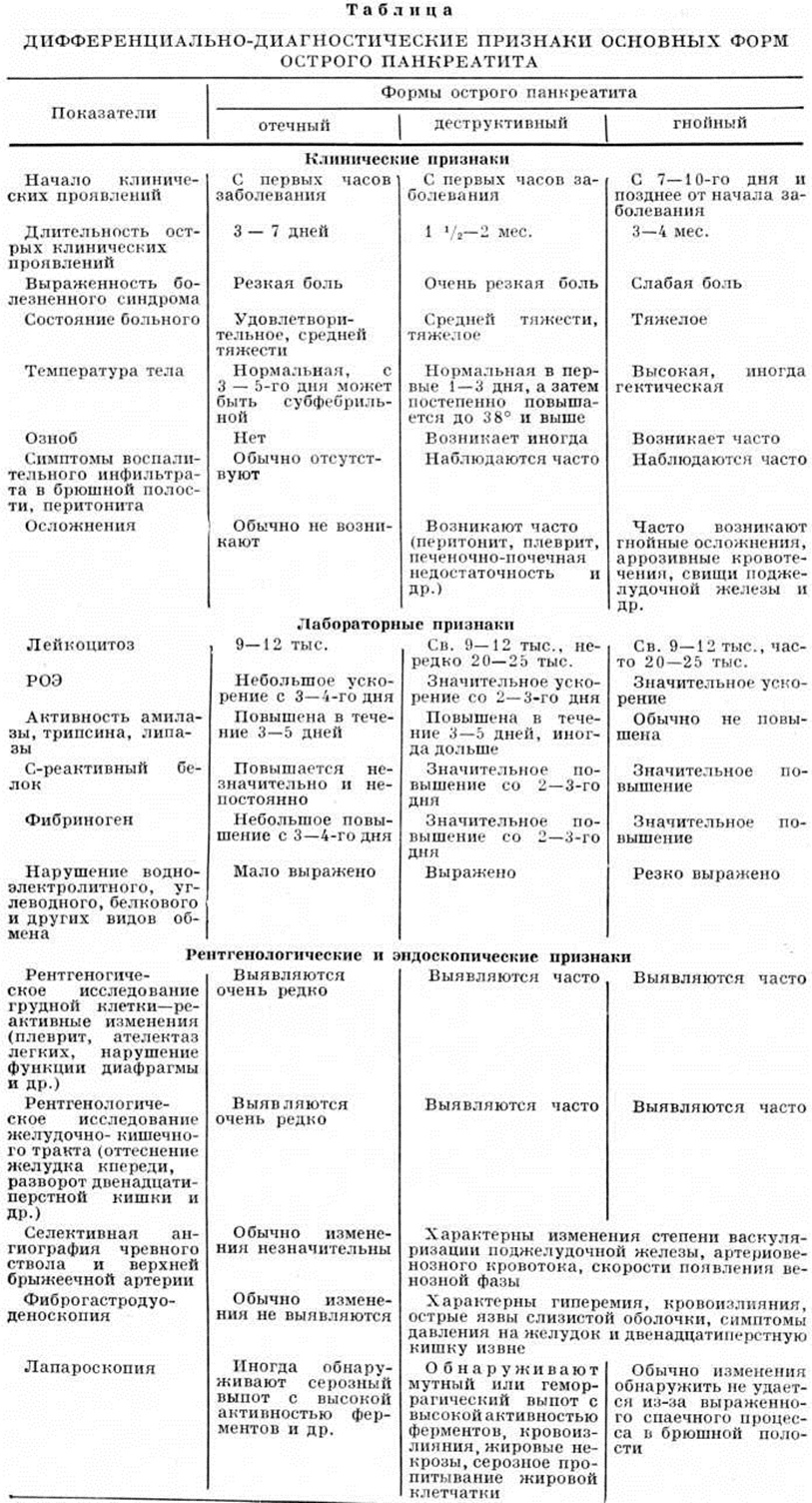
Разработаны критерии, которыми следует руководствоваться при дифференциальной диагностике различных форм Панкреатит (таблица).
Лечение
При тяжёлом состоянии больного лечебный мероприятия следует начинать ещё на догоспитальном этапе. Они должны быть направлены на борьбу с резко выраженным болевым синдромом и артериальной гипотензией, то есть включать элементы инфузионной терапии (полиглюкин, гемодез и другие), а также применение сердечных гликозидов, аналептиков, стимулирующих дыхание, анальгетиков, кроме наркотических.
Госпитализация больных острым Панкреатит должна производиться только в хирургический стационар. Характер лечебный мероприятий, проводимых в стационаре, зависит от выраженности клинические, картины заболевания, тяжести состояния больного, данных лабораторно-инструментальных методов исследования.
Лечение отёчной формы острого Панкреатит, в большинстве случаев не сопровождающейся тяжёлой интоксикацией, должно быть комплексным. В первую очередь оно направлено на создание функциональный покоя поджелудочной железы, что обеспечивается голодом (3—5 дней), назначением льда на надчревную область, приёмом щелочных растворов, чрезназальным дренированием желудка и двенадцатиперстной кишки, подавлением ферментативной активности железы, для чего назначают холинолитики (атропин, скополамин, платифиллин), производные пиримидина (метилурацил, пентоксил).
Предупреждение и ликвидация явлений желчной и панкреатической гипертензии достигаются с помощью спазмолитиков (нитроглицерина, папаверина, но-шпы, эуфиллина), внутривенного введения новокаина.
Устранения боли и различных нейрорефлекторных расстройств достигают назначением анальгетиков, спазмолитиков, ганглиоблокаторов (пентамина, бензогексония и др.), а также паранефральной блокады (смотри полный свод знаний: Новокаиновая блокада) или блокады круглой связки печени.
Для уменьшения проницаемости сосудистой стенки назначают антигистаминные препараты (димедрол, пипольфен и др.). Лечение больных, находящихся в тяжёлом состоянии, с выраженной токсемией, характерной, как правило, для деструктивных форм острого Панкреатит, должно проводиться в палате интенсивной терапии или реанимационном отделении совместно с хирургом, реаниматологом, терапевтом.
Лечебный мероприятия, проводимые при тяжёлых формах заболевания, должны быть направлены на блокаду ферментообразующей функции поджелудочной железы, выведение панкреатических ферментов и интенсивную дезинтоксикацию организма, профилактику гнойных осложнений.
Блокада экскреторной функции поджелудочной железы может осуществляться назначением голода, атропина и местного холода. При тяжёлом течении заболевания более эффективны локальная гипотермия железы или введение цитостатиков.
 |
|  |
| ||
Охлаждение поджелудочной железы проводят путём локальной желудочной гипотермии (смотри полный свод знаний: Гипотермия искусственная, локальная) с помощью длительного промывания желудка холодной водой (открытый метод) или специальных охлаждающих аппаратов АГЖ-1 и другие (закрытый метод). Гипотермия позволяет в значительной мере подавить экскреторную функцию клеток железы. Однако длительность процедуры (4—6 часов), частое возникновение осложнений со стороны лёгких, выраженные нарушения кислотно-щелочного равновесия вследствие потерь желудочного сока при открытом методе ограничивают применение гипотермии в клинические, практике, особенно у больных пожилого и старческого возраста.
С начала 70-х годы все более широкое применение для лечения острого Панкреатит находят различные цитостатики (5-фторурацил, циклофосфан, фторафур). Наиболее эффективно применение цитостатиков при регионарном введении в чревный ствол после катетеризации его по Сельдингеру — Эдману, что позволяет снизить дозу вводимого препарата, одновременно значительно повысив концентрацию его в тканях поджелудочной железы.
По данным Джонсона (R. М. Johnson, 1972), А. А. Карелина и соавторами (1980), механизм лечебный действия цитостатиков при остром Панкреатит заключается в ингибировании экскреторной функции клеток поджелудочной железы. Экспериментальными исследованиями Ю. А. Нестеренко и сотрудники (1979) установлено, что внутриартериальное введение фторурацила в дозе 5 миллиграмм на 1 килограмм веса вызывает снижение внешне-панкреатической секреции на 91% и является оптимальной лечебный дозой. При внутривенном введении эта доза может быть увеличена в 2—3 раза. Применение цитостатиков показано при деструктивном Панкреатит Нецелесообразно их применение у больных с тотальным панкреонекрозом, гнойными осложнениями Панкреатит и почечно-печёночной недостаточностью.
Выведение панкреатических ферментов и дезинтоксикация организма осуществляется с помощью методов внутривенного или внутриартериального введения диуретиков (для форсированного диуреза), перитонеального диализа и дренирования грудного лимфатических, протока.
При форсированном диурезе панкреатические ферменты, компоненты кининовой системы, а также некоторые продукты клеточного распада выводятся почками. Методика форсированного диуреза включает водную нагрузку, введение диуретиков, коррекцию электролитного и белкового баланса. Основными компонентами вводимой жидкости могут быть 5—10% раствор глюкозы, раствор Рингера, реополиглюкин, солевой раствор. При внутривенном методе вводят ежесуточно 5—6 литров жидкости на протяжении 3—10 суток Форсирование диуреза осуществляют путём введения после инфузии каждых 2 литров жидкости мочегонных препаратов (лазикса, маннитола) и добиваются, чтобы суточный диурез достигал 3½—4 литров.
По данным Г. А. Буромской и сотрудники (1980), внутриартериальное введение диуретиков более эффективно ликвидирует вне и внутриклеточную гидратацию, не повышает центральное венозное давление, не вызывает гиперволемию. В то же время при этом методе токсические продукты выводятся непосредственно из клеток поджелудочной железы, что обусловливает более выраженный дезинтоксикационный эффект. Объем вводимой внутриартериально жидкости зависит от интоксикации и степени дегидратации больного и составляет в среднем 4—5 литров в сутки. Продолжительность внутриартериального введения жидкости обычно составляет 3—4 суток При проведении форсированного диуреза необходим контроль за центральным венозным давлением, гематокритом, средним диаметром эритроцитов, показателями объёма циркулирующей крови, кислотно-щелочным равновесием, уровнем электролитов.
Важную роль в борьбе с ферментативной токсемией играют антиферментные препараты (трасилол, контрикал, тзалол, пантрипин, гордокс и другие). Их необходимо вводить в больших дозах в течение 3—5 дней.
Дренирование грудного лимфатических, протока (смотри полный свод знаний: Грудной проток) осуществляют при деструктивных формах панкреатита с целью выведения из организма ферментов поджелудочной железы.
Количество удаляемой лимфы зависит от степени интоксикации и возможностей заместительной терапии. Лимфу, очищенную от токсических продуктов и панкреатических ферментов путём фильтрации через ионообменные колонки (смотри полный свод знаний: Лимфосорбция), реинфузируют в вену. По данным В. М. Буянова и сотрудники (1979), перспективным методом дезинтоксикации организма при остром Панкреатит является внутривенная жидкостная лимфостимуляция.
Перитонеальный диализ (смотри полный свод знаний) показан при обнаружении в брюшной полости во время лапароскопии или лапаротомии большого количества серозного или геморрагического выпота. В зависимости от функции дренажей и состояния больного диализ продолжают 2—4 дня.
Профилактику и лечение тромбоэмболических осложнений производят под контролем показателей тромбоз ластограммы и коагулограммы. При деструктивном Панкреатит уже в первые часы заболевания при наличии высокой фибринолитической активности и гипертрипсинемии для профилактики распространённого внутрисосудистого свёртывания крови целесообразно, кроме антиферментов, вводить также гепарин, низкомолекулярные растворы (5% раствор глюкозы, гемодез, реополиглюкин, поливинол, неокомпенсан и др.).
Коррекцию электролитного обмена производят введением изотонического или 10% раствора хлорида натрия, 10% раствора хлорида калия, 1% раствора хлорида кальция, раствора Рингера — Локка и другие. При нарушении углеводного обмена вводят необходимые дозы глюкозы и инсулина. С целью коррекции белкового обмена переливают кровь, плазму, аминон, альбумин.
Для профилактики гнойных осложнений, особенно в фазе расплавления и секвестрации некротических очагов в поджелудочной железе, применяют антибиотики широкого спектра действия (канамицин, гентамицин, мономицин, цепорин и другие).
По данным В. С. Савельева (1977), наиболее эффективно введение антибиотиков в чрев-ный ствол.
При некротических формах Панкреатит необходимо также стимулировать репаративные процессы в поджелудочной железе и других органах. Для этого назначают пентоксил, метилурацил, анаболические гормоны.
Все операции при остром Панкреатит целесообразно разделять на три группы: 1) экстренные и срочные, выполняемые в первые часы и дни заболевания; 2) отсроченные, которые производят в фазе расплавления и секвестрации некротических очагов поджелудочной железы и забрюшинной клетчатки, через 10—14 дней и позднее от начала болезни; 3) плановые, выполняемые в период полного прекращения острого воспаления в поджелудочной железе, через 4—6 недель от начала приступа, после завершения обследования больного (эти операции предназначены для профилактики рецидива острого Панкреатит).
Показания к экстренным и срочным операциям: разлитой ферментативный перитонит; острый Панкреатит, обусловленный холедохолитиазом (обтурацией большого сосочка двенадцатиперстной кишки).
При экстренных и срочных операциях после лапаротомии через верхнесрединный разрез (смотри полный свод знаний: Лапаротомия) производят ревизию брюшной полости, выясняя состояние поджелудочной железы, забрюшинной клетчатки, париетальной брюшины и желчевыводящих путей.
При отёчном Панкреатит в брюшной полости иногда обнаруживают серозный или желчный выпот. Поджелудочная железа увеличена в объёме, плотна на ощупь, на бледной или матовой поверхности её видны точечные кровоизлияния. При геморрагическом панкреонекрозе обнаруживаются кровянистый выпот, нередко с гнилостным запахом, часто с примесью желчи, при гнойном Панкреатит— мутный выпот с фибрином. Поджелудочная железа при ранней стадии геморрагического панкреонекроза увеличена, поверхность её покрыта множественными кровоизлияниями. При тотальном панкреонекрозе она бурого или чёрного цвета, на большом и малом сальнике, париетальной брюшине, брыжейке тонкой и толстой кишок и других органах часто видны очаги стеато-некроза.
Выпот с примесью желчи, пропитывание ею печёночно-дуоденальной связки, увеличение размеров желчного пузыря, расширение общего желчного протока свидетельствуют о Панкреатит, осложнённом желчной гипертензией.
При отёчном Панкреатит после удаления выпота брюшную полость обычно зашивают наглухо после обкалывания железы раствором новокаина с антибиотиками и антиферментными препаратами.
При выраженной геморрагической или желчной имбибиции забрюшинной клетчатки производят широкое вскрытие забрюшинного пространства вокруг железы и в боковых каналах живота (около-ободочно-кишечных бороздах). Операцию заканчивают дренированием сальниковой сумки, иногда в сочетании с оментопанкреатопексией, или дренированием брюшинной полости с последующим перитонеальным диализом.
При обширном геморрагическом панкреонекрозе А. А. Шалимов с сотрудники (1978), В. И. Филин с сотрудники (1979), Холлендер (L. F. Hollender, 1976) и другие производят резекцию поджелудочной железы, чаще всего левостороннюю.
При остром Панкреатит, протекающем с желтухой, обусловленной холедохолитиазом, производят холедохотомию (смотри полный свод знаний), удаляют камни, заканчивая операцию наружным дренированием общего желчного протока (смотри полный свод знаний: Дренирование). При вклиненных камнях большого сосочка двенадцатиперстной кишки производят пластику большого сосочка двенадцатиперстной кишки — трансдуоденальную папиллосфинктеропластику (смотри полный свод знаний: Фатеров сосок).
В фазе расплавления и секвестрации некротических очагов поджелудочной железы производят некрэктомию и секвестрэктомию.
Некрэктомия возможна не ранее чем через 2 недель от начала заболевания, так как зона некроза железы чётко определяется не ранее 10-го дня с момента приступа острого Панкреатит Секвестрэктомия, то есть удаление отторгнувшихся некротизированных участков железы и забрюшинной клетчатки, возможна обычно не ранее 3—4-й недель от начала заболевания.
Операция в фазе расплавления и секвестрации заключается в широком вскрытии сальниковой сумки через желудочно-ободочную связку, в ревизии железы и забрюшинной клетчатки, удалении некротизированных тканей, дренировании и тампонаде сальниковой сумки и забрюшинного пространства. После операции через дренажи осуществляют активную аспирацию гнойного отделяемого.
Плановые операции направлены в основном на санацию желчного пузыря и протоков (холецистэктомия, холедохолитотомия, холедоходуоденостомия и другие) и лечение заболеваний других органов пищеварения, служащих причиной рецидива острого Панкреатит (язвенной болезни желудка, двенадцатиперстной кишки, дивертикулов двенадцатиперстной кишки, дуоденостаза и другие).
В послеоперационном периоде продолжают комплексное консервативное лечение острого Панкреатит
Тампоны из сальниковой сумки меняют на 7—8-й день, стараясь формировать широкий раневой канал, который периодически промывают антисептическими растворами (фурацилина, риванола, йодинола).
В фазе секвестрации могут возникать аррозивные кровотечения. Иногда они могут быть обусловлены нарушениями свёртывающей системы крови. При профузных кровотечениях производят обшивание и перевязку сосудов в ране или на протяжении или их эмболизацию, тампонаду или резекцию поджелудочной железы. При фибринолитических кровотечениях показаны прямые гемотрансфузии (смотри полный свод знаний: Переливание крови) и введение ингибиторов фибринолиза — γ-аминокапроновой кислоты, антиферментов и другие
Свищи поджелудочной железы возникают вследствие продолжающейся гнойной деструкции её или после операции по поводу панкреонекроза. В большинстве случаев при консервативном лечении, особенно при применении рентгенотерапии, свищи заживают в течение нескольких недель или месяцев. Если количество отделяемого из свища в течение 2—3 месяцев не уменьшается, показано оперативное лечение.
Ложная киста поджелудочной железы также образуется вследствие локального некроза органа. При этом через разрушенные выводные протоки продолжается секреция панкреатического сока в очаг деструкции, который отграничивается вновь образуемой соединительной тканью, постепенно образующей стенку кисты. Псевдокиста поджелудочной железы может нагноиться, перфорировать или, сдавливая соседние органы, вызывать непроходимость кишечника, общего желчного протока. Методом выбора при оперативном лечении постнекротических псевдокист является панкреатоцистоэнтеро и панкреатоцистогастроанастомоз. При дистальном расположении кисты показана резекция поджелудочной железы; при нагноении кисты производят марсупиализацию (смотри полный свод знаний).
Прогноз
Прогноз при остром Панкреатит всегда серьёзен. Общая летальность составляет от 3 до 7%, а летальность при панкреонекрозе — от 20 до 50%. В случаях панкреонекроза, потребовавших оперативного лечения, летальность колеблется от 30 до 85% .
Отдалённые результаты лечения острого Панкреатит у 50% больных хорошие, более чем у 30% — удовлетворительные, у 15—20% развивается хронический Панкреатит.
Профилактика
Целесообразна диспансеризация больных, перенёсших острый Панкреатит Учитывая важную роль заболеваний желчных путей в возникновении острого Панкреатит, санация их является эффективной мерой профилактики рецидива заболевания. Необходимо также соблюдение диеты и исключение злоупотребления алкоголем. В период ремиссии рекомендуют санитарный-кур. лечение в санаториях желудочно-кишечные профиля (Боржоми, Железноводск, Трускавец, Краинка, Карлови Вари).
Особенности острого панкреатита в пожилом и старческом возрасте
Пациенты пожилого и старческого возраста составляют более 25% больных острым Панкреатит Это объясняется прежде всего увеличением количества людей этого возраста среди населения. Немаловажное значение имеют также возрастные изменения в поджелудочной железе, в частности такие, как деформация протоков с облитерацией и расширением их, запустевание кровеносной капиллярной сети, фиброз междольковых перегородок и др. Способствуют более частому развитию острого Панкреатит и функциональный нарушения органов пищеварения, характерные для этого возраста, а также часто встречающиеся заболевания печёночных и желчных протоков, желудка, двенадцатиперстной и толстой кишок, сердечно-сосудистой системы.
Наряду с обычной патоморфологические картиной заболевания у больных этой возрастной группы нередко наблюдается апоплексия поджелудочной железы или массивные жировые некрозы при липоматозе стромы железы.
Клинические, проявления острого Панкреатит в этой группе больных характеризуются рядом особенностей. В связи с частым наличием у них разнообразных сопутствующих заболеваний даже лёгкие формы острого Панкреатит нередко протекают с выраженным нарушением функций жизненно важных органов и систем. Поэтому течение заболевания чаще сопровождается развитием острой сердечнососудистой, дыхательной, печёночно-почечной недостаточности, различных видов энцефалопатий и нарушением инкреторной функции поджелудочной железы. Это проявляется желтухой, олиго и анурией, гипо или гипергликемией. В то же время характерна незначительная болезненность при пальпации в надчревной области и выраженный парез желудочно-кишечные тракта. Комплексное консервативное лечение острого Панкреатит у больных пожилого и старческого возраста должно обязательно включать меры по лечению сопутствующих заболеваний, в первую очередь сердечно-сосудистой и дыхательной систем, профилактику и лечение печёночно-почечной недостаточности, нарушений углеводного обмена. В связи с этим лечение таких больных проводят в палате интенсивной терапии или реанимационном отделении.
Особенности острого панкреатита у детей
Острый Панкреатит у детей встречается редко. Этиология заболевания весьма разнообразна (некоторые инфекционные болезни, аллергические состояния и др.). В большинстве случаев этиологического факторы остаются неясными; в связи с этим у детей внезапно возникающие острые Панкреатит принято называть идиопатическими.
Заболевание часто начинается с общего недомогания ребёнка, отказа от пищи и подвижных игр. Развивающаяся затем клинические, картина в известной мере зависит от формы острого Панкреатит
Острый отёк поджелудочной железы у детей (особенно младшей возрастной группы) протекает сравнительно легко, симптомы менее выражены, чем у взрослых, и часто расцениваются педиатрами как «интоксикация неясной этиологии». Проводимое симптоматическое лечение приводит к быстрому улучшению общего состояния. Только специальное обследование позволяет поставить правильный диагноз. У детей старшего возраста заболевание начинается с острых болей в животе, вначале разлитых, а затем локализующихся в надчревной области или носящих опоясывающий характер. Реже наблюдается постепенное нарастание болей. Одновременно появляются многократная рвота, обильное слюноотделение. Ребёнок принимает вынужденное положение, чаще на левом боку. Температура тела нормальная или субфебрильная, язык влажен, умеренно обложен белым налётом. Пульс удовлетворительного наполнения, ритмичен, учащён, АД нормальное или слегка понижено. При осмотре отмечается бледность кожных покровов. Живот правильной формы, не вздут, участвует в акте дыхания. Пальпация передней брюшной стенки безболезненна, живот мягкий. Такое несоответствие между жестокими болями в животе и отсутствием объективных данных, говорящих о наличии острого заболевания органов брюшной полости, характерно именно для отёчной формы острого Панкреатит В крови отмечается умеренный лейкоцитоз, без значительного изменения формулы. Наиболее информативным и ранним диагностическим признаком является повышение активности амилазы в крови. Несколько позже повышается содержание амилазы в моче. Как правило, наблюдается умеренная гипергликемия.
Геморрагический и жировой некроз сопровождается выраженной симптоматикой и тяжёлым течением. У детей младшего возраста заболевание проявляется быстро нарастающим беспокойством. Ребёнок кричит и мечется от болей, принимает вынужденное положение. Постепенно двигательное беспокойство сменяется адинамией. Дети старшего возраста обычно указывают на локализацию болей в верхних отделах живота, их опоясывающий характер, иррадиацию в надключичную область, лопатку. Появляется многократная рвота, изнуряющая ребёнка. Общее состояние прогрессивно ухудшается. Кожные покровы бледны, с цианотичным оттенком. Развиваются эксикоз, тяжёлая интоксикация. Язык сухой, обложен. Пульс частый, иногда слабого наполнения, АД постепенно снижается. Температура тела обычно субфебрильная, в редких случаях повышается до 38-39°.
При гнойном Панкреатит в начале заболевания ещё более выражено несоответствие между субъективными признаками острого живота и отсутствием или малой выраженностью объективных данных. Живот у ребёнка активно участвует в акте дыхания. Перкуссия и пальпация незначительно болезненны. Напряжение мышц передней брюшной стенки выражено слабо. Затем развивается парез кишечника, болезненность при пальпации усиливается, появляются симптомы раздражения брюшины. Температура тела повышается, характерен значительный лейкоцитоз. Наступает нарушение водно-электролитного баланса, повышается количество сахара в крови. Резко нарастает концентрация амилазы в крови и моче. Снижение её уровня является плохим прогностическим признаком.
Иногда у детей младшего возраста тяжёлый геморрагический или жировой некроз проявляется клинические, картиной острого прогрессирующего асцита.
Рентгенологические исследование у детей, как правило, мало информативно.
У детей старшего возраста при обоснованном подозрении на панкреонекроз можно применить лапароскопию.
Дифференциальный диагноз острого Панкреатит у детей проводят с острым аппендицитом, кишечной непроходимостью и перфорацией полых органов.
Лечение острого Панкреатит у детей преимущественно консервативное. Всем детям после установления диагноза назначают комплекс лечебный мероприятий, направленных на борьбу с болевым синдромом, интоксикацией и вторичной инфекцией. Важной задачей является создание функциональный покоя поджелудочной железы, блокада её ферментообразующей функции, борьба с нарушениями водноэлектролитного баланса.
Комплексное консервативное лечение у детей при остром Панкреатит, диагностированном в ранние сроки (1—2-е сутки), обычно приводит к выздоровлению.
При чётких клинические, признаках гнойного Панкреатит или перитонита показано оперативное вмешательство. У детей дошкольного возраста сложность дифференциальной диагностики часто приводит к необходимости распознавать острый Панкреатит во время лапаротомии, производимой по поводу предполагаемого острого аппендицита или другого заболевания. Оперативное лечение проводят по тем же принципам, что и у взрослых.
Все дети, переболевшие острым Панкреатит, нуждаются в длительном (до 2 лет) диспансерном наблюдении у хирурга и эндокринолога.
Хронический панкреатит
Хронический Панкреатит встречается часто — по секционным данным, от 0,18 до 6% случаев. Однако в клинические, практике это заболевание, по-видимому, встречается ещё чаще, но не всегда диагностируется. Обычно хронический Панкреатит выявляется в среднем и пожилом возрасте, несколько чаще у женщин, чем у мужчин. Хронический Панкреатит у детей встречается редко.
Различают первичный хронический Панкреатит, при котором воспалительный процесс с самого начала локализуется в поджелудочной железе, и так называемый вторичный, или сопутствующий, Панкреатит, постепенно развивающийся на фоне других заболеваний желудочно-кишечные тракта, например, язвенной болезни, гастрита, холецистита и другие.
Этиология и патогенез
Этиология первичного хронический Панкреатит разнообразна. В хронический форму может перейти тяжёлый или затянувшийся острый Панкреатит Но чаще хронический Панкреатит возникает постепенно под воздействием таких факторов, как бессистемное нерегулярное питание, частое употребление острой и жирной пищи, хронический алкоголизм, особенно в сочетании с дефицитом в пище белков и витаминов. По данным Бенсона (J. A. Benson), в США хронический рецидивирующий Панкреатит в 75% случаев возникает у больных, страдающих хронический алкоголизмом. Пенетрация язвы желудка или двенадцатиперстной кишки в поджелудочную железу также может привести к развитию хронический воспалительного процесса в ней. Среди других этиологического факторов следует назвать хронический нарушения кровообращения и атеросклеротическое поражение сосудов поджелудочной железы, инфекционные болезни, экзогенные интоксикации. Иногда Панкреатит возникает после операций на желчных путях или желудке. Более редкой причиной является поражение поджелудочной железы при узелковом периартериите, тромбоцитопенической пурпуре, гемохроматозе, гиперлипемии. В ряде случаев, по данным некоторых исследователей, в 10—15% причина хронический Панкреатит остаётся неясной. Предрасполагающими факторами в возникновении хронический Панкреатит являются также препятствия для выделения панкреатического сока в двенадцатиперстную кишку, вызванные спазмом или стенозом ампулы сфинктера Одди, а также недостаточностью его, которая облегчает попадание дуоденального содержимого в проток поджелудочной железы.
Одним из ведущих механизмов развития хронический воспалительного процесса в поджелудочной железе является задержка выделения и внутриорганная активация панкреатических ферментов, в первую очередь трипсина и липазы (фосфолипазы А), осуществляющих аутолиз паренхимы железы. Активация эластазы и некоторых других ферментов ведёт к поражению сосудов поджелудочной железы. Действие кининов на мельчайшие сосуды приводит к развитию отёка. Гидрофильный эффект продуктов распада в очагах некроза ткани поджелудочной железы также способствует отеку, а в последующем — образованию ложных кист. В развитии, особенно прогрессировании хронический воспалительного процесса, большое значение имеют процессы аутоагрессии.
При хронический гастрите (смотри полный свод знаний) и дуодените (смотри полный свод знаний) нарушается выработка энтерохромаффинными клетками слизистой оболочки желудка и двенадцатиперстной кишки полипептидных гормонов, которые участвуют в регуляции секреции поджелудочной железы.
При хронический Панкреатит инфекционные происхождения возбудитель может проникнуть в поджелудочную железу из двенадцатиперстной кишки (например, при дисбактериозе, энтеритах) или из желчных путей (при холецистите, холангите) через протоки поджелудочной железы восходящим путём, чему способствуют дискинезии желудочно-кишечные тракта, сопровождающиеся дуоденопанкреатическим и холедохопанкреатическим рефлюксом.
Патологическая анатомия
Патологоанатомически хронический Панкреатит подразделяют на хронический рецидивирующий Панкреатит и хронический склерозирующий Панкреатит
Хронический рецидивирующий Панкреатит по существу является пролонгированным вариантом острого мелкоочагового панкреонекроза, поскольку всякий рецидив болезни сопровождается образованием свежих очагов некроза паренхимы поджелудочной железы и окружающей жировой клетчатки.
Макроскопически в период обострения железа представляется несколько увеличенной в объёме и диффузно уплотнённой. Микроскопически в ней обнаруживаются свежие и организующиеся очаги некроза паренхимы и жировой клетчатки, чередующиеся с рубцовыми полями, очагами обызвествления, мелкими псевдокистами, лишёнными эпителиальной выстилки. Отмечается также значительная деформация и расширение просвета выводных протоков, содержащих уплотнённый секрет и нередко микролиты. В ряде случаев наблюдается диффузно-очаговое обызвествление интерстиция, и тогда говорят о хронический кальцифицирующем Панкреатит
Воспалительная инфильтрация из лейкоцитов наблюдается лишь в очагах свежего некроза паренхимы. Она постепенно стихает по мере организации очагов деструкции, сменяясь диффузно-очаговыми инфильтратами из лимфоидных, плазматических клеток и гистиоцитов. Многие исследователи считают эти инфильтраты проявлением аутоиммунной реакции замедленного типа, возникающей в ответ на постоянное антигенное воздействие из очагов деструкции ацинусов.
Хронический склерозирующий Панкреатит отличается диффузным уплотнением и уменьшением поджелудочной железы в размерах. Ткань железы приобретает каменистую плотность и макроскопически напоминает опухоль. Микроскопически обнаруживают диффузный фокальный и сегментарный склероз с прогрессирующим разрастанием соединительной ткани вокруг протоков, долек и внутри ацинусов. Причиной склероза является постоянная убыль паренхимы, протекающая по типу некроза или атрофии отдельных ацинусов и групп ацинусов. В далеко зашедших случаях на фоне диффузного фиброза с трудом обнаруживаются небольшие островки атрофичной паренхимы. Наряду с этим отмечается выраженная пролиферация эпителия протоков с образованием аденоматозных структур, которые иногда трудно дифференцировать с аденокарциномой. В просветах расширенных выводящих протоков постоянно встречаются сгущённый секрет, кристаллические отложения извести, микролиты. В окружности протоков обнаруживается большое количество гиперплазированных панкреатических островков (Лангерганса). Новообразования ацинусов не происходит, некроз паренхимы железы замещается рубцом.
Как и при рецидивирующей форме Панкреатит, среди полей фиброзной ткани можно обнаружить лимфоплазмоцитарные инфильтраты, являющиеся отражением аутоиммунных процессов. При этом морфологически в поджелудочной железе преобладают не некротические, а дистрофически-атрофические изменения ацинусов с медленным их замещением соединительной тканью.
При всех вариантах хронический Панкреатит наблюдаются одинаковые осложнения. Чаще всего встречается рубцовая стриктура протока поджелудочной железы, а также закупорка его камнем или аденоматозным полипом. При этом возможна обтурация общего желчного протока с развитием механической желтухи. Иногда наблюдается тромбоз селезёночной вены. Нередко на фоне хронический Панкреатит развивается сахарный диабет, хотя в отличие от ацинусов островки Лангерганса хорошо регенерируют, и среди рубцовой ткани их всегда можно обнаружить.
Клиническая картина
Клиническая картина хронический Панкреатит весьма вариабельна, но в большинстве случаев включает следующие симптомы: боль в надчревной области и левом подреберье; диспептические явления; так называемый панкреатогенные поносы; похудание, гипопротеинемию, симптомы полигиповитаминоза; признаки сахарного диабета.
Боль локализуется в надчревной области справа (при преимущественной локализации процесса в области головки поджелудочной железы); при вовлечении в воспалительный процесс её тела боль наблюдается в надчревной области; при поражении её хвоста — в левом подреберье. Нередко боль иррадиирует в спину (на уровне X—XII грудных позвонков) или имеет опоясывающий характер, усиливается в положении больного лёжа на спине и может ослабевать в положении сидя, особенно при небольшом наклоне вперёд. Боль может иррадиировать также в область сердца, имитируя стенокардию, в левую лопатку, левое плечо, а иногда в левую подвздошную область. Интенсивность и характер болей различны; они могут быть постоянными (давящими, ноющими), появляться через некоторое время после еды (как при язвенной болезни), особенно после приёма жирной или острой пищи, или быть приступообразными по типу панкреатической колики.
Диспептические симптомы (панкреатическая диспепсия) встречаются часто, особенно при обострении заболевания или тяжёлом течении болезни. Многие больные отмечают также потерю аппетита, отвращение к жирной пище. В то же время при развитии сахарного диабета больные могут ощущать сильный голод и жажду. Часто наблюдаются повышенное слюноотделение, отрыжка, тошнота, рвота, метеоризм. Стул в лёгких случаях нормальный, в более тяжёлых наблюдается склонность к поносам или чередование запоров и поносов. Однако в типичных далеко зашедших случаях хронический Панкреатит (при наличии явных признаков внешнесекреторной недостаточности поджелудочной железы) более характерными являются панкреатические поносы с выделением обильного кашицеобразного зловонного с жирным блеском кала.
Вследствие развития внешнесекреторной недостаточности поджелудочной железы и нарушения процессов переваривания и всасывания в кишечнике нарастает похудание. Ему способствует обычно наблюдавшаяся у больных потеря аппетита, а также присоединение сахарного диабета.
При тяжёлых формах заболевания возможны депрессия, ипохондрия и другие психические нарушения. При алкогольном Панкреатит нарушения психики могут быть обусловлены длительным действием алкоголя на центральная нервная система
Течение заболевания обычно имеет затяжной характер. Выделяют 5 форм заболевания: 1) рецидивирующая форма, характеризующаяся отчётливыми периодами ремиссии и обострений процесса; 2) болевая форма, протекающая с постоянными болями, доминирующими в клинической картине; 3) псевдоопухолевая форма; 4) латентная (безболевая) форма; 5) склерозирующая форма, для которой характерны рано возникающие и прогрессирующие признаки недостаточности функций поджелудочной железы. При последней форме иногда наблюдается механическая желтуха вследствие сдавления общего желчного протока склерозированной головкой поджелудочной железы. Т. Г. Ренева с сотрудники (1978) выделяет 3 формы течения хронический Панкреатит: лёгкую, среднетяжёлую и тяжёлую. Последняя протекает с упорными поносами, дистрофическими расстройствами, нарастающим истощением.
Осложнения
Осложнения: кисты, кальцификаты поджелудочной железы, сахарный диабет, тромбоз селезёночной вены, стеноз протока поджелудочной железы. На фоне длительного хронический Панкреатит возможно развитие рака поджелудочной железы.
Диагноз
Физикальное исследование. При пальпации живота у больных хронический Панкреатит обычно характерна болезненность в надчревной области и левом подреберье. Рядом исследователей описаны болевые точки и зоны, болезненность в которых особенно характерна. Так, при поражении головки поджелудочной железы боль может отмечаться при давлении в так называемый панкреатической точке Дежардена, располагающейся в области проекции на переднюю брюшную стенку дистального отдела протока поджелудочной железы (приблизительно на расстоянии 5—7 сантиметров от пупка по линии, соединяющей пупок с правой подмышечной впадиной), или в более широкой холедохо-панкреатической зоне Шоффара, располагающейся между указанной выше линией, передней срединной линией тела и перпендикуляром, опущенным на последнюю линию из точки Дежардена. Нередко отмечается болезненность точки в реберно-позвоночном углу (симптом Мейо-Робсона). Иногда отмечается зона кожной гиперестезии соответственно зоне иннервации 8 — 10-го грудного сегмента слева (симптом Кача) и некоторая атрофия подкожной клетчатки в области проекции поджелудочной железы на переднюю брюшную стенку, описанная А. А. Шелагуровым (1970). Пропальпировать увеличенную и уплотнённую поджелудочную железу при хронический Панкреатит удаётся очень редко.
Некоторое диагностическое значение может иметь аускультация надчревной области при полном выдохе: иногда слышен систолический шум, который возникает вследствие сдавления брюшной части аорты увеличенной и уплотнённой поджелудочной железой.
Лабораторные методы исследования нередко выявляют у больных хронический Панкреатит умеренную гипохромную анемию, ускорение РОЭ, нейтрофильный лейкоцитоз, диспротеинемию за счёт повышенного содержания глобулинов, повышение активности трансаминаз и альдолазы в сыворотке крови. При поражении островкового аппарата поджелудочной железы выявляется гипергликемия (смотри полный свод знаний) и гликозурия (смотри полный свод знаний), однако для выявления лёгких степеней нарушения углеводного обмена необходимо исследование сахарной кривой с двойной нагрузкой глюкозой (смотри полный свод знаний: Углеводы, методы определения). При нарушениях внешнесекреторной функции поджелудочной железы обычно выявляется более или менее выраженная гипопротеинемия; в более тяжёлых случаях — нарушение электролитного обмена, в частности гипонатриемия (смотри полный свод знаний). Определение в дуоденальном содержимом, а также в крови и моче содержания ферментов поджелудочной железы позволяет дать оценку функциональный состояния органа. В дуоденальном содержимом, полученном с помощью двухканального зонда (смотри полный свод знаний: Дуоденальное зондирование), до и после стимуляции поджелудочной железы секретином и панкреозимином определяют общее количество сока, его бикарбонатную щёлочность, содержание трипсина, липазы и амилазы; в крови — содержание амилазы, липазы, антитрипсина; в моче — амилазы. Одновременное проведение исследования содержания панкреатических ферментов в дуоденальном соке, крови, а также амилазурии позволяет значительно точнее отразить состояние внешнесекреторной функции поджелудочной железы у больных хронический Панкреатит, чем раздельное проведение этих исследований в разные дни.
Гиперамилазурия, достигающая при хронический Панкреатит иногда цифр 2048— 4096 единиц (по Вольгемуту), выявляется чаще, чем гиперамилаземия, однако увеличение амилазы мочи (до 256—512 единиц) иногда наблюдается и при других заболеваниях органов брюшной полости.
Содержание ферментов в крови и моче повышается в период обострения Панкреатит, а также при препятствиях к оттоку панкреатического сока (воспалительный отёк головки железы и сдавление протоков, рубцовый стеноз большого сосочка двенадцатиперстной кишки и другие). В дуоденальном содержимом концентрация ферментов и общий объем сока в начальном периоде болезни могут быть несколько увеличенными, однако при выраженном атрофически-склеротическом процессе в железе эти показатели снижаются.
Копрологическое исследование (смотри полный свод знаний: Кал) выявляет повышенное содержание в кале непереваренной пищи (стеаторея, креаторея, амилорея, китаринорея). По мнению Осте да (W. J. Austad, 1979), стойкая стеаторея при хронический II. появляется тогда, когда внешняя секреция поджелудочной железы снижается не менее чем на 90%.
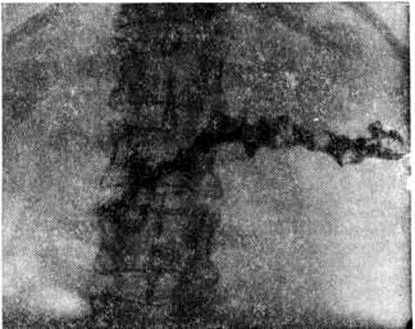
Рентгенодиагностика. При рентгенологическое исследовании желудочно-кишечные тракта обнаруживают в случае увеличения поджелудочной железы смещение желудка кверху и кпереди, расширение дуоденальной петли и уплощение медиального контура нисходящей части двенадцатиперстной кишки (рисунок 1). С помощью релаксационной дуоденографии (смотри полный свод знаний: Дуоденография релаксационная) на этом контуре можно выявить короткие ригидные участки, ряд заострённых углублений в виде игл (спикул), вдавления по краям большого сосочка двенадцатиперстной кишки. На обзорных снимках поджелудочной железы определяют также камни или отложения солей кальция (рисунок 2), а на компьютерных томограммах обнаруживают расширенный и деформированный проток поджелудочной железы. При холеграфии (смотри полный свод знаний) иногда находят сужение дистального отдела общего желчного протока.
Большое значение в диагностике хронический Панкреатит имеет эндоскопическая ретроградная холангиопанкреатография (смотри полный свод знаний: Панкреатохолангиография ретроградная). В начале заболевания протоки поджелудочной железы не изменены или отмечается деформация мелких выводных протоков поджелудочной железы. В дальнейшем эти протоки сужаются, часть их облитерирована, а в других — могут определяться мелкие кистоподобные расширения. Просвет протока поджелудочной железы становится неравномерным, на стенках его появляются неровности и в давления. В случае формирования абсцессов и псевдокист контрастное вещество из разрушенных протоков проникает в паренхиму железы и обрисовывает в ней полости, позволяя уточнить их положение и величину. В отличие от псевдокист в абсцессах могут при этом выявляться некротические массы.
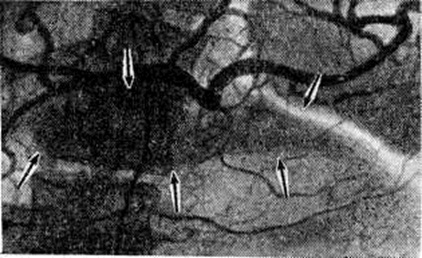
При целиакографии можно выделить две формы хронический Панкреатит Для первой формы типичны увеличение поджелудочной железы, её гиперваскуляризация и негомогенное контрастирование в паренхиматозной фазе (рисунок 3). Вторая форма более характерна для Панкреатит с выраженными фиброзными изменениями в поджелудочной железе. Она отличается смещением и сужением сосудов и обеднением сосудистого рисунка. Паренхиматозная фаза отсутствует или ослаблена. При всех формах Тилени Арнешьё(H. Tylen, В. Arnesjo, 1973) наблюдали стенозы крупных артерий вне поджелудочной железы — собственной печёночной, гастродуоденальной, селезёночной. Контуры суженных участков оставались ровными, в то время как при раке поджелудочной железы они имели «изъеденный» характер. Псевдокисты выглядят как округлые аваскулярные образования, смещающие прилежащие артериальные ветви. Во время операции и в послеоперационном периоде (если в протоках поджелудочной железы или полости кисты оставлен катетер для дренажа) для уточнения состояния протоков можно провести панкреатографию (смотри полный свод знаний). Если после операции по поводу кисты образовался наружный или внутренний свищ поджелудочной железы, целесообразно проведение фистулографии (смотри полный свод знаний), которая позволяет охарактеризовать свищевой ход и остаточную полость кисты (рисунок 4).
Радиоизотопное сканирование поджелудочной железы с меченным селеном-75 метионином также имеет определённое диагностическое значение.
Эхография позволяет выявить наличие, характер и протяжённость морфологический изменений в поджелудочной железе.
Дифференциальный диагноз часто очень труден. Хронический Панкреатит необходимо дифференцировать прежде всего с опухолью поджелудочной железы (смотри полный свод знаний); при этом большое значение имеют методы инструментальной диагностики: целиакография, эндоскопическая ретроградная холангиопанкреатография, компьютерная томография, эхография и радиоизотопное сканирование поджелудочной железы.
Дифференциальный диагноз проводят также с желчнокаменной болезнью (смотри полный свод знаний), язвенной болезнью желудка и двенадцатиперстной кишки, хронический энтеритом и другие.
 |

|  |
Рис. 1. | ||
 |
|  |
Рис. 2. | ||
 |
|  |
Рис. 3. | ||
Лечение
Консервативное лечение проводят в начальных стадиях заболевания и при отсутствии осложнений. В период выраженного обострения показано стационарное лечение, как и при остром Панкреатит
Консервативное лечение хронический Панкреатит направлено на создание наиболее благоприятных условий для функционирования поджелудочной железы и устранение факторов, поддерживающих воспалительный процесс, на борьбу с болевым синдромом, компенсацию нарушений внешне и внутрисекреторной недостаточности поджелудочной железы.
Питание больного должно быть дробным, 5—6-разовым, небольшими порциями. Исключают алкоголь, маринады, жареную, жирную и острую пищу, крепкие бульоны, обладающие стимулирующим действием на поджелудочную железу. Диета должна содержать до 150 грамм белков, из них 60—70 г животного происхождения (нежирные сорта мяса, рыба, нежирный творог, неострый сыр). Содержание жиров в пищевом рационе ограничивают до 80—70 грамм в сутки, в основном за счёт грубых жиров животного происхождения (свиного, бараньего). При значительной стеаторее содержание жиров в пищевом рационе уменьшают до 50 грамм. Количество углеводов также ограничивают, особенно моно и дисахаридов; при развитии сахарного диабета их полностью исключают. Вся пища даётся в теплом виде, так как холодные блюда могут усилить дискинезию кишечника, вызвать спазм сфинктера Одди.
Из лекарственных препаратов назначают производные пиримидина (пентоксил, метилурацил) на протяжении 3—4 недель. При сильных болях показаны паранефральная, паравертебральная, чревная новокаиновая блокада, ненаркотические анальгетики, рефлексотерапия; в особо тяжёлых случаях — наркотические анальгетики в сочетании с холинолитическими и спазмолитическими средствами.
При внешнесекреторной недостаточности поджелудочной железы с целью заместительной терапии назначают ферментные препараты: панкреатин, абомин, холензим, панзинорм, фестал, витогепат и другие, а также витаминные препараты: рибофлавин (В2), пиридоксин (В6), цианокобаламин (В12), пангамат кальция (В15), ретинол (А), никотиновую и аскорбиновую кислоты. Назначают также анаболические гормоны (метандростенолон, ретаболил), глутаминовую кислоту, кокарбоксилазу. В борьбе с нарастающей диспротеинемией целесообразно применение белковых препаратов крови (аминокровин, гидролизат казеина и др.). Внутрисекреторная недостаточность поджелудочной железы требует соответствующей диеты и лечебный мероприятий.
После снятия острых явлений и с целью профилактики обострения в стадии ремиссии рекомендуется курортное лечение в санаториях гастроэнтерологический профиля (Боржоми, Ессентуки, Железноводск, Пятигорск, Карлови Вари).
Оперативное лечение. Показания: кисты и длительно незаживающие наружные свищи поджелудочной железы; конкременты протоков железы; стеноз протока поджелудочной железы с нарушением оттока панкреатического сока; индуративный (псевдоопухолевый) Панкреатит, особенно при наличии желтухи; упорный болевой синдром, не поддающийся консервативным мероприятиям.
Вид оперативного вмешательства на поджелудочной железе при хронический Панкреатит зависит от характера поражения её паренхимы и протоков, в частности от уровня и протяжённости их непроходимости и причин, приведших к ней. Наиболее важной задачей операции является создание условий, исключающих развитие внутрипротоковой панкреатической гипертензии.
При обтурирующих (желчный камень) и стенозирующих поражениях большого сосочка двенадцатиперстной кишки операцией выбора является трансдуоденальная папиллосфинктеротомия (пластика). При наличии одновременного стеноза устья протока поджелудочной железы или закупорки его камнем производят также вирзунготомию (пластику).
При распространённой стриктуре протока поджелудочной железы в области головки и расширении протока по типу «цепи озёр» на уровне тела и хвоста железы показана панкреатоеюностомия. При этом максимально раскрывают все полости и карманы протока поджелудочной железы и его ветвей, освобождают их от камней и замазкообразной массы. Тонкая кишка анастомозируется со всей продольно рассечённой тканью железы.
При сочетании хронический Панкреатит с парапанкреатической кистой, в полость которой открывается свищ панкреатического протока, производят панкреатоцистоеюностомию.
При крупноочаговом поликистозном или калькулёзном Панкреатит, сочетающихся с непроходимостью протока поджелудочной железы в зоне наибольшего поражения железы, показана её резекция. При локализации таких изменений в хвосте и прилежащей части тела железы производят левостороннюю резекцию железы, а при локализации в головке — панкреатодуоденальную резекцию (смотри полный свод знаний: Панкреатодуоденэктомия).
Рецидивирующий Панкреатит может осложняться очаговым поликистозом железы и панкреатическим свищом. При расположении этих изменений в хвосте или теле железы выполняют левостороннюю резекцию поджелудочной железы.
При рецидивирующем хронический Панкреатит со значительным поражением ткани железы в области хвоста и тела в ряде случаев может быть произведена левосторонняя субтотальная резекция железы. Различные операции на высшая нервная система (спланхникотомии, невротомии) себя не оправдали.
С конца 70-х годы в клинические, практике стали применять интраоперационную окклюзию протоков поджелудочной железы аллопластическим материалом, что приводит к угнетению её внешней секреции.
Операции на поджелудочной железе при хронический Панкреатит могут осложняться панкреонекрозом, перитонитом, кровотечением и другие. В послеоперационном периоде в комплекс проводимых консервативных мероприятий должно обязательно входить профилактическое введение антиферментных препаратов, цитостатиков.
Прогноз
Прогноз при хронический Панкреатит зависит от частоты обострения заболевания и характера возникших осложнений. При неосложнённом течении в стадии ремиссии трудоспособность в большинстве случаев сохраняется. При обострении процесса, а также возникновении осложнений она, как правило, в значительной мере нарушается, особенно при тяжёлых формах сахарного диабета.
Профилактика
Профилактика заключается в своевременном лечении заболеваний, способствующих возникновению хронический Панкреатит, устранении возможности хронический интоксикаций, в первую очередь злоупотребления алкоголем, обеспечении рационального питания. В связи с этим целесообразна диспансеризация больных хронический Панкреатит
Особенности хронического панкреатита в пожилом и старческом возрасте
Различные формы хронический Панкреатит у лиц пожилого и старческого возраста встречаются чаще, чем в более ранних возрастных группах. При этом он обычно сочетается с различными заболеваниями других органов желудочно-кишечные тракта (хронический гастритом, холециститом, колитом и так далее). По мнению А. А. Шелагурова (1970) и другие, с возрастом в патогенезе Панкреатит приобретают большее значение прогрессирующее атеросклеротическое поражение сосудов поджелудочной железы, а также уменьшение её компенсаторных возможностей вследствие физиологический старения, атрофических и склеротических процессов в поджелудочной железе, снижение её экскреторной и инкреторной функций.
Клинические, картина хронический Панкреатит у людей пожилого возраста полиморфна; подчас сопутствующие заболевания затушёвывают клинику заболевания. Однако сравнительное изучение течения болевой формы хронический Панкреатит выявляет, что часто заболевание с самого начала принимает хронический течение. Болевые приступы у пожилых людей обычно менее интенсивны. Они возникают при погрешностях в диете, особенно после физической нагрузки. При длительном течении заболевания отмечается значительное похудание, чаще, чем у молодых, встречаются диспептические расстройства. Внешнесекреторная функция поджелудочной железы в пожилом возрасте снижается, что затрудняет использование данных её исследования для диагностики заболевания.
Лечение хронический Панкреатит в пожилом возрасте имеет свои особенности. При назначении диеты следует учитывать, нередко имеющиеся у таких больных сопутствующие заболевания (атеросклероз, ишемическая болезнь сердца, гипертоническая болезнь и другие). Вследствие возрастного снижения внешнесекреторной функции поджелудочной железы, усугублённого хронический Панкреатит, таким больным показано более длительное лечение ферментативными препаратами поджелудочной железы (панкреатином, панзинормом, фесталом и др.) Хирургическое лечение хронический Панкреатит в этой группе больных применяют лишь при неразрешающейся желтухе, обусловленной сдавлением общего желчного протока увеличенной головкой железы, длительно незаживающих наружных свищах железы, а также нагноении кисты.
Экспериментальный панкреатит
Впервые острых Панкреатит был получен К. Бернаром в 1856 год путём ретроградного введения в проток поджелудочной железы оливкового масла, а хронический — И. Панкреатит Павловым в 1877 год путём перевязки протока поджелудочной железы собаки. Эти эксперименты положили начало поиску разнообразных моделей экспериментального Панкреатит
Наиболее подходящими животными для: воспроизведения Панкреатит являются собаки вследствие сходства анатомического строения их выводных протоков с протоками человека. В то же время белые крысы — удобный объект для изучения эффективности терапии экспериментального панкреатита. Насчитывается не менее 100 моделей Панкреатит, которые условно можно систематизировать следующим образом.
Обтурационно-гипертензионный Панкреатит„ вызываемый временным или постоянным повышением давления в системе протоков поджелудочной железы путём их перевязки или ретроградного введения различных веществ (желчи, натуральных или синтетических желчных кислот, трипсина, липазы, эластазы, энтерокиназы или смеси последних с желчью или кровью и тому подобное). Помимо повышения внутри-протокового давления в момент введения, эти вещества активизируют панкреатические ферменты или стимулируют собственную секрецию паренхимы железы. Работами И. Панкреатит Павлова доказано, что перевязка протока поджелудочной железы не вызывает Панкреатит, а сопровождается постепенной атрофией экзокринной паренхимы. Если же на этом фоне стимулировать секрецию, то Панкреатит, как правило, развивается. К этой же группе следует отнести модели Панкреатит, вызываемые путём дозированной или длительной дуоденальной гипертензии, способствующей забрасыванию содержимого кишки в протоки поджелудочной железы.
Интоксикационно-метаболический Панкреатит вызывают с помощью ряда фармакологических и химический агентов или дефицита аминокислот в пище. Наибольшим распространением пользуются модели острого и хронический Панкреатит, вызываемые введением этионина в паренхиму поджелудочной железы или внутрибрюшинно, а также с помощью энтерального введения алкоголя на фоне белково-дефицитного питания.
Аллергические модели Панкреатит создают путём сенсибилизации животных лошадиной сывороткой или менингококковым эндотоксином. Разрешающую дозу агента вводят в одну из панкреатодуоденальных артерий или в ткань железы. К этой же группе относят так называемый параллергические модели Панкреатит, создаваемые путём сенсибилизации кроликов или собак лошадиной сывороткой по общепринятой методике, однако в качестве разрешающего фактора используют перевязку протока или медикаментозную стимуляцию секреции железы. Острый и хронический Панкреатит вызывают также с помощью панкреатотоксической сыворотки.
Ишемические (гипоксические) модели Панкреатит вызывают путём перевязки селезёночной вены или внутриорганных сосудов. Этого же эффекта достигают путём эмболизации артериального русла жировой эмульсией. Однако без дополнительной стимуляции секреции или воздействия других повреждающих агентов убедительной модели Панкреатит, как правило, получить не удаётся.
Неврогенные модели Панкреатит получают путём нарушения иннервации поджелудочной железы или электростимуляции симпатических и парасимпатических нервных стволов с одновременным введением в протоки железы повреждающих агентов.
Наиболее эффективными моделями экспериментального Панкреатит являются комбинированные методики, сочетающие гипертензию протоков железы и активацию её ферментов на фоне повышенной секреции или ишемии органа.
При всех моделях экспериментального Панкреатит в основе заболевания лежит ферментативный аутолиз (смотри полный свод знаний), развивающийся вследствие нарушения синтеза и выделения ферментов, очаговый фокальный или распространённый панкреонекроз с вторичной воспалительной реакцией, сопровождающейся тромбозом вен, а также микроциркуляторного русла и кровоизлияниями в паренхиму железы.
|
Акжигитов Г.H.; Баиров Г.А.; Гребенев А.Л.; Линденбратен Л.Д.; Нестеренко Ю.А.; Пермяков Н.К.; Титова Г.П.; Филин В.И. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Панкардит |
⇓ Полный свод знаний. Том первый А. ⇓ |
Панникулит ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |