Атаксия |
||
 |
 |
Оглавление
|
АтаксияАтаксия (греческое ataxia отсутствие порядка, беспорядочность; синоним инкоординация) — нарушение моторики, проявляющееся расстройством координации движений. При атаксии движения становятся неточными, неловкими, несоразмерными, часто не достигают цели, может страдать ходьба, иногда речь. Изменяется рефлекс мышцы на растяжение. Нарушается согласованность действия мышечных групп: агонистов, антагонистов, синергистов; при этом у больного нет признаков поражения пирамидной, экстрапирамидной системы, периферического двигательного нейрона. В зависимости от локализации поражения выделяют сенситивную и мозжечковую атаксию. В ряде случаев атаксия может быть ведущим синдромом некоторых наследственных и приобретенных заболеваний. Сенситивная атаксия развивается при поражении пути проприоцептивной чувствительности. Про-приоцептивная система перестает получать и перерабатывать кинестетические сигналы от чувствительных нервных окончаний в мышцах и в сухожилиях. Прекращается поступление информации о степени сокращения мышц. Расстраивается та сторона двигательной функции, которая в физиологии обозначается термином «обратная афферентация», в кибернетике — «обратная связь». При сенситивной атаксии нарушается глубокая чувствительность, страдает и координация движений, и мышечно-суставное чувство. Локализация атактических расстройств варьирует в зависимости от места повреждения проприоцептивного тракта. При поражении задних канатиков на высоте грудных и поясничных сегментов страдают только ноги, при вовлечении задних канатиков выше шейного утолщения — одновременно руки и ноги. Одностороннее поражение нежного и клиновидного пучков приводит к гомолатеральной гемиатаксии, на стороне очага нарушается функция верхней и нижней конечности. При поражении медиальной петли выше перекреста появляется гемиатаксия на противоположной стороне. При поражении таламуса также развивается гемиатаксия на противоположной стороне. При выраженной сенситивной атаксии в руках затруднено выполнение даже самых простых бытовых действий. Больной не может застегнуть и расстегнуть пуговицы, поднести стакан с водой ко рту, не расплескав воду, точно попасть указательным пальцем в кончик носа. В покое иногда можно видеть непроизвольное движение пальцами рук, напоминающее атетоз. Неправильно выполняются диагностические пробы. При попытке больного попасть пяткой одной ноги в колено другой голень описывает зигзаги, пятка попадает то выше, то ниже колена. Плохо выполняется и вторая фаза этой пробы — больной ведет пятку одной ноги по гребню болыпеберцовой кости другой ноги толчкообразно, с отклонением то вправо, то влево. Мышечный тонус в пораженных конечностях понижен и в сгибателях, и в разгибателях. Стояние сопровождается пошатыванием, особенно при смыкании стоп и одновременном закрывании глаз (смотри Ромберга симптом). Ходьба становится беспорядочной, стопы порывисто поднимаются и со стуком опускаются на землю, больной ходит с опущенной головой, все время смотрит под ноги. Ходьба резко ухудшается при выключении зрительного контроля. Сенситивная атаксии встречается при сухотке спинного мозга, полиневритах (так называемый периферический псевдотабес). Мозжечковая атаксия развивается при поражении мозжечка и его связей, характеризуется двигатель ными расстройствами. Патофизиологическая сущность ее сводится к нарушению проприоцептивных рефлексов, замыкающихся в мозжечке и привносящих коррекцию в тоническую и фазическую функцию мышц. Мозжечковая атаксия развивается не только при поражении вещества самого мозжечка, но и его проводящих путей, как афферентных, так и эфферентных. На мозжечковую атаксию, в отличие от сенситивной, закрывание глаз особого влияния не оказывает, глубокая чувствительность при ней остается сохраненной. Различают несколько форм мозжечковой атаксии. При динамической атакси нарушается, выполнение различных произвольных движений конечностями. Обычно выявляют ее пальце-носовой и пяточно-коленной пробами. Этот вид атаксии встречается при поражении полушарий мозжечка. В наиболее отчетливой форме эти расстройства выявляются при исследовании верхних конечностей. Рука движется с превышением необходимого объема, заносится дальше предмета, который надо взять, пальцы разгибаются в большей степени, чем это требуется (гиперметрия). При попытке попасть пальцем в цель рука начинает дрожать тем сильнее, чем она ближе к цели (интенционное дрожание). Характерна для этих больных невозможность производить быстрые последовательные попеременные движения, например пронацию и супинацию кисти (адиадохокинез). Развивается гипотония мышц. Расстраивается речь: утрачивается ее плавность, она становится замедленной, взрывчатой, иногда наблюдается скандирование; изменяется письмо (рис. 1). |
 |
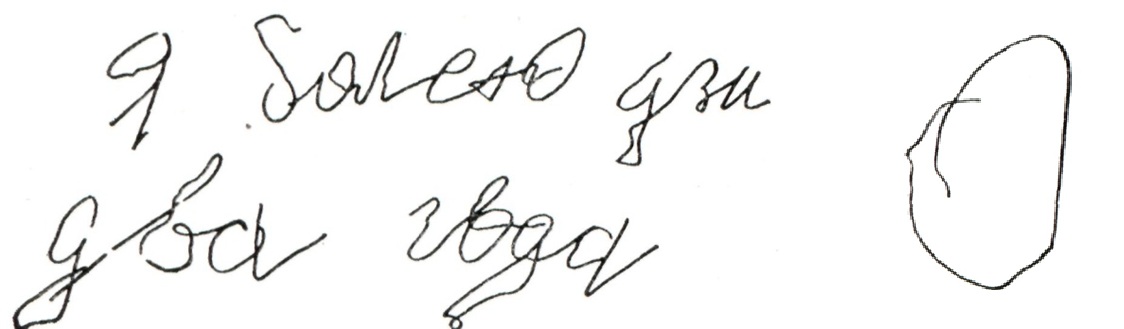 |
 |
Рис. 1. | ||
 |
 |
 |
Рис. 2. | ||
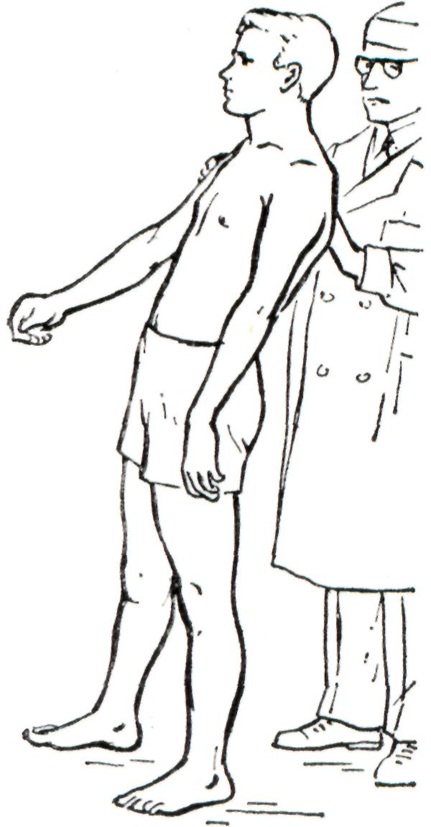
При статико-локомоторной атаксии в основном расстраивается стояние и ходьба. Больной стоит с широко расставленными ногами, покачивается, при ходьбе часто уклоняется в сторону, походка напоминает походку пьяного. Иногда у больного обнаруживается спонтанный нистагм. Координация произвольных движений в позе сидя или лежа изменяется мало.
Этот вид атаксии сначала связывали с поражением червя мозжечка, в последующем — с его флоккулонодулярной доли [Ларселл, Дау, Фултон (О. Larsell, R. S. Dow, J. F. Fulton)]. В эту область поступают импульсы от вестибулярной системы; при ее поражении нарушаются рефлексы, поддерживающие равновесие, расстраиваются синергичные сокращения мышц ног, туловища и шеи. При сгибании туловища назад у больного не наступает рефлекторного сгибания ног в колене и он может упасть назад вследствие излишнего перемещения центра тяжести кзади (рис. 2).
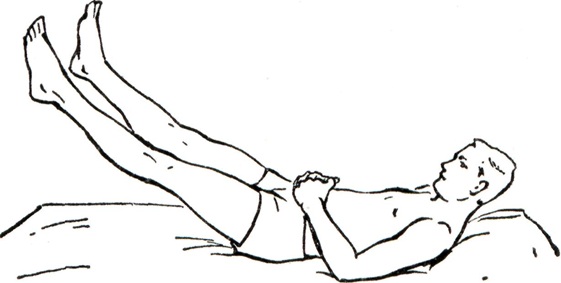
Асинергии в сокращении мышц туловища и конечностей можно выявить у больного и в лежачем положении. Больному не удается сесть без помощи рук, вместо туловища кверху поднимаются ноги (мозжечковая асинергия по Бабинскому, рис. 3).
 |
 |
 |
Рис. 3. | ||
И. М. Иргер описал особый вид атаксии, возникающий при поражении долек среднего червя мозжечка. Клиническая картина выражается легким пошатыванием при стоянии и ходьбе без истинного нарушения равновесия тела.
Патогенез этих расстройств автор связывает с нарушением взаимодействия повреждаемой области мозжечка со зрительными и слуховыми центрами среднего мозга.
А. может возникнуть и при поражении вестибулярного анализатора, в частности его проприоцепторов в лабиринте — лабиринтная атаксия. При ней расстраивается равновесие тела, при ходьбе больной отклоняется в сторону пораженного лабиринта. Характерно системное головокружение, появляется спонтанный горизонтально-ротаторный нистагм. На стороне пострадавшего лабиринта нарушается слух.
Мозжечковая атаксия встречается при различных поражениях нервной системы (при опухолях задней черепной ямки, при инфекционно-аллергических заболеваниях, при некоторых интоксикациях, дистрофических процессах).
Атаксии при наследственных и приобретенных заболеваниях
Семейная атаксия Фридрейха — сравнительно редкое наследственное заболевание, передающееся преимущественно по аутосомно-рецессивному типу (смотри Наследование). Характеризуется прогрессирующим расстройством координации движений, нарушением глубокой чувствительности, некоторыми пирамидными признаками. Фридрейх (N. Friedreich) в 1863 г. описал клинику и патологическую анатомию этого заболевания, отделив его от прогрессирующей локомоторной атаксии Дюшенна (смотри Спинная сухотка).
Патологоанатомически обнаруживают истончение спинного мозга, дистрофию преимущественно задних и боковых столбов, зоны Лиссауэра, грудных ядер (ядер Кларка).
Начало болезни в 6—15 лет. Первый симптом — нарушение походки (пошатывание, спотыкание). Постепенно расстройства координации распространяются на верхние конечности, туловище, лицо, иногда речевую мускулатуру. Нередко присоединяется дрожание, хореоатетоз, нистагм. Отмечается низкий мышечный тонус, арефлексия, симптом Ромберга. Встречаются некоторые пирамидные признаки (симптом Бабинского, защитные рефлексы). Неврологические расстройства постоянно сочетаются с аномалиями скелета (так называемая стопа Фридрейха, кифосколиоз). Часто находят врожденный порок сердца. Болезнь медленно прогрессирует, обостряясь после интеркуррентных инфекций. Больные доживают до старости.
Диагностика выраженных форм болезни обычно не представляет затруднений. Иногда атаксию Фридрейха приходится дифференцировать с наследственной атаксией Мари, с синдромом Маринеску — Шегрена, с некоторыми формами наследственных мышечных атрофии (смотри Амиотрофии Маринеску — Шегрена синдром, Миопатия).
Прогноз в отношении жизни благоприятен. Однако довольно рано развивающиеся расстройства координации ограничивают трудоспособность больных.
Наследственная мозжечковая атаксия Мари — заболевание, передающееся по доминантному типу (смотри Наследование). Характеризуется медленно прогрессирующим расстройством координации движений с поражением пирамидной системы.
На основании особенностей клиники и наследования Мари (P. Marie) в 1893 г. выделил эту форму из группы семейных атаксий, описанных Фридрейхом.
Патологоанатомически отмечается гипоплазия мозжечка, дистрофия мозжечковых и пирамидных путей. Болезнь начинается между 20 и 45 годами с расстройства походки. Постепенно развивается атаксия в руках, нередко дрожание в них, часто отмечают мышечные подергивания, речь становится замедленной, скандированной. В дальнейшем присоединяются другие симптомы (птоз, страбизм, нистагм, иногда синдром Аргайлла Робертсона, снижение остроты зрения, атрофия зрительного нерва). Мышечный тонус повышен, сухожильные рефлексы не угасают, а усиливаются, обнаруживаются патологические рефлексы, возможны парезы ног. Чувствительность не расстроена. Нет аномалий скелета. Заболевание медленно прогрессирует, нередко сопровождается нарушением памяти, постепенным снижением интеллекта. Инфекции, интоксикации, физические и психические перенапряжения могут способствовать обострениям.
Клиническая картина часто варьирует. Встречаются формы, сходные с атаксией Фридрейха, с семейной параплегией Штрюмпелля (смотри Параплегия). Основными критериями дифференциальной диагностики должны быть генеалогические данные, клиническая картина и течение заболевания. Прогноз для жизни благоприятный. Трудоспособность больных ограничена.
Атаксия-телеангиэктазия (синдром Луи-Бар) — ранняя прогрессирующая мозжечковая атаксия с симметричными телеангиэктазиями конъюнктивы и кожи, системное заболевание из группы факоматозов. Первое сообщение об этом заболевании опубликовала в 1941 г. Луи-Бар (D. Louis-Bar). Независимо от этого в 1957 г. Уэллс и Шай (С. Е. Wells, M. G. Shy) описали свои наблюдения под названием «прогрессирующий семейный хорео-атетоз с кожными телеангиэктазиями». После подробной работы Бодера и Седжвика (Е. Boder, R. Р. Sedgwick) заболевание получило название «атаксия-телеангиэктазия». Отдельные наблюдения опубликованы и в СССР.
Патологоанатомически обнаруживают атрофию и глиоз мозжечка, бледного шара и черной субстанции, множественные телеангиэктазии в мозговом веществе. Находят аплазию вилочковой железы, недоразвитие аденогипофиза, бронхоэктазы. Предполагают, что заболевание является наследственным и передается по аутосомно-рецессивному типу.
Болезнь начинается в раннем детстве прогрессирующей мозжечковой атаксии, нередко сочетающейся с хорео-атетоидными движениями. К 5—7 годам появляются симметричные телеангиэктазии конъюнктивы, кожи лица, замедленность движений глазных яблок, амимия, скандированная речь, понижение мышечного тонуса и сухожильных рефлексов. ЭМГ и ЭЭГ без изменений. При пневмоэнцефалографии находили атрофию мозжечка. В крови выявлен дефицит иммуноглобулинов, преимущественно классов А и М. Отмечается предрасположенность этих детей к инфекционным заболеваниям, к развитию бронхоэктазий и злокачественных новообразований. Больные часто погибают в возрасте 12—15 лет. Исходя из представления о ведущей роли вилочковой железы в формировании иммунитета, предлагают лечение этих больных подсадкой вилочковой железы (Ю. М. Лопухин, Л. О. Бадалян и сотрудники).
Прогноз остается неблагоприятным. Летальный исход, как правило, связан с интеркуррентными инфекциями.
Мозжечковая атаксия различной этиологии
Атаксия острая мозжечковая Лейдена — Вестфаля — своеобразный симптомокомплекс, возникает на высоте или вслед за острой инфекцией (сыпной тиф, малярия, пневмония, грипп) или интоксикацией (алкоголь, барбитураты, плазмоцид, инсектофунгициды) . Патологоанатомически находят дистрофию клеток коры мозжечка, зубчатого ядра, нижних олив. Атаксия острая мозжечковая Лейдена — Вестфаля распространяется на движения конечностей и туловища, мимику и речь. Параличей нет, хотя изредка находили легкие пирамидные признаки. Выражена гипотония мышц. Сухожильные рефлексы, чувствительность, функция сфинктеров сохраняются. Атаксия острая мозжечковая Лейдена — Вестфаля постепенно проходит. Остаточные явления редки. Прогноз благоприятный.
Существует несколько вариантов мозжечковой атаксии неясной этиологии с хрон. прогрессирующим течением. Наследственное их происхождение не доказано. Повидимому, они развиваются на почве врожденной ранимости координации под влиянием вредных экзогенных факторов.
Оливо-понто-церебеллярная атрофия наиболее известна в этой группе. Ее описали Дежерин и Тома (J. Dejerine, A. Thomas) в 1900 г. В 1939 г. она была подробно изучена Н. В. Коноваловым.
На вскрытии обнаруживают малые размеры мозжечка, моста, олив. Гистологически находят дистрофию или гибель грушевидных нейроцитов (клеток Пуркинье) коры мозжечка, собственных ядер моста и нижних олив, атрофию волокон средней мозжечковой ножки и оливо-церебеллярных пучков. Зубчатое ядро, верхние ножки и ядра мозжечка сохраняются. В далеко зашедших случаях встречали дистрофию клеток черной субстанции и чечевичного ядра. Болезнь начинается исподволь в пожилом возрасте (50—60 лет) с появления утомляемости ног и шаткости походки. В дальнейшем изменяется речь (скандирование, дизартрия), присоединяется неловкость рук. Мышечная сила и чувствительность остаются сохраненными, сухожильные рефлексы повышаются, вызываются отдельные патологические рефлексы. В поздних стадиях возникают гипомимия, скованность, псевдобульбарные симптомы и тазовые расстройства, изменяется психика. Прогноз неблагоприятный. Больные обычно погибают через 3—8 лет от присоединяющейся инфекции.
Олпво-рубро-церебеллярная атрофия описана в 1909 г. Лежонном и Лермиттом (М. М. P. Lejonne, G. Lhermitte) на основании одного клинико-анатомического наблюдения. У больной 63 лет была правосторонняя альтернирующая гемиплегия с парезом глазодвигательного нерва слева. Патологоанатомически была обнаружена атрофия коры мозжечка, зубчатого ядра, денто-рубрального пучка и нижней оливы. Средние мозжечковые ножки были несколько уменьшены в размере, но ядра моста не изменены. Кроме того, старый очаг размягчения пересекал часть перекреста верхних мозжечковых ножек. По мнению авторов, дистрофические изменения мозжечка не зависели от очага размягчения. При последующих наблюдениях выявлено, что основными клиническими симптомами заболевания являются расстройства координации, часто сочетающиеся с гиперкинезами, пирамидными симптомами, изменениями черепных нервов; позднее выявляется снижение интеллекта, нарушение деятельности тазовых органов. Прогноз неблагоприятный.
Описаны еще несколько вариантов хронической дистрофии мозжечковой системы: чистая атрофия мозжечковой коры Тома, оливо-церебеллярная атрофия Холмса, поздняя атрофия коры мозжечка Мари — Фуа — Алажуанина.
Атаксия может наблюдаться при некоторых наследственных нарушениях обмена веществ (наследственных болезнях обмена аминокислот, лейко-дистрофиях и другом).
Лечение
Лечение зависит от этиологии. При наследственных формах атаксии радикальное лечение не разработано. При инфекционной природе заболевания применяют антибиотики, противовоспалительные, десенсибилизирующие и дегидратационные средства, витамины. При резидуальных состояниях и хронических формах атаксии разной этиологии назначают специальную гимнастику, при сенситивной атаксии — гимнастику по методу Френкеля (целенаправленное использование зрения при произвольных движениях). В профилактике наследственных форм атаксии существенное значение имеют ме дикогенетические рекомендации.
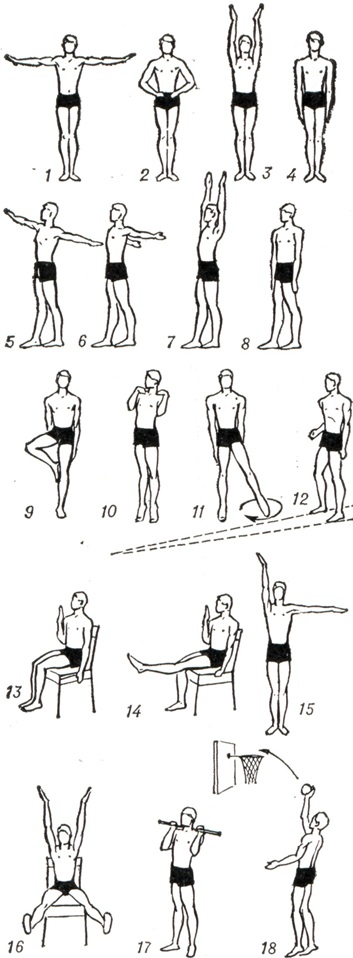
Лечебная физкультура при атаксии, воздействуя на проприоцепторы в суставах, связках, мышцах и на вестибулярный аппарат, способствует улучшению координации движений, сохранению равновесия при стоянии. Применяются следующие формы ЛФК: утренняя гигиеническая гимнастика, лечебная гимнастика, ходьба. Лечебную гимнастику следует применять систематически, регулярно, используя специальные упражнения для улучшения координации движений и упражнения для развития равновесия под контролем зрения, а также при закрытых глазах. Специальные упражнения даются на фоне общеукрепляющих и дыхательных упражнений, в исходных положениях лежа, на четвереньках, сидя и стоя. Используются преимущественно активные упражнения, при тяжелых формах — упражнения с помощью методиста, а также пассивные движения. Целесообразны упражнения с гимнастической палкой, булавами, мячами различной величины, а также у гимнастической стенки. Специальные упражнения в равновесии выполняются на месте и при ходьбе.
Упражнения на месте: 1) стоя, ноги сомкнуты (рис. 4, 1—4); 2) ноги на одной линии, одна нога впереди другой (рис. 4, 5—8); 3) стояние на одной ноге (рис. 4, 9); 4) стояние на носках (рис. 4, 10); 5) стояние на носке одной ноги (рис. 4, 21). Эти упражнения усложняются одновременным движением рук, ног, туловища в различных сочетаниях.
Упражнения в ходьбе выполняются на широкой площади опоры — на полу, затем с уменьшением площади опоры, ходьба по нарисованным на полу следам (рис. 4, 22), в последующем — по гимнастической скамейке, по ее рейке. Применяют различные виды ходьбы, в сочетании с упражнениями для рук, ног, туловища.
Для развития координации движений применяют упражнения с одновременным действием мышц-синергистов и мышц-антагонистов. Например, сгибание одной конечности и одновременное разгибание другой в одноименном суставе (рис. 4, 15); сгибание руки и разгибание ноги — более сложное сочетание (рис. 4, 24).
Дальнейшее усложнение — введение различных направлений при выполнении упражнений, напр. одна рука отводится в сторону, а другая — вверх (рис. 4, 15). В положении сидя можно для рук использовать направление движений вверх, а для ног — в стороны (рис. 4, 16). Применяется изменение ритма движений при ходьбе. Развитию координации способствуют упражнения с палкой (рис. 4, 17), броски и ловля мяча различными способами (рис. 4, 15), упражнения с булавами для маховых движений различной амплитуды (большие, средние и малые махи и круги) с различными вариациями их. Следует использовать упражнения с мелкими предметами, тренировку в бытовых движениях (застегивание пуговиц, шнуровка, собирание спичек и тому подобное).
Методика лечебной гимнастики дифференцируется в зависимости от вида атаксии. При мозжечковой атаксии следует чередовать упражнения для всех суставов конечностей (движения небольшой амплитуды) с упражнением в попеременном движении (супинация — пронация), сначала — в медленном темпе, а затем в быстром; добиваться правильного положения туловища при ходьбе, тренироваться в ходьбе под контролем зрения и с закрытыми глазами. При сенситивной атаксии особое внимание уделяется упражнениям в равновесии и на развитие координации движений. При лабиринтной атаксии особенно важны упражнения в равновесии.
Длительность процедуры от 15 до 30 минут ежедневно, на курс лечения 25 процедур. Ходьба применяется не только в процедурах лечебной гимнастики, но и как дополнение к ней с постепенным увеличением расстояния в соответствии с двигательными возможностями (от 500 ж до 1 км). Целесообразен массаж конечностей, а при головокружении — массаж воротниковой зоны. На курс лечения 12—15 процедур.
Смотри также Движения (патология).
|
Белая Н.А., Богородинский Д.К. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Асцитический свищ |
⇓ Полный свод знаний. Том первый А. ⇓ |
Ателектаз ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |