Беременность |
||
 |
 |
Оглавление
|
БеременностьБеременность — физиологический процесс, при к-ром из оплодотворенной яйцеклетки в женском организме развивается плод. Оглавление Зачатие и развитие «плодного яйца» Нормальная (физиологическая) беременность Психические расстройства при беременности Рентгенологическое исследование при беременности Беременность в судебно-медицинском отношении Соединение мужской половой клетки — сперматозоида с женской половой клеткой — яйцеклеткой происходит, как правило, в ампулярной части маточной трубы. Оплодотворенная яйцеклетка, или зигота (см.), продвигаясь по трубе в сторону матки вследствие перистальтических сокращений гладкой мускулатуры стенки трубы и мерцания ресничек ее эпителия, делится митотическим путем (см. Митоз) на дочерние малодифференцированные клетки — бластомеры (см. Дробление яйца). Т. о., одноклеточный зародыш — зигота, уже являющийся организмом нового, дочернего поколения, превращается в многоклеточный зародыш — морулу, состоящую из 8—12 клеток. На этой стадии зародыш (см.) попадает из маточной трубы в полость матки, обычно через 3 суток после овуляции и оплодотворения. Здесь размножение клеток резко ускоряется, и уже к пятым суткам зародыш приобретает вид полого пузырька — бластоцисты. В середине 7 сут. начинается имплантация, т. е. внедрение зародыша в слизистую оболочку матки. У человека и человекообразных обезьян происходит интерстициальная (погружная) имплантация, т. е. зародыш, разрушая с помощью протеолитических ферментов прилежащий участок слизистой оболочки, целиком погружается в ее толщу, где и продолжает развиваться. Образующееся при этом отверстие — имплантационный кратер — закрывается вследствие восстановления целости слизистой оболочки над погрузившимся в нее зародышем. Именно имплантацию следует считать началом Б. в собственном смысле слова, т. к. только с наступлением имплантации происходят гормональные сдвиги в организме женщины. Зародыш вместе с образуемыми им зародышевыми оболочками — хорионом и амнионом (см. Зародыш, Плодные оболочки) — в акушерско-гинекологической практике часто именуют «плодным яйцом» (термин, не принятый в научной эмбриологии, где яйцом называют только яйцеклетку с яйцевыми, но не зародышевыми оболочками). У человека первые 2 мес. внутриутробного развития называют собственно зародышевым (эмбриональным, от греч. embryon зародыш), а остальные 7 мес. — плодным (фетальным, от лат. fetus плод) периодом. В организме женщины при Б. возникают многочисленные и сложные изменения. Эти физиол. изменения создают условия для внутриутробного развития плода, подготавливают организм женщины к родовому акту и грудному вскармливанию ново¬рожденного. В процессе Б. между матерью и плодом возникает комплекс взаимосвязанных иммунологических реакций (см. Иммунология эмбриогенеза). С целью объяснения условий и механизмов, определяющих нормальное развитие Б., И. А. Аршавским выдвинута концепция о доминанте беременности: возникновение соответствующего очага возбуждения в ц. н. с. после оплодотворения яйцеклетки и имплантации ее в слизистую оболочку матки; при этом возникает постоянный источник афферентной импульсации из инте-рорецепторов матки. |
Рефлекторные реакции, возникающие в результате сложных взаимоотношений между организмами беременной и плода и начинающиеся с возбуждения рецепторов матки, составляют неотъемлемую часть механизма развития Б. (Н. Л. Гармашова).
В первые месяцы Б. наблюдается понижение возбудимости коры головного мозга, что приводит к повышению рефлекторной деятельности подкорковых центров, а также спинного мозга (И. М. Сеченов, И. П. Павлов).
В последующем возбудимость коры головного мозга повышается и остается повышенной до конца Б.
К моменту родов возбудимость коры головного мозга резко понижается, что сопровождается повышением возбудимости спинного мозга. Такое соотношение возбудимости головного и спинного отделов ц. н. с. в конце Б. приводит к усилению спинномозговых рефлексов, повышению нервнорефлекторной и мышечной возбудимости матки (М. А. Петров-Маслаков, 1963).
Железы внутренней секреции.
В железах внутренней секреции при Б. происходят значительные изменения. С началом Б. яичники несколько увеличиваются, овуляция в них прекращается; в одном из яичников функционирует желтое тело (см.). Выделяемые им гормоны (прогестерон и, в меньшей степени, эстрогены) способствуют созданию условий для правильного развития Б.
Желтое тело подвергается обратному развитию после IV месяца Б. в связи со становлением гормональной функции плаценты.
Плацента является мощной железой внутренней секреции, в к-рой интенсивно протекают процессы синтеза, секреции и превращения ряда гормонов как стероидной, так и белковой природы. В плаценте (см.) вырабатываются гормоны белковой природы (хориальный гонадотропин и хориальный соматомаммотропин) и гормоны стероидного происхождения (гестагены и эстрогены).
Хориальный Гонадотропин по своим биол. свойствам сходен с лютеинизирующим гормоном гипофиза. Полагают, что биол. действие этого гормона заключается в сохранении функции желтого тела яичника, влиянии на развитие надпочечников и гонад плода, воздействии на процессы обмена стероидов в плаценте.
Хориальный соматомаммотропный гормон (ХСМГ), или хорионический соматотропный плацентарный лактоген, по своим хим. и иммунологическим свойствам приближается к гормону роста передней доли гипофиза и пролактину. Плацентарный лактоген благодаря своему антиинсулиновому действию приводит к усилению гликонеогенеза в печени, снижению толерантности организма к глюкозе, усилению липолиза.
Плацента продуцирует также ряд других белково-пептидных гормонов, таких как меланоцитостимулирующий гормон, тиреотропный гормон, релаксин, вазопрессин, окситоцин.
Биол. действие эстрогенов во время Б. направлено на рост матки; эстрогены способствуют гиперплазии и гипертрофии мышечных клеток матки; кроме того, эстрогены вызывают рост молочных желез.
Плацента выделяет во время Б. большое количество прогестерона. Этот стероидный гормон образуется в плаценте из материнского холестерина.
Физиол. роль прогестерона во время Б. окончательно не ясна. Установлено, что с прогрессированием Б. концентрация прогестерона в крови матери значительно повышается. Увеличивается также экскреция прегнандиола — основного метаболита прогестерона.
Существует гипотеза о «прогестероновом блоке», согласно к-рой прогестерон, образующийся во время Б. в плаценте и проникающий в миометрий путем местной диффузии, тормозит сократительную активность матки. Мышца матки, находясь под влиянием прогестерона, не реагирует на окситоцин и не чувствительна к действию эстрогенов. Однако вопрос о значении прогестерона и «прогестеронового блока» в пусковом механизме родового акта у женщин является спорным, т. к. до сих пор не получены убедительные доказательства падения уровня этого гормона к началу родовой деятельности.
Между плацентой и плодом существует функциональная зависимость, к-рая рассматривается как единая эндокринная система — «фето-плацентарная единица», обладающая в известной степени нек-рой автономностью.
Установлено, что человеческий плод наряду с плацентой участвует в синтезе эстрогенов и что метаболическая активность плода и плаценты дополняет материнскую. В стероидогенезе участвуют плод, плацента и материнский организм, к-рые дополняют друг друга таким образом, что «фето-плацентарная единица» способна поддерживать синтез всех биологически активных стероидных гормонов.
Гипофиз. Передняя доля гипофиза во время Б. увеличивается вследствие размножения и гипертрофии клеток, вырабатывающих гормоны. В начале Б. значительно усиливается продукция гонадотропных гормонов, особенно лютеинизирующего и лютеотропного (пролактина). Эти гормоны усиливают развитие и эндокринную функцию желтого тела, а также способствуют подготовке молочных желез к лактации. Повышается образование тиреотропного и адренокортикотропного гормонов, воздействующих на щитовидную железу и надпочечники, а также гормона роста. Последний влияет на процессы роста матки и других органов половой системы, а также может вызвать преходящее увеличение конечностей, нижней челюсти у нек-рых беременных.
При Б. усиливается образование супраоптическим и паравентрикулярным ядрами гипоталамуса окситоцина и вазопрессина. Окситоцин обладает специфическим тономоторным действием на миометрий. Накопление и действие окситоцина находится в прямой зависимости от накопления эстрогенов и серотонина плаценты, к-рые блокируют окситоциназу (цистинаминопептидазу) — фермент, инактивирующий окситоцин в крови беременной женщины. Предполагают, что этот фермент образуется из трофобласта и является энзимом Б.
Паравентрикулярные и супраоптические ядра принимают также участие в регуляции секреции аденогипофизом фолликулостимулирующего и лютеинизирующего, адренокотикотропного и тиреотропного гормонов.
Щитовидная железа во время Б. увеличивается у 35—40% женщин за счет гиперемии, увеличения числа фолликулов и содержания в них коллоида. Содержание в крови йода, связанного с белком, возрастает до 8—11 мкг%, однако без явлений тиреотоксикоза.
Надпочечники в связи с Б. подвергаются значительным изменениям. Усиливается образование глюкокортикоидов (кортикостерон, гидрокортизон), регулирующих углеводный и белковый обмен, и минералокортикоидов, регулирующих минеральный обмен. Имеются сведения, что во время Б. в коре надпочечников усиливается синтез эстрогенов, прогестерона и андрогенов. Кора и мозговой слой надпочечников во взаимодействии с АКТГ способствуют созданию высокого уровня обменных процессов в органах и тканях беременной к началу родов.
Во время Б. увеличивается концентрация кортикостероидов, циркулирующих в крови. Вместе с тем это повышение кортикостероидов не вызывает выраженных клиниче¬ских проявлений гиперкортицизма при Б., что объясняется взаимодействием гидрокортизона со специфическим глобулином (транскортином). Во время Б. происходит увеличение содержания в плазме не только кортикостероидов, но и транскортина. Связывание гормонов белками плазмы является, по-видимому, одним из дополнительных факторов регуляции концентрации биологически активных гормонов. При Б. усиливается также секреция инсулина, что определяется физиол. потребностями организма, а также влиянием плацентарного лактогена.
Обмен веществ при беременности
Обмен веществ при беременности подвергается значительным изменениям, что связано с перестройкой функции нервной системы и желез внутренней секреции.
При Б. ряд содержащихся в крови ферментов существенно изменяется по количеству или по активности. В частности, при Б. значительно увеличивается активность фосфатаз — ферментов, катализирующих реакцию распада и синтеза фосфорных эфиров. Усиливается активность гистаминазы — фермента, расщепляющего гистамин. При Б. наблюдается заметное уменьшение активности холинэстеразы — фермента, катализирующего распад ацетилхолина (медиатора, играющего роль в стимуляции родовой деятельности).
Основной обмен и потребление кислорода во время Б. возрастают. После IV мес. Б. наблюдается повышение основного обмена до 15—20%, что можно объяснить наступающей стимуляцией гипофиза во время Б. Основной обмен особенно усиливается во второй половине Б. и во время родов.
Белковый обмен заметно изменяется. У беременных происходит накопление азота, запас к-рого необходим как матери, так и плоду. Задержка азота составляет 1,84 г в день, начиная с 17 нед. Б.; к концу Б. достигает 4—5 г в сутки. В крови количество остаточного азота не увеличивается, количество мочевины понижено. С мочой выделяется мочевины меньше нормы, аммиака и аминокислот — больше нормы.
Углеводный обмен. Концентрация сахара в крови натощак при Б. обычно нормальная, однако при проведении теста на толерантность к глюкозе снижение толерантности отмечается у 6—40% беременных. У многих беременных отмечается наклонность к гликозурии. Гликоген откладывается не только в печени и мышцах, но и в плаценте. Возможность значительного колебания уровня сахара крови при нормальной Б. зависит от функциональной потенции островкового аппарата поджелудочной железы в отношении секреции инсулина, а также активности контринсулярных гормонов в организме беременной.
Липидный обмен. В крови беременных повышено количество нейтрального жира, жирных кислот, холестерина, фосфолипидов и других липидов. Накопление липидов происходит также в надпочечниках, плаценте и молочных железах. Липиды расходуются на формирование тканей плода.
Минеральный и водный обмен. Во время Б. происходит задержка в организме женщины и накопление многих неорганических веществ. Усиливается усвоение фосфора, к-рый необходим для развития нервной системы и скелета плода, солей кальция, необходимых для построения костей плода. Происходит значительное накопление железа — 950—1150 мг. Из этого количества 180 мг (из расчета 0,6 мг в сутки в течение всей Б.) составляют расходы организма самой беременной в связи с повышением костномозгового кроветворения, 300—570 мг используется для выработки дополнительного гемоглобина, 250—400 мг расходуется на нужды плода, 50— 100 мг — на построение плаценты, 50 мг откладывается в мускулатуре матки и, наконец, с молоком при лактации продолжительностью 6 мес. теряется 180 мг железа. На протяжении всей Б. беременная должна получать 4—5 мг железа в сутки. Отмечается задержка в организме беременной и других неорганических веществ: калия, натрия, магния, хлора, кобальта, меди и других микроэлементов. Эти вещества также переходят к плоду и определяют нормальное течение процессов обмена и роста. Накопление неорганических веществ имеет биологическое значение для организма матери, в частности для подготовки к родам и лактации.
Накопление неорганических веществ влияет на водный обмен, к-рый характеризуется при Б. склонностью к задержке воды в организме. В регуляции водного обмена при Б. важную роль играют гормоны коры надпочечников (минералокортикоиды). При нормальной Б. значительной задержки воды и хлоридов не бывает, жидкость быстро удаляется из организма.
Потребность организма беременной женщины в витаминах (А, В1 D, Е, К, РР и особенно С) возрастает в связи с необходимостью снабжения ими плода и поддержания интенсивного обмена веществ. Суточная потребность в витамине С возрастает в 2—3 раза; он имеет большое значение, в частности для развития плода, зародышевых оболочек и плаценты. Велика роль витамина А в процессах роста плода, витамина В1 — в регулировании функций нервной системы и многих ферментативных процессов. Витамин Е способствует развитию Б. При его недостатке может наступить выкидыш, что связано с некротическими изменениями в плаценте и вторичной гибелью плода.
Сердечнососудистая система.
При нормальной Б. предъявляются повышенные требования к работе сердца и сосудистой системы, что связано с увеличением объема циркулирующей крови, повышением перифери¬ческого сопротивления, увеличением объема матки и развитием мощной системы маточно-плацентарного кровообращения.
Сердце беременной постепенно приспосабливается к нагрузке: происходит физиол. гипертрофия левого желудочка, увеличивается минутный объем, отмечается нек-рое повышение сосудистого тонуса и учащение пульса. В связи с высоким стоянием диафрагмы в последние месяцы Б. ось сердца приобретает более горизонтальное положение и перегибы крупных сосудов могут обусловливать появление функциональных систолических шумов. Все эти изменения полностью исчезают после родов. Артериальное давление при физиол. Б. изменяется незначительно: в первые недели оно несколько понижается; спустя 16 нед. обнаруживается нек-рая тенденция к по¬вышению (на 5—10 мм рт. ст.). Для правильного суждения об уровне и динамике артериального давления необходимо знать исходную величину артериального давления до Б., т. к. среди беременных встречаются женщины с гипотонией (напр., 90/60 мм рт. ст.), для к-рых нормальное для других женщин артериальное кровяное давление (120/80 мм рт. ст.) означает несомненную гипертензию. Важно учитывать не столько абсолютные цифры артериального давления, сколько процент прироста его к исходной величине. Повышение систолического давления на 30% к исходному следует расценивать как патологический симптом. Очень важно учитывать динамику диастолического и пульсового давления: при нормально протекающей Б. оно не должно превышать 75—80 мм рт. ст., а пульсовое не должно быть ниже 40 мм рт. ст.
Кровь. Во время Б. усиливается кроветворение, увеличивается число эритроцитов, количество гемоглобина и плазмы крови. Объем циркулирующей крови к концу Б. возрастает на 35—40%.
При нормальной Б. в связи с развитием плода, гормональной перестройкой и особенностями обмена веществ наблюдаются изменения кислотно-щелочного состояния крови, что выражается в накоплении кислых продуктов обмена. Одновременно развивается гипокапния. По мере увеличения срока Б. явления метаболического ацидоза и дыхательного алкалоза нарастают. У большинства беременных эти изменения имеют компенсированный характер, и сдвига рН не происходит, что указывает на достаточную емкость буферных систем организма при физиол. Б.
Органы дыхания.
Несмотря на высокое стояние диафрагмы в конце Б., дыхательная поверхность и жизненная емкость легких не уменьшается благодаря расширению грудной клетки. Дыхание в последние месяцы Б. становится немного чаще и глубже, газообмен усиливается.
Органы пищеварения.
Иногда наблюдается понижение кислотности желудочного сока.
Мочевыделительные органы
Мочевыделительные органы при физиол. Б. функциональным изменениям не подвергаются.
Костно-мышечная система.
Изменения во время Б. характеризуются серозным пропитыванием и разрыхлением суставных связок, симфизарного хряща и синовиальных оболочек лонного и крестцово-подвздошных сочленений, обусловленными влиянием вырабатываемого в плаценте релаксина. В связи с этим отмечается нек-рое увеличение подвижности в сочленениях таза и возможность незначительного увеличения емкости таза во время родов.
Кожа при Б.
Кожа при Б. подвергается своеобразным изменениям. Довольно часто в коже лица, белой линии живота, сосков и околососковых кружков наблюдается отложение коричневого пигмента. Усиленная пигментация кожи беременных объясняется тем, что в надпочечниках (zona reticularis) происходит усиленная продукция желто-коричневого пигмента, очень близкого к меланину.
По мере роста матки происходи! растяжение передней брюшной стенки женщины. Под действием мелаплческого растяжения и под влиянием гиперкортицизма появляются полосы Б. (striae gravidarum). Эти полосы дугообразной формы, заостряющиеся на концах, похояш на рубцы; цвет их во время Б. розовато-красноватый; после родов цвет изменяется на серебристо-беловатый. Локализация этих полос разнообразна: вокруг пупка, в нижних отделах живота, нередко на бедрах и на молочных железах.
Молочные железы.
Рост и гиперплазия молочных желез и подготовка их к лактации (см.) происходит под влиянием гормонов, вырабатываемых в плаценте (эстрогены, прогестерон). Секреция активируется лактогенным (лютеотропным) гормоном гипофиза.
Половые органы.
Матка. Во время Б. изменяется величина, форма, положение, консистенция и реактивность (возбудимость) матки. Матка постепенно увеличивается в те¬чение всей Б. Увеличение матки происходит гл. обр. за счет гипертрофии мышечных волокон матки; одновременно происходит размножение мышечных волокон, рост вновь образованных мышечных элементов сетчато-волокнистого и аргирофильного «каркаса» матки.
Слизистая оболочка матки, находившаяся в фазе секреции до начала имплантации, с момента прикрепления бластоцисты претерпевает комплекс сложных морфологических и биохимических изменений. В губчатом слое слизистой оболочки отмечаются процессы гипертрофии желез и разрастание сосудистой сети. С этого момента слизистая оболочка матки называется децидуальной — отпадающей (см. Децидуалъная оболочка). Сосудистая сеть матки подвергается значительному увеличению. Артерии и особенно вены матки удлиняются и расширяются, образуются новые сосуды; одновременно удлиняются и расширяются лимф, сосуды. Нервные элементы матки гипертрофируются, их число увеличивается, резко возрастает количество чувствительных рецепторов. Эти рецепторы имеют важное значение в передаче импульсов от плода в ц. н. с. беременной (Н. Л. Гармашова).
В перешейке матки процессы гипертрофии и гиперплазии выражены значительно слабее, чем в теле, соединительная ткань разрыхляется, число эластических волокон увеличивается. В шейке матки мышечных элементов меньше, чем в ее теле. Положение матки меняется в соответствии с ее ростом.
Матка является не только плодовместилищем, предохраняющим плод от неблагоприятных внешних влияний, но и органом обмена веществ, обеспечивающим плод ферментами, комплексными соединениями, необходимыми для пластических процессов быстро развивающегося плода. Часть необходимых для плода соединений синтезируется в субклеточных структурных образованиях миометрия, другие депонируются в тканях матки и активно транспортируются через биологические мембраны в сосудистое русло плода.
С наступлением Б. ив процессе ее развития в два и более раз увеличивается количество актомиозина (комплексное соединение сократительных белков — актина и миозина), что создает условия для снижения моторной функции матки, донашивания Б. и накопления веществ, необходимых для нормального течения родовой деятельности.
Весьма важными компонентами, обеспечивающими энергетику мышечного сокращения матки, являются фосфорные соединения. С наступлением Б. в матке прогрессивно повышается содержание фосфорных соединений. К концу Б. отмечается увеличение общего фосфора на 71,5%, кислоторастворимого — на 103,8% и белкового — на 16% в сравнении с состоянием до Б.
При Б. в мышце матки увеличивается накопление важных в энергетическом отношении соединений, напр. креатинфосфата и гликогена. К концу Б. и в родах содержание гликогена увеличивается в несколько раз.
С увеличением срока Б. происходит накопление в мышце матки и плаценте очень важных биологически активных веществ (биогенных аминов) — серотонина (см.), катехоламшюв (см.) и т. д. Серотонин является антагонистом прогестерона и синергистом эстрогенных гормонов. Максимальное накопление серотонина в матке и плаценте имеет место ко времени родов, что приводит к резкому повышению спонтанной возбудимости и энергетической готовности контрактильных белков к выполнению механической функции.
Маточные трубы во время Б. утолщаются вследствие гиперемии и серозного пропитывания тканей. Связки матки удлиняются и утолщаются, что способствует удержанию матки в необходимом положении во время родов, особенно гипертрофируются круглые и крестцово-маточные связки. Круглые связки матки прощупываются через переднюю брюшную стенку в виде тяжей.
При Б. происходит гипертрофия и гиперплазия мышечных и соединительнотканных элементов влагалища, в связи с чем оно удлиняется, расширяется, складки слизистой оболочки выступают резче. В содержимом влагалища при нормальной Б. преобладают вагинальные палочки (I —II степень чистоты), реакция кислая.
 |
 |
 |
Рис. 1. | ||
 |
 |
 |
Рис. 2. | ||
 |
 |
 |
Рис. 3. | ||
Наружные половые органы во время Б. разрыхляются, слизистая оболочка входа во влагалище становится цианотичной.
В ранние сроки диагноз Б. устанавливается на основании сомнитель¬ных и вероятных признаков.
Сомнительные признаки — различного рода субъективные ощущения, а также объективно определяемые изменения в организме, вне внутренних половых органов: вкусовые прихоти, изменения обонятельных ощущений, легкая утомляемость, сонливость, пигментация кожи на лице, по белой линии живота, сосков и околососковых кружков.
Вероятные признаки — объективные признаки со стороны половых органов, молочных желез и при постановке биологических реакций на Б. К ним относятся: прекращение менструаций у женщин детородного возраста, увеличение молочных желез и появление молозива при выдавливании из сосков, цианоз слизистой оболочки влагалища и шейки матки, изменение формы и консистенции матки, увеличение ее размеров.
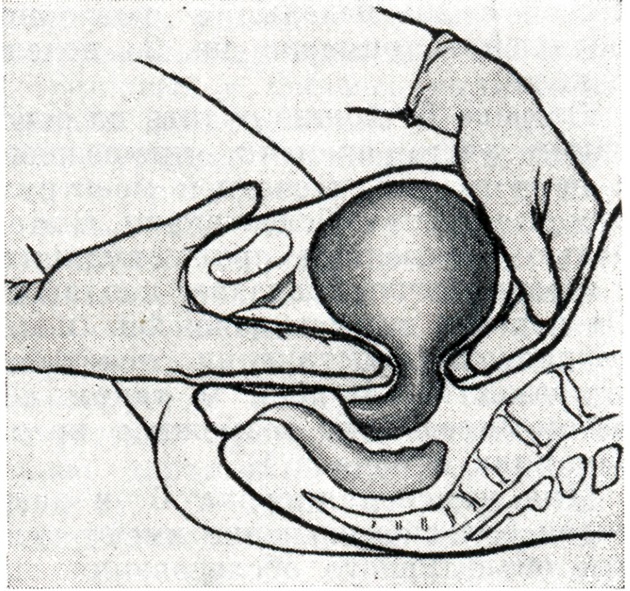
Из признаков, указывающих на изменение формы и консистенции матки в связи с Б., важнейшими являются следующие: Признак Гентера. При влагалищном исследовании в ранние сроки Б. на передней поверхности матки, строго по средней линии ее, находят гребневидный выступ (рис. 1), к-рый по консистенции не отличается от остальных отделов тела матки.
Признак Горвица — Хегара. При двуручном исследовании обнаруживается размягчение в области перешейка (рис. 2).
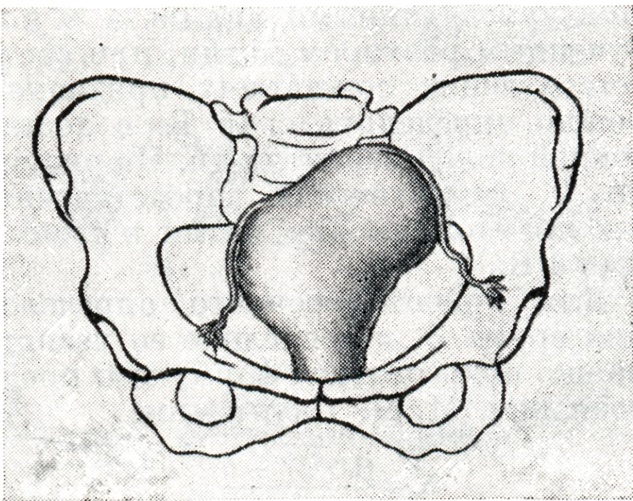
Признак Пискачека. При влагалищном исследовании контуры матки представляются асимметричными вследствие выпячивания угла, соответствующего месту имплантации плодного яйца (рис. 3).
Признак Снегирева. При влагалищном исследовании беременная матка вследствие механического раздражения начинает под пальцами сокращаться и становится более плотной.
Выявление вероятных признаков Б. производится путем опроса, пальпации, осмотра наружных половых органов и слизистой оболочки влагалища с помощью зеркал и влагалищного исследования.
В сомнительных случаях, кроме тщательного клинического обследования женщины, используют методы диагностики Б., основанные на определении содержания в моче беременных хорионического гонадотропина (см. Ашгейма — Цондека реакция, Галли-Майнини реакция, Фридмана реакция).
Пользуются и иммунологическими методами диагностики Б., к-рые основаны на реакции между хорионическим гонадотропином мочи беременных и антисывороткой. Наиболее применим метод, основанный на подавлении (торможении) реакции гемагглютинации эритроцитов, содержащих хорионический гонадотропин, соответствующей антисывороткой в присутствии хорионического гонадотропина, находящегося в моче беременных.
Во второй половине Б. появляются достоверные, или несомненные, признаки Б., свидетельствующие о наличии плода в матке. Все эти признаки объективны. К ним относятся: движения плода, определяемые рукой или при аускультации, выслушивание сердечных тонов плода, прощупывание частей плода, данные рентгенологического исследования, электрофонокардиография, эхография плода.
Определение срока беременности
Определение срока беременности имеет большое значение не только для выяснения срока предстоящих родов, но и для своевременного предоставления дородового отпуска (см. Отпуск по беременности и родам).
Для возможно более точной диагностики срока Б. и родов необходимо учитывать данные анамнеза и совокупность данных объективного обследования беременной. Из данных анамнеза имеют значение сведения о времени последней менструации и первого шевеления плода.
 |
 |
 |
Рис. 4. | ||
 |
 |
 |
Рис. 6. | ||
День родов можно определить, прибавив 280 дней к дате первого дня последней менструации. Эти вычисления можно упростить, воспользовавшись формулой Негеле; при этом отсчитывают от первого дня последней менструации 3 мес. назад и прибавляют к полученному числу 7 дней (365 — 92 +7 = 280).
Для определения срока Б. и родов учитывают время первого шевеления плода, к-рое ощущается первородящей с 20 недель, а повторнородящей — примерно на 2 недели раньше.
О сроке Б. можно судить на основании учета времени, прошедшего с первого дня последней менструации до момента обследования. С этой целью определяют срок овуляции, с к-рым обычно совпадает начало Б. От первого дня ожидавшейся (ненаступившеп); менструации отсчитывают назад 14—16 дней и таким образом определяют возможное время овуляции и начала Б.
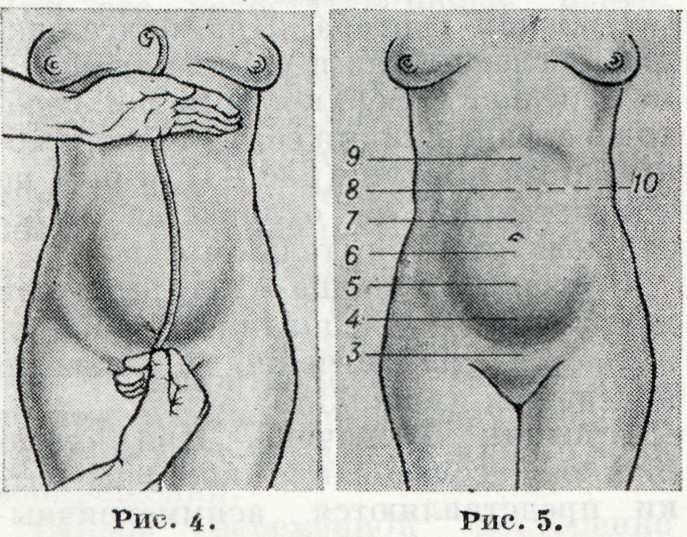
Для выяснения срока Б. и даты родов большое значение имеют данные объективного обследования: определение величины матки, объема живота, длины плода и размеров его головки.
Величина матки после 3 мес. Б. определяется измерением высоты стояния дна матки над лоном (рис. 4). Пользуясь данными анамнеза и полученным размером матки, при соответствующих сочетаниях признаков можно определить срок Б. с достаточной долей вероятности. На рисунке 5 схематически представлены уровни стояния дна матки в разные сроки Б.
Для ориентировочного определения срока Б. в последние ее месяцы можно пользоваться формулой, предложенной М. К. Скульским: где X — искомый срок Б.; L — длина плода в матке; 2 — коэффициент удвоения; 5 в числителе — толщина стенок живота и стенки матки; 5 в знаменателе — цифра, на к-рую умножают число месяцев Б. для получения длины плода по схеме Гаазе (см. Плод).
 |
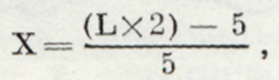 |
 |
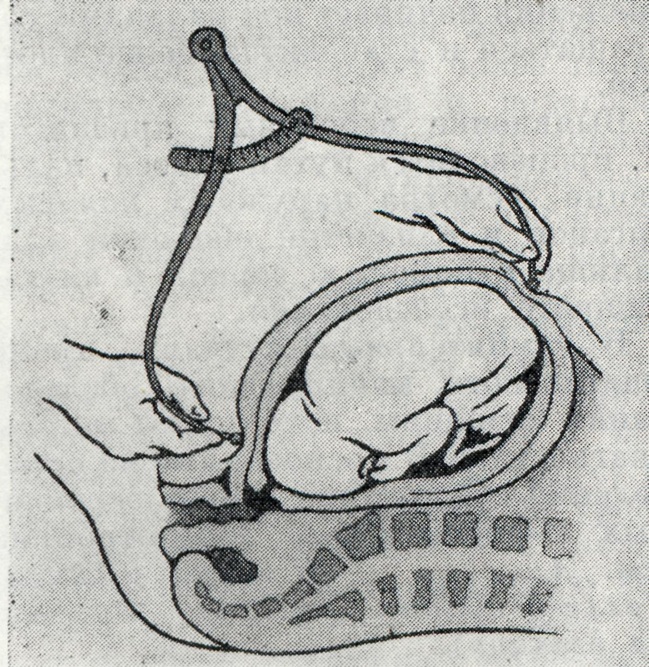
Измерение головки плода дает вспомогательные числа для уточнения поздних сроков Б. Лобно-затылочный размер головки плода в конце VIII мес. (32 нед.) в среднем равен 9,5 см, в конце IX мес. (35— 36 нед.) — 11 см.
И. Ф. Жорданиа предложил еле- I дующую формулу для определения I срока Б.: где X —искомый срок Б. в неделях; L — длина плода в матке, полученная при измерении тазомером (рис. 6); С — лобно-затылочный размер плода, также определенный тазомером.
x=L + с,
Определение истинной продолжительности Б. женщины затруднительно в связи с тем, что трудно установить точный срок овуляции и времени оплодотворения. Поэтому данные о продолжительности Б. разноречивы. Однако в большинстве случаев Б. женщины продолжается 10 акушерских месяцев (месяц — 28 дней), или 280 дней, если исчислять ее начало от первого дня последней менструации.
Первичная ранняя явка и систематическое ежемесячное посещение беременной женской консультации значительно снижают процент ошибок в определении срока Б. и, следовательно, срока дородового отпуска.
Б. не требует внесения особых изменений в общий режим, Однако беременные освобождаются от ночных дежурств, тяжелой физической работы, работы, связанной с вибрацией тела или неблагоприятным воздействием на организм хим. веществ. Во время Б. следует избегать резких движений, подъема тяжестей и значительного утомления. Беременной женщине нужно спать не менее 8 час. в сутки. Перед сном рекомендуется прогулка.
Беременную необходимо тщательно оберегать от инфекционных заболеваний, к-рые представляют особую опасность для организма беременной и плода.
Во время Б. необходимо особенно тщательно следить за чистотой кожи. Чистота кожи способствует выведению с потом вредных для организма продуктов обмена веществ.
Во время Б. рекомендуется мыться под душем, избегать перегревания тела. Здоровым беременным рекомендуются воздушные и солнечные ванны. В осенне-зимнее время вместо солнечных ванн применяют УФ-облучение.
Беременная дважды в день должна обмывать наружные половые органы теплой водой с мылом. Спринцевания во время Б. следует назначать с большой осторожностью.
Во время Б. следует тщательно следить за состоянием полости рта и произвести необходимую санацию.
Молочные железы необходимо ежедневно обмывать теплой водой с мылом и обтирать полотенцем. Эти методы предупреждают трещины сосков и маститы. Если соски плоские или втянутые, то следует производить массаж их.
Половые сношения во время Б. должны быть ограничены. Запрещаются прием алкоголя и курение, т. к. они оказывают токсическое действие на организм беременной и отрицательно влияют на плод.
Одежда беременной должна быть удобной и свободной: не следует носить стягивающие пояса, круглые подвязки, тугие бюстгальтеры и др. Беременная должна носить обувь на низком каблуке. Во второй половине Б. рекомендуется носить бандаж, к-рый должен поддерживать живот, но не сдавливать его.
Правильное питание во время Б. имеет исключительно важное значение для сохранения здоровья женщины и нормального развития плода.
В первой половине Б. особая диета не обязательна. Пища должна быть разнообразной и вкусно приготовленной. Питание во второй поломи пе Б. должно учитывать физиол. особенности организма. Количество белков — 100—120 г в сутки. Из продуктов, содержащих полноценные белки, следует рекомендовать кефир, простоквашу, молоко, творог, яйца, сыр, нежирное мясо (100—120 г В день), рыбу (150—250 г в день). Количество углеводов — ок. 500 г в сутки, при избыточном весе беременной — 300 г. Рекомендуются фрукты, ягоды, овощи, а также хлеб (источник клетчатки и витаминов группы В).
Жиров рекомендуется 100—110 г в сутки, преимущественно в виде сливочного масла, сметаны и растительных масел.
Количество жидкости ограничивается до 1 —1,2 л. Количество поваренной соли ограничивается, особенно во второй половине Б. (до 8— 5 г в сутки).
Во время Б. возрастает потребность в витаминах (см.). Хорошим источником витамина А являются печень и почки животных, молоко, яйца, сливочное масло, морковь, рыбий жир, шпинат. Витамином Вг богаты пивные дрожжи, печень, почки, зерновые и бобовые культуры. Суточная доза витамина Вх — 10— 20 мг. Суточная потребность в витамине В2 (рибофлавин) равна 2 мг. Витамина РР много в дрожжах, мясе, печени, зернах пшеницы; суточная потребность в этом витамине — 15 мг. Витамина С в сутки требуется 1,0—1,5 г. Зимой и весной рекомендуется назначать беременным готовые препараты витамина С (драже, таблетки) или аскорбиновую к-ту. Витамин С содержится в овощах, ягодах, плодах. Витамин Е содержится в зародышевой части пшеницы и кукурузы, яйцах, печени, соевом масле. Витамином D богаты рыбий жир, печень, икра, сливочное масло.
Беременным рекомендуется четырехразовое питание: первый завтрак должен содержать 25—30% пищевого рациона, второй завтрак — 10—15% , обед — 40—45%, ужин — 15—20%.
Физкультура при Б. улучшает общее состояние женщины, благотворно влияет на вегетативную нервную систему, способствует уменьшению явлений токсикоза Б,, укорочению продолжительности родового акта и более благополучному послеродовому периоду. Ее специальные задачи: укрепление мышц брюшного пресса; улучшение потужной деятельности во время родов; предупреждение отвисания живота и опущения внутренних органов; укрепление и повышение эластичности мышц тазового дна для профилактики опущений и выпадения внутренних половых органов; укрепление всей мускулатуры тела, особенно мышц спины, на к-рые падает наибольшая нагрузка при ходьбе, в связи со смещением центра тяжести при беременности; увеличение подвижности суставов таза и позвоночника; обучение навыку владения дыханием при родах, улучшение функции внешнего дыхания в целях усиления окислительных процессов организма, необходимых для развития плода.
Физ. упражнения показаны всем женщинам с нормально протекающей Б., а также беременным с заболеваниями сердечнососудистой системы в стадии компенсации. Противопоказания для занятий физкультурой: все острые стадии заболевания сердечнососудистой системы с расстройством кровообращения, тромбофлебиты, туберкулез (осложненный плевритом, кровохарканьем), заболевания почек и мочевого пузыря (нефрит, нефроз, пиелоцистит); резко выраженные токсикозы Б. (неукротимая рвота, нефропатия, иреэклампсия, эклампсия); 3) маточные кровотечения; 4) привычный выкидыш. Во время Б. запрещены те виды физ. упражнений, где имеют место резкое сотрясение тела (прыжки, соскоки), резкие повороты, силовые упражнения. Категорически запрещено участие в спортивных соревнованиях из-за сильного физического и нервного напряжения.
Систематический контроль за проведением занятий осуществляет врач женской консультации, он определяет общий объем допустимой нагрузки и на протяжении Б. меняет ее. Беременные женщины с заболеванием сердечнососудистой системы в стадии компенсации, кроме того, должны находиться под постоянным контролем терапевта.
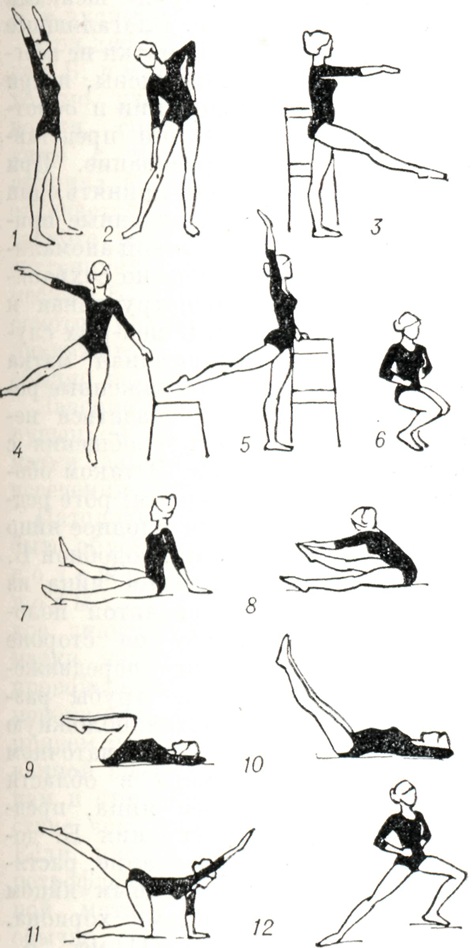
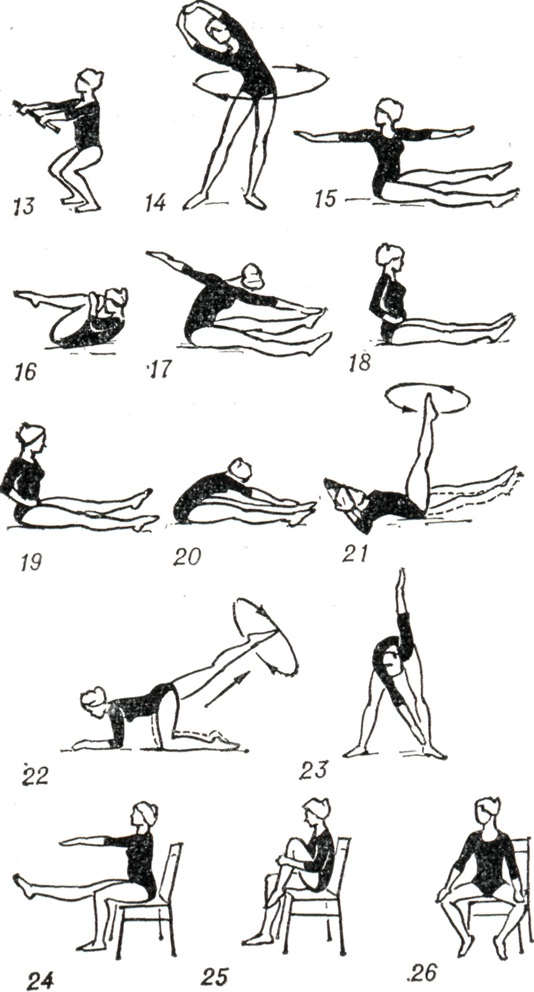
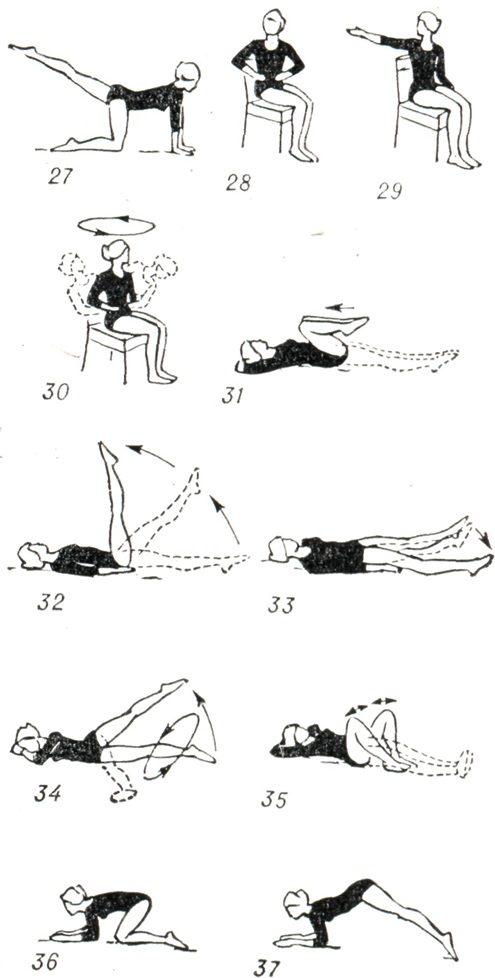
Методика занятий меняется в зависимости от сроков Б. До 16 нед. (с осторожностью в сроки менструаций) применяются упражнения в положениях лежа, сидя, стоя в медленном темпе для всех мышечных групп, специальные дыхательные упражнения для обучения владению дыханием (рис. 7, 1—12). Продолжительность занятий для занимавшихся ранее гимнастикой 20 — 25 мин., не занимавшихся — не более 15 мин. При Б. 16—24 нед., когда матка еще не велика в объеме, применяются упражнения в положении лежа, сидя, стоя на четвереньках с акцентом на тренировку мышц спины, передней брюшной стенки, для тазобедренных суставов в медленном и среднем темпе, а также дыхательные упражнения. В сроки от 24 до 32 нед. Б. применяются эти же упражнения, но с учетом размеров увеличенной матки (рис. 7, 13— 26). Ввиду возможных во время Б. отеков ног и изменения осанки к упражнениям предыдущего периода добавляются специальные корригирующие упражнения для мышц спины, стоп и улучшения венозного кровообращения в ногах. При Б. 32—36 нед. половина всех упражнений для облегчения их выполнения производится в положении лежа и сидя, темп преимущественно медленный, ограничиваются упражнения для туловища, увеличивается количество упражнений для плечевого пояса и рук за счет уменьшения упражнений для нижних конечностей; применяются упражнения на расслабление (рис. 7, 27—37).
В период Б. от 36 нед. и до родов ограничивается объем всех выполняемых упражнений, к-рые в 90% случаев проводятся в положении лежа; характер упражнений аналогичен предыдущему. Особое внимание уделяется дыхательным упражнениям с овладением навыками глубокого дыхания в различных исходных положениях. Во втором и третьем триместрах Б. врач объясняет женщине значение физ. упражнений для быстрого и благополучного течения родов.
Помимо физ. упражнений, в течение всей Б. в общий режим дня рекомендуется включать прогулки в любое время года длительностью до 2 час. с остановками для отдыха. Во второй половине Б. расстояние прогулок сокращается, а время пребывания на воздухе увеличивается, зимой оно должно быть не менее 1½ часов, а летом значительно больше.
Специальными исследованиями установлено, что физ. упражнения, проводимые во время Б., улучшают течение родового акта, уменьшают вероятность разрыва промежности и других осложнений.
Осложнения Б. могут возникать при аномалиях развития и патологических состояниях половой систе¬мы, при экстрагенитальных заболеваниях, нарушениях со стороны плода, плаценты, плодных оболочек и взаимосвязи организма матери и плода.
Пороки развития женских половых органов. При недоразвитии половых органов (инфантилизм, гипоплазия) Б. нередко прерывается преждевременно (см. Невынашивание беременности), а во время родов часто возникает первичная слабость родовой деятельности. Выявить объективные признаки недоразвития половых органов во время Б. трудно. Диагноз инфантилизма у беременной основывается гл. обр. на данных анамнеза: неблагоприятные условия развития в детстве, позднее менархе, позднее наступление первой Б., самопроизвольные аборты или преждевременные роды. Профилактика прерывания Б. заключается в устранении неблагоприятных факторов, способствующих преждевременному возникновению схваток, своевременном и рациональном использовании гормональных и других медикаментозных средств, регулирующих тонус и сократительную функцию матки. У женщин с недоразвитием половых органов Б. обычно благотворно действует на состояние половой системы, вследствие чего течение последующих Б. и родов становится более физиологичным.
Одним из видов аномалии развития половых органов является удвоение матки (наличие двух отдельных маток и двух влагалищ). В функциональном отношении обе матки не отличаются от нормальной. Б. может чередоваться (то в правой, то в левой матке) и нередко заканчивается нормальными родами. В тех случаях, когда наступившая в одной из маток Б. прерывается, необходимо после удаления плодного яйца из беременной матки обязательно произвести выскабливание другой матки, в к-рой слизистая оболочка превращается в пышно развитую децидуальную оболочку (опасность маточного кровотечения после аборта!).
Беременные женщины с удвоением матки должны находиться под особенно строгим наблюдением женской консультации, т. к. Б. у них часто прерывается самопроизвольно в первые месяцы. Б. может также развиваться в одном из рогов двурогой матки с двумя шейками при одном влагалище. Влагалищные части шейки двурогой матки не всегда бывают хорошо выражены, и при влагалищном исследовании и осмотре с помощью зеркал они представляются как одно образование. При этом можно ошибочно принять один из рогов матки за увеличенные придатки ее. У женщин с такой аномалией развития матки обычно сохраняются нормальные менструальная и детородная функции. В нек-рых случаях двурогая одношеечная матка имеет не одинаково выраженные рога: один рог может оказаться недоразвитым и не иметь сообщения с каналом шейки матки. В таком обособленном (рудиментарном) роге редко может развиваться плодное яйцо (рис. 8). Возникновение подобной Б. объясняют передвижением яйца из яичника нормально развитой половины матки в трубу на стороне замкнутого рога или передвижением сперматозоида из трубы развитого рога в противоположную трубу. В случае Б. в зачаточном роге стенка последнего в области имплантации плодного яйца, представляющая до наступления Б. достаточно мощное образование, растягивается растущим плодным яйцом и разрушается ворсинами хориона. Затем, чаще всего на III мес. Б., происходит разрыв плодовместилища и возникает массивное, опасное для жизни больной кровотечение. Очень редко такая Б. развивается до конца. Диагностировать Б. в рудиментарном роге матки весьма трудно. Задержка менструаций, отсутствие болевых ощущений, к-рые часто бывают при трубной Б., определение толстой ножки между двумя рогами и круглой связки кнаружи от плодовместилища, обнаружение сокращений плодного мешка под рукой при наличии «пустой матки», значительной подвижности плодовмести-лища могут указывать на развитие Б. в рудиментарном роге.
 |
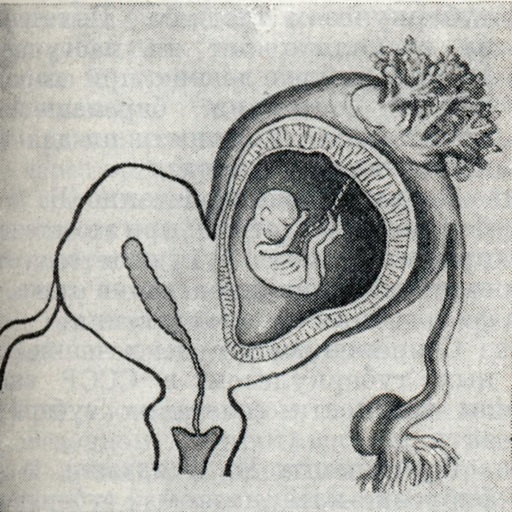 |
 |
Рис. 8. | ||
При дифференциальной диагностике с Б. в маточной части трубы необходимо учесть отсутствие плотной ножки, соединяющей плодовмести-лище с маткой. Кистома (киста) яичника в сочетании с маточной Б. отличается от беременного рудиментарного рога тугоэластической консистенцией (маточный рог в первые месяцы Б. плотный). При повторном осмотре размеры рога заметно увеличиваются, кистома так быстро обычно не растет.
Лечение прогрессирующей или нарушенной Б. в рудиментарном роге матки заключается в оперативном иссечении этого рога.
Патологическое течение Б. может быть обусловлено аномалиями положения женских половых органов. Практическое значение имеет гл. обр. загиб матки кзади. Часто этот загиб сопровождается воспалительными изменениями органов малого таза, причем матка оказывается фиксированной спайками к соседним органам и стенкам малого таза, вследствие чего она теряет подвижность. Если плодное яйцо развивается в ретрофлексированной, но подвижной матке, положение последней обычно самопроизвольно исправляется и никаких отклонений от физиол. течения Б. не наблюдается. Фиксированная спайками матка даже при развивающейся Б. остается неподвижной. В первые 3 мес. это состояние никак не проявляется. В дальнейшем матка, не помещаясь более в полости малого таза и будучи лишена возможности выйти за пре¬делы последнего, начинает сдавливать соседние органы, особенно мочевой пузырь. Если при этом не произошло самопроизвольного выкидыша, наступает ущемление беременной матки в малом тазу. Первыми признаками начинающегося ущемления являются чувство тяжести в нижней части живота и болезненное мочеиспускание. Затем мочеиспускание становится затрудненным, появляется симптом парадоксальной ишурии (см.), боль в животе, повышается температура тела, появляются метеоризм, симптомы раздражения брюшины. Наружные половые органы отечны и синюшны, шейка матки высоко приподнята и прижата к лонному сочленению, вся полость малого таза выполнена мягкой округлой «опухолью». Для предупреждения этого тяжелого осложнения все беременные, у к-рых обнаружен в первые недели Б. фиксированный загиб матки, должны находиться под постоянным наблюдением врача женской консультации. В процессе наблюдения допустимы попытки бережного исправления положения матки путем двуручных манипуляций. Если выведение матки не удается, нужно попробовать произвести выпрямление матки под наркозом. Если эффект отсутствует, показано искусственное прерывание Б. Однако это не всегда оказывается осуществимым. При плотных спайках, когда нельзя вывести матку, во избежание образования мочеполовых свищей показано чревосечение. После вскрытия брюшной полости производят бережное рассечение ножницами спаек без наложения швов на матку, после чего Б. может нормально развиваться и могут наступить самопроизвольные роды.
Воспалительные заболевания женских половых органов. При острых эндометритах (гонорейном, туберкулезном) зачатия, как правило, не происходит; при хронических — наступление Б. возможно. Однако в этом случае оплодотворенное яйцо не находит достаточно благоприятных условий для имплантации, т. к. слизистая оболочка матки изменена воспалительным процессом. Наступающая у таких больных Б. может закончиться абортом вследствие ранней отслойки плодного яйца. При эндометрите нарушаются структура и функция отпадающей оболочки, т. е. образуется так наз. децидуальный эндометрит. Децидуальная оболочка макроскопически представляется уплотненной, имеющей грубоволокнистое строение; при микроскопическом исследовании сосуды в нек-рых местах сдавлены или тромбированы; клетки находятся в состоянии жирового перерождения. При этом нередко наблюдаются преждевременное прерывание Б., предлежание плаценты, приращение плаценты.
Воспалительные заболевания маточных труб при двустороннем поражении препятствуют наступлению Б. В нек-рых случаях возможна трубная Б. (см. Внематочная беременность). При одностороннем поражении Б. возникает редко. Во время Б. редко происходит обострение воспалительного процесса; наоборот, в ряде случаев можно отметить улучшение. Однако в первой половине Б. могут отмечаться длительные ноющие боли внизу живота. В таких случаях назначают хлористый кальций, аутогемотерапию, болеутоляющие средства.
Новообразования женских половых органов. Фибромиома матки сравнительно часто осложняет течение Б. Выраженность осложнений зависит от локализации опухоли и ее размеров. У большинства женщин при небольших субсерозных или внутристеночных фиброматозных узлах Б. и роды протекают без осложнений. Значительные размеры опухоли могут служить причиной различных осложнений (некроз или инфаркт фиброматозного узла, перекручивание его ножки, сдавление опухоли, самопроизвольный аборт или преждевременные роды). Размеры опухоли во время Б., как правило, значительно увеличиваются, что зависит от усиления кровообращения в матке. Ущемление, некроз фиброматозного узла во время Б. могут потребовать срочного хирургического вмешательства. Фибромиома матки часто способствует возникновению тазового предлежания, поперечного или косого положения плода, предлежания плаценты.
Выявление фибромиомы матки обычно не вызывает затруднений. Сложнее бывает установить наличие при этом Б., особенно в ранние ее сроки. Диагностические трудности встречаются при крупных размерах узлов фибромиомы, отечности их. В подобных ситуациях для правильного решения вопроса целесообразно прибегать к биологическим или иммунологическим методам диагностики Б., к использованию электрокардиографии плода, эхографии, амниоскопии.
Наличие фибромиомы матки, как правило, не является показанием к искусственному прерыванию Б. Даже при весьма больших опухолях Б. может быть доношена (рис. 9).
 |
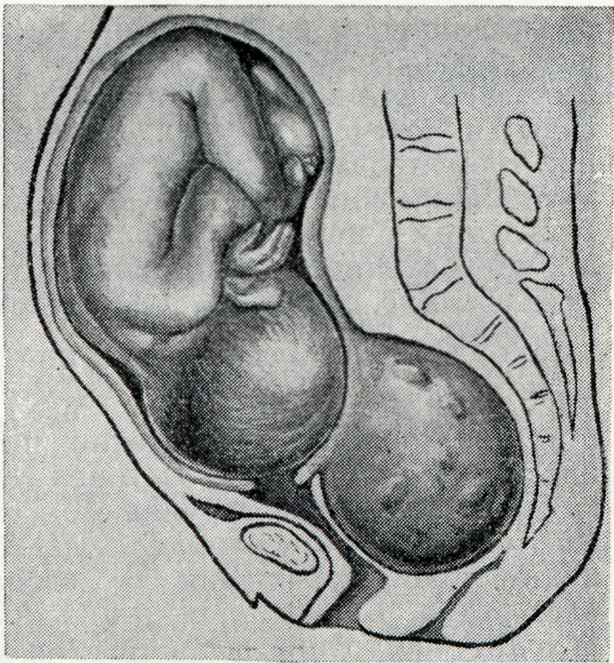 |
 |
Рис. 9. | ||
Иногда приходится прибегать к хирургическому вмешательству. Вопрос о методике и объеме операции (энуклеация фиброматозных узлов, иногда с сохранением целости плодного яйца, надвлагалищная ампута¬ция или экстирпация матки) решается индивидуально в зависимости от срока Б., размеров опухоли, числа фиброматозных узлов, их локализации, характера наступивших изменений, наличия или отсутствия инфекции, возраста беременной и т. д.
Рак матки и Б. сочетаются редко. Рак тела матки может возникать как до Б., так и во время нее. Мнения о влиянии Б. на раковый процесс (усиление или торможение) разноречивы. Б. при раке матки чаще прерывается самопроизвольно, реже (при раке шейки матки) — донашивается до срока родов. У нек-рых больных раком женщин течение Б. сопровождается характерными симптомами ракового заболевания (бели, кровотечения), у других эти симптомы отсутствуют.
Распознавание рака матки базируется на указанных выше симптомах и результатах комплексного обследования (осмотр с помощью зеркал, влагалищное, прямокишечное, кольпоскопическое, цитологическое и гистологическое исследования). При диагностике следует учитывать, что плоскоклеточный рак шейки матки часто развивается на фоне псевдоэрозии; при заживлении псевдоэрозии доброкачественные прорастания плоского эпителия в эрозионные железы имеют иногда некоторое сходство с раковыми врастаниями.
Терапия рака шейки матки при Б. должна быть по возможности радикальной: при I — II стадиях рака показаны расширенная экстирпация матки с придатками, регионарными лимф, узлами, околоматочной клетчаткой и последующая лучевая терапия. При III стадии рака шейки матки сначала производят прерывание беременности (в ранние сроки Б.— инструментальное удаление плодного яйца, в поздние сроки — кесарево сечение и ампутация матки), затем проводят сочетанную лучевую терапию; при IV стадии болезни показано прерывание беременности и симптоматическая терапия.
Опухоли яичников.
Наиболее часто встречается комбинация Б. и подвижных на ножке кист и кистом яичника, которые оказывают неблагоприятное влияние на Б. Длинная ножка кисты может перекрутиться и вызвать воспаление брюшины и связанное с этим прерывание Б. Опухоль, расположенная между листками широкой связки матки, иногда способствует образованию поперечного или косого положения плода.
Диагноз опухоли яичника в первой половине Б. обычно не представляет затруднений, сложнее определить ее во второй половине Б.
Лечение, как правило, хирургическое (удаление опухоли). Опасность спонтанного прерывания Б. после операции значительно уменьшается при назначении гормона желтого тела, витамина Е, гидрокарбоната натрия. В случаях ущемления опухоли в малом тазу во время родов приходится прибегать к кесареву сечению.
Заболевания трофобласта — см. Трофобластическая болезнь.
Инфекционные болезни у беременных могут протекать более тяжело. Следствием инфицирования плодного яйца или плода могут быть гибель плодного яйца, аборт, преждевременные роды, мертворождение, заболевание новорожденного.
Заболевание гриппом опасно и для беременной, и для плода. При этом значительно повышается угроза самопроизвольного выкидыша и преждевременных родов, мертво-рождения. Профилактика гриппа во время Б. является важнейшей задачей врача любой специальности.
Лечение гриппа во время Б. такое же, как и вне Б.
Туберкулез.
Активный туберкулез может приводить к выкидышам, преждевременным родам, одной из причин к-рых является влияние туберкулезной интоксикации на плодное яйцо.
Б. может активизировать скрытый или вяло протекающий туберкулез легких и явиться причиной ухудшения состояния больной. Однако при систематическом наблюдении и лечении в туберкулезном диспансере и стационаре возможно сохранение Б. у большинства больных туберкулезом. Так, своевременное распознавание и систематическое лечение позволяет сохранить Б. у больных со свежевыявленными мелкоочаговыми процессами, ограниченными фиброзно-очаговыми образованиями, а также гематогенно-диссеминированным туберкулезом легких. Излеченный за несколько лет до наступления Б. туберкулез легких при хорошем общем состоянии беременной не представляет опасности ни для женщины, ни для плода.
Очень опасно сочетание Б. с туберкулезом гортани; при этом течение процесса резко ухудшается, отмечается быстрое нарастание отека, инфильтрации и изъязвления.
Современные методы лечения больных туберкулезом снизили опасности сочетания туберкулеза и Б.
Прерывание Б. показано: 1) при фибрознокавернозном туберкулезе легких; 2) при активной форме туберкулеза позвоночника, костей таза, тазобедренного, коленного, голеностопного суставов; 3) при двустороннем, далеко зашедшем туберкулезе почек; 4) при туберкулезе гортани.
При наличии показаний к прерыванию Б. следует производить его в ранние сроки (до 12 нед. Б.); прерывание Б. в более поздние сроки способствует обострению и прогрессированию туберкулезного процесса.
При выявлении туберкулеза у беременных необходимо немедленно начать комплексное (включая хирургическое) его лечение (см. Туберкулез).
Малярия.
Во время приступа малярии часто наступает самопроизвольное прерывание Б., но и малярия, протекающая без приступов, скрыто, приводит к гибели плодного яйца, выкидышам и преждевременным родам. Это бывает особенно часто при тропической малярии. Плацента в таких случаях увеличена в объеме и в весе, значительная часть сосудов ворсин облитерирована; в тканях плаценты обнаруживаются некротизированные участки и мелкие кровоизлияния.
Изменяя реактивность организма, Б. может провоцировать скрыто протекавшую до этого малярию.
При раннем распознавании и рациональной терапии приступы малярии прекращаются, и Б. обычно благополучно заканчивается.
Сифилис и др.
Сифилис может быть причиной самопроизвольного выкидыша и преждевременных родов. В тех случаях, когда роды наступают своевременно, дети часто рождаются мертвыми, с явлениями мацерации или с признаками сифилитической инфекции. Последняя проникает к плоду через патологически измененную плаценту. В плаценте обнаруживаются значительные изменения: ворсины хориона резко утолщены, богаты соединительной тканью; сосуды облитерированы полностью или частично. В результате этих патологических изменений плацента приобретает бледно-розовую окраску; она плотна и значительно увеличена в объеме и в весе — послед при сифилисе нередко в два раза больше и тяжелее последа здоровой родильницы.
Заражение плода происходит только через организм беременной, больной сифилисом. Чем больше времени прошло от момента заражения матери до наступления Б. и чем интенсивнее она лечилась до Б. и во время нее, тем меньше опасность заражения плода и его внутриутробной гибели.
При своевременном и правильно проведенном противосифилитическом лечении беременная выздоравливает, и ребенок рождается здоровым. Поэтому своевременное раннее выявление заболевания и рациональное лечение имеют решающее значение.
Каждая женщина, независимо от того, болела ли она сифилисом или нет, должна быть в самом начале Б. тщательно обследована в женской консультации клинически и серологически (реакция Вассермана и др.). Серологические реакции повторно производятся во второй половине Б.
Современные препараты, применяемые для лечения сифилиса, обычно хорошо переносятся беременными, что позволяет проводить энергичное иротивосифилитическое лечение — 2—3 курса во время Б. (см. Сифилис).
Гонорея нередко ведет к непроходимости маточных труб, но если Б. все же наступила, ее течение может осложниться ранним выкидышем или преждевременными родами.
Хрон. гонорейные воспалительные процессы в придатках матки могут быть причиной внематочной Б.
Острая гонорея во время Б. протекает очень бурно, с ярко выраженными симптомами, из к-рых главными являются обильные, гнойные, разъедающие бели, острое воспаление влагалища, обширные острые кондиломы наружных половых органов, влагалища и шейки матки. Слизистая оболочка влагалища при отсутствии кондилом или на участках, свободных от них, гиперемирована и имеет зернистый вид.
Помимо указанных выше осложнений (самопроизвольный выкидыш, внематочная беременность, преждевременные роды), возможно инфицирование новорожденных во время родов и развитие у них бленнореи (см.), а у девочек и кольпита (см.).
Лечение гонореи беременных основано на общих принципах лечения гонореи и должно быть щадящим во избежание нарушения Б. Нельзя производить никаких манипуляций на шейке матки. При лечении гонорейного уретрита производят промывание мочеиспускательного канала слабым (до 1%) раствором перманганата калия, инстилляцию 0,5— 1% раствором нитрата серебра. Кондиломатоз вульвы лечат хирургическим путем, электрокоагуляцией или присыпками смеси резорцина с борной к-той в зависимости от срока Б. и интенсивности поражения. Кондиломы шейки матки во время Б. не удаляют.
Для лечения гонорейных цервицитов и эндоцервицитов до 8 акушерских месяцев Б. применяют влагалищно-шеечные ванночки с помощью зеркала (300 000 ЕД пенициллина в 10 мл изотонического раствора хлорида натрия). После 8 мес. Б. в течение 6—7 дней во влагалище через резиновый катетер вводят по 500 000 ЕД пенициллина в 10 мл изотонического раствора хлорида натрия; внутримышечно — по принятой схеме (см. Гонорея).
Токсоплазмоз во время Б. нередко является причиной мертворождений, самопроизвольных выкидышей и пороков развития плода — гидроцефалии и микроцефалии, спинномозговой грыжи, микрофтальмии, расщепления твердого неба, незаращения верхней губы. См. Токсоплазмоз, беременность.
Бруцеллез.
При бруцеллезе часто наблюдается преждевременное прерывание Б., мертворождения, осложнения в родах (кровотечения) и в послеродовом периоде. В свою очередь Б. неблагоприятно сказывается на течении бруцеллеза. См. Бруцеллез, беременность.
Вирусный гепатит.
При обнаружении вирусного гепатита беременная должна быть госпитализирована. При отсутствии эффекта от проведенного лечения Б. должна быть прервана. См. Гепатит вирусный, беременность.
Заболевания сердечнососудистой системы.
Среди заболеваний сердечнососудистой системы наибольшее значение при Б. имеют пороки сердца, к-рые занимают первое место среди причин материнской смертности от экстрагенитальных заболеваний.
При обследовании беременной, страдающей пороком сердца, необходимо установить форму порока, состояние миокарда, степень недостаточности кровообращения. Беременные с выявленными пороками сердца должны находиться под диспансерным наблюдением терапевта и акушера, обязательна консультация ревматолога. Беременную с подозрением на порок сердца необходимо обследовать в специализированном стационаре. Только после всестороннего обследования допустимо решать вопрос о возможности донаши¬вания Б. Своевременное выявление порока сердца у беременной, тщательное лечение с повторной госпитализацией во время Б., правильное ведение родов и послеродового периода позволяют резко снизить летальность беременных с пороками сердца.
Б. можно донашивать: 1) при наличии только недостаточности митрального клапана или преобладании недостаточности у больных с сочетанным пороком сердца; при этом необходимым условием является отсутствие явлений нарушения кровообращения в прошлом и настоящем; 2) больным с аортальным пороком сердца при отсутствии явлений нарушения кровообращения.
Прерывание Б. показано: при активном ревматическом процессе или обострении его и возникшей недостаточности кровообращения в начале Б.; при сужении левого атриовентрикулярного отверстия III стадии и выше даже при условии компенсации кровообращения; при любой форме порока сердца с признаками нарушения кровообращения ПА степени; при врожденных пороках сердца «синего» типа с легочной гипертензией; при рестенозе после митральной комиссуротомии.
Беременные с сочетанными пороками сердца должны быть госпитализированы в срок 27 — 28 нед. Б. (так наз. критический период). При декомпенсации сердечной деятельности беременные госпитализируются немедленно для углубленного обследования и решения вопроса о допустимости донашивания Б. или необходимости досрочного родоразрешения. Выписка больных осуществляется только после стойкой компенсации сердечной деятельности. Эти больные не возвращаются к работе, госпитализируются два три раза в течение Б. и обязательно перед родами. Б. у них нередко заканчивается своевременными родами; обязательно выключение потуг во втором периоде.
Первым условием лечения беременных женщин, страдающих пороком сердца, является соблюдение режима. При компенсированных пороках сердца рекомендуется сон 9— 10 час, дневной отдых в постелив течение 1—2 час. Беременных женщин с явлениями нарушения кровообращения помещают в стационар, где в зависимости от степени сердечной недостаточности определяют полупостельный или постельный режим.
В комплексной терапии ревматического порока сердца у беременной большое значение имеет лечебное питание. В остром периоде заболевания питание должно быть щадящим. Общая калорийность должна несколько превышать рекомендуемую для здоровых беременных. Белки, преимущественно животные, дают из расчета 1 —1,5 г на 1 кг веса, жиры — всего 50—60 г. Одну треть жиров должны составлять растительные масла. Количество углеводов следует ограничить до 400—500 г. При отсутствии повторных атак ревматизма длительность пребывания на щадящей диете — 2 — 4 нед. В дальнейшем диету расширяют, вводя в нее добавочно белки и жиры при том же количестве углеводов. Пища должна быть витаминизированной.
Беременным женщинам, у к-рых порок сердца сопровождается анемией, в лечебное питание необходимо вводить железосодержащие продукты (гречневую крупу, гранатовый сок, яблоки, груши и др.) и продукты, в к-рых преобладают соли калия, способствующие удалению из организма излишней жидкости (картофель, изюм, курага, дыня, арбуз и др.). Употребление жидкости огра¬ничивается до 800 мл в сутки, содержание поваренной соли в пище — до 2,5 г.
При лечении беременных с ревматическим пороком сердца назначают сердечные, антиревматические и седативные средства. Антиревматическая терапия включает ацетилсалициловую к-ту (по 1 г 4 раза в день), преднизолон (по 15—20 мг в день) или триамцинолон в эквивалентной дозе. Одновременно применяются высокие дозы аскорбиновой к-ты (по 0,5—1 г в сутки) и препараты калия. В первые 7—10 дней лечения назначают пенициллин по 600 000 ЕД в сутки. Выбор сердечных средств зависит от формы порока сердца, стадии нарушения кровообращения, наличия изменений ритма и проводимости, а также сроков Б.
Если интенсивная медикаментозная терапия не дает должного эффекта (чаще у больных с митральным стенозом III — IV степени), можно производить митральную комиссуротомию во время Б. У больных в тяжелом состоянии при большом сроке Б. может встать вопрос о необходимости неотложной комиссуротомии по жизненным показаниям.
Гипертоническая болезнь.
Диагноз гипертонической болезни во время Б. основывается на следующих признаках: 1) раннее (в первые 4 мес.) повышение артериального давления; 2) повышенное артериальное давление при отсутствии отеков и протеинурии во второй половине Б. При постановке диагноза необходимо дифференцировать гипертоническую болезнь от симптоматической гипертензии, хрон. нефрита, позднего токсикоза беременности.
Осложнение гипертонической болезни поздним токсикозом Б. резко ухудшает прогноз. Вопрос о досрочном родоразрешении решается совместно с терапевтом.
Терапия гипертонической болезни у беременных Проводится индивидуально и зависит от стадии заболевания. Необходимы охранительный режим, диетотерапия и медикаментозное лечение. Важное значение имеет психопрофилактическая подготовка к родам и обезболивание родов. При нарушении мозгового кровообращения во время Б. или в родах при отсутствии условий для быстрого родоразрешения через естественные родовые пути показано абдоминальное кесарево сечение под общим наркозом.
При длительном наблюдении после родов установлено, что гипертоническая болезнь прогрессирует у больных с заболеваниями II стадии; при 1Б стадии прогрессирования гипертонической болезни после родов не происходит (см. Гипертоническая болезнь).
Гипотония. Б. при гипотонии сопровождается целым рядом осложнений. У беременных с гипотонией чаще наблюдаются ранние токсикозы беременности, прерывания Б.
Беременные с гипотонией нуждаются в общеукрепляющем лечении, систематическом диспансерном наблюдении. Из медикаментозных средств целесообразно назначение кофеина, стрихнина, китайского лимонника.
Заболевания крови. Анемия у беременных наблюдается весьма часто (до 30%). В 70—95-% случаев — это гипохромная железодефицитная анемия, значительно реже встречаются другие формы (см. Анемия, беременных).
Пурпура тромбоцит о-пеническая (болезнь Верльгофа) — наиболее частая форма геморрагического диатеза при Б. (см. Пурпура тромбоцитопеническая).
Диагноз основывается на данных анамнеза, клинического и гематологического обследования. В анамнезе часто имеется указание на гиперполименорею, к-рая у большинства больных начинается с менархе. Значительно реже первые симптомы заболевания возникают лишь во время Б.
Болезнь Верльгофа часто осложняет Б. поздним токсикозом, явлениями угрожающего прерывания Б,
Ввиду опасности перечисленных осложнений необходимо своевременно решить вопрос о допустимости сохранения Б. Противопоказано сохранение Б. при длительном течении заболевания, частых тяжелых кризах, выраженной тромбоцитопении. Все остальные больные нуждаются в стационарном обследовании, динамическом наблюдении акушера и гехматолога. Лечение во время Б. в период ремиссии заболевания состоит в назначении общеукрепляющих средств; проводят повторные переливания свежецитратной крови, сухой плазмы, назначают железо, антианемин, фолиевую к-ту, цианокобаламин.
В случае рецидива тромбоцитопенической пурпуры при Б. показано применение кортикостероидных гормонов (гидрокортизон в инъекциях по 100 мг в день или преднизолон внутрь по 25—50 мг в день) до наступления клинической ремиссии. В период кровотечений показаны переливания крови и ее фракций — эритро- и тромбоцитарной массы. При упорных, угрожающих жизни больной кровотечениях показана срочная спленэктомия независимо от срока Б.; после удаления селезенки тотчас же прекращаются кровотечения, что дает возможность нормального родоразрешения.
Заболевания мочевых путей.
Цистит во время Б. наблюдается довольно часто. Предрасполагающим фактором является давление на мочевой пузырь предлежащей части плода и др. Возбудителями болезни в большинстве случаев являются кишечная палочка, стафилококк и другие микробы. Попадают они в мочевой пузырь чаще из уретры; кроме того, инфекция может быть занесена в мочевой пузырь гематогенным и лимфо генным путем.
Распознается цистит гл. обр. путем лабораторного исследования мочи.
Лечение острого и хрон. цистита в большинстве случаев приводит к быстрому выздоровлению беременной.
Пиелит.
Возбудители те же, что и при цистите. Заболевание начинается с внезапного повышения температуры с ознобом и болью в пояснице. Положительный симптом Пастернацкого. Большое значение имеет обнаружение в моче, взятой катетером из мочевого пузыря, большого количества лейкоцитов и клеток лоханочного эпителия.
Прогноз при лечении в большинстве случаев благоприятен.
Нефрит и пиелонефрит может возникнуть во время Б. в связи с различными инфекционными болезнями и отравлениями. Острый нефрит часто ведет к самопроизвольному прерыванию Б.
Большое практическое значение имеет дифференциальная диагностика между хрон. нефритом и нефропатией беременных. Для хрон. нефрита характерны указания в анамнезе на заболевание почек, имевшееся до Б., и признаки болезни, обнаруживаемые в первой половине Б.: расширение границ сердца, появление или усиление отеков, повышение артериального давления, появление в моче белка, гиалиновых и зернистых цилиндров. При нефропатии беременных эти явления наблюдаются обычно во второй половине Б.
Всех беременных с заболеванием почек, особенно если заболевание не поддается лечению или прогрессирует, следует госпитализировать в родильный дом для решения вопроса о возможности донашивания Б. (см. Гломерулонефрит, у беременных, нефропатия беременных пиелонефрит, у беременных).
Заболевания желез внутренней секреции.
У женщин с нарушением функции гипофиза Б. утяжеляет течение заболевания.
Б. при болезни Иценко — Кушинга наступает редко, а если наступает, то заканчивается выкидышем, преждевременными родами, мертворождением. Б. у женщин с нарушенной функцией гипофиза возможна только при легкой степени заболевания.
Гипотиреоз (микседема) часто приводит к женскому бесплодию. Латентно протекающая микседема нередко является причиной выкидыша. В тех случаях, когда Б. продолжается, часто наблюдается рождение детей с зобом и явлениями кретинизма.
Тиреотоксикоз является также одной из причин бесплодия Женщины. Если у женщины с повышенной функцией щитовидной железы наступает Б., течение тиреотоксикоза обычно утяжеляется, хотя наблюдаются случаи, когда Б. улучшает течение процесса. Нередко течение тиреотоксикоза становится настолько тяжелым, что возникает необходимость в прерывании Б. Важной задачей является своевременная диагностика тиреотоксикоза; необходимо дифференцировать это патологическое состояние с физиол. повышением основного обмена, чтобы вовремя начать лечение.
Назначать терапевтические средства нужно таким образом, чтобы основной обмен держался на цифрах, соответствующих таковым при физиол. Б., т. е. чтобы он повышался не более чем на 15—20% .Назначают препараты йода в малых дозах (2 раза в день по 3 капли люголевского раствора), чтобы избежать образования зоба у новорожденного. При гипертиреозе лечение должно продолжаться и после родов.
Сахарный диабет оказывает неблагоприятное влияние на течение Б. и родов. Б. в свою очередь оказывает отрицательное влияние на течение сахарного диабета (см. Диабет сахарный, беременность).
Токсикозы беременных — патологические состояния, к-рые возникают в связи с Б. и после ее завершения постепенно полностью ликвидируются. Токсикоз может возникать как в ранние, так и в поздние сроки Б. К наиболее частым формам раннего токсикоза беременных относятся: рвота (см. Рвота, беременных), слюнотечение (см. Птиализм), дерматозы (см.), к поздним — водянка беременных (см.), нефропатия беременных (см.), преэклампсия и эклампсия (см.).
Изосерологическая несовместимость между организмом матери и плода. В нек-рых случаях клетки плода (эритроциты, лейкоциты, органные клетки) могут являться антигенами, к-рые, попадая в организм матери, приводят к выработке антител и иммуноконфликту. Более детально изучена изосерологическая несовместимость крови матери и плода по резусфактору (см.) и системе АВО.
Аллергия. Связь между Б. и аллергией (см.) можно рассматривать в двух аспектах: 1) течение аллергических заболеваний на фоне Б. и 2) роль аллергии в возникновении осложнений Б. и возможность сенсибилизации плода.
Установлено, что многие аллергические и аутоаллергические заболевания могут во время Б. исчезать, иногда их проявление значительно ослабляется, а в нек-рых случаях происходит ухудшение состояния больной. Описаны случаи положительного влияния Б. на течение бронхиальной астмы, аллергического ринита, отека Квинке, мигрени, первичного фиброзного остита, интермиттирующего гидрартроза, ревматоидного артрита, артрита при псориазе, анкилозирующего спондилита. Наиболее изучено влияние Б. на течение ревматоидного артрита. Улучшение в течении заболевания наступало уже в конце I мес. Б. или в конце первой трети Б. Возобновление болезни наблюдалось в течение первого месяца после родов и не было связано ни с возобновлением менструации, ни с прекращением лактации.
Если улучшение наступало при первой Б., то оно обычно наблюдалось и при последующих. Показано, что введение эстрогенов, релаксина, прогестерона, хорионического гонадотропина, переливание крови беременных или пуповинной крови хотя и приводило в отдельных случаях к улучшению, однако не обеспечивало такого же эффекта, к-рый наблюдался при Б. Только введение глюкокортикоидов давало выраженный терапевтический эффект при аллергических заболеваниях.
Известно, что при Б. концентрация в крови кортизола значительно возрастает; это связано как с увеличением его образования, так и с уменьшением метаболизма. Через несколько дней после родов концентрация кортизола снижается до нормы. Вместе с тем увеличение концентрации кортизола у беременных сопровождается увеличением его связывания транскортином, что снижает физиол. активность кортизола. При этом свободная (не связанная с транскортином) фракция кортизола несколько выше, чем в норме. С этим, очевидно, и связано благоприятное влияние Б. на течение аллергических заболеваний. Влияние кортизола не является единственной причиной улучшения в течении аллергических заболеваний; он действует вместе с другими гуморальными факторами, соотношение к-рых может менять конечный эффект.
С другой стороны, возможна сенсибилизация плода и возникновение осложнений Б. в связи с включением аллергических механизмов. Плацента (см.) ограждает плод, содержащий много чужеродных антигенов, от воздействия иммунных механизмов матери. Она избирательно пропускает иммуноглобулины различных классов. У человека идет активный транспорт практически только иммуноглобулинов класса G (IgG). Другие классы иммуноглобулинов (А, Е, М), как правило, не преодолевают плацентарный барьер. Это и определяет характер проходящих через плаценту антител и возможность сенсибилизации плода. Т. к. IgE не проходят через плаценту, то, следовательно, не происходит перехода реагинов (см. Антитела, аллергические) и сенсибилизации типа атонии (см.). Поэтому в данном случае не происходит пассивной передачи повышенной чувствительности, в основе к-рой лежит реагиновый механизм. К плоду с IgG переходят антитела, к-рые могут вызывать сенсибилизацию плода. У самок морских свинок, сенсибилизированных лошадиной сывороткой или яичным белком, рождается потомство с повышенной чувствительностью к этим аллергенам. Очевидно, такая пассивная сенсибилизация возможна и у беременных женщин, если им вводить антитоксические сыворотки. С другой стороны, сам чужеродный белок, к-рым является антитоксическая сыворотка, может проникать через плаценту. В исследованиях на кроликах и морских свинках установлено, что плодные мембраны пропускают гетерологичные противостолбнячные и противодифтерийные антитела (антитоксины). По сравнению с ними гомологичные антитела проходят через плаценту лучше. Энзиматическое переваривание гомологичного антитоксина нарушало его способность проходить через плаценту у морских свинок и полностью снимало эту способность у гетерологичного антитоксина. Введение больным дифтерией беременным женщинам энзиматически обработанного дифтерийного антитоксина не приводило к его появлению в крови, взятой из пуповины. С этим же классом иммуноглобулинов связано развитие гемолитической болезни новорожденных (см.). Определенная роль принадлежит аллергическим, точнее аутоаллергическим, механизмам в развитии таких осложнений, как самопроизвольный аборт (см.), токсикозы беременных (см.). О роли аллергии в развитии самопроизвольного аборта можно говорить лишь предположительно, когда он начинается на фоне аллергического заболевания. При токсикозах второй половины Б. многие исследователи находили в крови беременных аутоаллергены и антитела к плаценте и тканям плода. Антиплацентарные антитела иногда могут вызывать поражение клубочкового аппарата почек.
Психозы у беременных наблюдаются в 3—14% случаев. Они могут возникнуть как при нормальной, так и при патологически протекающей Б. Психозы при Б. не представляют собой какой-то особой формы. В первой половине Б. обнаруживаются извращения вкуса, обоняния, сонливость, изменения либидо и т. д., нередко сопровождаемые пониженным настроением с плаксивостью, раздражительностью или вялостью. Во второй половине Б. в ряде случаев возникает неглубокая депрессия с тревожными опасениями за исход родов.
У психопатических личностей под влиянием неблагоприятных обстоятельств или аутохтонно на протяжении всей Б. могут возникать отчетливые аффективные фазы в виде тревожной или заторможенной депрессии, депрессии со страхом, усилением психопатических свойств личности, расстройствами в форме явлений навязчивости. Гипоманиакальные состояния в период Б. отмечаются реже. При гипомании улучшается общее самочувствие, больные становятся общительными, оптимистически настроенными. Бредовые психозы обычно возникают во второй половине Б. Они могут быть в любом возрасте и одинаково часто у перво- и повторнородящих. Психозы протекают в виде депрессии с тревогой или депрессивно-бредовыми явлениями. Возникают и онейроидно-кататонические расстройства. Аффективные нарушения и психозы при Б. нередко предшествуют возникновению послеродовых психозов. Описанные психические расстройства в ряде случаев могут быть дебютом шизофрении или маниакальнодепрессивного психоза. Приблизительно в ХД случаев возникающие психические расстройства представляют собой обострение ранее начавшегося патологического процесса.
Экламптические и хореатические психозы Б., так же как полиневриты беременных, связанные с витаминной недостаточностью, представляют большую редкость в результате своевременного предупреждения подобного рода осложнений.
Течение эпилепсии при Б. обычно утяжеляется. Учащение припадков у нек-рых больных служит показанием к прерыванию Б.
Этиология и патогенез психиче¬ских расстройств при Б. связаны с изменениями гормонального баланса организма и наследственностью. Несомненное влияние оказывают психогенные травмы.
Лечение: при выраженных психических расстройствах, требующих активной специфической терапии, необходимо прерывание Б. Психические расстройства ликвидируются под влиянием седативных средств и психотерапии.
Впервые рентгенол. метод исследования при Б. применили Девис (P.E.Devis, 1896) и Леви-Дорн (М. Le-vy-Dorn, 1897). Рентгеновские лучи для диагностики беременности в течение первых двух десятилетий после их открытия из-за несовершенства аппаратуры применялись редко и только с целью установления наличия Б. В дальнейшем в связи с усовершенствованием рентгеновской аппаратуры метод стал применяться для диагностики различной патологии Б.
Суммарная доза облучения на современных рентгеновских аппаратах при 2—3 снимках колеблется в пределах 0,5—3 р, что, по мнению почти всех зарубежных и отечественных исследователей, не оказывает вредного влияния на течение Б. и развитие плода. Однако рентгенол. исследование при Б. должно проводиться только по строгим показаниям, когда с помощью обычных клинических методов исследования трудно поставить правильный диагноз.
Рентгенол. метод исследования применяется для определения формы и размеров таза беременной при аномалиях его развития и патологических изменениях в костях таза, для установления соразмерности головки плода и таза беременной при подозрении на их несоответствие, для распознавания предлежания плаценты, уродств и внутриутробной смерти плода, внематочной (брюшной) Б. в поздние сроки, для определения много плодной Б., предлежащей части плода, когда другими методами установить это невозможно, для установления зрелости плода.
При исследовании беременных применяется только рентгенография, т. к. при просвечивании тень скелета плода не выявляется.
При ранних сроках Б. применяют рентгенографию таза в прямой и боковой проекциях, позволяющую выявлять Б. только с 16—18-й нед., гистеросальпингографию (см. Метросальпингография), пневмопельвиграфию (см. Пелъвиграфия) и рентгенографию молочных желез (см. Маммография). Однако все перечисленные методы исследования находят очень ограниченное применение в практике из-за того, что нежелательно облучение эмбриона в ранние сроки.
Прямые рентгенограммы можно производить в положении женщины на спине и на животе (рис. 10); последнее предпочтительнее, т. к. позволяет получать более отчетливые снимки, уменьшает дозу облучения. Боковой снимок производится в положении беременной на боку, при первой позиции — на левом, при второй позиции — на правом (рис. 11). Снимки желательно производить при максимальном напряжении, достаточной интенсивности излучения и малой выдержке, на пленке наибольшей чувствительности с применением усиливающих экранов, обладающих наибольшей интенсивностью свечения. Снимки производят на пленках размером 30 X 40 см на глубоком выдохе, с втянутым животом, при отсутствии схваток и шевеления плода.
При нормальной Б. на снимках имеется изображение скелета плода на фоне брюшных органов женщины. Такие рентгенограммы позволяют судить о положении плода (продольное, поперечное, косое), о предлежащей части его (головка, тазовый конец), о степени сгибания и разгибания головки и позвоночника, о патологическом предлежании головки плода (переднетеменное, лобное, лицевое), позиции плода — первая, реже вторая (рис. 12 и 13), виде плода — передний, реже задний, а также о расположении мелких частей плода, о^апрокидывании ручки плода за головку. О зрелости плода судят по наличию и величине определенных ядер окостенения и длине позвоночника.
Основной задачей рентгенол. исследования в поздние сроки Б. является диагностика различной патологии. Этот метод позволяет с большой точностью установить различные виды уродств и аномалий костного скелета плода, степень предлежания плаценты, наличие внематочной (брюшной) Б. в поздние сроки, внутриутробную смерть плода, а также определить форму и размеры таза, соразмерность головки плода и таза беременной. Можно диагностировать также изменения в лонном сочленении во время Б. и в послеродовом периоде и др.
Для определения предлежания плаценты применяются различные рентгенологические методы, каждый из к-рых имеет свои положительные и отрицательные стороны. Менис, Мюллер, Холли (Т. Menees, О. L. Muller, L. E. Holly) в 1930 г. впервые применили амниографию для диагностики предлежания плаценты. Сущность метода состоит в выявлении дефекта наполнения околоплодных вод после предварительного введения в полость амниона малотоксичных водорастворимых контрастных веществ через переднюю брюшную стенку. При этом амниотическая жидкость достаточно хорошо контрастируется и поглощает рентгеновские лучи в большей степени, чем остальные ткани. На рентгенограмме отчетливо видны тень скелета плода и место расположения плаценты в виде полумесяца на фоне околоплодных вод. Однако этот метод является слишком опасным ввиду возможности при инъекции повреждения иглой самого плода и крупных сосудов матки и пуповины. Кроме того, контрастное вещество, введенное в околоплодные воды, вызывает иногда преждевременные роды, а в отдельных случаях гибель плода. Комбинированная методика — рентгенография мягких тканей живота и пневмоцистография (см. Цистография) — более проста, весьма доказательна и не дает никаких осложнений. При указанной методике рентгенологическими признаками предлежания плаценты являются: расширение пузырно-головного пространства до 5—7 см, утолщение нижних отделов передней или задней стенки матки, смещение предлежащей части плода вверх, увеличение расстояния от предлежащей части плода до мыса крестца или переднего края лонных костей.
Для измерения размеров таза и соразмерности головки плода и таза матери при рентгенопельвиметрии (см. Пелъвиметрия) нашли широкое применение различные масштабные линейки. Эта методика проста, точна и широко доступна. Рентгенопельвиметрия показана при подозрении на несоответствие между размерами головки плода и таза беременной, при врожденных и приобретенных патологических изменениях в костях таза, позвоночника и нижних конечностей.
Распознавание уродств плода клиническими методами исследования возможно только в исключительно редких случаях, поэтому использование для этой цели рентгенол. метода как более надежного и весьма доказательного вполне оправдано. С его помощью распознаются уродства черепа (гидроцефалия, анэнцефалия), двойные уродства (сросшиеся двойни, плод с двумя головами, двуликий плод) и др.
Большого совершенства достигла рентгенодиагностика внутриутробной смерти плода (см. Внутриутробная смерть). Описано более 20 рентгенол. признаков этой патологии, основанных на изменениях в костях черепа, положения позвоночника и конечностей плода, наличии газа в полости его сердца, в крупных сосудах и др.
 |
 |
 |
Рис. 10. Положение беременной при обзорном прямом снимке. | ||
 |
 |
 |
Рис. 12. | ||
 |
 |
 |
Рис. 13. | ||
Рентгенологический метод может быть применен для диагностики внематочной брюшной беременности в поздние сроки. Основанием для этого являются следующие рентгенол. признаки: отсутствие теней беременной матки и плода в их нормальном положении, необычное расположение частей плода, отсутствие тени матки и плаценты вокруг плода; при гистеросальпингографии — наличие тени заполненной контрастным веществом полости матки и на нек-ром расстоянии от нее тени скелета плода.
Рентгенол. метод исследования дает также возможность диагностировать сочетание внутриматочной и внематочной Б. в поздние сроки, когда в полости матки находится живой плод, а в брюшной полости — мумифицированный или обызвествленный.
Поводы для назначения экспертизы Б. разнообразны. Практическая деятельность суд.-мед. экспертизы сводится, как правило, к решению следующих вопросов: распознавание наличия Б., установление ее продолжительности, анализ осложнений Б. и причин смерти (особенно скоропостижной) матери и новорожденного (мертворожденного), обнаружение доказательств бывшей Б.
Суд.-мед. освидетельствования жен¬щин при экспертизе Б. имеют специфические особенности и трудности по сравнению с общей акушерской практикой. Поскольку при суд.-мед. определении наличия и течения Б. анамнестические данные иногда могут быть неполными, неправильно воспринимаемыми женщиной или даже умышленно искаженными, для эксперта является обязательным в основу формируемых им выводов полагать только объективные данные. Появление у женщины тошноты, рвоты, особых вкусовых и обонятельных ощущений и различных функциональных расстройств нервной системы (изменения сна, настроения, возбудимость), особенно в сочетании с задержкой менструаций, может привести женщину к предположению о Б. Иногда же названные явления и ощущения отсутствуют при несомненной Б. Искажение анамнеза совершается как в целях симуляции Б., так и при попытке ее сокрытия. При распознавании Б. суд.-мед. эксперту чаще всего приходится освидетельствовать женщину лишь при наличии у нее вероятных признаков Б. При диагностической оценке следует всегда учитывать не один какой-либо признак, а обязательно их комплекс применительно к общему состоянию организма женщины. В ранний период Б. для экспертизы целесообразны гормональные и биол. реакции с критическим анализом их результатов. В поздние сроки Б., когда имеются достоверные признаки, экспертная и акушерская практика одинаковы.
Экспертиза наличия Б. производится при рассмотрении вопросов наказания или отсрочки исполнения приговора; при совершении убийства беременной женщины как обстоятельства, отягчающего преступление; при освидетельствовании в связи с половыми преступлениями, когда Б. является одним из его док¬зательств; при возбуждении алиментных исков и в делах о прекращении брака; в случаях отказа в приеме на работу женщин или увольнения из-за Б.; при нарушении законодательства о льготах и пособиях по беременности и о праве перехода беременных на более легкую работу.
Определять нормальное течение диагностированной Б. эксперту обычно приходится при квалификации тяжести телесных повреждений, когда необходимо решить, не наступило ли прерывание Б. в результате причиненной травмы. При этом эксперт обязан исключить симуляцию нарушения Б. Прекращение Б. может стать объектом экспертизы в случаях самопроизвольного и искусственного аборта. При экспертизе наличия и течения Б. бывают случаи, когда женщина при существовании вероятных, а иногда и достоверных признаков не считает себя беременной (неосознаваемая Б.). Это может быть связано с половым актом в бессознательном состоянии (в частности, при опьянении), у лиц психически неполноценных и при неполном половом сношении.
Определение срока Б. производится при возбуждении алиментных исков и бракоразводных дел, а также при расследовании дел об абортах. Выводы основываются на обычных акушерских данных, но с тщательным их анализом. Для определения срока Б. в случае смерти женщины учитываются: состояние матки, ее микроскопическое исследование, длина плода, изменение желтого тела. Вопрос об экспертизе продолжительности Б. практически означает определение календарного срока зачатия по данным о сроке родов. В этом случае достоверный и категорический вывод, как правило, невозможен, поскольку длительность Б., заканчивающаяся рождением зрелого доношенного младенца, подвержена колебаниям ниже и выше средней цифры продолжительности беременности в 280 дней.
Для эксперта может быть полезным сопоставление медицинских данных из женской консультации и родильного дома с материалами следствия. Этот анализ может обнаружить несоответствие медицинских сведений и показаний ответчиков (напр., в делах о так наз. спорном отцовстве).
Наблюдаемые в течение Б. осложнения и наступление смерти нередко бывают объектом суд.-мед. экспертизы. При этом наибольшее значение имеют пузырный занос, внематочная Б. и эклампсия, особенно ее бессудорожная форма. В этих случаях суд.-мед. экспертиза назначается для разрешения вопроса о наличии врачебной ошибки, небрежности или неоказании должной медпомощи. Симптоматика, предшествующая наступлению смерти при эклампсии или при разрыве маточной трубы при внематочной Б., по своему характеру и быстрому нарастанию угрожающих явлений бывает сходна с развитием и течением нек-рых отравлений и травм. Это создает необходимость суд.-мед. исследования трупа женщины.
У беременных при наличии патологических процессов, особенно сердечнососудистой системы (стеноз митрального клапана, врожденные пороки, миокардиты, гипертония и др.), смерть может наступить скоропостижно. Известны случаи ско¬ропостижной смерти в связи с самопроизвольными разрывами матки.
Экспертиза бывшей Б. производится при расследовании дел о криминальном аборте, подозрении на совершение детоубийства, похищении или подмене ребенка, заведомом оставлении младенца без помощи — подкидывании. Установление бывшей Б., закончившейся абортом (см.), сводится к диагностике ранних признаков Б.
При экспертизе Б., закончившейся родами, устанавливаются признаки недавних или давних родов; основой для выводов служат акушерские данные, наблюдаемые после родов и в ближайшие сроки — до 6 нед. (выделения из влагалища, инволюция матки, наличие секрета молочных желез и др.), а также изменения, остающиеся у женщины как последствия Б. и родов (изменение формы наружного зева матки, наличие на нем рубцов, рубцы на промежности, «рубцы беременности» и др.). Ценность этих признаков как доказательства различна, нек-рые из них могут быть не связаны с родами, напр. «рубцы беременности». Для экспертного вывода всегда необходима совокупность признаков, а не какой-либо один из них. Если экспертиза бывшей Б. производится при исследовании трупа женщины, то используются те же данные, что и при освидетельствовании живых лиц, но с обязательным применением микроскопического исследования соответствующих объектов.
Б. у животных начинается с момента внутреннего оплодотворения яйца и заканчивается родами живого детеныша. Б. описана у некоторых низших позвоночных: рыб (бельдюга, скаты, акулы и нек-рые карпозубые), у амфибий (альпийская саламандра); у высших позвоночных: рептилий (гадюки, живородящая ящерица) и у млекопитающих. У рептилий один и тот же вид в различных условиях может быть живородящим и яйцекладущим. У большинства рыб и рептилий во время развития зародыши не связаны с половыми путями матери и питаются желтком яйца. Однако у некрых видов рыб (акулы), амфибий (саламандра) и рептилий (живородящая ящерица) во время Б. образуется желточная плацента разных форм.
У сумчатых млекопитающих Б. непродолжительна и не стольсложна, как у высших. Так, у гигантского кенгуру Б. длится только 39 суток и детеныш рождается недоразвитым и маленьким; его дальнейшее развитие протекает (ок. 8 мес.) в сумке на животе матери.
Б. у высших млекопитающих — сложный процесс внутриутробного развития эмбриона, к-рый сопровождается значительными морфофизиологическими изменениями в материнском организме, направленными на создание необходимых условий для вынашивания плода. Ранние стадии развития зиготы (оплодотворенная яйцеклетка) проходят в свободном состоянии. Затем следует прикрепление зародыша к стенке матки (у копытных, китообразных, лемуров, хоботных) или его внедрение в стенку матки (часть насекомоядных, грызуны, человекообразные обезьяны), одновременно с этим формируется плацента. У животных разных систематических групп образуется плацента разных видов и типов (см. Плацента).
Продолжительность Б. у разных млекопитающих колеблется весьма значительно. Так, у мышей Б. длится 19—20 дней, у слонов 660 дней.
Наблюдается определенная связь между продолжительностью Б. и уровнем зрелости новорожденного, условиями среды, в к-рой обитает данный вид, а также размерами животного. В зависимости от этих факторов эмбрионы у разных животных развиваются с различной скоростью и достигают разного уровня зрелости. У мелких животных Б. короче, чем у крупных. Так, Б. у белки — 35 сут., тогда как у более крупного бобра —90 сут.; продолжительность Б. у овцы —150 сут., а у человека 280 сут. Между тем по уровню развития новорожденный ягненок значительно превосходит новорожденного ребенка. Ягненок вскоре после рождения способен следовать за матерью; ребенок же эту способность приобретает лишь через год после рождения. Продолжительность Б. может варьировать даже у одного и того же вида животного в зависимости от породы, количества плодов в помете, времени года, пола плода и других факторов. Напр., Б. у скороспелых пород лошадей, овец, свиней менее продолжительная, чем у позднеспелых пород тех же видов животных. У домашних животных (свиньи, овцы, козы) продолжительность Б. меньше, чем у их диких предков. При многоплодной Б. у овец и коров роды наступают на несколько дней раньше. Потомство мужского иола самки носят несколько дольше, чем женского. В зависимости от экологических условий Б. может удлиняться за счет наступления латентного периода (временная задержка развития зародыша на стадии бластоцисты, к-рая наблюдается у нек-рых животных: косуля, соболь, куница, норка, горностай, барсук, летучая мышь, медведь и др.).
И процессе эволюции у разных животных в борьбе за существование вида выработалась разная плодовитость. Так, у крупных животных (китообразные, хоботные, носороги, мозоленогие, лошади) Б. продолжительная, одноплодная. У других видов — копытных (сайгак, овца, кола, свинья) и хищных животных наблюдается укороченная много плодная Б. (несколько плодов в одном помете). У грызунов наблюдается многоплодная и многопометная Б., т. е. животное приносит несколько многоплодных пометов за один сезон размножения. У броненосцев (армадел) многоплодная Б. возникает путем образования нескольких зародышей из одной зиготы (явление полиэмбрионии).
Внешние признаки Б. у животного выражаются в Прекращении течки и половой охоты, изменении поведения животного, повышении аппетита, увеличении объема живота и молочных желез; к концу Б. живот провисает, западает пах и отекает влагалище.
|
Демидкин П.Н.; Заичкина Т.С.; Ильин И.В.; Кнорре А.Г.; Курносов К.М.; Пыцкий В.И.; Савельева Г.М.; Смольянинов В.М.; Федорова Г.С. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Беннетта перелом |
⇓ Полный свод знаний. Том первый А. ⇓ |
Бешенство ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |