Бронхит |
||
 |
 |
Оглавление
|
БронхитБронхит (bronchitis; бронхи + -itis) — воспаление бронхов. Этим термином обозначаются как отдельные нозологические формы — острый Б. и хрон. Б., так и вторичное воспаление бронхов, развивающееся в процессе течения ряда заболеваний, в частности хрон. пневмонии, опухолей бронхов, болезней сердца (застойный Б.), почек (уремический Б.) и т. д. В случае катарального воспаления поражение ограничивается слизистой оболочкой бронха (эндобронхит), при гнойных, более тяжелых Б. в процесс вовлекается средний или все слои бронхов (мезо- и панбронхит); при деструктивном процессе возможен переход воспаления на перибронхиальную и межуточную ткань лёгкого (перибронхит, интерстициальная перибронхиальная пневмония). Роль Б. в патологии органов дыхания не ограничивается только поражением бронхиального дерева. По данным Б. Е. В отчала, К. Г. Никулина, А. И. Струкова, И. М. Кодоловой и др., он часто является основным патогенетическим звеном в развитии эмфиземы лёгких, хрон. пневмоний, бронхоэктазий, пневмосклероза. Классификация. Общепринятой классификации бронхитов нет. По этиологии различают Б. вирусные, бактериальные, от воздействия физ. факторов (сухой воздух, холодный воздух и т. п.), химиотоксические (от вдыхания паров хлора, окислов азота, сернистого газа, выхлопных газов и др.), пылевые. По характеру воспаления, о к-ром можно судить по качеству мокроты, выделяют катаральные, гнойные, гнилостные, геморрагические, фибринозные и смешанные; по протяжённости воспаления — ограниченные и диффузные Б. По течению Б. разделяют на острые и хронические; в зависимости от функциональных нарушений различают необструктивные и обструктивные формы Б., а по наличию осложнений выделяют Б. неосложнённые и осложнённые астмоидным синдромом, перибронхитом (перибронхиальная пневмония), эмфиземой лёгких и др. Статистика. Б. является распространённым заболеванием и одной из наиболее частых болезней системы органов дыхания. Заболеваемость (по обращаемости на 1000 человек) взрослого городского населения составляет для острого Б. в среднем 8,4, хро¬нического — 10,9, и при этом дополнительно регистрируется 4,3 обращения по поводу пневмосклероза и эмфиземы лёгких, часто сочетающихся с Б. Заболеваемость Б. у мужчин выше, чем у женщин. В возрасте до 40 лет чаще регистрируется острый Б.; хро-нич. Б. чаще наблюдается в старшей возрастной группе. На 1000 чел. взрослого населения обоего пола показатели заболеваемости острым Б. равняются в группе 16—19 лет —5,0; 20—29 лет — 6,8; 30—39 лет — 10,4; 40—49 лет — 10,3; 50—59 лет — 10,4; 60 лет и старше — 7,0, а хрон. Б. соответственно: 1,9; 4,4; 8,1; 14,6; 22,5; 23,8 (И. Д. Богатырев, 1967). И. В. Калинина (1968) при массовом обследовании лиц в возрасте 10 лет и старше выявила хрон. Б. в 8,6% случаев. JIo данным Освальда и Медвея (N. С. Oswald, V.C. Medvei,1955), в Англии распространение Б. выше, и даже среди конторских работников заболеваемость составляла 13%. На Б. приходится ¼—1/3 всей временной нетрудоспособности от болезней бронхо-легочной системы (И. П. Замотаев, 1969). По данным И. Д. Богатырева (1967), 2,3% больных острым и 5,7% больных хрон. Б. госпитализируются. Этиология. Большую роль в возникновении Б. играют вирусные и бактериальные инфекции: грипп, парагрипп, коклюш, корь, орнитозы, а также стафилококковые, стрептококковые, пневмококковые и другие инфекционные поражения дыхательных путей. Развитию Б. способствуют или являются непосредственной их причиной различные неблагоприятные физ. воздействия — охлаждение, вдыхание сухого воздуха, раздражающей пыли. Реже основным этиол. фактором является воздействие на стенки бронхов токсических хим. веществ (пары кислот, щелочей, окислы азота, выхлопные газы), в т. ч. поражение боевыми отравляющими веществами (хлор, фосген и др.), а также интоксикации при патологических процессах (уремия). Течение Б. при воздействии физ. или химиотоксических факторов, как правило, осложняется бактериальным воспалением пораженных бронхиальных стенок; в таких случаях можно говорить о смешанной этиологии Б. Патогенез. При остром Б. различают две фазы развития — нервнорефлекторную и инфекционную. При воздействии охлаждения, физ. и хим. факторов или инфекции создаются условия для патологических сосудистых рефлексов, обменных и трофических нарушений в бронхиальных стенках, в результате чего в бронхах развивается активная гиперемия слизистой оболочки с последующим венозным стазом в ней, увеличивается выделение слизи, снижается барьерная роль реснитчатого эпителия, нарушаются моторная и эвакуаторная функции бронхов. |
Все это приводит к снижению барьерной функции слизистой оболочки по отношению к населяющим её бактериям и снижению дренажной функции бронхов, что способствует развитию инфекционного процесса. При значительно сниженной сопротивляемости организма или повышенной вирулентности микроорганизмов и вирусов воспалительный процесс распространяется как по протяжению бронха, так и на все слои его стенок. Разграничение рефлекторной и инфекционной фаз течения Б. не всегда возможно. Выраженность их индивидуальна: в одних случаях преобладают рефлекторные реакции, в других, наоборот, инфекционные. В генезе Б. большое значение имеет функциональное состояние нервной системы, определяющей нервнорефлекторные реакции. Среди факторов, способствующих переходу острого Б. в хронический, особое значение имеют: 1) снижение или изменение реактивности макроорганизма в результате отсутствия закалки, истощающих заболеваний, повторных охлаждений, аллергической предрасположенности и др.; 2) ирритация бронхов неспецифическими раздражителями (курение, вдыхание холодного или запыленного воздуха, действие алкоголя); 3) глубокие нарушения нейрогуморальной регуляции и трофики бронхов в острой фазе Б., приводящие к перестройке эпителия бронхов с количественными и качественными нарушениями секреции слизи; 4) нарушения дренажной функции бронхов за счёт повреждения реснитчатого эпителия и нарушения моторики бронхов, а также за счет бронхиальной обструкции, особенно при воспалительном и (или) аллергическом бронхоспазме; 5) наличие хрон. очагов инфекции в верхних дыхательных путях, особенно в придаточных пазухах носа. Острые Б., протекающие с нарушениями бронхиальной проходимости, имеют наибольшую вероятность перехода в хрон. течение (Б. Е. Вотчал, 1967; Я. Н. Доценко, 1958, и др.). Повидимому, имеет значение частое сочетание обструктивных Б. с нарушением иммунитета.
Экспериментально у животных хрон. Б. вызывают трахеотомией с введением инфицированного инородного материала. С целью нарушения бронхиального дренажа и проходимости бронхов просвет трахеи уменьшают с помощью пластмассового кольца. Для понижения сопротивляемости организма воздействуют охлаждением или введением алкоголя (В. В. Дубелей, 1963). Е. М. Альтман (1968) получил экспериментально модель воспаления бронхов и лёгких путем инфицирования нёбных миндалин. В гист. препаратах выявлялись воспалительные инфильтраты в подслизистом и слизистом слоях стенки бронхов, слизистая оболочка местами была слущена, в просвете бронхов имелось скопление лейкоцитов.
Острый бронхит
Наиболее часто острый Б. развивается в результате вирусной или бактериальной инфекции на фоне охлаждения, реже — на фоне раздражающего воздействия физ. и хим. факторов.
Клиническая картина острых Б. складывается из симптомов общей интоксикации и симптомов поражения бронхов. В первые 2—3 дня температура тела повышается, но нередко остаётся и нормальной. Имеет место общая слабость, иногда познабливание, мышечные боли в спине и конечностях, насморк, охриплость голоса, щекотание в горле. Кашель сначала сухой, грубый, со скудной вязкой мокротой. На 2—3-й день болезни появляются саднящие ощущения за грудиной, усиливающиеся при кашле. По мере распространения процесса по ходу бронхов симптомы раздражения верхних дыхательных путей ослабевают, и процесс как бы перемещается в нисходящем направлении, кашель исходит из глубины, отхаркивание становится более лёгким, мокрота выделяется в большем количестве, приобретает слизистогнойный характер. Перкуторный звук над лёгкими не изменён, при аускультации выявляется жёсткое везикулярное дыхание и в зависимости от характера мокроты (жидкая или вязкая) выслушиваются незвучные влажные или сухие, обычно рассеянные хрипы. При вязком секрете в крупных и средних бронхах хрипы низкие, жужжащие (rhonchisono res), при наличии секрета в мелких бронхах или при набухании слизистой оболочки хрипы высокие, свистящие (rhonchi sibilantes).
Ряд особенностей клинической симптоматологии острого Б. определяется состоянием функции внешнего дыхания и нарушением проходимости бронхов (обструктивный и необструктивный Б.). При обструктивном Б. поражаются мелкие бронхи. Нарушения бронхиальной проходимости обусловлены повышением тонуса бронхиальной мускулатуры, набуханием слизистой оболочки и гиперпродукцией слизи. Конкретное значение перечисленных факторов у больных различно, но ведущую роль в механизмах нарушения бронхиальной проходимости играют нервно-рефлекторные факторы, проявляющиеся бронхоспазмом. Рефлексы могут исходить от раздражения патологическим процессом интерореценторов бронхов и верхних дыхательных путей. Набухание слизистой оболочки зависит от степени её гиперемии и выраженности воспалительного отёка. Задержка секрета зависит от его вязкости. Больной при обструктивном Б. может чувствовать одышку при обычной для него физ. нагрузке, иногда даже в покое; отмечается различной степени удлинение фазы выдоха, при перкуссии грудной клетки звук с нек-рым тимпаническим оттенком, дыхание жёсткое везикулярное, хрипы свистящие, более постоянные на выдохе. Иногда их приходится выявлять, выслушивая больного в положении стоя, лёжа, при форсированном выдохе. У больных этой группы нередко наблюдается приступообразный кашель, после к-рого на нек-рое время возникает одышка. Восстановление проходимости бронхов при остром Б. наблюдается в разные сроки. Из инструментальных исследований надёжно и с большой полнотой нарушения бронхиальной проходимости выявляются методом пневмотахометрии и исследованием форсированной жизненной ёмкости спирографически (см. Вотчала — Тиффно проба).
Острый Б. у пожилых людей при вовлечении в процесс мелких бронхов протекает тяжело. Из-за нарушения бронхиальной проходимости и старческой эмфиземы дыхание становится частым и поверхностным, появляется одышка и диффузный цианоз. Со стороны ц. н. с. вначале наблюдается беспокойство, возбуждение, переходящее в дальнейшем в апатию и сонливость. Тоны сердца приглушены, пульс учащён. К дыхательной недостаточности может присоединиться сердечная.
Течение острого Б., особенно при поражении мелких бронхов, может осложниться пневмонией как за счёт инфицирования ателектазов, так и вследствие перехода воспаления в интерстициальную ткань лёгкого. Общее состояние больного ухудшается, отмечается озноб, повышение температуры, усиливается кашель, гноевидность мокроты, может появиться одышка. Особенно часты осложнения мелкоочаговой пневмонией у пожилых людей и стариков. Перкуторный звук над легкими становится укороченным или с тимпаническим оттенком, дыхание жесткое везикулярное, выслушиваются локализованные влажные мелкопузырчатые хрипы, бронхофония часто усилена. В крови отмечается нейтрофильный лейкоцитоз, ускоряется РОЭ.
Диагноз острого Б. не вызывает затруднений и устанавливается с учётом этиологического фактора по ведущим признакам: наиболее важными из них являются кашель, отделение мокроты и выслушивание в лёгких сухих и (или) влажных хрипов на фоне жёсткого дыхания.
Рентгенодиагностика острого Б. ограничивается распознаванием функциональных расстройств, связанных с нарушением вентиляционной способности бронхов вследствие их спазма, отёчности слизистой оболочки и задержки бронхиального секрета. На обычных рентгенограммах и электрорентгенограммах на фоне общего вздутия лёгких могут быть видны очаговые или пластинчатые ателектазы, а иногда и небольшие участки пневмонии, осложняющей острый Б. Дыхательная подвижность диафрагмы ограничена.
Прогноз при острых Б., как правило, благоприятный. В большинстве случаев, особенно при катаральной форме, болезнь заканчивается выздоровлением с восстановлением нормального состояния стенок и просвета бронхов. В части случаев, особенно при нарушениях бронхиальной проходимости, острый процесс переходит в хронический. В случаях гнойного Б. после выздоровления может остаться фиброзное утолщение стенки бронха, нередко с сужением его просвета.
При выраженном и преимущественном поражении мелких бронхов (бронхиолиты) исходом острого Б. может быть зарастание просвета бронхов соединительной тканью — облитерирующий Б. Подобный исход нередко наблюдается при остром химиотоксическом Б. (после вдыхания паров кислот, хлора, фосгена, дифосгена и др.), а также при Б. на фоне нек-рых вирусных инфекций (корь, грипп). Временная утрата трудоспособности зависит от степени поражения стенки бронхов (при эндобронхите она краткая, при панбронхите может достигать нескольких недель) и от протяжённости поражения, от к-рой зависит степень функциональных нарушений (при простудном необструктивном Б. длительность временной нетрудоспособности обычно не превышает 5—7 дней, при обструктивном увеличивается до 2—3 нед.).
Лечение острого Б. должно быть ранним, с учётом этиологии и патогенеза заболевания. При вирусных и бактериальных Б., развивающихся нередко при эпидемических респираторных инфекциях (грипп, парагрипп и др.), проводится этиотропная терапия, а также патогенетическое и симптоматическое лечение самого Б.
Больной острым Б. должен соблюдать постельный режим, избегать охлаждения, но находиться в проветриваемом помещении с нехолодным, свежим воздухом. Рекомендуется обильное тёплое потогонное питье (чай с малиновым вареньем, чай из липового цвета); приём щелочей (боржом с молоком, питьевая сода с молоком) с самого начала болезни; при болезненных ощущениях за грудиной — горчичники на область грудины, межлопаточную область, круговые банки, согревающие компрессы, горчичные ножные ванны. При сухом мучительном кашле в начале заболевания применяют противокашлевые средства — кодеин, кодтерпин, дионин. С момента усиления отделения мокроты и при затруднённом отхаркивании назначение противокашлевых средств противопоказано; в этот период назначают отхаркивающие средства, напр. настой термопсиса (0,6 или 1,0 на 200,0) по 1 стол. л. каждые 2—3 часа. В случаях бронхиальной обструкции индивидуально подбираются бронхолитические средства — эфедрин, атропин, препараты белладонны, теофедрин, антастман, эуфиллин в свечах.
При гнойной мокроте показаны сульфаниламиды или антибиотики; последние рационально назначать в форме аэрозолей 2—3 раза в сутки. В случаях бронхобронхиолита антибактериальная терапия сульфаниламидами или антибиотиками сочетается с назначением (для взрослых) 30—40 мг в сутки преднизолона (или эквивалентных доз триамцинолона, дексаметазона) на срок 5—7 дней, обычно до момента исчезновения в лёгких сухих хрипов высокого тембра. При такой продолжительности применения гормоны можно отменять сразу, в случаях же более продолжительного курса терапии их отмена производится постепенно. Сердечно-сосудистые средства показаны при наличии поражений сердца, особенно у стариков. В этих случаях весьма эффективной оказывается и оксигенотерапия.
С целью восстановления нарушенного кровообращения в слизистой оболочке бронхов, трахеи и носоглотки при катаральном Б., если исключён туберкулёз, назначают кварцевое облучение поверхности грудной клетки одной биодозой площадью 400—600 см2 ежедневно. Диатермия области грудной клетки или индуктотерапия на межлопаточную область целесообразна при более глубоком Б.
Профилактика острого Б. заключается в закаливании организма, соблюдении гиг. правил на рабочем месте и дома, в проведении противогриппозной вакцинации.
Важно своевременное и настойчивое лечение инфекций верхних дыхательных путей: ринитов, синуситов, тонзиллитов, фарингитов. Заболевшего Б. следует изолировать дома. Контактирующим с больным Б. рекомендуется носить маски.
Хронический бронхит
Первое клиническое описание хрон. Б. принадлежит Р. Лаэннеку (1826). Г. И. Сокольский в 1839 г. указал на связь всех хрон. воспалительных заболеваний лёгких с бронхитом. А. Н. Рубель (1925) считал, что в основе хрон. Б. лежит пневмосклероз.
Несмотря на кажущуюся простоту, достоверная диагностика хрон. Б. сложна и всегда требует отграничения от хрон. болезней лёгких (туберкулёз, рак, бронхоэктазы, сухие плевриты, бронхиальная астма, микозы и др.). В ряде стран хрон. Б. считаются наиболее частой патологией дыхательной системы. Необходимо отметить, однако, что, напр., большинство английских исследователей под термином «хронический бронхит» понимает не только собственно Б., но и осложнённые формы заболевания, включающие хрон. пневмонию, бронхоэктатические изменения, эмфизему лёгких, лёгочное сердце.
Комиссия экспертов ВОЗ ориентирует в диагностике хрон. Б. на наличие кашля и выделение мокроты в течение многих дней или до 3 мес. в каждом из двух последующих лет, если это не связано с локализованным бронхолёгочным заболеванием. Эти симптомы не являются исчерпывающими, т. к. до 20% больных хрон. Б. не предъявляют жалоб, и диагностируют Б. по выявлению в лёгких свистящих хрипов и снижению вентиляционной функции.
Решающую роль в этиологии хрон. Б. играют повторные катары верхних дыхательных путей, рецидивы острых Б. и длительное воздействие физ. и хим. повреждающих факторов. Хрон. Б. может развиваться в исходе острого Б. Под влиянием длительного воздействия вредных факторов нередко развивается первично хрон. бронхит. В патогенезе и течении хрон. Б. особенное значение имеют заболевания носа, носоглотки, придаточных пазух носа. Очаги инфекции способствуют повторному инфицированию бронхов. Кроме того, следует учитывать нарушение функции очищения и согревания воздуха и выключение носо-лёгочного рефлекса, участвующего в регуляции глубины дыхания. Поддержанию хрон. Б. и его обострениям способствуют повторные охлаждения, хрон. ирритация бронхов дымом табака у курильщиков, вдыхаемой пылью, вредными газами. По-видимому, большая, но мало изученная роль принадлежит иммунным нарушениям, в частности аутоаллергии (см.).
Патологическая анатомия. Изменения стенки бронхов при хрон. Б. разнообразны и зависят от характера воспаления, глубины поражения, калибра бронхов, причины, вызывающей Б., и продолжительности заболевания.
По распространению хрон. Б. может быть диффузным и ограниченным (доля, сегменты). При ограниченных процессах чаще всего изменения наблюдаются в тех сегментах, где с большим постоянством возникают бронхопневмонические очаги (6, 9, 10-й сегменты нижних долей, 1—2-й в верхних долях и 4—5-й сегменты левого лёгкого).
 |
 |
 |
Рис. 1. | ||
Катаральный Б. характеризуется рыхлой инфильтрацией слизистой оболочки гистиоцитами, лимфоидными, плазматическими клетками с примесью лейкоцитов, полнокровием и отёком её, гиперсекрецией слизи покровным эпителием и слизистыми железами, слущиванием эпителия. Встречается метаплазия эпителия в многослойный плоский, увеличение бокаловидных клеток (замещение реснитчатых клеток бокаловидными), расширение слизистых желез и выводных протоков, накопление в них ШИК-положительного секрета с усилением γ-метахромазии.
При гнойном Б. клеточные инфильтраты с примесью лейкоцитов диффузно пронизывают слизистую оболочку, распространяются на подслизистый слой. Базальная мембрана утолщена, в эпителии явления гиперсекреции, местами метаплазии. Может быть изъязвление слизистой оболочки. В просвете бронхов гнойный экссудат. В крупных (сегментарных) бронхах мышечные пучки, эластические волокна, слизистые железы, хрящевые пластинки длительное время не изменяются.
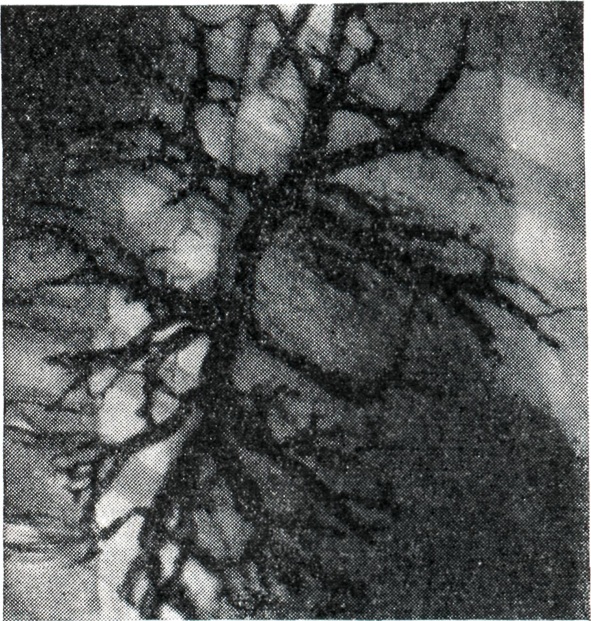
При деструктивном Б. слизистая оболочка, все слои стенки бронха и перибронхиальная ткань диффузно инфильтрированы гистиоцитами, лимфоидными и плазматическими клетками. Местами клеточная инфильтрация переходит в грануляционную ткань, замещающую стенку бронха, в последующем подвергающуюся склерозу. Слизистая оболочка утолщена, образует полипозные выросты, состоящие из инфильтрированной клетками основы и грануляционной ткани — деструктивно-полипозный Б. (рис. 1); может быть изъязвление слизистой оболочки— деструктивно-язвенный Б.
В подслизистом слое и слизистой оболочке среди клеток инфильтрата и в лимфоидных фолликулах, образующихся в большом количестве в перибронхиальной ткани, наблюдается скопление плазматических клеток с пиронинофильной зернистостью и с ШИК-положительным материалом в цитоплазме. Базальная мембрана утолщена, склерозирована. ШИК-реакция выявляет разнообразную степень секреции бронхиального эпителия и слизистых желез, наблюдается десквамация эпителия, очаговая метаплазия эпителия в многослойный плоский. Инфильтративно-продуктивные и склеротические изменения в подслизистом слое сочетаются с более тяжёлыми изменениями слизистых оболочек, десквамацией эпителия, склерозом стромы и базальной мембраны, атрофией желёз и их гипосекрецией, кистозным расширением желёз. В результате воспалительной инфильтрации и развития грануляционной ткани происходит постепенное раздвигание мышечных пучков и эластических волокон, неравномерное распределение их по бронхиальному кольцу и постепенная атрофия. В мышечных пучках развивается жировая дистрофия, уменьшается содержание гликогена. Дистрофическим изменениям подвергаются хрящевые пластинки, в к-рых можно видеть рассасывание основного вещества хряща грануляционной тканью, обызвествление, развитие костной и костномозговой ткани.
В нервных волокнах и интрамуральных ганглиях стенок бронхов развиваются различные по степени выраженности дистрофические изменения, характеризующиеся варикозом волокон, гомогенизацией, вакуолизацией и зернистым распадом осевых цилиндров, вакуолизацией и сморщиванием нервных клеток. В бронхиальных артериях развивается продуктивный васкулит со склерозом, облитерация лимф, сосудов. Инфильтративно-продуктивные и деструктивные изменения структурно-функциональных элементов бронхиальной стенки (мышечных пучков, эластических волокон, хрящевых пластинок, нервных элементов) наиболее выражены в мелких бронхах (субсегментарных и меньшего калибра). В итоге происходит постепенное расширение просвета и деформация стенок бронхов с развитием бронхоэктазов.
Клиническая картина хрон. Б. определяется калибром поражённых бронхов (поражение крупных, средних, мелких бронхов), его протяжённостью (сегментарный, диффузный Б.) и глубиной поражения бронхиальной стенки. Основные симптомы хрон. Б.: кашель, иногда приступообразного характера, чаще утром после сна или при смене температуры вдыхаемого воздуха; отделение мокроты слизисто-гнойного, реже гнойного характера; общее недомогание; при обструктивном Б. — одышка при физ. нагрузке, интенсивность к-рой изменяется в течение дня в связи с колебаниями атмосферного давления, температуры выдыхаемого воздуха и его влажности, степени накопления и откашливания мокроты.
При поражении крупных бронхов кашель периодический или приступообразный, мокрота слизисто-гнойная или гнойная, количество умеренное, иногда очень скудное. Перкуторные и аускультативные данные без отклонения от нормы. При локализации процесса в средних бронхах кашель влажный, чаще утром после сна, с отделением слизисто-гнойной мокроты. Перкуторный звук не изменяется или может быть с коробочным оттенком; аускультативно определяются сухие басовые хрипы, легко исчезающие при кашле. При локализации процесса в мелких бронхах, кроме кашля, выделения мокроты, отмечается одышка. Количество мокроты небольшое, кашель умеренный. Перкуторный звук с коробочным оттенком, аускультативно преобладают сухие высокого тембра (свистящие) хрипы. Исследование функции внешнего дыхания с помощью пневмотахометрии или пробы Вотчала — Тиффно выявляет наличие бронхиальной обструкции. Механизмы бронхиальной обструкции разнообразны: помимо бронхоспазма, имеют значение отёк и набухание бронхиальной слизистой оболочки, гиперсекреция, воспалительная инфильтрация бронхов. Ведущим фактором чаще является бронхоспазм, в патогенезе к-рого особенно часто играет роль чрезмерное образование бронхоспастических веществ (гистамина, серотонина, брадикинина) при иммунологической реакции антиген — антитело или повышенная чувствительность рецепторов бронхиального дерева, чрезмерно реагирующего на нормальные физ. или хим. раздражители вследствие воспаления. Повышение чувствительности рецепторов бронхов особенно выражено после гриппа, но у больных хрон. Б. оно почти постоянно. В дифференциации аллергической и воспалительной природы бронхоспазма следует учитывать аллергическую предрасположенность, к-рую у больных диффузной формой перибронхиальной хрон. пневмонии с астматическим Б. находят в 76,8% случаев.
13 течении хрон. Б. выделяют фазы ремиссии и обострения. При ремиссии основные клинические проявления выражены умеренно (редкий кашель с небольшим количеством мокроты, одышка без тенденции к прогрессированию) или выявляются только инструментально нарушения бронхиальной проходимости. При обострениях хрон. Б., к-рые часто имеют сезонную обусловленность, выраженность клинических проявлений нарастает.
Следует иметь в виду, что, кроме периодов острой респираторной инфекции (вирусной или бактериальной), симптомов общей интоксикации при хрон. Б. нет. Если выявляются субфебрильная температура и признаки общей интоксикации (потливость, недомогание, слабость и др.), следует думать о перибронхите — переходе процесса на перибронхиальный интерстиций, т. е. об интерстициальной пневмонии.
Нарушение функции бронхов про¬является в виде бронхоспазма (локального или генерализованного), дискинезии (нарушение комплекса нормальных движений бронхов во время дыхания), а также задержки эвакуации в фазе обострения заболевания.
Осложнения. При хрон.Б. с тотальным поражением бронхиальных стенок создаются условия для распространения инфекции, особенно из мелких бронхов, на интерстициальную ткань лёгких, что приводит к развитию интерстициальной пневмонии и пневмосклероза (см.). Развитию пневмонии при хрон. Б. часто способствуют локальные нарушения вентиляции: закупорка просвета бронха секретом или набухшей слизистой оболочкой приводит к образованию ателектазов лёгкого, осложняющихся бронхопневмонией. Возникающая острая интерстициальная или паренхиматозная пневмония в случае недостаточно энергичного лечения склонна к переходу в хрон. течение, чему способствуют те же нарушения вентиляции и бронхиального дренажа. Поэтому присоединение пневмонии важно диагностировать рано, при начальных симптомах. К ним следует отнести субфебрильную лихорадку, познабливание, потливость верхней половины туловища, усиление гнойности мокроты, реакцию со стороны крови (нейтрофильный сдвиг, ускоренная РОЭ).
К хрон. обструктивному Б. рано присоединяется эмфизема лёгких (см.), развивается диффузный пневмосклероз и хрон. легочное сердце (см.). При атрофических процессах в стенке бронха или при локальном перибронхиалыюм пневмосклерозе формируются бронхоэктазы (см.).
Диагноз хрон. Б. основывается на учёте анамнеза (частые простуды у больного), клинических симптомов (кашель, выделение мокроты), выслушивании хрипов в легких и данных функциональных проб (снижение пневмотахометрии выдоха). Из инструментальных методов ценными являются бронхография (см.) и бронхоскопия (см.).
Рентгенологическое исследование при хрон. Б. позволяет выявить область поражения и установить степень и характер патологических изменений в бронхах и лёгочной ткани. Последние обнаруживаются на рентгенограммах только тогда, когда воспалительный процесс не ограничивается эндобронхитом, а приводит к пан- и перибронхиту с развитием инфильтрации межуточной ткани.
Рентгеноморфологическую и рентгенофункциональную картину поражения при хрон. Б. изучают с помощью рентгеноскопии, рентгенографии или электрорентгенографии, бронхографии или бронхокинематографии.
Могут быть выделены четыре группы рентгеновских симптомов: 1) изменения лёгочного рисунка, 2) эмфизема в сочетании с участками лобулярного и ацинозного уплотнения, 3) морфологические изменения бронхов, 4) изменения функции бронхов.
Изменения лёгочного рисунка выражаются в его усилении за счёт уплотнения стенок бронхов, осевые сечения к-рых хорошо видны при ортоградном их ходе. В поздних стадиях, при лёгочной гипертензии, лёгочный рисунок усиливается за счёт сосудистого компонента.
Участки долькового отёка, мелкие ателектазы, распространённая эмфизема наблюдаются, как правило, в острой стадии при нарушении бронхиальной проходимости.
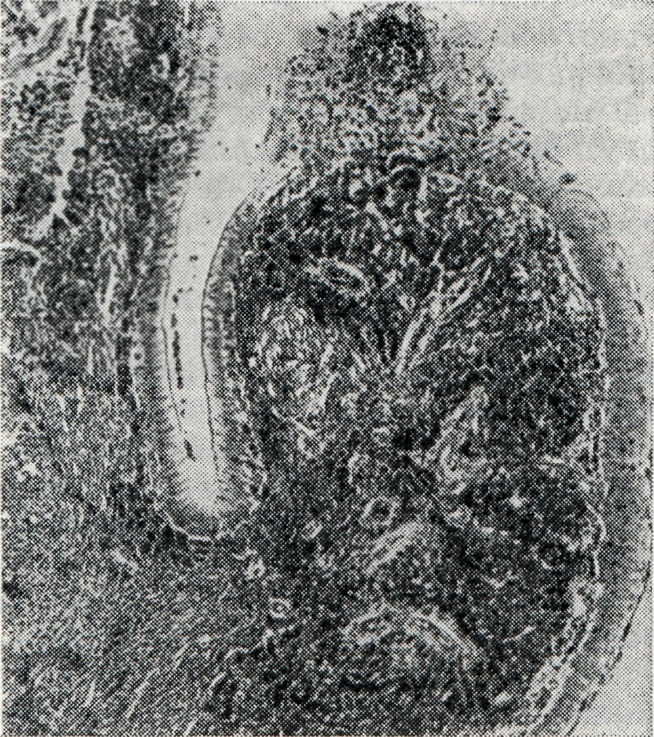
Морфологические симптомы поражения крупных и средних бронхов состоят в изменении контуров бронхов [неровность (рис. 2), дивертикуло-подобные выпячивания], их калибра (чередование расширенных и суженных участков) и направления (уменьшение углов расхождения). Мелкие бронхи и бронхиолы или не заполняются контрастным веществом, или в них обнаруживаются изменения типа бронхиолоэктазов.
Прогноз при хрон. Б. благоприятный для жизни, но неблагоприятный в плане полного и стойкого излечения. Вероятность излечения хрон. Б. тем меньше, чем больше выражены нарушения бронхиальной проходимости. Прогноз в отношении трудоспособности больных и дальнейшего течения болезни определяется в основном недостаточностью функции внешнего дыхания, темп развития к-рой зависит от выраженности нарушений бронхиальной проходимости, степени развития пневмосклероза, эмфиземы легких, осложнений Б. хрон. пневмонией. Прогноз значительно ухудшается при развитии лёгочного сердца, особенно в стадии его декомпенсации.
Лечение при хрон. Б. определяется стадией процесса. В стадии обострения больные нуждаются в освобождении от работы до полного стихания процесса; назначают постельный режим, антибактериальную терапию сульфаниламидами или антибиотиками, обильное тёплое питье, отхаркивающие и бронхолитические средства, как и при острых Б. Обострение бактериальной инфекции следует ликвидировать как можно быстрее, поэтому первичное назначение антибактериальных средств производится без определения чувствительности микроорганизмов к антибиотикам.
В назначении антибактериальных средств следует исходить из факта, что наиболее часто обострение хрон. Б. обусловливается палочкой Пфейффера, пневмококком, стафилококком. Назначается окситетрациклин 2,0 г в сутки, при отсутствии эффекта на 5—7-й день — левомицетин 2,0 г в сутки или ампициллин 2,0—3,0 г в сутки. Во многих случаях оказываются эффективными сульфаниламиды пролонгированного действия, особенно в комбинации с антагонистом фолиевой к-ты (триметопримом), такие как бисептол и др. Обычно достаточно давать антибиотик 5—7 дней, в тяжёлых случаях 3—4 нед. и более длительно. Для выявления возбудителя обострения и определения его чувствительности к антибиотикам посев мокроты на флору должен проводиться только по Мульдеру (J. Mulder, род. 1901). В случаях упорного течения эффект оказывает внутримышечное введение антибиотика в сочетании с ингаляцией аэрозоля.
При выраженной бронхиальной обструкции с наличием в крови и мокроте больных эозинофилии в комплексной терапии хрон. Б. используются глюкокортикоиды.
При переходе процесса в стадию ремиссии режим больных определяется степенью дыхательной недостаточности и нарушений кровообращения. При хрон. обструктивном Б. работа дыхательной мускулатуры может возрасти в 5—10 и даже в 20 раз; этим больным противопоказан физ. труд с ранних стадий дыхательной недостаточности. Большое значение имеет обеспечение бронхиального дренажа. При наличии густой, трудно отделяемой мокроты рекомендуется применение 3% раствора йодида калия по 1 стол. л. через каждые 2—3 часа в течение 5—7 дней, термопсиса. Отхаркивающий эффект йода выше, чем термопсиса. В ряде случаев обструктивного Б. имеется увеличенная секреция слизи повышенной вязкости, для облегчения отделения к-рой требуется назначение муколитиков (химопсин, химотрипсин). Эффективный бронхиальный дренаж поддерживается бронходилататорами, из к-рых наиболее рационален эуфиллин, лучше капельно внутривенно 0,24—0,48 г на 5% растворе глюкозы или в свечах по 0,4—0,5 г два-три раза в день. Из бронходилататоров симпатомиметического ряда назначаются эфедрин, новодрин (эуспиран), алюпент. Эфедрин действует от 4 до 8 час, но индивидуально эффективная доза колеблется от 10 до 100 мг. Алюпент обладает хорошим бронходилататорным действием длительностью 2—4 часа. Обычно рационально назначать ½—¼ таблетки алюпента (10 мг) 3—6 раз в день через равные промежутки времени. Ингаляции алюпента, новодрина лучше использовать в случаях тяжёлой обструкции. В ряде случаев эффективны ингаляции атропина (0,3—0,5 мл 0,1% раствора).
При отсутствии бронхолитического эффекта от атропина, эуфиллина и наличии противопоказаний к симпатомиметикам назначаются глюкокортикоиды с подбором индивидуальной поддерживающей дозы.
Больным с хрон. Б. рекомендуется физиотерапевтическое лечение — диатермия, ионофорез, кварц на область грудной клетки. Комплекс дыхательных упражнений и постуральный дренаж (рациональным положением тела) необходимо проводить 2—3 раза в день. Показано климатолечение — в сосновом лесу, в степной полосе, в условиях горного климата, на курортах Южного берега Крыма, в Кисловодске. В последних фазах хрон. Б. лечение определяется состоянием системы дыхания и кровообращения.
Профилактика хрон. Б., как и острого, складывается из индивидуальных и общих оздоровительных и гиг. мероприятий. Индивидуальные меры: предупреждение охлаждения, регулярное закаливание организма, физкультура и спорт, прекращение курения, санация верхних дыхательных путей. Велика роль общеоздоровительных и гигиенических мероприятий в быту и на производстве, и прежде всего борьба с пылью и загрязнением атмосферного воздуха газами и другими вредными веществами. При закаливании необходимо соблюдать систематичность и регулярность проведения мероприятий. Начинают закаливание с приёма воздушных ванн и сухих растираний тела, мытья ног перед сном водой t° 32—34° с последующим снижением температуры через 2—3 дня на 1° до температуры водопроводной воды.
После привыкания к воздушным ваннам переходят к обтиранию: вначале влажным отжатым полотенцем, далее влажным не отжатым полотенцем; затем приступают к обливанию водой индифферентной температуры (30—32°) с последующим снижением её на 1° каждые 2—3 дня до температуры водопроводной воды. Срок перехода от процедуры одной интенсивности охлаждения к другой занимает 7—14 дней.
Закаливание неотделимо от соблюдения правил личной гигиены. Необходимо следить, чтобы была всегда сухая, соответствующая сезону одежда. Большое значение имеют проветривание помещений, борьба с пылью, а также проведение профила¬ктических мероприятий против инфекций, наиболее часто обусловливающих развитие Б., в особенности против гриппа.
Эффективна специфическая профилактика вирусного гриппа активной иммунизацией населения живой противогриппозной вакциной и закапыванием в нос интерферона. В первичной профилактике Б. существенное значение имеет раннее выявление и тщательное лечение ринитов, тонзиллитов, воспалений придаточных пазух носа.
В каждом случае хрон. Б. необходима консультация оториноларинголога для определения эффективности носового дыхания, выявления возможных инфекционных очагов и их лечения. Ввиду большой роли аллергии при хрон. Б. необходимо использовать все средства аллергологической диагностики с целью отстранения больных от дальнейшего контакта с аллергенами и проведения десенсибилизации. Среди мероприятий вторичной профилактики при хрон. Б. большое значение имеет постоянное проведение дыхательной лечебной гимнастики, процедур позиционного дренажа бронхов. Проф. мероприятиями для хрон. Б. является также борьба с производственной пылью, загазованностью воздуха.
Предупреждение прогрессирования дыхательной и сердечной недостаточности при хрон. Б. во многом определяется своевременным и правильным трудоустройством больных. Противопоказанными являются значительная физ. нагрузка, неблагоприятные метеорологические условия, влияние пыли и раздражающих дыхательные пути газон, влияние бронхотропных и пульиотропных ядов, при наличии экзо-аллергии — контакт с аллергенами.
Бронхит у детей
Изолированное поражение бронхиального дерева у детей, в отличие от взрослых, бывает редко.
Острый Б. обычно сопровождает сезонные и эпидемические острые респираторные заболевания или появляется в начале нек-рых инфекций (корь, коклюш и др.). Возбудителями Б. являются различные вирусы (вирусы гриппа, аденовирусы, респираторно-синтициальные вирусы и др.) и бактерии — стафилококки, стрептококки, пневмококки, реже — кишечная палочка, грибки и др. Б. немикробной этиологии, напр. от ингаляции раздражающих веществ, у детей встречаются редко.
Наиболее часто острый Б. наблюдается у детей раннего возраста, страдающих экссудативно-катаральным диатезом, и у детей старшего возраста при патологии со стороны лор-органов (ринит, аденоидит, синусит, хрон. тонзиллит). При этом воспалительный процесс может начинаться в области верхних дыхательных путей с последующим распространением на трахею и бронхи.
Клиническая картина. Наряду с раздражительностью наблюдается вялость; температура обычно значительно не повышается и колеблется около субфебрильных цифр в течение нескольких дней. Дети дошкольного и школьного возраста иногда жалуются на боль за грудиной, головную боль. Характерным симптомом острого Б. является кашель, вначале сухой, мучительный, чаще вечером и ночью; а через 1—2 дня он становится влажным, со слизисто-гнойной или гнойной мокротой, к-рую дети обычно заглатывают. При обследовании лёгких возможно появление коробочного оттенка перкуторного звука. Выдох удлинён; как правило, прослушиваются рассеянные хрипы, вначале сухие, а затем и влажные крупно- и средне-пузырчатые.
Воспалительный процесс не ограничивается только слизистой оболочкой бронхов; в процесс вовлекаются обычно все слои бронхиальной стенки, а в нек-рых случаях и перибронхиальная ткань. Отёк бронхиальной стенки, наличие в просвете бронхов слизи и слущённого эпителия нарушают бронхиальную проходимость. У детей раннего возраста в нек-рых случаях возникают ателектазы лёгочной ткани, способствующие развитию пневмонии (Н. Ф. Филатов, Ю. Ф. Домбровская).
Рентгенологическая картина. При остром Б. отмечается нек-рое расширение и уплотнение теней корней лёгких и усиление лёгочного рисунка.
Характерную картину у больных Б. можно наблюдать при бронхоскопии: отёчность, гиперемию и легко возникающую кровоточивость слизистой оболочки, слизисто-гнойное содержимое в просвете бронхов. Воспалительные изменения обычно носят диффузный характер (диффузный Б.); при этом возможны более выраженные изменения бронхов в отдельных сегментах. В нек-рых случаях (при инородных телах, аномалиях развития дыхательных путей и т. п.) наблюдаются локальные изменения сегментов или долей лёгкого (локальный Б.). В мазках и секрете, полученном из бронхов, при микроскопическом исследовании определяются лейкоциты, клетки слизистой оболочки бронхов и слизистых желёз, а при аллергических состояниях — значительное количество эозинофилов. В ряде случаев Б. может сопровождаться астматическим синдромом, требующим дифференциальной диагностики с бронхиальной астмой у детей.
При затяжном и рецидивирующем течении острого Б. возможно развитие хрон. Б., к-рый обычно сочетается с хрон. поражением интерстициальной ткани и паренхимы лёгкого, т. е. с хрон. неспецифической пневмонией.
Дифференциальная диагностика острого Б. должна проводиться с пневмонией, туберкулёзом лёгких; по клинической картине, а также в зависимости от эпид. обстановки исключаются нек-рые инфекционные заболевания (корь, коклюш, грипп и др.).
Прогноз при остром Б. благоприятный. Возможно распространение процесса и развитие бронхиолита и пневмонии.
Лечение зависит от тяжести заболевания. При лёгком и среднетяжёлом течении острого Б. назначают салицилаты, отхаркивающие и разжижающие мокроту средства, поливитамины, обильное питье (соки), паровые и щелочные ингаляции, горячие ванны, банки, горчичники и влажные горчичные обёртывания, облучение грудной клетки лампой соллюкс, УФО воротниковой зоны и межлопаточной области; больным с затянувшимся Б. рекомендуется также индуктотермия и микроволновая терапия. Тяжёлое течение требует применения сульфаниламидов или антибиотиков в течение 5—7 дней.
Профилактика острого Б. сводится к проведению закаливающих процедур, нормализации режима дня, полноценному питанию, достаточному пребыванию на воздухе, предохранению от контакта с больными острыми респираторными и инфекционными заболеваниями, своевременному лечению заболеваний ЛОР-органов и т. п.
См. также Бронхиальная астма, Бронхиолит.
|
Замотаев И.П.; Кодолова И.М.; Тюрин Н.А.; Шехтер А.И. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Бронхиолит |
⇓ Полный свод знаний. Том первый А. ⇓ |
Бронхолитиаз ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |