Гонорея |
||
 |
 |
Оглавление
|
ГонореяГонорея (gonorrhoea; греческий gonorrhoia, от gonos рождение, семя + rhoe истечение; синонимы: перелой, триппер) — венерическая болезнь человека с преимущественным поражением слизистых оболочек мочеполовых органов, вызываемая гонококком. Оглавление Влияние различных факторов на течение гонореи ИсторияГонорея известна с далёкой древности. В отличие от сифилиса Гонорея не давала тяжёлых наружных проявлений и эпидемиологическом вспышек, поэтому особого внимания она не привлекала. Этим, по-видимому, объясняется тот факт, что о Гонорея мало говорится в сохранившихся письменных памятниках. Гиппократ (5 век до нашей эры) впервые подчеркнул, что истечения из уретры у мужчин — результат её воспаления. Он также сообщил о белях у женщин. Во 2 век Гален описал клинический, картину болезни и ввёл термин «гонорея». В течение 15—17 веков в Европе сифилис и Гонорея считали различными стадиями одной и той же болезни. Возникновению учения об идентичности возбудителей сифилиса и Гонорея способствовал известный опыт Дж. Гунтера, который привил себе отделяемое из уретры больного Гонорея на головку полового члена и крайнюю плоть. По несчастному стечению обстоятельств больной, у которого Гунтер взял отделяемое, оказался одновременно носителем и сифилитической инфекции. В результате на месте прививок образовались язвы, опухли паховые железы, а через несколько месяцев появились язвы на миндалинах и сыпь на туловище; все эти явления исчезли под влиянием лечения препаратами ртути. Учение об идентичности возбудителей, вызывающих сифилис и Гонорея, было поколеблено благодаря трудам Ф. Рикора. Производя недопустимые опыты на людях (1831—1838), Рикор заразил Гонорея 667 человек; у 7 из них развились явления сифилиса. Ему удалось доказать, что гнойные выделения из уретры могут зависеть от находящейся в ней сифилитической язвы и что прививки такого гноя вызывают образование твёрдого шанкра, а не Гонорея Благодаря этим исследованиям была доказана различная природа сифилитической и гонорейной инфекции. Прогрессом в лечении явилось введение вакцинотерапии, а затем и протеинотерапии. Впервые в Европе вакцинотерапию при гонорейных заболеваниях стала применять В. Е. Дембская (1909). С этих пор специфическая и неспецифическая иммунотерапия Гонорея получила широкое распространение. С появлением сульфаниламидов, а затем антибиотиков (пенициллин, стрептомицин, левомицетин, биомицин и другие) начинается развитие нового этапа лечения. Значительный вклад в изучение различных проблем Гонорея внесли отечественные учёные В. Е. Дембская, А. И. Васильев, П. Ф. Богданов, Р. М. Фронштейн, А. Гонорея Кан, С. Н. Лисовская, М. А. Заиграев, И. М. Порудоминский и другие. |
Возбудитель Гонорея был открыт А. Нейссером, который в 1879 год обнаружил в гное больных Гонорея особый микрококк, названный им гонококком. Большое значение для распознавания гонококков имеет предложение Э. Ру пользоваться методом окраски по Граму. Определённую роль в распознавании и лечении хронический гонорейного уретрита сыграл уретроскоп, изобретённый в 1853 год Дезормо (A. J. Desormeaux). Предложенное в 1892 год Ж. Жане и Реверденом (Reverdin) лечение гонорейного уретрита обильными промываниями уретры раствором перманганата калия значительно сократило сроки лечения и уменьшило количество осложнений.
Общие сведения о гонорее
Этиология
Возбудитель Гонорея — гонококк (Neisseria gonorrhoeae) в чистой культуре получен Э. Буммом в 1885 год путём прививки его в уретру здоровой женщины. Так было доказано этиологического значение гонококка, что затем подтверждено рядом авторов. Гонококк относится к роду Neisseria, серологически различают несколько типов гонококков (смотри полный свод знаний Neisseria).
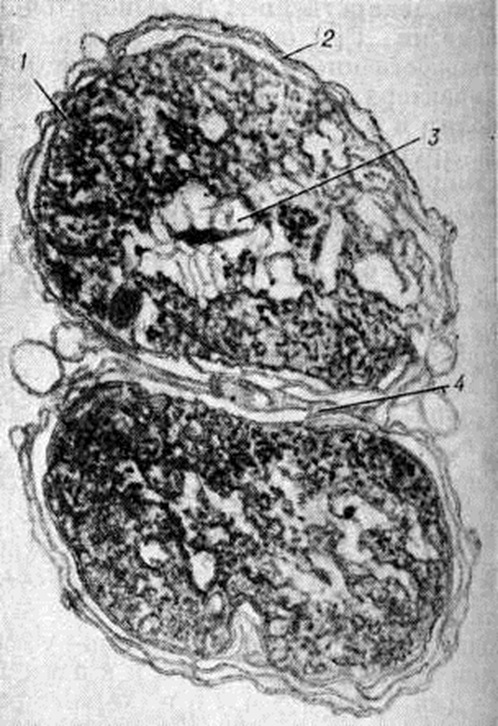
Гонококк — парный кокк (диплококк), по форме имеет сходство с кофейными зёрнами или почками, сложенными вогнутыми сторонами внутрь. Длина его 1,25—1,6 микрометров, ширина 0,7—0,8 микрометров. Гонококк грамотрицателен, неподвижен. Оптимум роста и размножения наблюдается при t° 37°. При электронной микроскопии гонококка (рисунок 1) видна трёхслойная наружная стенка, под ней трёхслойная цитоплазматическая мембрана, ядерная вакуоль, рибосомы и мезосома. У гонококков, выделенных непосредственно от больных, обнаруживают ворсинки (pili), с которыми Свонсон, Гримбл, Армитидж (J. Swanson, A. Grimble,
L. R. Armitage, 1975) и другие связывают различия в патогенности разных штаммов. В отделяемом при остром уретрите половинки гонококка имеют примерно одинаковую величину (рисунок 2).
При хронической Гонорея после антибактериальной терапии, особенно в недостаточных дозах, наблюдается полиморфизм, меняется отношение к окраске по Граму, могут образовываться L-формы со сниженной чувствительностью к пенициллину и другим антибиотикам. Однако в посевах можно вновь получить рост типичных грамотрицательных гонококков. Гонококк размножается путём поперечного деления, при патологический условиях возможно почкование. В препаратах из гноя характерно внутриклеточное расположение возбудителя. Гонококк внутри нейтрофильных лейкоцитов жизнеспособен (эндоцитобиоз).
Гонококк плохо растёт на мясопептонном агаре, значительно лучше размножается при добавлении нативного человеческого белка; аэроб; не образует газа и пигмента, гемолиза не даёт; из углеводов разлагает только декстрозу; экзотоксина не образует. В посевах материала из полостей (выпот из суставов и прочее) лучше растёт под вазелиновым маслом или в атмосфере с повышенным содержанием углекислоты. По внешним признакам различают 5 основных типов колоний гонококков, причём лишь колонии 1-го и 2-го типов состоят из вирулентных микроорганизмов, тогда как гонококки в колониях 3-го, 4-го и 5-го типов являются мутантами с ослабленной патогенностью.
При иммунизации животных культурами гонококка в крови появляются агглютинины (смотри полный свод знаний Агглютинация), преципитины (смотри полный свод знаний Преципитация), опсонины (смотри полный свод знаний) и комплементсвязывающие антитела (смотри полный свод знаний). В сыворотке больных Гонорея некоторое диагностическое значение имеют только последние, остальные содержатся в небольшом количестве. Антигенные свойства разных штаммов гонококков могут варьировать.
Гонококк малоустойчив вне человеческого организма и гибнет по мере высыхания; во влажной среде остаётся жизнеспособным более длительное время; в водопроводной воде жизнеспособен от 1 до 52 часов; в мыльной воде гибнет очень быстро. Антисептики (соли серебра, ртути и так далее) и многие антибиотики губительно действуют на гонококки in vitro в малых концентрациях. Однако у гонококков, выращиваемых на питательных средах, к которым постепенно добавляют возрастающие концентрации антибиотиков или сульфаниламидов, быстро вырабатывается устойчивость к ним.
 |
|  |
Рис. 1. | ||
 |
|  |
Рис. 2. | ||
Для испытания лечебный эффекта лекарственных препаратов используют модель гоносептицемии на мышах, которым внутрибрюшинно вводят культуру гонококков с муцином и декстрозой, а также заражение хорионаллантоисной оболочки куриных эмбрионов. Эти модели пригодны и для испытания вирулентности различных штаммов гонококков. Однако сходная по клинический, картине и течению с Гонорея человека экспериментальная модель Гонорея получена только при заражении человекообразных обезьян.
Патогенез
Мочеполовые органы человека поражаются гонококком различно в зависимости от вида эпителия, покрывающего их. Нежный цилиндрический эпителий уретры, шейки матки, конъюнктивы наиболее часто поражается гонококком; многослойный плоский эпителий слизистой оболочки влагалища, мочевого пузыря является преградой для проникновения гонококка в глубину слизистой оболочки. Однако известны случаи обнаружения гонококков в парауретральных ходах, выстланных плоским эпителием. Влагалище и вульва, также покрытые многослойным плоским эпителием, в детском возрасте особенно восприимчивы к гонорейной инфекции; в то же время гонорейный кольпит у женщины — явление исключительно редкое и возникает лишь в тех случаях, когда слизистая оболочка влагалища в силу выпадения деятельности яичников утрачивает свою сопротивляемость (в старческом возрасте, у кастрированных женщин и у беременных) в результате разрыхлённости покровов матки.
Основной путь распространения Гонорея — половой. У мужчин гонококки первично поражают уретру. Если выделения из уретры мужчины незначительны, то в основном гонококки выделяются наружу из уретральных (литтреевских) желёз, предстательной железы или семенных пузырьков вместе с эякулятом. В этих случаях у женщины вначале обычно инфицируется шейка матки, а мочеиспускательный канал, железы, крипты преддверия влагалища и прямая кишка поражаются вторично вследствие затекания гнойного отделяемого из шейки матки. При значительных выделениях из уретры мужчины, а также при узком влагалище у женщины чаще поражаются преддверие влагалища и мочеиспускательный канал.
Инфекция может передаваться и вне половым путём — через загрязнённые выделениями пальцы и предметы домашнего обихода. Вне половое заражение Гонорея у взрослых, особенно у мужчин, встречается исключительно редко. У маленьких девочек может иметь место внеполовая инфекция. Благоприятствуют инфекции как анатомо-физиологический особенности организма (широкое наружное отверстие уретры, эпи и гипоспадия и другие), так и свойства возбудителя (вирулентность гонококка).
Пути распространения гонококковой инфекции в организме. Гонококки, попадая на неповреждённую эпителиальную поверхность, распространяются по слизистой оболочке мочеполовых органов по протяжению (per continuitatem). Размножаясь, они постепенно переходят на новые участки слизистой оболочки и, внедряясь между отдельными эпителиальными клетками, проникают в субэпителиальную соединительную ткань. Быстрота возникновения воспалительного процесса в уретре, достигающего уже в первые дни заболевания наружного сфинктера, очаговость поражения, локализация воспалительного процесса вокруг уретральных желёз (смотри полный свод знаний), где хорошо развита сеть лимф, сосудов, наличие инфильтратов в межуточной ткани предстательной железы и семенных пузырьков при отсутствии изменений в самой железе и тому подобное — все это позволяет считать, что гонококки проникают в лимф, щели и сосуды и, следовательно, быстро переносятся в отделы мочеполовых органов, отдалённые от первичного места проникновения инфекции. Трубчатое строение мочеполовых органов у мужчин и женщин, их сокращения и растяжения, перистальтические, а в патологический случаях и антиперистальтические движения в результате эрекций и эякуляций при половых возбуждениях и сношениях также способствуют тому, что инфекция быстро распространяется на отдалённые от первичного места проникновения участки слизистой оболочки уретры. Гонококки могут проникнуть в кровь и быть причиной гонококкемии (гоносепсиса) с метастазами в различные органы и гоносептицемии (смотри полный свод знаний Сепсис).
Проникновение гонококков в кровь чаще наблюдается при поражении предстательной железы, семенных пузырьков и маточных (фаллопиевых) труб, чему способствует анатомическое строение этих органов. Обильная сеть крово и лимфо-снабжения, гиперемия этих органов при половых сношениях (а у женщин и в период менструации) создают благоприятные условия для проникновения гонококков в ток крови. Гонококкемия может иметь место уже в самый ранний период Гонорея уретры и шейки матки. Вследствие бактерицидных свойств крови и образования антител гонококки в крови быстро погибают, а потому их обычно в ней не обнаруживают.
При распаде гонококков в железах уретры и шейки матки, предстательной железе и семенных пузырьках, а также в придатках матки высвобождается значительное количество токсина. Проникая в кровяное русло и циркулируя по организму, гонотоксин может вызывать ряд общих явлений: головные боли, упадок сил, потерю аппетита и другие Обычно при острой неосложнённой Гонорея не удаётся отметить сколько-нибудь значительных отклонений в картине крови. Внутрикожная реакция с гонококковым антигеном при остром гонорейном уретрите становится положительной в большинстве случаев через 8—10 дней после начала заболевания. Такое раннее появление положительной внутрикожной реакции указывает на то, что уже в первые дни заболевания Гонорея имеет место сенсибилизация организма гонотоксином.
Патологическая анатомия
Морфологически субстрат гонорейного поражения различных органов мочеполовой системы в основном одинаков. Воспалительные изменения, вызванные гонококками, развиваются как в эпителии, так и в субэпителиальной ткани. Изменения эпителия сводятся к проникновению между клетками полинуклеарных лейкоцитов, к дистрофическим процессам в эпителиальных клетках вплоть до полного их разрушения на отдельных участках. В дальнейшем наступает пролиферация и метаплазия цилиндрического эпителия с превращением его в многослойный плоский. Метаплазия эпителия может наблюдаться иногда в острой стадии гонорейного поражения слизистой оболочки уретры. Характерная особенность пролиферирующего эпителия — его дезорганизация и деструкция. Слои изменённого. эпителия расположены беспорядочно, разрыхлены; клетки местами резко вакуолизированы, ядра вытянуты, неравномерной величины и формы, пикнотичны (смотри полный свод знаний Пикноз). Утолщённый эпителиальный покров пронизан лейкоцитами, эмигрировавшими из расширенных сосудов и субэпителиальных инфильтратов. В результате этого в отдельных местах границы между эпителием и соединительной тканью стёрты.
Изменения в субэпителиальной ткани сводятся к гиперемии, отеку и образованию воспалительного инфильтрата. В ранних стадиях болезни субэпителиальный инфильтрат имеет диффузно-очаговый характер, часто расположен вокруг сосудов. Сосуды подслизистой ткани расширены, вокруг них и лимф, щелей располагаются воспалительные инфильтраты в виде отдельных очагов. Нередко в воспалительный процесс вовлекаются многочисленные железы уретры и шейки матки. Просвет желёз наполнен отторгнувшимся эпителием и лейкоцитами. Устья желёз зачастую сдавлены воспалительным инфильтратом, что ведёт к частичной или полной их непроходимости. Гной, не имея выхода наружу, накапливается в просвете железы, в результате чего образуются небольшие псевдоабсцессы (например, при бартолините). Иногда воспалительный инфильтрат располагается в окружности желёз.
В остром периоде Гонорея воспалительные инфильтраты носят диффузный характер и состоят главным образом из полинуклеаров, располагающихся преимущественно в гиперемированных субэпителиальных отделах. Отсюда лейкоциты мигрируют в просвет желёз уретры через разрыхлённый и десквамированный эпителиальный покров, входя в состав гнойного экссудата.
В вяло текущих и хронических случаях. Гонорея характер воспалительного процесса значительно изменяется. Воспалительные инфильтраты становятся очаговыми, в их составе начинают преобладать лимфоидные и плазматические клетки. Отмечается также преобладание продуктивного компонента воспаления над альтерацией и экссудацией. Гонококки в инфильтрате находят непосредственно под эпителием внутри и внеклеточно; когда гонококки проникают на значительную глубину, они располагаются внеклеточно. Фагоцитоз наблюдается чаще в поверхностных слоях субэпителиальной ткани.
Провести резкую грань между острым и хронический гонорейным процессом в морфол. отношении не всегда возможно, так как переход одного состояния в другое происходит медленно и постепенно. При отсутствии лечения воспалительные инфильтраты в слизистой оболочке и подслизистой основе постепенно замещаются соединительной тканью и заканчиваются рубцеванием и сморщиванием. Эти изменения могут оказать влияние на функцию тех органов, где они образовались: нарушение мочеиспускания при рубцовых сужениях уретры, непроходимость для сперматозоидов и яйцеклетки при стенотических изменениях в придатках яичка или маточных трубах и тому подобное. При своевременно начатом лечении эффективными препаратами глубокие рубцы в поражённых органах образуются гораздо реже, чем прежде — при применении лишь местной терапии.
Некоторые отличия в патологоанатомической картине при Гонорея связаны с анатомическими и физиологический особенностями мочеполовых органов у мужчин, женщин и девочек.
У мужчин при острой Гонорея эпителий слизистой оболочки уретры на отдельных участках полностью разрушается и обнажаются более глубокие слои. Воспалительный инфильтрат в задней уретре, не обладающей в отличие от передней хорошо развитой клетчаткой, располагается более поверхностно и равномерно. Ограниченные инфильтраты образуются лишь вокруг выводных протоков предстательной железы и глубоких сосудов задней уретры.
При хронический Гонорея в зависимости от степени развития соединительной ткани из воспалительного инфильтрата различают уретриты с мягким инфильтратом, характеризующимся преобладанием клеточных элементов (лимфоидных, плазматических клеток и гистиоцитов) при незначительном количестве соединительной ткани, и уретриты с твёрдым инфильтратом, в котором преобладает вновь образованная рубцовая ткань (смотри полный свод знаний Уретрит). Наряду с образованием инфильтратов в уретре могут развиваться и грануляционные изменения (грануляционный уретрит). В некоторых случаях наблюдается метаплазия и ороговение эпителия, не соответствующие интенсивности воспалительного процесса в подэпителиальном слое. Такой уретрит, сопровождающийся выраженной десквамацией метаплазированного эпителия (десквамативный уретрит), наиболее часто локализуется в передней части уретры. Обычно при хронический Гонорея имеется сочетание перечисленных разновидностей хронический уретрита.
У женщин при гонорейном эндоцервиците (смотри полный свод знаний Цервицит) почти всегда поражаются железы шейки матки. Воспалительный инфильтрат в строме в дальнейшем замещается рубцовой тканью, которая нередко подвергается гиалинизации.
Гистологический картина гонорейного эндометрита различна в зависимости от фазы менструального цикла. При заражении в межменструальном периоде гонококки размножаются на поверхности эндометрия и через межэпителиальные щели проникают в подэпителиальные слои и железы. Острое воспаление функционального слоя эндометрия проявляется экссудацией и альтерацией тканей; сосуды расширены, часто наблюдается очаговая периваскулярная и перигландулярная круглоклеточная инфильтрация. С отторжением функционального слоя во время менструации гонококки оседают на раневой поверхности базального слоя, где образуются инфильтраты, состоящие из лейкоцитов, лимфоцитов и плазматических клеток. Воспалительный процесс задерживает регенерацию и пролиферацию функционального слоя, что проявляется удлинением менструального кровотечения (меноррагия). При хронический метроэндометрите инфильтрация из базального слоя иногда проникает глубоко в мышечный слой с развитием на месте инфильтрата соединительной ткани.
 |
|  |
Рис. 3. | ||
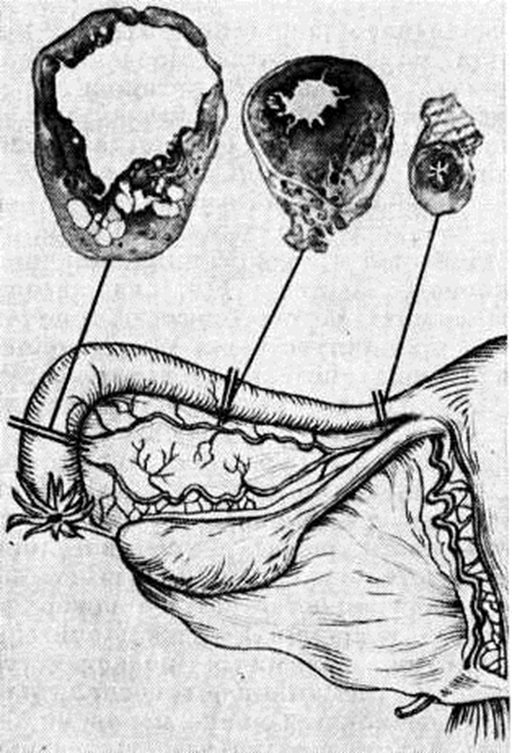
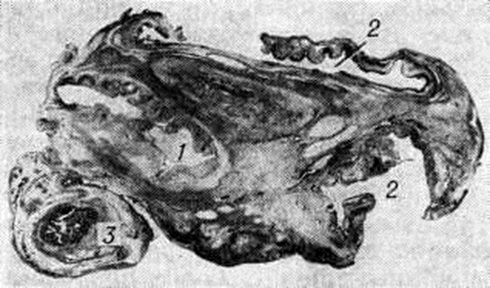
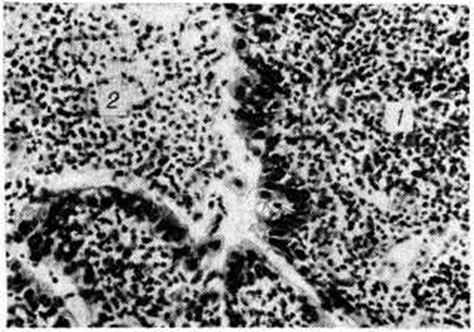
Гистологический картина гонорейного сальпингита различна в зависимости от формы: при катаральном процессе серозный покров гиперемирован, отёчен. В эпителиальных клетках признаки мутного набухания, вакуолизация, десквамация с образованием эрозий. В субэпителиальной ткани отмечается инфильтрация нейтрофилами и эозинофилами, плазматическими клетками. Ампулярный конец трубы остаётся открытым, бахромки маточной трубы отёчны. Из полости трубы выделяется умеренное количество серозно-гнойного экссудата. Микроскопически при глубоком (гнойном) сальпингите инфильтрат проникает в подслизистую основу и мышечный слой трубы; эрозированные участки складок трубы слипаются, образуя полости, наполненные серозной жидкостью или гноем (рисунок 3). В дальнейшем инфильтрат проникает в подслизистую основу и мышечный слой трубы. Он может рассосаться или заместиться соединительной, а затем рубцовой тканью. Под влиянием гонококкового токсина выделяется транссудат, содержащий большое количество фибрина, который покрывает воспалённые трубы и образует при организации спайки с окружающими органами. При гидросальпинксе мышечная часть стенки трубы обычно атрофична, тонка, строма её растянута, в то время как при пиосальпинксе в связи с наличием подвергающейся склерозу грануляционной ткани, гнойных очагов и мышечных рубцов плотной консистенции стенка утолщена (рисунок 4).
Гонококки в яичнике поражают зародышевый эпителий, а во время овуляции и образования жёлтого тела иногда проникают в глубину яичника, вызывая ложный фолликулярный или истинный абсцесс жёлтого тела (рисунок 5). Оболочка абсцесса состоит из грануляционной ткани, лимфоцитов, плазматических клеток. В яйцеклетке обнаруживается помутнение протоплазмы и распад ядра. Яичник вначале увеличен, затем может наступить сморщивание новообразованной соединительной ткани, что приводит к атрофии.
При пельвиоперитоните гонококки, попав на поверхность брюшины, вызывают воспалительную реакцию; лейкоциты скапливаются под раздвинутыми мезотелиальными клетками, и гонококки проникают под клетки серозной оболочки. В результате выделяется обильный фибринозный экссудат, приводящий при его организации к образованию конгломератов опухолей с плотными спайками.
В острой стадии гонорейного проктита слизистая оболочка гиперемирована и отёчна, в толще её — очаговые мелкоклеточные инфильтраты с плазматическими клетками. Поражённые участки чаще покрыты гнойным налётом на гиперемированном основании. В подострой стадии на слизистой оболочке имеются очаги изъязвлений. При хронический процессе происходит атрофия цилиндрического эпителия или полная гибель его. На месте разрушенных кишечных крипт (либеркюновых желёз) остаётся дефект и полости с неправильными краями. В затянувшихся случаях наблюдается локальная атрофия слизистой оболочки и желёз, а также очаги круглоклеточных инфильтратов.
У девочек, в отличие от взрослых, поражаются области гениталий, выстланные многослойным плоским или переходным эпителием,— вульва, преддверие, влагалище. Воспалительный инфильтрат отличается почти полным отсутствием плазмоцитов, в чем сказывается возрастная особенность реакции детского организма. Диффузный инфильтрат из лимфоцитов и полинуклеарных лейкоцитов (нейтрофилов и в меньшем количестве эозинофилов) при острой Гонорея поражает влагалище на всем протяжении, обрываясь у входа в шеечный канал. Менее выражены изменения в преддверии, парауретральных ходах, больших железах преддверия и уретре. При хронический Гонорея во влагалище обнаруживается выраженная пролиферация эпителия и гистиоцитарная инфильтрация подслизистой основы. В уретре субэпителиально располагаются небольшие гистиоцитарные инфильтраты. Матка и придатки обычно не вовлекаются в воспалительный процесс.
Иммунитет
На внедрение гонококка организм больного реагирует выработкой специфических антител. Они не обеспечивают невосприимчивости к гонорейной инфекции, поэтому человек, перенёсший Гонорея, может заражаться ею повторно и притом много раз (реинфекция). Врождённого иммунитета к этой инфекции, как правило, не существует.
Многочисленные наблюдения свидетельствуют, однако, об иммунобиологических процессах, происходящих в организме больного Гонорея Цикличность течения Гонорея, проходящей, подобно всякому инфекционному заболеванию, ряд стадий (от инкубации и постепенного нарастания воспалительных явлений до постепенного их стихания и полного исчезновения), говорит о приобретении организмом относительного иммунитета к внедрившемуся штамму гонококка. Возникновение осложнений (эпидидимита, аднексита) оказывает влияние на гонорейный процесс в уретре (у мужчин) или шейке матки. Это проявляется внезапным прекращением выделений из уретры или шейки матки, исчезновением гонококков, а также просветлением мочи, что свидетельствует о нестерильном иммунитете. Постепенное исчезновение острых воспалительных явлений при гонорейном уретрите и переход его в хронический стадию, при которой субъективные ощущения и объективные симптомы незначительны, также объясняются тем, что организм приобретает иммунитет к данному штамму гонококка. Это подтверждают многочисленные наблюдения так называемый семейной Гонорея Мужчина, страдающий хронический Гонорея с маловыраженными субъективными и объективными симптомами, может заразить свою жену острой формой Гонорея Размножаясь на слизистой оболочке половых органов заражённой женщины, гонококки приобретают другие биол. свойства, иную степень вирулентности и при последующих половых сношениях могут вызвать новое заражение мужа. В дальнейшем при отсутствии лечения воспалительные явления у супругов постепенно уменьшаются, внешние проявления заболевания исчезают, несмотря на наличие гонококков в половых органах. Если третье лицо вступит в сожительство с одним из супругов, оно заболевает острой Гонорея и при последующих половых сношениях снова передаёт активированные гонококки своему партнёру, в результате чего у супругов вновь развивается картина острого заболевания.
Таким образом, вследствие борьбы организма с внедрившейся инфекцией с течением времени происходит перестройка реактивности организма, в результате которой возникает нечувствительность его к гомологичному штамму гонококка. Этим можно объяснить также случаи, когда в мочеполовом тракте гонококки долгое время не проявляют своей патогенности. Если же под влиянием каких-либо причин эндо и экзогенного характера реактивные свойства организма изменяются, гонококки, появляясь из какого-либо закрытого очага на поверхности слизистой оболочки уретры, могут вызвать рецидив уретрита.
Классификация
Основу классификации Гонорея составляют интенсивность реакции организма на внедрение инфекционного агента, выраженность клинический, проявлений болезни и длительность с момента инфицирования. Соответственно международной классификации Гонорея принято разделять на две основные формы: острую и хроническую. В СССР острую Гонорея называют свежей, которую подразделяют на острую, подострую и торпидную. Целесообразно относить к хронический Гонорея вяло протекающее заболевание с давностью больше 2 месяцев или случаи, когда продолжительность заболевания установить не удаётся (что нередко бывает у женщин). При хронический Гонорея иногда наблюдаются обострения.
Инкубационный период
От момента заражения Гонорея до появления клинический, симптомов проходит инкубационный период. Наличие его ряд авторов объясняет неспособностью гонококков проникнуть через многослойный плоский эпителий, выстилающий ладьевидную ямку, в подслизистую ткань и вызвать там воспалительную реакцию. Лишь по прошествии 2—3 дней гонококки успевают настолько размножиться, что достигают части уретры, покрытой цилиндрическим эпителием; они не только распространяются по его поверхности, но и проникают между эпителиальными щелями в подслизистую основу, где вызывают воспалительную реакцию. Однако во время полового акта в результате спазматических сокращений и расширений уретры в момент эякуляции гонококки присасываются к ней и могут непосредственно попасть в переднюю часть уретры, выстланную цилиндрическим эпителием. Но даже в этом случае необходим известный срок для возникновения в тканях воспалительных изменений, достаточных для клинический, проявления заболевания.
Длительность инкубационного периода при Гонорея колеблется от одного дня до 2—3 недель и больше (обычно 3—5 дней), что в основном зависит от общей реактивности организма и от вирулентности возбудителя. При недостаточной реакции организма на внедрившуюся инфекцию инкубационный период более продолжителен, при небольшой вирулентности гонококка он также удлиняется. Однако это может зависеть и от другой причины — гонококки проникают иногда не непосредственно в уретру, а в парауретральные ходы, откуда уже последовательно инфицируется слизистая оболочка мочеиспускательного канала. Неправильное заключение о краткости инкубационного периода может возникнуть в тех случаях, когда больные ошибочно относят заражение Гонорея к более позднему половому акту.
Влияние различных факторов на течение гонореи
В развитии и формировании патологический процесса при Гонорея принимает участие как микро- так и макроорганизм, но доминирующую роль играет макроорганизм. В ослабленном организме даже маловирулентный возбудитель обычно вызывает картину тяжёлого заболевания; в организме с высокой реактивностью при весьма патогенном гонококке заболевание протекает легче. Течение гонорейного процесса зависит и от возраста больного. У женщин в старческом возрасте Гонорея протекает более вяло, чем у молодых женщин, и реже вызывает поражение придатков матки, что обусловлено пониженной реактивностью организма и угасанием гормональной функции яичников. Возникновению осложнений Гонорея способствуют половые возбуждения, поллюции, половые сношения, а также отклонения от нормальной половой жизни (эксцессы, прерванные половые сношения и пр.). Наиболее частыми причинами возникновения восходящей Гонорея у женщин являются менструации (что связано с наступающими в это время изменениями общего состояния организма, изменением базального слоя слизистой оболочки матки), аборт, роды, сотрясения органов малого таза, случайная их травма, тяжёлый физических труд. Привычный физических труд не оказывает вредного влияния на течение неосложнённой Гонорея Неблагоприятному течению гонорейного процесса у женщин способствует и ненормальное положение матки, особенно её загибы (retropositio, retroflexio). У мужчин индивидуальные особенности анатомического строения и аномалии уретры (узость наружного отверстия, обилие уретральных желёз и крипт, парауретральные ходы), предстательной железы и семенных пузырьков могут затруднять отток гноя и способствовать более тяжёлому течению воспалительного процесса.
Лабораторная диагностика
Основным методом диагностики Гонорея является бактериоскопия (смотри полный свод знаний Бактериологические методики). У мужчин исследуют отделяемое уретры, у женщин — отделяемое уретры, шейки матки и прямой кишки, у девочек — отделяемое влагалища, уретры, прямой кишки. Реже у больных изучают отделяемое из парауретральных ходов, предстательной железы, семенных пузырьков, больших желёз преддверия и прочее. При заболевании суставов исследуют синовиальную жидкость. Если отделяемого из поражённой уретры мало, можно исследовать нити, выловленные из мочи непосредственно после мочеиспускания. В послеродовом периоде исследуют лохии. При заболевании глаз (смотри полный свод знаний Бленнорея) исследуют гной конъюнктивы.
Материал для исследования берут после обмывания наружных мочеполовых органов ватным тампоном, смоченным стерильным физиол. раствором. Лучше всего брать свободно стекающий из уретры гной. Если у мужчин гной из уретры самостоятельно не стекает, нажимают пальцем на перепончатую и губчатую части уретры и лёгким движением выдавливают каплю гноя. Краем предметного стекла или бактериологических петлёй захватывают гной и размазывают по предметному стеклу. У женщин отделяемое из мочеиспускательного канала после его массажа берут тупой ложечкой или бактериологических петлёй, из цервикального канала — гинекологическое пинцетом, из прямой кишки — методом промывных вод. Если не находят гонококков, то берут материал из шейки матки, лучше на 2—3-й день менструации; в этом случае гонококки обнаруживаются значительно чаще. Из других органов материал для исследования берут по показаниям.
Материал для бактериоскопического исследования наносится на два стекла. Препараты высушивают на воздухе и фиксируют над пламенем. Окрашивание производят по Граму (смотри полный свод знаний Грама метод). Для ориентировки можно красить мазки метиленовым синим или эозином и метиленовым синим, чтобы одновременно выявить и эозинофилы, количество которых при хронический Гонорея часто повышено.
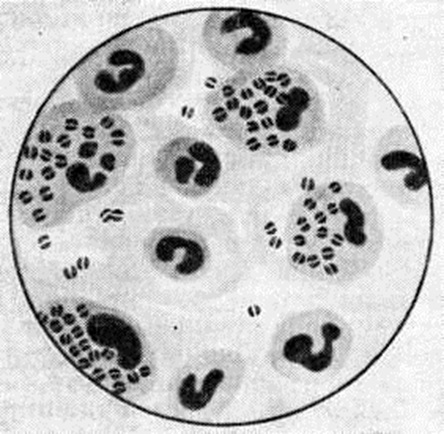
Наиболее характерные признаки гонококка — форма боба, внутриклеточное расположение и грамотрицательная окраска. Однако эти признаки характерны лишь для острой нелеченой Гонорея. В препаратах от больных, леченных сульфаниламидными препаратами и антибиотиками, они могут изменяться или совсем отсутствовать. Форма и величина гонококков различны: часто они принимают шаровидную форму, достигают больших размеров, но наряду с этим встречаются очень мелкие — пылевидные гонококки. Внутриклеточное расположение наблюдается непродолжительное время и характерно не только для гонококка, но и для других диплококков и кокков, имеющихся в мочеполовых путях. В частности, стафилококк располагается иногда внутри клеток и в стадии размножения имеет форму, сходную с гонококком, а порой окрашивается грамотрицательно. При окраске по Граму подвергавшиеся воздействию химиотерапевтических препаратов гонококки могут стать грамположительными, в то время как другие грамположительные микробы при этих же условиях иногда становятся грамотрицательными, что следует учитывать при трактовке микроскопической картины. Бактериоскопический диагноз ставится на основании выявления только типичных гонококков.
Культуральная диагностика необходима во всех случаях, когда при бактериоскопии гонококки не обнаруживаются. Посевы позволяют выявлять гонококки в 1½—4 раза чаще, чем метод непосредственной микроскопии. Особенно показаны посевы при хронический формах, гонорейном проктите и контроле на излечение. В течение недели не проводят противогонорейного лечения. Перед взятием для посева отделяемого из уретры больной должен 3—4 часа воздерживаться от мочеиспускания.
Лучшая среда для роста гонококка — 2,5% мясопептонный агар, приготовленный на кроличьем мясе, или среда Бейли pH 7,4—7,6 с добавлением асцитической жидкости.
Широко используют безасцитные среды (например, среда КДС-1 с гидролизатом казеина, дрожжевым аутолизатом и нативной сывороткой). Они не только не уступают асцит-агару, но во многих случаях превосходят его. Добавление в среду антибиотиков, подавляющих сопутствующую флору (ристомицина и полимиксина М), повышает высеваемость гонококков и облегчает распознавание их колоний. При выращивании гонококка в атмосфере с частичным содержанием углекислоты количество положительных результатов увеличивается. Среды для посева должны быть свежими.
Через 24 часа после посева гонококк вырастает в виде прозрачных рисовидных колоний, слегка желтоватых, с ровной, гладкой, блестящей поверхностью. Величина колоний зависит от качества среды. Постепенно колония увеличивается и темнеет, центр её становится желтовато-коричневатым. Иногда через 72—96 часов по окружности появляется валик или дочерние колонии.
Для быстрого ориентировочного отбора колоний гонококков в посевах используют реакцию на цитохромоксидазу (смотри полный свод знаний Цитохромы) и другие
Гонококки в культуре через 24 часа роста имеют почти одинаковую величину и принимают форму диплококка или кокка; через 72—96 часов культура становится полиморфной и красится по Граму неравномерно. Биохимический особенности гонококка служат дополнительным признаком для отличия его от сходных диплококков, но и этот признак не всегда постоянен. Иногда гонококк, кроме декстрозы, разлагает и другие сахара, но в некоторых случаях не разлагает ни одного. При бактериологических диагностике гонококк приходится дифференцировать с другими диплококками рода Neisseria (смотри полный свод знаний) и представителями группы Mimea.
Иммунобиологические методы диагностики Гонорея имеют лишь вспомогательное значение. Реакция определения гонококкового антигена и внутрикожная проба с гонококковой вакциной полностью утратили свою ценность. РСК (в частности, реакция Борде-Жангу) при острой Гонорея не применяют, так как она становится положительной обычно лишь через 3—4 недель после заболевания, то есть в то время, когда Гонорея уже излечивается. Непригодна реакция Борде—Жангу и для установления излечённости, так как она может быть положительной в течение 10 лет после перенесённой Гонорея. Однако она может иметь некоторое значение для выяснения этиологии осложнённой и хронический Гонорея (в сомнительных случаях).
Гонорея у мужчин
В начале заболевания появляются небольшое жжение в мочеиспускательном канале и незначительные слизистые выделения, в которых при микроскопическом исследовании обнаруживают гонококки. В течение ближайших 3—4 дней воспалительные явления продолжают нарастать и развивается картина острого уретрита.
При остром переднем уретрите губки наружного отверстия уретры резко гиперемированы, отёчны, как бы выворочены. Уретра инфильтрирована, при ощупывании болезненна, отмечается обильное гнойное отделяемое из наружного её отверстия. При микроскопическом исследовании отделяемого находят почти исключительно многоядерные нейтрофилы, отдельные эпителиальные клетки, а также многочисленные, большей частью внутриклеточно расположенные гонококки. Моча, выпущенная последовательно в два стакана, в первой порции мутна вследствие примеси значительного количества гноя, а во второй — прозрачна (смотри полный свод знаний Стаканные пробы). Мочеиспускание болезненно. Бывают болевые ощущения при эрекциях.
От типичной картины острого гонорейного уретрита могут быть отклонения. Иногда заболевание развивается торпидно после удлинённого до 2—3 недель инкубационного периода, субъективные ощущения выражены слабо, выделения незначительны, порой они остаются незамеченными больными. Гонококки в отделяемом удаётся найти лишь после повторных бактериоскопических исследований. Воспалительный процесс в уретре с самого начала принимает как бы хронический течение (urethritis recens torpida). Значительно реже встречается бурно протекающая форма уретрита. Воспалительные явления в таких случаях выражены чрезвычайно резко. Половой член опухает и находится в полунапряжённом состоянии, принимая слегка искривлённую форму (chorda venerea), выделения из уретры обильные, с примесью крови; уретра при ощупывании плотна, резко болезненна. Такая форма Гонорея может иногда сопровождаться умеренными нарушениями общего состояния, субфебрилитетом.
Симптомами острого заднего уретрита являются учащённые, повелительные позывы на мочеиспускание, которые в тяжёлых случаях заболевания возникают каждые 15—20 минут. К концу акта мочеиспускания возникает боль, нередко появляется несколько капель крови (терминальная гематурия). Больные жалуются на частые и болезненные эрекции и поллюции, иногда с примесью крови в сперме. Повышения температуры обычно не наблюдается. Отделяемого из уретры, в отличие от переднего уретрита, значительно меньше или оно отсутствует совсем. Гной из задней уретры затекает в мочевой пузырь. Моча, выпущенная последовательно в несколько стаканов, мутна во всех порциях (тотальная пиурия). Задний уретрит также с самого начала может протекать торпидно. Субъективные расстройства в таких случаях незначительны. Вторая порция мочи прозрачна, или мутная и прозрачная моча чередуются в зависимости от длительности промежутков между мочеиспусканиями. При своевременном и рациональном лечении гонорейный процесс ограничивается передней частью уретры. Воспалительные явления постепенно уменьшаются, болезненные ощущения и выделения прекращаются, гонококки из выделений исчезают.
При запоздалой или нерациональной терапии, пониженной сопротивляемости организма или нарушении больным режима Гонорея распространяется дальше, вызывая различные осложнения, или переходит в хроническую форму. Симптомы при хронический гонорейном уретрите различны и зависят от характера и особенностей патологический процесса, а также от нервно-психического состояния больного. В большинстве случаев субъективные расстройства при хронический уретрите незначительные. Больного беспокоят лишь выделения из мочеиспускательного канала, большей частью в виде капли по утрам или днём после длительного воздержания от мочеиспускания. Однако этот признак может отсутствовать. В таких случаях отделяемое остаётся в том месте мочеиспускательного канала, где оно продуцируется, и вымывается наружу струёй мочи в виде нитей и хлопьев. Протекая вяло, хронический уретрит под влиянием различных причин (приём алкоголя, половые возбуждения и тому подобное) сопровождается периодическими обострениями и может симулировать картину острого гонорейного уретрита.
Осложнения
После открытия антибиотиков осложнения Гонорея регистрируются в 8—10 раз реже, чем прежде. Они возникают обычно при затянувшихся формах заболевания, а также при смешанной с трихомонадами или хламидиями инфекции. Могут развиваться открытые и закрытые уретральные адениты, воспаление бульбоуретральных (куперовых) желёз (смотри полный свод знаний Луковично-уретральные железы) и добавочных половых желёз. Гонорейные поражения мочевого пузыря и почек возникают лишь как исключение. Наиболее частое осложнение Гонорея — поражение предстательной железы (смотри полный свод знаний Простатит]), в которой гонококки могут сохраняться длительное время и вызывать рецидивы уретрита. Другое осложнение — воспаление придатка яичка (смотри полный свод знаний Эпидидимит)', может быть одно или двусторонним. Воспалённый придаток обычно чётко отграничен от клинически неизменённого яичка. Однако при гистологический исследовании в ткани внешне здорового яичка обнаруживают признаки реактивного воспаления, а в отдельных случаях из его паренхимы выделяют гонококки (Я. И. Певзнер). Клинически выраженные симптомы орхита (орхоэпидидимита), иногда даже с наличием выпота в оболочки яичка, наблюдаются лишь при смешанной инфекции (смотри полный свод знаний Орхит). Воспалению предстательной железы и придатка яичка нередко сопутствует воспаление одного или обоих семенных пузырьков (смотри полный свод знаний Везикулит). Тяжёлое осложнение — рубцовые сужения мочеиспускательного канала, которые при своевременном начале лечения Гонорея стали встречаться реже, чем до открытия антибиотиков. Тяжёлые формы осложнений Гонорея у мужчин (острая или подострая гонококкемия с метастатическими поражениями эндокарда, печени, почек, суставов, глаз, кожи и так далее) при используемых методах лечения представляют крайнюю редкость.
Диагноз
Диагноз острого уретрита может быть установлен только лабораторными методами. Клинической, обследование имеет целью установить степень распространённости и выраженность патологический процесса (топическая диагностика), учитывая, что Гонорея нередко принимает многоочаговый характер. При опросе больного необходимо выяснить данные о предполагаемом источнике заражения и других половых контактах. После этого следует тщательно осмотреть область наружного отверстия уретры, крайнюю плоть и головку полового члена, чтобы выяснить, нет ли одновременной инфекции парауретральных и препуциальных ходов. Обследование уретры позволяет установить, не вовлечены ли в воспалительный процесс уретральные железы, в случае поражения определяющиеся в виде рассеянных узелков. Двухстаканная проба предоставляет возможность судить о состоянии задней части уретры. При тотальной пиурии (смотри полный свод знаний Лейкоцитурия) необходимо произвести обследование предстательной железы и семенных пузырьков, чтобы исключить их поражение. Массаж этих органов с целью получения их секрета для исследования при пиурии противопоказан. При дифференциальном диагнозе необходимо помнить о существовании различных видов негонорейных уретритов инфекционной и неинфекционной этиологии (смотри полный свод знаний Уретрит), а также о заболеваниях, при которых могут быть выделения из мочеиспускательного канала (неспецифические простатиты и везикулиты, выделения, вызванные хим. средствами, инструментальной травмой и нарушениями обмена — уретриты при диабете, уратурии, оксалурии). Кроме того, необходим дифференциальный диагноз с уретритами, вызванными внедрением Trichomonas vaginalis (смотри полный свод знаний Трихомоноз), дрожжеподобными грибками, микобактериями туберкулёза. Во всех этих случаях отсутствие гонококков должно быть подтверждено исследованием мазков или посевами на питательные среды.
Диагноз хронический гонорейного уретрита ставят на основании анамнеза (длительность заболевания св. 2 месяцев), клинический, картины вялого воспаления мочеиспускательного канала и обязательно подтверждают обнаружением возбудителей. Гонококки при хронический гонорейном уретрите находятся в толще слизистой оболочки, в осумкованных очагах и редко выносятся наружу со скудным отделяемым уретры. Необходимы поэтому повторные бактериоскопические и бактериологических исследования отделяемого. Для суждения о состоянии задней части уретры при хронический гонорейном уретрите двухстаканная проба мочи имеет относительное значение. Ввиду незначительного количества отделяемого в задней уретре оно не затекает в мочевой пузырь, а смывается первой порцией мочи; поэтому вторая порция мочи может оставаться прозрачной.
Для установления локализации и характера воспалительного процесса большое значение имеет уретроскопия (смотри полный свод знаний). При наличии мягкого инфильтрата слизистая оболочка уретры гиперемирована, разрыхлена, сосуды не видны; центральная фигура замкнута, неправильной формы, складчатость грубая, неравномерно выражена. В случае твёрдого инфильтрата слизистая оболочка в месте его нахождения бледна, не имеет характерной радиарности, складчатость её грубая, неравномерная или совсем отсутствует. Между этими двумя уретроскопическими картинами имеется много переходных форм, в зависимости от преобладания в воспалительном инфильтрате круглоклеточных элементов или соединительной ткани. При уретральном адените воспалённые устья уретральных желёз и крипт гиперемированы, возвышаются над уровнем окружающей слизистой оболочки или расширены, зияют наподобие кратеров. Иногда можно отметить выделение из них гнойного содержимого. При ощупывании уретры на тубусе уретроскопа можно обнаружить более или менее крупные плотные узелки, слегка болезненные при давлении (закрытый уретральный аденит). При грануляционном уретрите слизистая оболочка уретры резко гиперемирована, разрыхлена, легко кровоточит и покрыта различной величины разрастаниями. Уретроскопия при десквамативном уретрите выявляет круглые островки белесоватого или жемчужно-серого цвета. Процесс метаплазии или ороговения может наблюдаться не только в виде отдельных островков, но и распространяться диффузно, поражая уретру на значительном протяжении. Во всех случаях хронический Гонорея у мужчин необходимо исследовать состояние предстательной, бульбоуретральных желёз, семенных пузырьков, воспаление которых может быть субъективно бессимптомным.
Лечение
Характер терапии зависит от формы заболевания (острая или хроническая), топического диагноза, наличия осложнений и состояния организма заболевшего. Перечень рекомендуемых препаратов и их дозы определяются периодически обновляемыми инструкциями МЗ СССР. Из этих схем («Инструкции по лечению и профилактике гонореи». МЗ СССР, 1976) выбирают наиболее подходящую для данного больного с учётом переносимости лекарственных препаратов, устойчивости возбудителей и так далее
При острой и подострой Гонорея обычно применяют препараты пенициллина. Местное лечение при этом не проводится. Бензилпенициллин вводят внутримышечно на 0,5% растворе новокаина; начальная доза 600 000 ЕД. последующие по 300 000 ЕД через каждые 4 часа; курсовая доза 3 000 000 ЕД. В амбулаторных условиях с целью уменьшения количества инъекций рекомендуется на ночь вводить бензилпенициллин с кровью больного. Экмоновоциллин-1 назначают в разовой дозе 600 000 ЕД (каждые 12 часов) или 1 200 000 ЕД (каждые 24 часа), вводят внутримышечно двухмоментным способом. Бициллин-1, бициллин-3 и бициллин-5 вводят таким же образом с интервалами при разовой дозе в 600 000 ЕД в 24 часа, при дозе 1 200 000 ЕД — 48 часов. Курсовая доза 3 000 000 ЕД. Ампициллин дают внутрь по 0,5 грамм через 4 часа до общей дозы 3 грамм.
Другие антибиотики, как правило, применяют при непереносимости препаратов пенициллина, а также при неудаче лечения пенициллином. Из антибиотиков резерва используют препараты тетрациклина (гидрохлорид тетрациклина, дигидрат окситетрациклина, гидрохлорид хлортетрациклина) по 0,3 грамм 5 раз в день в течение первых 2 суток, а затем по 0,2 грамм 5 раз в день до курсовой дозы 5 грамм. Олететрин дают внутрь по 500 000 ЕД на первый приём, затем ещё 3 раза по 250 000 ЕД в течение первого дня и по 250 000 ЕД 4 раза в день в последующие дни (курсовая доза 4 000 000 ЕД). Эритромицин назначают внутрь 2 дня по 400 000 ЕД 6 раз в сутки, затем по 400 000 ЕД 5 раз в сутки (курсовая доза 8 800 000 ЕД). Левомицетин назначают внутрь по 0,5 грамм в течение первых 2 суток 6 раз в день, в последующие дни по 4 раза в день. Мономицин и канамицин вводят внутримышечно по 500 000 ЕД через 12 часов до общей дозы 3 000 000 ЕД. Тробицин (спектиномицин) вводят внутримышечно однократно в дозе 15 грамм. Сульфаниламидные препараты (сульфамонометоксин, сульфадиметоксин) дают внутрь по 1,5 грамм 3 раза в сутки первые 2 дня, затем по 1 грамм раза в сутки до общей дозы 15 грамм.
В результате лечения антибиотиками воспалительные явления обычно в течение 5—7 дней резко уменьшаются, выделения становятся скудными, слизистыми; гонококков в них не находят. В случае успешного лечения следует по истечении 7—10 дней приступить к установлению излечённости.
Если по истечении 5—7 дней после окончания лечения пенициллином, несмотря на исчезновение гонококков, воспалительные явления (выделения, нити в моче и другие) остаются, больного нужно обследовать и в соответствии с топическим диагнозом начать местное лечение. К местному воздействию целесообразно приступить, если при уретроскопии обнаруживают выраженные воспалительные изменения, не имеющие тенденции к самопроизвольному обратному разрешению. Если гонококки после лечения окончательно не исчезли, то клинический, благополучие, наступившее после антибиотикотерапии, оказывается кратковременным. Через 3—5 дней, а иногда и больше, после окончания введения антибиотиков выделения из уретры увеличиваются и в них вновь обнаруживаются гонококки. В таких случаях необходимо произвести дополнительное обследование. Причиной неудачи может быть относительная устойчивость возбудителей к применявшимся антибиотикам, смешанная с трихомонадами инфекция или наличие осложнений. После лабораторного и урологический обследования лечение антибиотиками повторяют, сменив препарат. Но при неудаче пенициллинотерапии нельзя повторно назначать другой антибиотик этой группы, так как понижение чувствительности гонококков распространяется на разные препараты пенициллина. Это же касается и неудач при лечении тетрациклинами. При наличии осложнений и в затянувшихся случаях курсовую дозу антибиотика увеличивают в 1½—2 раза, причём введению антибиотиков или сульфаниламидов должна предшествовать иммунотерапия (по эпидемиологическом показаниям допускается одновременное проведение иммуно и химиотерапии). При смешанной с трихомонадами инфекции противотрихомонадные препараты (метронидазол и другие) назначают до или во время противогонорейного лечения.
При хронический осложнённой Гонорея, а также свежей торпидной, лечение сводится к специфической или неспецифической иммунотерапии и к местному воздействию на поражённый орган. После такого лечения в условиях стационара следует назначать пенициллин или другой антибиотик в общей дозе, превышающей в 1½ — 2 раза курсовую при лечении острой Гонорея. Чем больше давность гонорейного процесса, чем значительнее выражены соединительнотканные изменения (твёрдый инфильтрат) и чем резче нарушена васкуляризация поражённой ткани, тем интенсивнее должны быть предварительная иммунотерапия и местное лечение. В амбулаторных условиях антибиотики назначают одновременно с иммунотерапией. При особенно тяжело протекающих осложнениях (как и при смешанной инфекции и при неудачах от последовательного назначения нескольких антибиотиков) применяют одновременное лечение двумя антибиотиками. Курсовые дозы и методика при комбинированном назначении антибиотиков такие же, как и при раздельном их назначении. После улучшения общего состояния и значительного уменьшения воспалительных явлений приступают к иммунофизио и местной терапии.
Иммунотерапия может быть специфической (гоновакцина) и неспецифической (пирогенал, лакто и аутогемотерапия). Последняя стимулирует естественную резистентность организма, повышает эффективность лечебных препаратов, способствует более быстрому и полному рассасыванию воспалительных инфильтратов. Чаще применяют гоновакцину, которую вводят внутримышечно через 1—2 дня, начиная со 150—300 миллионов микробных тел и увеличивая каждую последующую дозу на 100—150 миллионов микробных тел. При очень бурной реакции (повышение температуры более чем на 1,5—2°, выраженное обострение в очагах поражения) необходимо выждать 2—3 дня и ввести эту же или даже несколько меньшую дозу. При слабой реакции следующую инъекцию делают через 1—2 дня, увеличив дозу вакцины вдвое. Максимальная разовая доза — 2 миллиардов микробных тел; курс состоит из 6—8 инъекций.
Лактотерапия особенно показана при простатитах, парапростатитах и периуретритах. В амбулаторных условиях лактотерапию не применяют. Начальная доза молока (1—2 миллилитров) зависит от остроты воспалительного процесса. При достаточно выраженной температурной реакции (38—38,5°) дозу молока не следует повышать. Обычно последующую дозу, применяемую через 3 дня, увеличивают на 2—3 мл и затем постепенно доводят до 10 миллилитров. У больных с торпидной формой Гонорея, слабо реагирующих на вакцину и молоко, может быть с успехом применено комбинированное лечение: вакцину и молоко набирают в один шприц и впрыскивают внутримышечно. Первоначальная доза 1 миллилитров молока + 100 миллионов микробных тел вакцины. Дальнейшее повышение дозы зависит от реакции организма.
Пирогенал вводят внутримышечно через 1 — 2 дня, 10—15 инъекций на курс. Начальная доза 50—75 МПД (минимальные пирогенные дозы). В зависимости от реакции последующие дозы увеличивают в 1,5—2 раза; максимальная разовая доза 1 000 МПД.
Противопоказания к иммунотерапии: активный туберкулёз лёгких, органические поражения сердечнососудистой системы, заболевания почек и печени.
Для местного лечения широко применяют различные химические, механические и термические раздражители. Выбор того или иного метода зависит от интенсивности и характера патологический процесса в уретре и индивидуальной способности организма реагировать на то или иное раздражение. При затянувшихся и хронический уретритах показаны промывания слабыми растворами перманганата калия (смотри полный свод знаний Жане метод). При наличии мягкого инфильтрата или грануляций назначают инстилляции в уретру р-ров ляписа (0,25—1%) или протаргола (1—2%) 1 раз в 2—3 дня. Ограниченные участки поражения слизистой оболочки смазывают 10—20% раствором ляписа через уретроскоп с промежутками в 5—6 дней. При десквамативном уретрите применяют спринцевания 2 раза в день 1% раствором сульфата цинка или смесью следующего состава: Zinci sulfatis, Plumbi acetatisaa 1,0, Aq. dest. 200,0. При инфильтрате и уретральном адените полезна тампонада уретры по Вашкевичу: в переднюю уретру до наружного сфинктера вводят уретроскопическую трубку (№ 25—27), обтуратор вынимают, а через тубус вводят слабо навёрнутый на гладкий круглый зонд ватный тампон, пропитанный 2% протаргол-глицерином. Придерживая зонд, извлекают тубус уретроскопа, затем вынимают из тампона зонд. Тампон оставляют в уретре на 2—3 часа, после чего он выводится из уретры струёй мочи при мочеиспускании. Тампонады делают 2 раза в неделю, всего 6—8 раз. Бужирование (как и тампонада) наиболее показано при твёрдом инфильтрате, но его с успехом применяют и при мягком инфильтрате в тех случаях, когда инстилляции ляписа не дают достаточного эффекта. Буж оставляют в уретре на 5 минут. По извлечении бужа следует промыть уретру раствором оксицианида ртути (1 : 6000) или ляписа (1 : 10 000).
При воспалении уретральных желёз (закрытый уретральный аденит) хороший эффект оказывает прогревание уретры диатермическим током, которое производят ежедневно по 15—20 минут. При наличии расширенных устьев крипт или желёз, выделяющих гной, а также при ограниченных разрастаниях слизистой оболочки, не исчезающих от смазывания ляписом, следует разрушить эти очаги через уретроскоп путём электрокоагуляции (смотри полный свод знаний Диатермокоагуляция).
Основные методы физиотерапии гонорейных заболеваний — тепловые процедуры: компрессы, местные ванны, микроклизмы, парафин, озокерит, диатермия и другие Противопоказания к применению диатермии — острые воспалительные процессы и пониженная чувствительность больного к теплу (сухотка спинного мозга, сирингомиелия и другие). Для рассасывания воспалительного инфильтрата, размягчения и растяжения рубцов, оставшихся после гонорейного процесса в придатках яичка, предстательной железе, семенных пузырьках и других органах, применяют электрофорез (препараты йода), а также фонофорез (смотри полный свод знаний Ультразвуковая терапия).
Излечимость и критерии излечённости. Обычно антибиотики способствуют ликвидации инфекции в сравнительно короткие сроки. Но у части больных, несмотря на стойкое исчезновение гонококков (никакими методами не обнаруживаются), клинический, выздоровления не наступает: длительно остаются воспалительные явления в мочеполовом аппарате, не проявляющие тенденции к самопроизвольному излечению (постгонорейный уретрит). Такие постгонорейные заболевания могут быть обусловлены различными причинами и требуют дополнительного обследования и лечения. Так как клинический, проявления постгонорейного уретрита и хронический Гонорея полностью совпадают, то особое значение придают комплексному многократному лабораторному обследованию (микроскопия и посевы), в том числе обязательно после попытки искусственного обострения заболевания (провокации).
Излеченным больного следует считать тогда, когда после продолжительного наблюдения не удаётся обнаружить гонококков в организме, и больной перестаёт быть источником инфекции. Для провокации используют различные методы: химический (инстилляция в уретру 0,5% раствора ляписа), механический (массаж уретры на буже), биологический (внутримышечное введение гоновакцины в количестве 500 миллионов микробных тел), алиментарный (солёная, острая пища и пиво), термический (прогревание диатермическим током половых органов). Так как сочетание всех перечисленных способов обострения воспаления даёт наибольшую частоту выявления гонококков, то необходимо через 7—10 дней от момента последней манипуляции проводить комбинированную провокацию. Через 24, 48 и 72 часа после провокации исследуют выделения, при их отсутствии — соскоб из уретры, нити из мочи и секрет предстательной железы и семенных пузырьков на гонококки. Если после провокации гонококки в мазках и посевах не обнаруживают и отсутствует постгонорейный процесс, больного оставляют для диспансерного наблюдения. Через месяц после первой провокации больного вновь обследуют после комбинированной провокации, затем делают уретроскопию. Уретроскопия обязательна, так как патологический изменения слизистой оболочки и желёз. уретры могут сохраняться, несмотря на отсутствие клинический, симптомов уретрита. Общая продолжительность диспансерного наблюдения за перенёсшими Гонорея мужчинами составляет 2 месяцев. Если в течение этого срока возбудители и клинический, симптомы Гонорея не были обнаружены, то такие лица считаются излеченными и снимаются с учёта в венерологический учреждении. Если источник заражения не был выявлен, больные должны находиться под наблюдением 6 мес. для исключения другого скрытого венерического заболевания (сифилис).
Гонорея у женщин
Гонорея у женщин характеризуется некоторыми особенностями: гонорейная инфекция нередко поражает почти все отделы мочеполовой системы женщины, отличаясь многоочаговостью; заболевание бывает субъективно бессимптомным у большинства больных; Гонорея часто протекает как смешанная инфекция, обусловленная гонококками и другими возбудителями (чаще всего гонококки в ассоциации с влагалищной трихомонадой, реже с хламидиями, грибками кандида, гноеродными кокками, гемофильными вагинальными палочками и так далее); нередко (в 30—40%) наблюдается гонорейный проктит.
Различают Гонорея нижнего отдела мочеполового аппарата (уретрит, вульвит, вестибулит, бартолинит, эндоцервицит, кольпит, парауретрит) и восходящую Гонорея (эндометрит, сальпингит, оофорит, пельвиоперитонит).
Уретрит имеет место почти у 90% больных Гонорея. При острой Гонорея примерно 30% больных жалуются на боли или рези во время мочеиспускания, у других больных жалобы отсутствуют. Это объясняется тем, что женская уретра очень коротка (3—4 сантиметров), легко растяжима и не создаёт препятствий оттоку гноя. При острой Гонорея слизистая оболочка уретры отёчна, гиперемирована, иногда на ней находят точечные кровоизлияния и эрозированные участки, покрытые гнойным налётом (смотри полный свод знаний Уретрит). Нередко инфицируются гонококками парауретральные ходы. Вследствие задержки гноя в этих ходах могут развиться мелкие абсцессы, вскрывающиеся в уретру.
У больных хронический гонорейным уретритом, как правило, жалоб нет. Лишь после массажа уретры становятся заметными скудные серозно-гнойные выделения. Выражены отёчность и инфильтрация мочеиспускательного канала, канал пальпируется в виде плотного тяжа.
Вульвит встречается редко; в основном у беременных и у женщин в менопаузе. Слизистая оболочка вульвы покрыта многослойным плоским эпителием и является неблагоприятной почвой для развития гонококков. Больные жалуются на чувство жжения, обильные выделения, раздражающие кожу промежности и бёдер. Слизистая оболочка вульвы отёчна, гиперемирована, легко кровоточит. На больших половых губах нередко образуются гнойные корочки, под которыми обнаруживают эрозии и изъязвления (смотри полный свод знаний Вульвовагинит).
Вестибулит при Гонорея обычно вторичного происхождения и так же, как вульвит, ничем не отличается от неспецифического вестибулита.
Бартолинит встречается у 20% больных Гонорея Процесс может ограничиться только выводным протоком, захватывать просвет железы и распространяться за её пределы. При остром поражении только устьев протоков последние выступают над поверхностью преддверия в виде красных пятен. Однако это не является специфичным для Гонорея и встречается у больных трихомонозом (смотри полный свод знаний). Поражённый проток железы пальпируется в виде болезненного тяжа или продолговатой припухлости тестоватой консистенции. При надавливании по ходу выводного протока из устья его может появиться гной. В случаях нарушения оттока развивается ретенционная киста или ложный абсцесс. Нередко бартолинит разрешается самостоятельно, отделяемое постепенно приобретает слизистый характер, припухлость уменьшается. У некоторых больных остаётся незначительное увеличение протока железы в виде плотного узелка.
Кольпит, обусловленный только гонококками, встречается крайне редко; чаще он возникает вследствие смешанной с трихомонадами инфекции или вторично из-за снижения резистентности слизистой оболочки влагалища, мацерированной длительно существовавшими выделениями из шейки и тела матки. Отделяемое обильное, гнойного характера.
Цервицит и эндоцервицит наблюдаются у 95% больных. Основные жалобы при острой Гонорея — бели (смотри полный свод знаний). Острый процесс без лечения быстро переходит в подострый и хронический, бели становятся мутными, слизистыми. При осмотре женщины в остром периоде заболевания отмечают отёчность и гиперемию слизистой оболочки шейки матки. Вокруг наружного отверстия цервикального канала видна ярко-красная, легко кровоточащая эрозия, иногда она имеет зернистый вид (фолликулярная эрозия). Слизисто-гнойные выделения из канала стекают в виде ленты. При нелеченом или недостаточно леченном процессе заболевание приобретает хронический течение, при котором жалобы у больных отсутствуют, а при осмотре обнаруживают эрозию шейки матки (смотри полный свод знаний) и слизисто-гнойные выделения (смотри полный свод знаний Цервицит).
Вследствие частичной закупорки желёз шейки матки на слизистой оболочке влагалищной части шейки матки иногда появляются беловато-жёлтые зерна (ovula Nabothi), в глубине которых могут длительно сохраняться гонококки.
Проникновение гонококков за перешеек матки (во внутренний зев) вызывает так называемый восходящую Гонорея. Этому процессу способствуют менструации, аборт, роды, внутриматочные вмешательства и так далее По данным А. В. Частиковой (1967) и Е. Н. Турановой (1972), восходящую Гонорея диагностируют у 6 — 7% больных в острой стадии, а при хронический — у 28— 30%. Почти у ¼ больных восходящая Гонорея протекает субъективно бессимптомно, что затрудняет диагностику этого заболевания.
Эндометрит
Вовлечение в процесс матки может протекать постепенно, незаметно или же внезапно. В последнем случае заболевание приобретает острое течение. Появляются жидкие бели, значительно увеличивающиеся по окончании менструации, нередко меноррагии, боли, иррадиирующие в крестец, чувство тяжести в нижней части живота, небольшая чувствительность матки при влагалищном осмотре. Если наступает задержка секрета в полости матки, возникают боли схваткообразного характера. При остром процессе наблюдаются, помимо местных, и общие явления: задержка стула, общая слабость, бледность кожных покровов и другие. При хронический течении отмечают боли внизу живота, матка несколько увеличена, плотна, иногда чувствительна. Так как при хронический Гонорея гонококки проникают в строму и мышечный слой матки, то процесс носит характер метроэндометрита (смотри полный свод знаний).
Сальпингит
При распространении инфекции на маточные трубы в свежей стадии заболевания возникает гонорейный сальпингит (смотри полный свод знаний Аднексит). Больные отмечают схваткообразные боли в нижней части живота, умеренную лихорадку, нарушение аппетита, иногда подъем температуры до 38°, головную боль. Эти расстройства сравнительно быстро ослабевают. При длительной задержке гноя в маточной трубе формируется пиосальпинкс. Характерным для Гонорея является двустороннее поражение труб (у 70% больных). При хронический Гонорея жалобы нередко отсутствуют.
Оофорит возникает при распространении инфекции по трубам на яичник или гематогенным путём. Воспаляется железистая ткань или паренхима. Больные жалуются на боли в животе и кровотечение (типа метроррагии). При влагалищном исследовании определяют увеличенный и резко болезненный яичник; общие расстройства те же, что и при сальпингите (смотри полный свод знаний Аднексит).
Пельвиоперитонит — следствие дальнейшего распространения инфекции и вовлечения в процесс тазовой брюшины, что, как правило, не выходит за пределы малого таза (смотри полный свод знаний Пельвиоперитонит). При остром воспалении возникают сильные боли внизу живота, повышается температура, отмечаются головная боль, слабость, иногда рвота, жидкий стул. Живот вздут, при пальпации выявляют резкую болезненность внизу живота, напряжение мышц передней брюшной стенки и симптомы раздражения брюшины. Лечение консервативное: антибиотики, дезинтоксикационная терапия, холод на низ живота, возвышенное положение тела.
При хронический восходящей Гонорея только у 1/3 больных имеют место жалобы на тупые боли внизу живота, нарушение менструального цикла по типу мено-, метроррагий, бели. В то же время при бимануальном исследовании у больных обнаруживают двусторонние опухолевидные образования воспалительного происхождения (пиосальпинкс, аднекстумор), что может быть причиной бесплодия.
Хронический воспалительный процесс придатков матки гонорейной этиологии протекает с частыми обострениями, приводящими к обширным сращениям. Заметная роль в этом принадлежит гонококковому эндотоксину, способствующему усилению выделения фибрина. В результате образуется пластический экссудат, который быстро ведет к слипанию поверхностей не только трубы и яичника, но и петель кишечника, сальника. В дальнейшем может развиваться картина спаечной болезни (смотри полный свод знаний).
Проктит обычно сочетается с поражением мочеполовых органов, развиваясь чаще вторично, в результате затекания гноя из половых путей, но может быть первичным и изолированным (смотри полный свод знаний Проктит). Процесс поражает 3—4 сантиметров нижнего отдела прямой кишки. Жалобы обычно отсутствуют; лишь при наличии трещин или эрозий на слизистой оболочке прямой кишки некоторых больных беспокоят зуд или жжение в области заднего прохода, присутствие гноя в кале, болезненность дефекации. Складки слизистой оболочки заднепроходного канала отёчны, иногда между ними имеются трещины и гнойное отделяемое. При осмотре с помощью ректального зеркала видна очаговогиперемированная и отёчная слизистая оболочка, местами покрытая гнойным налётом.
При хронический гонорейном проктите симптомы почти не выражены.
Гонорея у беременных
Застойные явления в органах малого таза, развивающиеся во время беременности, определяют своеобразие Гонорея у беременных. В первые 3—4 мес. беременности Гонорея нижнего отдела мочеполовых путей легко может перейти в восходящую, когда оболочки плодного яйца ещё недостаточно плотно закрывают перешеек матки. Восходящая Гонорея нередко приводит к абортам и преждевременным родам. Е. Н. Туранова, Р. Д. Овсянникова (1973) среди больных Гонорея беременных самопроизвольные выкидыши (смотри полный свод знаний Самопроизвольный аборт) отметили в 7% случаев, преждевременные роды (смотри полный свод знаний) —в 3% . В послеродовом периоде гонорейный процесс быстро прогрессирует. Открытый канал шейки матки способствует проникновению инфекции в полость матки, где имеется благоприятная среда для развития воспаления. Обычно восходящая Гонорея проявляется на 7—9-й день после родов.
Диагноз у женщин должен быть обязательно подтверждён выявлением возбудителей бактериоскопическими или бактериологических методами, так как клинический, картина не патогномонична для Гонорея и может быть обусловлена другими микроорганизмами. При отсутствии гонококков в выделениях из гениталий и прямой кишки диагноз Гонорея (даже если на больную указано как на источник инфекции) ставить нельзя, регистрации по учётной форме (281) такие больные не подлежат, хотя им следует провести профилактическое противогонорейное лечение.
При хронический Гонорея провокация облегчает выявление гонококков. Наилучшие результаты наблюдают при комбинированной провокации: однократно внутримышечно вводят 500 миллионов микробных тел гонококковой вакцины (биол. провокация); уретру и прямую кишку смазывают раствором Люголя на глицерине или 1% раствором ляписа, канал шейки матки — 4 % раствором ляписа (химических провокация); проводят в течение 20—30 минут вагинально-сакральную диатермию (термическая провокация). В течение трёх последующих дней берут мазки и через 4—5 дней посевы на гонококки. Менструальная фаза — одна из самых ярких форм провокации. Материал для исследования берут во время менструации и в первые 2—3 дня после неё.
Лечение, как правило, проводится комплексно с применением общих антибактериальных препаратов, местной терапии и методов специфической и неспецифической стимуляции защитных реакций организма. Дозировка и методика введения препаратов пенициллина и его производных (экмоновоциллина, бициллинов, ампициллина), а также других антибиотиков такие же, как и при лечении соответствующих форм Гонорея у мужчин. При хронический Гонорея у женщин целесообразно одновременно с внутримышечными инъекциями ввести регионарно в шейку матки 200 000 ЕД бензилпенициллина. Сочетание нескольких антибиотиков показано только больным с тяжёлыми формами восходящей Гонорея Обнаружение в мазках гонококков после лечения является показанием для смены антибиотиков с предварительным применением иммунотерапии. При невозможности применения антибиотиков (аллергические реакции, антибиотикоустойчивые формы) можно рекомендовать лечение сульфадиметоксином или сульфамонометоксином: первые 2 дня по 1,5 грамм 3 раза в сутки, в последующие 2 дня — по 1,0 грамм 3 раза в сутки до общей дозы 15 грамм, обильное щелочное питье.
Местное лечение назначают главным образом при свежем торпидном процессе, хронический и осложнённых формах Гонорея. При хронический уретрите показано смазывание уретры чистым ихтиолом или 1% раствором Люголя (8—12 сеансов через 1—2 дня в зависимости от местной реакции, чередуя с инстилляциями 1% раствора ляписа). Воспалённые парауретральные ходы прижигают ляписом, напаянным на зонд, или коагулируют диатермокоагулятором. Гонорейный эндоцервицит в подострой стадии лечат вагинальными ванночками с перекисью водорода, после которых влагалище осушают и закладывают на 24 часа тампон с 10% раствором протаргола в глицерине; канал шейки матки смазывают 1% раствором Люголя на глицерине или 2% раствором ляписа на глубину 1,5 сантиметров один раз в 3—4 дня. При хронический эндоцервиците влагалищные ванночки с 2% раствором ляписа назначают через 3—4 дня, фолликулярную эрозию шейки матки прижигают 1 раз кристаллами перманганата калия; ретенционные кисты шейки матки вскрывают или коагулируют. Длительно существующие эрозии шейки матки после предварительной биопсии подвергают диатермокоагуляции, затем во влагалище вводят на 24 часа тампон с 10% ихтиол-глицерином. При гонорейном проктите в острой форме делают через день микроклизмы с 1% раствором протаргола и 2 раза в день свечи с белладонной; в хронический стадии — микроклизмы с 3% раствором протаргола и прижигание эрозий 5—10% раствором ляписа.
Установление излечённости проводят через 7—10 дней по окончании курса лечения. После комбинированной провокации в течение 3 дней берут мазки, через 4 дня производят посев. При благоприятных результатах больную вызывают для взятия контрольных мазков во время очередной менструации. По окончании менструации — вновь комбинированная провокация и исследование мазков в течение 3 дней. Подобное обследование производят на протяжении 2—3 менструальных циклов. Если источник инфекции не выявлен, больная находится под диспансерным наблюдением в течение 6 мес. для исключения скрытого сифилиса.
Гонорея у девочек
Девочки заболевают Гонорея наиболее часто в возрасте 2—8 лет. Заражение Гонорея в 95% случаев происходит бытовым путём через предметы туалета (мочалку, ночной горшок, общую постель), загрязнённые выделениями больного. В 75% случаев источником инфекции является мать, реже другие родственники и персонал, ухаживающий за ребёнком. Крайне редко заражение происходит половым путём. В единичных случаях девочки могут инфицироваться при прохождении через родовые пути больной Гонорея матери. Описан внутриутробный путь заражения.
При Гонорея девочек воспалительный процесс, как и у взрослых женщин, характеризуется многоочаговостью (обычно поражаются влагалище и его преддверие, в 85% случаев — уретра и в 50% —прямая кишка, а у девочек старше 5 лет — иногда и большие железы преддверия). Но внутренние половые органы страдают крайне редко. Различают свежую Гонорея девочек (при длительности заболевания до 2 мес.), которая может быть острой и торпидной (вялой) и хроническую с продолжительностью свыше 2 месяцев. Хронический Гонорея девочек обычно протекает малосимптомно, давая периодические обострения под влиянием общих инфекций и других причин.
При остром процессе жалобы на выделения и болезненность при мочеиспускании. Кожа больших и малых половых губ, слизистая оболочка преддверия, клитор и девственная плева отёчны, гиперемированы, покрыты гнойно-слизистыми выделениями. На больших половых губах, промежности и соприкасающихся поверхностях бёдер гнойные выделения ссыхаются в виде корочек. Покровы влагалища отёчны, гиперемированы. Выделения обильные, слизисто-гнойного характера. Как правило, воспаляется передняя треть уретры, губки её отёчны. Если надавливать на заднюю стенку уретры через влагалище, из наружного отверстия появляется гнойное отделяемое. Слизистая оболочка прямой кишки у больных гонорейным проктитом отёчна, гиперемирована, иногда с гнойным отделяемым; отмечается зуд, боль при дефекации. Появление крови на каловых массах может симулировать дизентерию. При ректоскопии (смотри полный свод знаний Ректороманоскопия, у детей) обнаруживается очаговая гиперемия слизистой оболочки, эрозии с гнойным налётом. Цистит при Гонорея у девочек бывает крайне редко.
Хронический течение Гонорея у девочек наблюдается нечасто (в 6%) и диагностируется обычно в период обострения, когда появляются выделения из половых путей. Слизистая оболочка очагово-гиперемирована в области устьев малых желёз преддверия. На вульве и преддверии изредка разрастаются остроконечные кондиломы. При вагиноскопии обнаруживают очаговую гиперемию и отёчность шейки матки и стенок влагалища.
Осложнения: заболевание суставов, протекающее в виде моно и полиартрита, иногда встречаются миозиты, протекающие так же, как у взрослых, поражение нервной системы, развивающееся в результате интоксикации гонотоксином, выделяющимся при гибели гонококков, и проявляющееся в виде ухудшения сна, раздражительности, вялости, понижения аппетита.
Диагноз ставят только при обнаружении типичных гонококков при окраске по Граму, а также по данным посева. Отделяемое из уретры и влагалища берут ушной ложечкой, из прямой кишки — лучше промывные воды. При отсутствии гонококков необходимо произвести химических провокацию: во влагалище через резиновый катетер вводят 1% раствор ляписа или 1% раствор Люголя в глицерине, в уретру этот же раствор закапывают глазной пипеткой, а нижний отрезок (3—4 сантиметров) прямой кишки смазывают раствором Люголя. Девочкам старше 3 лет вводят одновременно гонококковую вакцину (150—200 миллионов бактериальных тел внутримышечно). Через 24,48 и 72 часа из всех очагов берут материал для мазков, который наносят параллельно на 2 стекла. Через 4—5 дней после химических провокации берут материал для посева.
Бактериологических идентификация гонококков особенно необходима в тех случаях, когда не выявлен источник заражения, так как у девочек относительно часто при микроскопическом исследовании обнаруживаются микроорганизмы, внешне несколько сходные с Neisseria gonorrhoeae.
Дифференциальный диагноз проводят с негонококковыми кольпитами, которые могут развиться как в результате проникновения микробов из окружающей среды, так и при общих и местных инфекционных заболеваниях (скарлатине, дифтерии, кори, пиодермии и тому подобное). Нередко кольпит развивается при нарушении обмена веществ, химическом, механическом и термическом раздражении, при наличии энтеробиоза, при инвазии трихомонад, дрожжеподобных грибков рода кандида. Однако при негонококковом кольпите не поражается прямая кишка и крайне редко — уретра.
Лечение
Общие принципы лечения Гонорея у девочек не отличаются от таковых у взрослых. Ребёнка госпитализируют. На период введения антибиотика назначают постельный режим, общеукрепляющее лечение. В остро протекающих случаях вводят бензилпенициллин в курсовой дозе от 2 000 000 до 3 000 000 ЕД в зависимости от возраста по 50— 100 000 ЕД в изотоническом растворе хлорида натрия через 3—4 часа. Можно применять экмоновоциллин на курс соответственно 2 400 000— 3 600 000 ЕД по 600 000 ЕД через 10—12 часов; мономицин — на курс 2 000 000—3 000 000 ЕД, по 500 000 ЕД в 0,5% растворе новокаина через 12 часов. Левомицетин назначают внутрь на курс 5—6 грамм в зависимости от возраста: до 3 лет по 0,01—0,15 грамм на 1 килограмм веса ребёнка на приём, 3,—4 раза в сутки; детям от 3 до 8 лет по 0,2 грамм на приём, старше 8 лет — 0,3— 0,5 грамм на приём. Комбинированное применение антибиотиков показано больным с резистентными формами Гонорея и при хронический процессе. В случае неудачи пенициллинотерапии нельзя вновь назначать препараты этой группы. Перед началом курса антибиотиков следует провести иммунотерапию. Гонококковую вакцину вводят внутримышечно в дозе 50—200 миллионов микробных тел в зависимости от возраста ребёнка. Последующие дозы, вводимые с интервалом в 2—3 дня, увеличивают, исходя от степени реакции. Для местного лечения при остром вульвовагините применяют тёплые сидячие ванночки на 10—15 минут 2—3 раза в день из настоя ромашки или раствора перманганата калия (1 : 10 000); в хронический стадии промывают влагалище через резиновый катетер раствором перманганата калия с последующей инстилляцией 1 — 2% раствора протаргола или 0,25%—1% раствора ляписа по 5 миллилитров через день. При хронический уретрите в уретру закапывают пипеткой 3—4 капли 2% раствора протаргола или 0,25—0,5% раствора ляписа. Для лечения проктита применяют микроклизмы из 20—30 миллилитров 1 — 2% раствора колларгола или 1—3% раствора протаргола.
Установление излечённости
Все девочки дошкольного возраста после окончания лечения остаются в стационаре на 1 месяцев. Излечённость у девочек основывается на стихании клинический, картины и благоприятных результатах повторных лабораторных исследований отделяемого (посев и мазки), взятых из уретры, влагалища и прямой кишки до и после комбинированной (химической и биологической) провокации. Лабораторный контроль проводится дважды с интервалом в 7—10 дней. Затем ребёнка выписывают из стационара. Посещение детских садов, ясель и школы разрешается сразу после окончания лечения.
Прогноз
При своевременном и правильном лечении острой Гонорея прогноз обычно благоприятный. Нарушение сроков лечения, недостаточная эффективность его может привести к переходу в хронический форму и различным осложнениям.
Последствиями недостаточно леченной хронический Гонорея у мужчин могут быть сужение мочеиспускательного канала, хронический простатит, бесплодие, половые расстройства, у женщин — хронический аднексит, бесплодие.
Профилактика
Основу борьбы с Гонорея составляют меры общественной профилактики, тесно связанные с диспансерным обслуживанием больных (выявление и санация источников заражения, контроль за полнотой и качеством лечения и так далее), активным выявлением Гонорея среди больных урологический учреждений и мужей женщин, страдающих воспалительными заболеваниями женских половых органов неустановленной этиологии, а также воспитательная и санитарно-просветительская, работа среди населения и другие мероприятия, общие для всех венерических заболеваний.
Обязательно обследуют всех членов семьи, заболевших Гонорея Акушерско-гинекологическое учреждения проводят санитарно-просветительская работу среди своих больных. Законом предусматривается наказание за уклонение от лечения и заведомое заражение других лиц (смотри полный свод знаний Венерология).
Выявленные больные Гонорея подлежат лечению в соответствии с существующими инструкциями МЗ СССР и последующему полноценному контролю на излечение в течение установленного срока. Лишь после этого они могут быть сняты с диспансерного учёта. На каждого больного Гонорея заполняют учётную карточку, которая находится в венерологический диспансере (смотри полный свод знаний Диспансер, кожно-венерологический) по территориальной принадлежности. Одновременно сообщают сведения о предполагаемом источнике заражения и лицах, находившихся в половом контакте с больным или больной Гонорея
Личная профилактика рекомендуется лицам, имевшим случайную половую связь. Она в большинстве случаев гарантирует мужчину от заражения Гонорея Лучшим профилактическим средством является кондом, одинаково предохраняющий от заражения Гонорея как мужчину, так и женщину. В целях личной профилактики рекомендуется после сношения тотчас же помочиться, обмыть с мылом половой член и сразу же обратиться на пункт личной профилактики, имеющийся при каждом венерологический диспансере и в некоторых других лечебный учреждениях. Для мужчин целесообразны дезинфицирующие средства, применяемые после полового сношения, главным образом препараты серебра: ляпис, протаргол. Непосредственно после полового сношения в уретру впрыскивают с помощью пипетки 10 капель 2% раствора ляписа или 10% раствора протаргола в глицерине, который удерживают 1 — 2 минут.
Концентрированные растворы серебра вызывают боль, жжение и раздражение слизистой оболочки уретры и при длительном повторном применении могут повести к уретриту.
Наиболее действенный метод профилактики Гонорея — обильное промывание передней уретры раствором перманганата калия (1:6000), механически удаляющим с поверхности слизистой оболочки попавших на неё гонококков и создающим неблагоприятные условия для их размножения. Перманганат калия не вызывает никаких болезненных ощущений и раздражения слизистой оболочки, поэтому его можно без всякого вреда применять повторно в течение продолжительного срока. Промывания с профилактической целью эффективны в течение 12 часов после полового акта. Чем больше пройдёт времени после полового сношения, тем больше процент неудач.
Личная профилактика у женщин менее надёжна, чем у мужчин. В целях личной профилактики можно применять кондом. До полового акта можно ввести во влагалище марлевый тампон, пропитанный раствором сулемы (1 : 3000) или протаргола (1 : 100), преддверие и уретру смазать вазелином. Сразу после сношения женщине рекомендуется убрать тампон, помочиться, обмыть половые органы с мылом и проспринцеваться раствором перманганата калия (1:5000). На пунктах венерологический профилактики, кроме того, женщинам в уретру закапывают 1 — 2% раствор ляписа; шейку матки, влагалище и вульву смазывают 2% раствором ляписа; в кожу нижней части живота, бёдер, промежности, анальной области в течение 5 минут втирают каломельную мазь.
Для предупреждения заболевания Гонорея дети должны спать отдельно от родителей, иметь отдельные предметы ухода (губку, полотенце, ночной горшок). Детей, поступающих в детский коллектив, должен осматривать педиатр, а при подозрении на Гонорея — венеролог.
Обслуживающий персонал перед поступлением на работу в детское учреждение и в последующем каждые три месяца также проходит осмотр венеролога.
|
Беккер Л.В.; Ильин И.И.; Овчинников Н.М.; Порудоминский И.М.; Туранова Е.Н. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Гонит |
⇓ Полный свод знаний. Том первый А. ⇓ |
Гормонально-активные опухоли ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |