Холера |
||
 |
 |
Оглавление
|
ХолераХолера (cholera; греческий cholera, от chole желчь + rheo течь, истекать) — острая инфекционная болезнь, характеризующаяся поражением желудочно-кишечного тракта, нарушением водно-солевого обмена и обезвоживанием организма вследствие потери жидкости и солей с испражнениями и рвотными массами. Различают классическую холеру, вызываемую так называемый классическим биоваром вибриона холеры, и холеру Эль-Тор, вызываемую биоваром Эль-Тор. Оглавление ИсторияХолера — древнейшая болезнь человека, которая распространялась на многие страны мира и даже континенты и уносила миллионы человеческих жизней. Эндемичным очагом холеры являлись бассейны рек Ганга и Брахмапутры в Индии. Сочетание жаркого климата с обилием осадков, географических особенностей (низменная местность, множество пойм, каналов и озёр) и социальных факторов (высокая плотность населения, интенсивное загрязнение водоёмов фекалиями, использование загрязнённой воды для питья и бытовых нужд) определило укоренение этой инфекции в данном регионе. До 1960 год было известно шесть пандемий (смотри полный свод знаний) холеры, хотя они практически не были разделены эпидемически благополучными периодами. Первая пандемия холеры, начавшаяся в Индии в 1817 год, в последующие 8 лет была занесена на Цейлон, Филиппины, в Китай, Японию и Африку, затем в Ирак, Сирию и Иран и, наконец, в города Каспийского бассейна России (Астрахань, Баку). Вторая пандемия холеры (1828—1837), также начавшаяся в Индии, распространилась на Китай, откуда караванными путями — в Афганистан и в Россию (Бухару, Оренбург). Другой путь проникновения холеры в Россию — через Иран, откуда она распространилась на страны Ближнего Востока и Закавказье. В эту пандемию холера охватила большинство губерний России, была завезена в Западную Европу и Северную Америку. Третья пандемия холеры (1844— 1864) началась с эпидемий в Индии, Китае, на Филиппинах, в Афганистане и распространилась через страны Средней Азии и Иран в Закавказье. Проникновение холеры в Россию было связано с эпидемией, разразившейся в странах Западной Европы, откуда инфекция была завезена также в Северную Америку. Четвертая пандемия холеры (1865—1875) началась в Индии и, продвигаясь в восточном (Китай, Япония) и западном направлении, достигла Европы, Африки и Америки. В Россию холера в эту пандемию проникла через Турцию и с запада — через Пруссию. Пятая пандемия холеры (1883—1896), охватившая те же р-ны Азии, южные порты Европы и Америки, не миновала и Россию. Шестая пандемия холеры (1900—1926) характеризовалась выраженным вторым подъёмом, что связано с войнами (балканской, первой мировой, а также с интервенцией и гражданской войной в России). В периоды между описанными пандемиями и после 1926 год в некоторых странах Азии не было года, свободного от эпидемического подъёма заболеваемости. Существующие статистические данные основываются главным образом на учёте умерших от холеры. Так, в Китае в 1939 —1940 годы от холеры умерло более 50 тысяч человек. По офиц. данным, в 1919 —1949 годы в Индии от холеры умерло около 10 миллионов человек. После 1950 год наметилось выраженное снижение распространения холеры. |
Если с 1919 по 1949 год, по обобщённым данным О. В. Барояна (1970), от холеры умирало ежегодно 350—400 тысяч человек, то в период с 1950 по 1954 год эта цифра составила 77 тысяч, а в последующее пятилетие — примерно по 40 тысяч. Классическая холера осталась лишь в древнем эндемичном очаге (в Индии) и в 70-е годы 20 век не проявлялась массивными эпидемиями. Пандемическое распространение холеры в эти годы связано с новым возбудителем — биоваром Эль-Тор. Выраженная способность биовара Эль-Тор вызывать эпидемии холеры привлекла внимание специалистов ещё в 1937 год, когда в Индонезии на о. Сулавеси возникла эпидемия холеры, вызванная указанным возбудителем. Летальность при этой эпидемии составляла 50—60%.
Широкое распространение холеры Эль-Тор началось в 1961 год, который многие исследователи считают годом начала седьмой пандемии холеры. Оценивая сложившуюся ситуацию, Комитет экспертов ВОЗ (1970) счёл вполне вероятным распространение холеры в ближайшем будущем и появление её в тех частях света, в которых она отсутствовала в течение многих лет. Роль биовара Эль-Тор как этиологического фактора холеры быстро возрастала; число заболеваний, вызванных этим возбудителем, достигло масштабов эпидемий. Так, в 1960 год биовар Эль-Тор был выявлен у 50%, а в последующем году — более чем у 80% всех заболевших холерой. Даже в Индии в 70-е годы 20 век биовар Эль-Тор занимал преобладающее положение.
По далеко не полным официальным данным, в 1961 год эпидемии холеры регистрировались в 8—10 странах; в последующие четыре года холерой было охвачено 18 стран, а с 1965 год до начала 1970 год— 39 стран мира. Такого быстрого распространения холеры по многим странам мира не отмечалось ни в одну из предшествующих пандемий. При этом первичное появление инфекции во многих странах не завершалось ликвидацией эпидемического очага и становлением полного эпидемического благополучия. Холера укоренялась на территории этих стран. Развивающаяся пандемия холеры Эль-Тор охватила и те страны, где болезнь или не регистрировалась многие годы, или отсутствовала на протяжении всей истории предшествующих пандемий.
Сначала холера Эль-Тор появилась на о. Сулавеси, затем в Макао и Гонконге, откуда была завезена в Саравак, а к концу 1961 год— на Филиппины. В последующие 4 года холера Эль-Тор появилась на о. Тайвань, проникла в страны Юго-Восточной Азии и затем в Южную Корею. В 1964 год эпидемия холеры Эль-Тор возникла в Южном Вьетнаме, где заболело около 20 тысяч человек. К 1965 год она достигла Афганистана и Ирана, распространяясь в районах, непосредственно прилегающих к границам СССР. Конечной северно-западный границей распространения холеры в середине 1965 год была эпидемическая вспышка в Каракалпакской АССР и Хорезмской области Узбекской ССР. Дальнейшее развитие пандемии холеры Эль-Тор характеризуется повторностью эпидемических вспышек в странах Юго-Восточной Азии, Ближнего и Среднего Востока и проникновением её на Африканский материк. В 1970 год эпидемические вспышки холеры Эль-Тор возникли в Одессе, Керчи, Астрахани.
Кульминационным моментом седьмой пандемии холеры является 1971 год. Если в 1970 год в мире было зарегистрировано 45011 больных холерой, то в 1971 год— 171 329 больных, в 1972 год— 69 141, в 1973 год— 108 989, в 1974 год— 108 665 и в 1975 год— 87 566 больных. В 1971 год в странах Азии зарегистрировано 102 083 случая холеры; наибольшая заболеваемость отмечалась в Индии, Индонезии, Бангладеш и на Филиппинах. В странах Африки было зарегистрировано 69 125 случаев холеры; при этом наибольшая заболеваемость была в Гане, Нигерии, Чаде, Нигере, Мали, Марокко, Камеруне, Верхней Вольте.
В 1971 год холера Эль-Тор зарегистрирована и в некоторых странах Европы: Португалии, Испании, Франции, Швеции и другие Была серьёзно поколеблена концепция, что холера Эль-Тор — заболевание только развивающихся стран, в которых санитарно-гигиенических уровень жизни населения не достиг оптимума, исключающего развитие эпидемии. Ещё в большей степени поколебала эту концепцию эпидемия холеры, возникшая в 1973 год в Неаполе (Италия),— свыше 400 случаев заболеваний; эпидемия была связана с употреблением в пищу устриц, добываемых в прибрежных водах Средиземного моря.
В последующие годы эпидемические подъёмы заболеваемости холерой Эль-Тор наблюдались в 36—48 странах: в 1976 год было зарегистрировано 66 804 больных, в 1977 год— 58 661, в 1978 год— 74 632 и в 1979 год— 54 179.
Накопленные данные, характеризующие особенности холеры Эль-Тор, не укладываются в понятия современной эпидемиологии, рассматривающей эпидемический процесс как серию пассажей возбудителя от носителя к здоровому человеку. При этом объектам окружающей среды (вода открытых водоёмов, канализационные сбросы) отводится роль путей передачи, доводящих возбудителя до организма человека. Согласно этим устоявшимся представлениям человек является единственным объектом, поддерживающим непрерывность эпидемического процесса. Это положение исключает существование (не временное сохранение, а развитие и накопление) возбудителя холеры Эль-Тор в окружающей среде вне организма человека. Анализ эпидемической обстановки по холере, сложившейся к 70-м годы в различных странах мира, показывает, что разница в сроках возникновения эпидемий в этих странах составляет несколько дней, а этого недостаточно для формирования очага и последовательного поступательного продвижения холеры с территории одной страны на территорию другой. Теоретически можно допустить, что когда то в прошлом население этих стран (в том числе тех, в которых на протяжении всей их истории не возникало холеры) было одномоментно инфицировано, и при каких-то неизвестных в настоящий, время условиях в 1970 год и затем в 1971 год в них одномоментно возникли эпидемии. Определяются ли эти неизвестные условия только миграционными процессами, сказать трудно.
Эпидемическая ситуация по холере в мире остаётся напряжённой. В таких странах мира, как Индия, Индонезия, Бирма, Бангладеш, Малайзия, Филиппины, Гана, Камерун, Нигер, Нигерия, Сенегал и другие, наблюдаются непрекращающиеся эпидемии холеры с ежегодной регистрацией больных от сотен до нескольких тысяч человек.
Этиология
Возбудитель холеры— холерный вибрион Vibrio cholerae Pacini 1854. Различают два биовара: классический — Vibrio cholerae biovar cholerae и Эль-Тор — Vibrio cholerae biovar eltor. Оба биовара составляют серологическую группу 01.
Возбудитель холеры впервые обнаружен итал. патологом Ф. Паники в 1854 год в содержимом кишечника и слизистой оболочке тонкой кишки людей, погибших от холеры во Флоренции. В 1883 год в Египте
Р. Кох выделил холерный вибрион в чистой культуре из испражнений больных холерой и трупов погибших от холеры и изучил его свойства. Готшлих (F. Gotschlich) в 1906 год на карантинной станции Эль-Тор (в Египте, на Синайском п-ове) выделил из кишечника паломников вибрион по биологический свойствам такой же, как и выделенный Р. Кохом, но отличающийся гемолитическими свойствами. Долгое время он не считался возбудителем холеры. Только в 1962 год в связи с седьмой пандемией холеры, вызванной вибрионом Эль-Тор, он признан возбудителем холеры.
В разные годы исследователи открывали и описывали вибрионы, некоторые из которых по биохимический свойствам аналогичны холерному вибриону, но отличаются по соматическому О-антигену (смотри полный свод знаний: Бактерии, антигены бактерий) и не являются возбудителями холеры. Их назвали холероподобными вибрионами, а позднее НАГ-вибрионами (не агглютинирующиеся вибрионы). На основании сходства структуры ДНК и общности многих биологический характеристик они также отнесены к виду V. cholerae. Таким образом, вид V. cholerae разделяется по структуре соматического О-антигена на серогруппы, из которых возбудителем холеры является V. cholerae 01, а V. cholerae 02; 03; 04... до 060 и более могут вызывать банальные энтериты и гастроэнтериты.
V. cholerae 01 представлен серотипами (сероварами) Огава, Инаба и Гикошима. Холерный вибрион продуцирует экзоэнтеротоксин — холероген, который получен в чистом виде и представляет собой белок с относительным мол. весом (массой) 84 000, состоящий из 2 иммунологически различающихся фрагментов.
Животные в естественных условиях не болеют холерой, при экспериментальном заражении наиболее восприимчивы к холерной инфекции кролики-сосунки.
Место размножения возбудителя холеры — кишечник человека. Тем не менее некоторый период времени он может переживать в окружающей среде, а при благоприятных условиях и размножаться, что особенно относится к биовару Эль-Тор. Высказывается предположение, что некоторые атипичные (не продуцирующие или слабо продуцирующие экзотоксин — холероген) вибрионы Эль-Тор являются свободно живущими микроорганизмами.
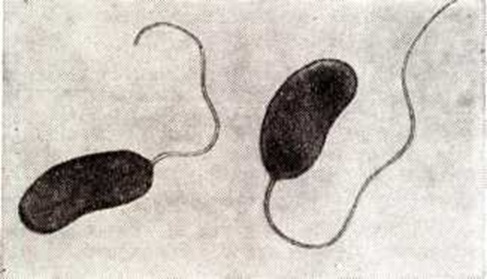
Холерные вибрионы представляют собой небольшие слегка изогнутые или прямые полиморфные палочки длиной 1,5—3 микрометров, шириной 0,2—0,6 микрометров, спор и капсул не образуют, имеют один полярно расположенный жгутик, по длине в 2—3 раза превышающий размер клетки, обусловливающий активную подвижность вибриона (смотри рисунок). Они хорошо красятся анилиновыми красками, грамотрицательны. Электронномикроскопическое исследование показало сложное клеточное строение вибрионов, характерное для грамотрицательных бактерий. Холерные вибрионы — факультативные анаэробы, хорошо растут на обычных питательных средах слабощелочной и щелочной реакции, особенно при наличии в них хлорида натрия в концентрации 0,5—2%; оптимальный pH 7,6—8,2. Микробы растут при t° 10—40° (температурный оптимум 35—38°).
 |
|  |
Рис | ||
В мясопептонном бульоне и 1% пептонной воде микроб быстро размножается: через 3—4 часа на поверхности появляется помутнение, а несколько позже нежная плёнка. На щелочном агаре через 14—16 часов при t° 37° холерный вибрион образует гладкие прозрачные с голубоватым оттенком колонии средней величины, поверхность колоний влажная, блестящая, край ровный.
Холерный вибрион образует оксидазу, декарбоксилирует лизин и орнитин и не разлагает аргинин, расщепляет глюкозу в аэробных и анаэробных условиях с образованием кислоты без газа, что характерно для всего рода Vibrio. Холерные вибрионы ферментируют также маннит, мальтозу, сахарозу, маннозу, левулезу, галактозу, крахмал и декстрин, не расщепляют арабинозу, дульцит, рафинозу, рамнозу, инозит, салицин и сорбит; продуцируют индол из триптофана и восстанавливают нитраты в нитриты. Холерный вибрион относится к I группе по Хейбергу (смотри полный свод знаний: Вибрионы) — разлагает сахарозу и маннозу и не разлагает арабинозу. Обладая выраженной протеолитической активностью, он разжижает желатину, казеин, фибрин и другие белки. Он вырабатывает лецитиназу, липазу, РНК-азу, муциназу, нейраминидазу. Холерные вибрионы биовара Эль-Тор при росте в глюкозофосфатном бульоне Кларка, как правило, образуют ацетилметилкарбинол, в то время как холерные вибрионы классического биовара такой способностью не обладают. Некоторые штаммы биовара Эль-Тор лизируют бараньи и козьи эритроциты в жидкой питательной среде.
Антигенная структура обоих биоваров возбудителя холеры одинакова. Они содержат термостабильный соматический антиген 01. Методом двойной диффузионной преципитации в геле в экстракте холерного вибриона обнаружено 7 антигенов — от α до Θ. Наиболее изучен термостабильный липополисахаридный а-антиген клеточной стенки, определяющий серологическую специфичность. Этот антиген обладает также свойствами эндотоксина и при парентеральном введении вызывает выработку антител, обеспечивая антибактериальный иммунитет. Термолабильный жгутиковый Н-антиген одинаков у представителей всех серогрупп V. cholerae.
Холерный вибрион чувствителен к повышению температуры: при t° 56° он погибает через 30 минут, а при t° 100° — мгновенно. Низкие температуры он переносит сравнительно хорошо, оставаясь жизнеспособным при t° 1—4° не менее 4—6 недель Отмечена высокая чувствительность к высушиванию и солнечному свету, к дезинфицирующим веществам, в том числе к спирту, раствору карболовой кислоты и особенно к кислотам.
Холерный вибрион высокочувствителен к большинству антибиотиков — тетрациклинам, левомицетину, рифампицину; чувствителен к эритромицину, аминогликозидам, полусинтетическим пенициллинам широкого спектра действия, несколько менее чувствителен к цефалоспоринам.
Морфологические, культуральные и биохимические характеристики холерного вибриона и неагглютинирующихся вибрионов одинаковы.
Идентификация холерных вибрионов основывается на определении специфического соматического 01-антигена и чувствительности к холерным фагам: классического биовара— к фагу С, а биовара Эль-Тор — к фагу Эль-Тор. Биовары идентифицируют также по чувствительности к полимиксину (классический биовар — чувствителен, биовар Эль-Тор — устойчив); гемагглютинации куриных эритроцитов (классический биовар не вызывает гемагглютинации, биовар Эль-Тор вызывает); продукции ацетилметилкарбинола (классический биовар не продуцирует, биовар Эль-Тор чаще продуцирует).
Эпидемиология
Источником инфекции является человек — больной и вибриононоситель. При холере наблюдается вибриононосительство после перенесённой болезни, часто встречаются стёртые и атипичные формы, а также здоровое вибриононосительство (смотри полный свод знаний: Носителъство возбудителей инфекции). Следует учитывать также выраженную резистентность вибрионов Эль-Тор к воздействию неблагоприятных факторов окружающей среды.
Основу возникновения эпидемических вспышек холеры, по сложившимся взглядам, как и сохранение возбудителя в межэпидемический период, определяет постоянная циркуляция его среди населения. Эта циркуляция представляется либо как непосредственная передача возбудителя здоровому от больного, то есть болезнь сопровождается дальнейшей передачей инфекции (возможно при отсутствии мер изоляции заболевшего), либо в виде возникновения стёртых форм болезни, а также носительства, являющихся связующими звеньями между клинически выраженными формами, либо как цепочка носителей, заполняющая период между двумя эпидемическими подъёмами болезни. По этим представлениям, возбудитель может сохраняться в окружающей среде лишь временно, например, во льду рек, озёр.
Однако данные, полученные при изучении эпидемий холеры Эль-Тор в 70-е годы, значительно расширили представления об эпидемическом процессе при этой инфекции. Начало вспышек холеры Эль-Тор происходит на фоне обсеменённости вибрионами Эль-Тор открытых водоёмов, загрязнённых канализационными сбросами. Попытки уточнить начало сложившейся эпидемической ситуации путём проверки медицинский документации стационаров и поликлиник с целью выявления первого заболевшего холерой, как и массовые серологические исследования с целью обнаружения антител к вибрионам у страдавших в прошлом кишечными расстройствами, ни разу не дали положительных результатов.
Не исключается возможность непосредственного заражения здорового человека от больного или носителя (так называемый контактный путь), как при всякой кишечной инфекции. Однако этот механизм заражения при хорошо отлаженной системе выявления и срочной госпитализации (изоляции) заболевшего утрачивает ведущее значение. При холере Эль-Тор нередко в населённом пункте одномоментно или в течение нескольких дней (обычно после выходных дней в летнее время) регистрируются отдельные больные, не общавшиеся друг с другом. Но при обследовании выявляется, что заражение всех заболевших связано с открытыми водоёмами (купание, рыбная ловля), загрязняемыми сточными водами. Независимое от человека существование вибриона Эль-Тор впервые установлено исследованиями О. В. Барояна, П. Н. Бургасова (1976) и другие По их данным, в Астраханской обл. в открытом водоёме, изолированном от жилища человека и его канализационных сбросов, в течение 2 лет (срок наблюдения) постоянно обнаруживались вибрионы Эль-Тор серотипа Огава (при отсутствии в прошлом заболеваний, связанных с этим серотипом). О роли окружающей среды также красноречиво свидетельствует упоминавшаяся выше вспышка холеры Эль-Тор в Неаполе (1973), вызванная употреблением в пищу инфицированных вибрионами Эль-Тор устриц. Данные П. Н. Бургасова о находках вибрионов Эль-Тор в гидробионтах, об интенсивном размножении вибрионов при непосредственном внесении их в загрязнённую речную воду или в банные канализационные воды дают основание утверждать, что окружающая среда (в первую очередь, гидробионты открытых водоёмов) может быть не местом временного пребывания вибрионов Эль-Тор, а средой их обитания, размножения и накопления.
Многочисленные наблюдения зарубежных и отечественных исследователей не всегда согласуются в оценке сроков и эпидемической значимости вибриононосительства. В известной мере это объясняется тем, что данные наблюдений относятся как к классической холере, так и к холере, вызываемой биоваром Эль-Тор. Так, Л. В. Громашевский и Г. М. Вайндрах (1947) в результате обобщения большого материала отмечают, что обычно кишечник человека, переболевшего холерой, очищается от холерных вибрионов к 15 — 20-му дню от начала болезни и лишь в 1% случаев возбудитель выявляется по истечении 1 месяцев Случаи носительства в течение 8—9 месяцев чрезвычайно редки (один на несколько тысяч больных холерой). Возможность длительного носительства здоровыми людьми холерных вибрионов Л.. В. Громашевский ставит под сомнение. С этим суждением согласуются данные В. И. Яковлева (1892 — 1894), С. И. Златогорова (1908— 1911), Г. С. Кулеши (1910) и другие Как считают эксперты ВОЗ Баруа и Цветанович (D. Barua, В. Cvjetanovic, 1970), носители холерных вибрионов представляют главную опасность завоза холеры в страны, где она ранее не регистрировалась. Предполагается, что именно носители сохраняют холерные вибрионы в межэпидемическом периоде. Однако в результате уникального эксперимента, проведённого на территории нашей страны, когда на вибриононосительство было обследовано 3 миллионов 800 тысяч здоровых людей (а ряд контингентов был обследован даже повторно), не было выявлено ни одного носителя холерных вибрионов, что противоречит выводам экспертов ВОЗ.
Иные данные получены при изучении этого вопроса в 70-е годы 20 век в очагах холеры Эль-Тор. Согласно материалам, обобщённым Баруа и Цветановичем (1970), отношение числа носителей к числу больных колеблется от 10:1 до 100:1. Столь разительное различие данных о частоте формирования здорового носительства в эпидемических очагах холеры требует дополнительной и очень аргументированной проверки. Однако необходимо учитывать, что данные о частоте вибриононосительства, приведённые Баруа и Цветановичем, в основном базируются на материалах исследований, проведённых в пределах эндемичных очагов холеры, где интенсивность эпидемического процесса чрезвычайно высока. Возможно также, что в число вибриононосителей нередко включаются больные со стёртыми формами болезни. Основными причинами широкого обсеменения возбудителем холеры больших коллективов и появления в связи с этим значительного числа больных с бессимптомными формами или здоровых носителей во многих странах, неблагополучных по холере, являются недостаточность и ограниченность мер по борьбе с ней. Например, говоря о диарее средней тяжести, Мондаль и Зак (Mondal, R. В. Sack, 1971) отмечают, что она имеет большое эпидемиологическое значение, поскольку способствует сохранению возбудителя среди населения, но не представляет собой клинические, проблемы, так как часто не распознается и не лечится.
Механизм передачи возбудителя холеры человеку, как и механизм передачи других кишечных инфекций (смотри полный свод знаний: Механизм передачи инфекции), заключается в проникновении холерных вибрионов в желудочно-кишечные тракт с заражённой водой или пищевыми продуктами. Однако не исключается и возможность заражения при непосредственном контакте с больным, когда возбудитель может быть занесён в рот руками, загрязнёнными выделениями больного холерой или вибриононосителя, а также передача возбудителей холеры мухами.
В связи с тем, что факторы окружающей среды являются важными элементами механизма передачи возбудителя от больного (или носителя) здоровому, степень воздействия её на вибрионы и резистентность последних имеет существенное значение. При прочих равных условиях у вибриона Эль-Тор больше выражена способность к выживанию вне организма человека, чем у вибриона классической холеры. Резистентность возбудителя зависит от особенностей среды обитания, в частности от обсеменённости её другой микрофлорой, концентрации в ней солей, углеводов и органических веществ, а также от температуры и pH среды. Губительно действуют на холерные вибрионы дезинфекционные средства, используемые в практике борьбы с кишечными инфекциями в обычных концентрациях. Такое же действие оказывает и прямой солнечный свет. Исследования Баруа с сотрудники (1970) по изучению выживаемости холерных вибрионов на различных пищевых продуктах показали, что попытки выделить вибрионы из самых разнообразных овощей и фруктов, купленных на рынках, расположенных в эндемичных очагах холеры, предпринимались неоднократно, но безуспешно.
Что касается выживаемости вибриона Эль-Тор на искусственно обсеменённых продуктах, то срок её при комнатной температуре применительно к мясным и рыбным продуктам, а также овощам составляет 2—5 дней. Эти данные получены на Филиппинах в 1964 год Исследованиями П. Н. Бургасова и другие (1971, 1976), проведёнными при решении вопроса о возможности вывоза овощей и арбузов из поражённых холерой районов, было установлено, что при дневной температуре воздуха 26—30° и рассеянном солнечном свете искусственно обсеменённые вибрионом Эль-Тор помидоры и арбузы были свободны от него уже через 8 час. Наибольшую опасность в отношении распространения холеры имеет вода открытых загрязнённых водоёмов (рек, озёр, акватории портов и пляжей), а также повреждённых водопроводов и скважин.
Наблюдения за выживаемостью холерных вибрионов Эль-Тор в открытых водоёмах, загрязнённых канализационными сбросами, свидетельствуют о длительной выживаемости возбудителя в этой среде, что имеет серьёзное эпидемиологическое значение. Эти сроки исчисляются несколькими месяцами, а при понижении температуры и замерзании водоёма вибрионы могут перезимовывать. Канализационные сбросы больших городов характеризуются оптимальными для возбудителя температурными условиями и нейтральной или щелочной реакцией как следствие широкого использования населением горячей воды и моющих средств. По данным П. Н. Бургасова (1976), после одномоментного сброса в канализационную систему кислот промышленным предприятием, изменивших реакцию канализационных вод до pH 5,8, вибрионы, которых на протяжение продолжительного времени находили в пробах воды, забиравшихся ниже сброса городской канализации, больше не обнаруживались.
Формирование и развитие эпидемии холеры, её масштабы определяются наличием больных или вибриононосителей, условиями возможного инфицирования их испражнениями объектов окружающей среды (воды, пищевых продуктов), возможностью непосредственной передачи возбудителя от больного (носителя) здоровому, а также действенностью эпидемиологический надзора и своевременностью проведения противоэпидемических мер. В зависимости от преобладания тех или иных факторов передачи возбудителей инфекции возникающие эпидемии своеобразны как по динамике появления и нарастания заболеваний, так и по эффективности противоэпидемических мероприятий. Так, например, водный путь распространения холеры характеризуется резким (в течение нескольких дней) подъёмом заболеваемости, что приводит к массивному инфицированию окружающей среды и значительному повышению риска заражения людей на данной территории. Естественно, что исключение водного фактора распространения холеры (обезвреживание воды, запрещение купаться в водоёмах, заражённых возбудителем) прекращает подъём заболеваемости, но остаётся хвост единичных заболеваний за счёт других путей передачи инфекции.
Характерной особенностью формирования очагов холеры Эль-Тор является возникновение тяжёлых форм болезни на фоне благополучия по кишечным инфекциям на данной территории. Причём при предшествующих бактериологические обследованиях объектов окружающей среды и больных с кишечными расстройствами возбудители холеры не обнаруживались. Ретроспективные исследования переболевших кишечными инфекциями также исключали холеру в их анамнезе.
Во время вспышки холеры 70-х годы в нашей стране преобладали больные старших возрастов, а заболевания детей являлись исключением. В эндемичных же районах других стран мира болеют в основном дети, а лица старших возрастных групп обладают невосприимчивостью к холере, приобретённой за время жизни в этих районах.
Патогенез
Холерные вибрионы проникают в организм человека через рот вместе с загрязнённой ими водой или пищей. Если они не погибают в кислой среде содержимого желудка, то поступают в просвет тонкой кишки, где интенсивно размножаются вследствие щелочной реакции среды и высокого содержания продуктов расщепления белка. Процесс размножения и разрушения холерных вибрионов сопровождается выделением большого количества токсических веществ. Так, экзотоксин холерных вибрионов (холероген), нанесённый на слизистую оболочку, вызывает целый каскад биохимический изменений в клетках; цикл этих изменений окончательно не изучен. Важнейшим является активация в энтероцитах тонкой кишки аденилатциклазы, что приводит к возрастанию синтеза циклического 3-5-аденозинмонофосфата, уровень которого определяет объём секреции кишечного сока (смотри полный свод знаний: Кишечник). Ведущим звеном в патогенезе холеры является развитие острой изотонической дегидратации (смотри полный свод знаний: Обезвоживание организма), сопровождающейся уменьшением массы циркулирующей крови (гиповолемией), гемодинамическими расстройствами и нарушениями тканевого метаболизма. Гиповолемия, падение АД и метаболический ацидоз приводят к развитию острой почечной недостаточности, нарушению сердечной деятельности и функции других органов, а также процессов свёртывания крови (увеличению фибринолитической и антикоагулянтной активности крови). Помимо обезвоживания, существенную роль играет потеря при рвоте и поносе важнейших электролитов, прежде всего калия (смотри полный свод знаний: Гипокалиемия), а также натрия и хлора. Потеря калия при холере может достигать 1/3 его содержания в организме и в случае недостаточного восполнения её приводит к нарушению функции миокарда, поражению почечных канальцев, а также парезу кишечника и резкой мышечной слабости.
В соответствии с клинико-патогенетической классификацией холеры, предложенной В. И. Покровским и В. В. Малеевым (1973), различают четыре степени обезвоживания организма, соответственно потере жидкости в процентах от веса (массы) тела: I степень — 1—3%; II степень — 4— 6%; III степень — 7—9%; IV степень — 10% и более. Дегидратация I степени не вызывает заметных физиологически нарушений. Дегидратация II степени сопровождается появлением умеренно выраженных признаков обезвоживания. Дегидратация III степени характеризуется наличием всего симптомокомплекса обезвоживания и состоянием неустойчивой компенсации водно-электролитного баланса. При обезвоживании IV степени (алгидный период, алгид) отмечаются вторичные изменения важнейших систем и вследствие этого процесс компенсации водно-электролитного баланса значительно усложняется; при этом типично развитие шока (смотри полный свод знаний) со значительным уменьшением объёма циркулирующей плазмы, резким нарушением микроциркуляции (смотри полный свод знаний), тканевой гипоксией (смотри полный свод знаний) и метаболическим декомпенсированным ацидозом (смотри полный свод знаний). При отсутствии адекватной терапии дегидратация и метаболические расстройства становятся необратимыми.
Различное течение болезни (у одних больных — профузный понос со всеми названными выше последствиями, у других — инфекционные процесс ограничивается состоянием вибриононосительства) нельзя объяснять только воздействием холерогена; повидимому, большое значение имеет состояние местного и общего иммунитета организма больного (смотри полный свод знаний: Иммунитет).
Патологическая анатомия
Морфология холеры впервые была описана Н. И. Пироговым в 1849 год Наиболее отчётливые морфологический признаки болезни определяются у умерших в алгидном периоде. Характерно резкое исхудание, вызванное быстро развивающимся синдромом обезвоживания. Рано и быстро наступает трупное окоченение (смотри полный свод знаний: Посмертные изменения), которое сохраняется в течение 3—4 дней. Верхние и нижние конечности трупа согнуты, что придаёт ему своеобразный вид, напоминающий позу гладиатора. В течение первого часа после смерти больного скелетные мышцы могут расслабляться и сокращаться, что сопровождается их подёргиваниями. Кожа сухая, дряблая, морщинистая, особенно на пальцах (рука прачки), иногда (в течение первых часов после смерти) кожа напоминает гусиную. Цвет кожи синюшный с темно-багровыми трупными пятнами. Слизистая оболочка губ сухая, цианотичная, кончик носа и ушные раковины синюшны. Глаза глубоко запавшие, полуоткрыты, выступающие скулы, щеки впалые. Живот втянут. При вскрытии трупа больного холерой отсутствует резкий запах, так как гниение наступает поздно. Подкожная клетчатка сухая. Характерны сухость и темно-красный цвет скелетных мышц. Серозные оболочки суховаты с инъецированными сосудами, часто имеют матовый оттенок и розово-жёлтый (персиковый) цвет. На серозной оболочке кишечника обнаруживается слизевидный липкий выпот, образующий тонкие нити, тянущиеся между петлями тонких кишок. Тонкая кишка дряблая, резко растянута с утолщёнными тяжёлыми петлями. В просвете кишечника и желудка содержится большое количество бесцветной, розоватой или желтоватой жидкости с характерным запахом, имеющей вид рисового отвара. Слизистая оболочка тонкой кишки бледная, с характерным отсутствием имбибиции желчью. Микроскопически выявляется острый серозный, реже серозногеморрагический энтерит (смотри полный свод знаний), резкое полнокровие слизистой оболочки, отёк подслизистого и мышечного слоёв. При серозно-геморрагическом энтерите местами на поверхности слизистой оболочки, особенно подвздошной кишки, видны участки интенсивной гиперемии с мелкими и более крупными зонами кровоизлияний, небольшое набухание пейеровых бляшек (групповых лимфатических, фолликулов) и солитарных лимфатических, фолликулов, часто с венчиком кровоизлияний по периферии. При остром серозном энтерите слизистая оболочка тонкой кишки на всем протяжении набухшая, отёчная, полнокровная. В тех случаях, когда вскрытие произведено вскоре после смерти больного, в мазках со слизистой оболочки, окрашенных разведённым карболовым фуксином (смотри полный свод знаний), удаётся обнаружить холерные вибрионы.
В слизистой оболочке, подслизистом и мышечном слоях тонкой кишки выражены отёк, встречаются кровоизлияния, лимфоидная и плазмоцитарная инфильтрация. В клетках интрамуральных (мейсснерова и ауэрбахова) нервных сплетений (смотри полный свод знаний: Кишечник, анатомия) отмечается набухание цитоплазмы, кариопикноз, кариолиз, хроматолиз (смотри полный свод знаний: Ядро клетки), в некоторых случаях наблюдается разрушение нервных клеток с пролиферацией элементов нейроглии — сателлитов, а также признаки нейронофагии (смотри полный свод знаний).
В желудке наблюдается картина серозного или серозно-геморрагического гастрита (смотри полный свод знаний). Желчный пузырь растянут, в его просвете светлая водянистая желчь (белая желчь) или мутное содержимое. Слизистая оболочка желчного пузыря гиперемирована, иногда с мелкими кровоизлияниями. В паренхиме печени отмечаются дистрофические изменения, иногда обнаруживаются участки очагового некроза, гемосидероза (смотри полный свод знаний), гиперплазия звездчатых ретикулоэндотелиоцитов (смотри полный свод знаний: Печень, патологическая анатомия), тромбофлебит мелких, а иногда и крупных вен (смотри полный свод знаний: Тромбофлебит). При холере возможно также поражение толстой кишки типа дифтеритического колита (смотри полный свод знаний). Могут возникать воспалительные реакции слизистой оболочки глотки, гортани, мочевого пузыря, влагалища.
Селезёнка обычно уменьшена, особенно в алгидном периоде, дряблая, с морщинистой капсулой. Микроскопически в ней часто можно обнаружить полнокровие, гипоплазию лимфатических, фолликулов, а также умеренно выраженный гемосидероз.
Более разнообразны изменения в почках, в которых может наблюдаться как малокровие, так и полнокровие, а также умеренные или выраженные дистрофические изменения эпителия, иногда даже некроз эпителия извитых канальцев. Проницаемость капилляров повышена, в результате этого в капсуле почечных клубочков и в просвете извитых канальцев скапливается зернистая белковая масса. Интерстициальная ткань мозгового вещества отёчна. Просветы прямых канальцев и собирательных трубочек сдавлены отёчной жидкостью.
Лёгкие сухие, спавшиеся, в них наблюдается малокровие и обезвоживание, на фоне которых можно обнаружить очаги бронхопневмонии и отёк. В интерстициальной ткани лёгких выявляется гемосидерин. В полостях сердца содержится тёмная жидкая кровь и кровяные свёртки. Вследствие эксикоза уменьшается количество жидкости, содержащейся в полости перикарда, или она совсем отсутствует. Поверхность серозной оболочки липкая, чаще в эпикарде обнаруживаются кровоизлияния. В миокарде отмечаются белковая (зернистая) и жировая дистрофия. В проводящей системе сердца, так же как и в нервных сплетениях тонкой кишки, имеются изменения нервных клеток.
В головном мозге выявляются венозный застой, серозное пропитывание мягкой мозговой оболочки с диапедезом эритроцитов, увеличение количества жидкости в желудочках, дегенерация нервных клеток, нейронофагия (смотри полный свод знаний), кровоизлияния. В коре и подкорковых узлах отмечается периваскулярный отёк с зёрнами и нитями свернувшегося при фиксации белка. Нервные клетки головного мозга набухшие, но возможен и их пикноз (смотри полный свод знаний). Отмечается гиперхроматоз отдельных ядер, часто встречаются нервные клетки с разрушенными ядрами и дегрануляцией зернистости Ниссля (смотри полный свод знаний: Нервная клетка).
Поражения эндокринных желёз при холере изучены недостаточно. В надпочечниках обнаруживаются участки с серозным пропитыванием стромы, а в корковом веществе — зоны с клетками, лишёнными липидов. Имеются признаки снижения нейросекреции в задней доле гипофиза.
В настоящий, время повсеместно отмечен патоморфоз холеры (смотри полный свод знаний: Патоморфоз), обусловленный ранней госпитализацией больных, своевременным проведением дегидратационной терапии, использованием антибиотиков и проведением профилактической вакцинации (смотри полный свод знаний: ниже). В связи с этим, при вскрытии трупа больного, умершего от холеры, обычно не обнаруживаются признаки обезвоживания, выраженная поза гладиатора, сухость, дряблость и морщинистость кожи пальцев. Нечётко выражены изменения кишечника, однако наблюдаются гиперемия слизистой оболочки тонкой кишки с мелкими кровоизлияниями, липкость брюшины и слабые признаки энтерита.
У умерших от холеры Эль-Тор при IV степени обезвоживания на вскрытии можно выявить гиперемию слизистой оболочки желудка с мелкоточечными и крупными кровоизлияниями. Тонкая кишка растянута мутной (молочной) или бесцветной жидкостью, иногда напоминающей рисовый отвар либо из-за примеси крови, имеющей вид мясных помоев. Серозная оболочка тонкой кишки гиперемирована, слизистая оболочка набухшая, розового цвета с точечными или более крупными кровоизлияниями, нередко окружающими в виде венчиков пейеровы бляшки. Иногда слизистая оболочка тонкой кишки покрыта отрубевидным налётом. Слизистая оболочка толстой кишки бледная. Брыжеечные лимфатических, узлы набухшие, гиперплазированы. При гистологический исследовании обнаруживается поверхностный гастрит с десквамацией эпителия. В слизистой оболочке тонкой кишки отмечается интенсивная десквамация эпителия ворсинок, особенно в их апикальных отделах. При этом эпителий базальных отделов крипт сохранен. Количество бокаловидных клеток эпителия слизистой оболочки увеличено, На отдельных ворсинках обнаруживаются участки некроза. Строма ворсинок густо инфильтрирована лимфоцитами и плазматическими клетками, сегментоядерных лейкоцитов мало. Как и при других кишечных инфекциях, поражения слизистой оболочки носят очаговый характер. Ведущее значение в диагностике имеют результаты бактериологические исследования.
Существенные изменения в представлении о патогенезе и патоморфологии холеры произошли в результате внедрения в медицинский практику аспирационной биопсии (смотри полный свод знаний) слизистой оболочки желудочно-кишечные тракта. С помощью этого метода Шпринцем (Sprinz, 1962), В. И. Покровским и Н. Б. Шалыгиной (1972), Фрешем (J. W. Fresh, 1974) с сотрудники было установлено, что эпителий слизистой оболочки тонкой кишки не только не подвергается десквамации, но и существенному повреждению. В первые дни болезни энтероциты выглядят набухшими, но сохраняют основные морфологический свойства. Наиболее характерным является стаз и полнокровие капилляров, расширение лимфатических, синусов и сосудов, резкое набухание базальных мембран. Клетки эндотелия капилляров на большем протяжении вакуолизированы, базальные мембраны сосудов и эпителия слизистой оболочки не выявляются или имеют вид широкой размытой полосы. В собственной пластинке, как в ворсинках, так и в области крипт, отмечается резкий серозный отёк. Выраженность отёка и набухания базальных мембран не зависит от степени обезвоживания организма, однако достаточно чётко коррелирует с характером испражнений. Так, на 6—7-й день болезни у больных с полуоформленным или оформленным стулом почти полностью отсутствует отёк слизистой оболочки тонкой кишки и значительно более чётко выявляются базальные мембраны; у лиц с продолжающейся диареей слизистая оболочка выглядит почти также, как и на 1—2-й день болезни.
При биопсии слизистой оболочки желудка отмечен острый катарально-экссудативный или катаральногеморрагический процесс с паралитическим расширением капилляров, плазморрагиями, отёком и очень умеренной воспалительной инфильтрацией. Наблюдается резкая вакуолизация, а иногда и гибель обкладочных клеток. Набухание эндотелия капилляров и базальных мембран выражено также резко, как и в тонкой кишке. Толстая кишка поражается гораздо меньше, чем тонкая кишка и желудок. В первые дни болезни отмечены отёк и гиперсекреция обводнённой слизи в сигмовидной и прямой кишке.
Холерный вибрион обнаруживается в тонкой кишке, желудке и в толстой кишке, как у больных холерой, так и у вибриононосителей. Чаще всего он располагается в непосредственной близости от ворсинок слизистой оболочки, реже в просвете крипт, но никогда не обнаруживается внутри ткани. Часто вибрионы выявляются морфологически в поздние сроки болезни (12— 20-й день), когда уже многократно проведённый бактериологические анализ кала давал отрицательные результаты
Результаты аспирационной биопсии и изменения, обнаруживаемые в кишечнике на вскрытии, не всегда сопоставимы. Аспирационная биопсия позволяет получать для исследования лишь участки ткани слизистой оболочки начальных отделов желудочно-кишечные тракта (желудок, двенадцатиперстная кишка), поэтому вследствие, как правило, очагового поражения тонкой кишки при холере материал может быть взят из непоражённого участка. В связи с этим говорить на основании данных аспирационной биопсии об отсутствии при холере воспаления во всем желудочно-кишечные тракте нет оснований.
Иммунитет
Перенесённое заболевание оставляет после себя относительно стойкий видоспецифический иммунитет. Искусственный иммунитет к холере, создаваемый вакцинацией (смотри полный свод знаний: ниже), непродолжителен и не предупреждает формирование вибриононосительства.
Клиническая картина
Большинство клиницистов [М. И. Афанасьев и П. Б. Вакс; С. И. Златогоров, Н. К. Розенберг, Г. П. Руднев, И. К. Мусабаев, Поллитцер (R. L. Pollitzer) и другие] выделяли различные клинические, формы и варианты течения холеры, однако предложенные ими классификации в недостаточной степени отражали ведущее звено в патогенезе заболевания — степень обезвоживания (дегидратации) организма больного, которое определяет клинические, проявления болезни, её исход и тактику лечения. Как указывалось выше, различают клинические, течение холеры с обезвоживанием I, II, III и IV степени и вибриононосительство. Клинические, течение классической холеры и холеры Эль-Тор сходно, хотя и имеет некоторые особенности (смотри полный свод знаний: ниже).
Инкубационный период колеблется от нескольких часов до 5 дней, чаще 2—3 суток Он короче у лиц с хронический заболеваниями желудочно-кишечные тракта, особенно при ахлоргидрии (смотри полный свод знаний) и после резекции желудка. У вакцинированных он может удлиняться до 9—10 дней. Болезнь чаще начинается с продромального периода в виде недомогания, слабости, головокружения, лёгкого озноба, иногда повышения температуры до 37—38°. Первым клинически выраженным признаком холеры является понос, который начинается преимущественно в ночные или утренние часы; если болезнь прогрессирует, то к учащённому стулу присоединяется рвота.
У больных холерой с обезвоживанием I степени обычно отмечается постепенное развитие симптомов. Почти в 1/3 случаев испражнения имеют кашицеобразный характер. Стул обычно до 3 раз в сутки. Однако даже когда частота его доходит до 10 раз в сутки, испражнения необильные. Присоединение рвоты наблюдается менее чем у половины больных; обычно она возникает до 3 раз в сутки. Исходная потеря жидкости не превышает 3% массы тела больного. Вследствие этого симптомы обезвоживания и нарушения гемодинамики мало выражены (смотри полный свод знаний: Обезвоживание организма). Подобное лёгкое течение холеры наблюдается в настоящий, время более чем у половины больных.
При холере с обезвоживанием II степени характерно острое начало болезни; лишь у небольшой части больных возможны продромальные явления. Испражнения быстро становятся водянистыми и у половины больных напоминают рисовый отвар — мутновато-белую жидкость с плавающими хлопьями, запаха испражнения не имеют. Стул — от 3 до 20 и более раз в сутки. При каждой дефекации может выделяться 300—500 миллилитров испражнений (иногда до 1 литров). Дефекация безболезненная. Одновременно появляется обильная рвота, нередко фонтаном. Иногда рвота предшествует поносу. Характерна внезапность рвоты, отсутствие предшествующей тошноты. Вначале рвотные массы могут содержать остатки пищи, примесь желчи, однако очень скоро они становятся водянистыми и также напоминают по виду рисовый отвар. Присоединение рвоты ещё более ускоряет развитие обезвоживания; потеря жидкости достигает 4—6% массы тела. Больные ощущают нарастающую мышечную слабость, боли и судорожные подёргивания в икроножных и жевательных мышцах. Нередко возникают головокружение, обмороки. Больные бледны, может наблюдаться акроцианоз (смотри полный свод знаний), слизистые оболочки сухие. Из-за сухости слизистой оболочки гортани и глотки голос ослаблен, у некоторых больных осипший. У части больных отмечается снижение тургора кожи, особенно на кистях рук, тахикардия (смотри полный свод знаний), умеренная гипотензия (смотри полный свод знаний: Гипотензия артериальная), олигурия (смотри полный свод знаний).
У больных с обезвоживанием III степени наблюдаются обильные водянистые испражнения (в части случаев число дефекаций не поддаётся подсчёту) и рвота (у 1/3 больных — до 15—20 раз в сутки). Потеря жидкости составляет 7—9% массы тела больного. Быстро развивается слабость, часто сменяющаяся адинамией (смотри полный свод знаний). Больных беспокоит неутолимая жажда, нередко они становятся возбуждёнными, раздражительными, жалуются на тянущие боли и судороги в мышцах, чаще икроножных. Температура тела, которая в начале заболевания могла быть повышенной, прогрессивно снижается и почти у 1/3 больных достигает субнормальных цифр. Заостряются черты лица, западают глазные яблоки, нередко глаза окружены кругами цианотичной окраски (симптом темных очков). У большинства больных наблюдается снижение тургора кожи, преимущественно на конечностях, нередко морщинистость и складчатость её. Выражена сухость кожи и слизистых оболочек, акроцианоз. Для большинства больных характерна речь шёпотом, охриплость и сиплость голоса. Отмечается тахикардия. ослабление пульса, выраженная гипотензия, олигурия.
Холера с обезвоживанием IV степени является наиболее тяжёлой формой болезни, которую принято именовать алгидом в связи со снижением температуры тела. Было принято считать, что алгид развивается лишь после более или менее длительного энтерита и гастроэнтерита. Однако во время эпидемий холеры Эль-Тор декомпенсированное обезвоживание у отдельных больных развивалось стремительно в течение первых 2—3 час., а у большинства — в течение 12 час. болезни. Поэтому уже через несколько часов от начала заболевания повторные обильные водянистые испражнения и рвота могут прекратиться. Потеря жидкости составляет 10% и более массы тела больного. На первый план выступают нарушения гемодинамики (смотри полный свод знаний) и явления обезвоживания. Кожа холодна на ощупь и покрыта липким потом, отмечается акроцианоз, у части больных — общая синюшность с фиолетово-серой окраской. Кожа теряет эластичность, сморщена. Особенно характерна морщинистость кистей рук — руки прачки. Собранная в складку кожа иногда не расправляется в течение часа. Лицо больного осунувшееся, черты его заострены, глаза запавшие, появляется симптом темных очков, выражение страдания (facies cholerica). Судороги мышц продолжительны; периоды расслабления могут быть не выражены и поэтому конечности принимают вынужденное положение. При судорогах пальцев и кистей рук наблюдается спазм в виде руки акушера. Может наблюдаться судорожное сокращение мышц брюшной стенки, что приводит к болевым ощущениям, клонические судороги диафрагмы вызывают мучительную икоту. У большинства больных не определяется пульс. Тоны сердца едва выслушиваются, сердечные сокращения очень частые, аритмичные. Дыхание учащено, затем становится поверхностным, аритмичным. Больные испытывают чувство удушья. Часто отмечается метеоризм (смотри полный свод знаний) как следствие пареза кишечника; олигурия, переходящая в анурию. Температура тела в подмышечных впадинах ниже 36°. Сознание у больных холерой длительно сохраняется ясным. Сопорозное состояние (смотри полный свод знаний: Оглушение) или даже холерная хлоргидропеническая кома (смотри полный свод знаний) развиваются лишь незадолго до смерти и обусловлены накоплением большого количества недоокисленных продуктов обмена в организме и резким снижением антитоксической функции печени.
Иногда у больных холерой с обезвоживанием IV степени наблюдается молниеносное течение болезни с внезапным началом, бурным развитием обезвоживания (может быть в первые 1—4 часа от момента заболевания), с признаками менингоэнцефалита.
Особенностью течения холеры Эль-Тор является большее разнообразие клинические проявлений: более частое течение болезни с обезвоживанием I — II степени и в виде вибриононосительства; чаще наблюдается повышение температуры, почти у половины больных отмечаются ноющие боли в животе, болезненность в эпигастрии или в околопупочной области.
В прежние эпидемии регистрировалась так называемый сухая холера, протекавшая без поноса и рвоты. Подобное течение болезни чаще встречалось у истощённых лиц и обычно оканчивалось летально в течение нескольких часов при явлениях сердечно-лёгочной недостаточности. Отсутствие поноса и рвоты в этом случае, по-видимому, объясняется рано наступившим парезом гладкой мускулатуры желудочно-кишечного тракта.
В очагах холеры выявляется бессимптомное вибриононосительство, когда выделяется возбудитель, причём особенно часто у лиц, бывших в контакте с больными холерой. В. И. Покровский, В. В. Малеев (1978) считают, что выявление у вибриононосителей при соответствующем обследовании гистоморфологические и иммунологический изменений в организме свидетельствует о субклиническом течении инфекционные процесса, что наблюдается и при бактерионосительстве других патогенных микробов кишечной группы.
Диагноз
Диагноз устанавливают на основании данных эпидемиологические анамнеза (например, контакт с больными холерой, употребление необеззараженной воды из открытых водоёмов), клинические, картины и результатов лабораторных исследований.
Изменения крови, в первую очередь, связаны с обезвоживанием. При обезвоживании I степени изменения весьма умеренны: уменьшение числа эритроцитов и содержания гемоглобина при сохранении неизменного цветного показателя, РОЭ умеренно ускорена, возможны лейкоцитоз или лейкопения. При обезвоживании II степени лейкоцитоз наблюдается в 2½ раза чаще и достигает 10-103 и выше в 1 микролитров крови. При обезвоживании III—IV степени содержание гемоглобина и эритроцитов также, как правило, снижено. Лейкоцитоз наблюдается чаще и достигает 15-103—20-103 в 1 микролитров. Увеличение числа лейкоцитов происходит за счёт нейтрофилов, при относительной моноцитопении, лимфоцитопении и анэозинофилии. Характерен сдвиг формулы крови влево.
При начальных степенях обезвоживания (I и II степени) сгущение крови обычно отсутствует; напротив, у части больных наблюдается компенсаторная гемодилюция — относительная плотность и вязкость крови несколько снижены (1,0225 — 1,0217 грамм/миллилитров и 4,0 соответственно). У значительной части больных с обезвоживанием III степени относительная плотность крови, индекс гематокрита и вязкость крови также находятся на верхней границе нормы; при обезвоживании IV степени сгущение крови — наиболее характерный признак (плотность плазмы достигает 1,045—1,050 грамм/миллилитров, индекс гематокрита и вязкость крови соответственно 60,0—70,0 и 9,0—10,0). Электролитный состав крови при обезвоживании I и II степени изменяется относительно мало. У больных с обезвоживанием III степени электролитные нарушения значительны — выражены гипокалиемия и гипохлоремия. При обезвоживании IV степени, кроме снижения содержания в крови калия и хлора, отмечается значительный дефицит бикарбоната, декомпенсированный метаболический ацидоз (смотри полный свод знаний) и респираторный алкалоз (смотри полный свод знаний), гипоксия (смотри полный свод знаний) и ускорение I и II фаз свёртывания крови с повышенным фибринолизом (смотри полный свод знаний) и тромбоцитопенией (смотри полный свод знаний).
Окончательный диагноз ставят на основании результатов бактериологические исследования.
Лабораторная диагностика. Применяют бактериологические и серологический методы исследования и обнаружение специфического бактериофага.
Бактериологических метод является основным и служит для диагностики болезни и выявления возбудителя в объектах окружающей среды. Он основывается на выделении чистой культуры возбудителя (смотри полный свод знаний: Бактериологические методики) и её идентификации (смотри полный свод знаний: Идентификация микробов). Выделение культуры проводится поэтапно. Исследование предусматривает посевы фекалий, рвотных масс, желчи и другие на жидкие малопитательные среды щелочной реакции (pH 8,0—8,2), такие как 1% пептонная вода или 1% пептонная вода с теллуритом калия для накопления холерных вибрионов с последующими высевами на плотные питательные среды (смотри полный свод знаний). Такое накопление производится дважды (I и II среды накопления). Параллельно нативный материал засевается на плотные питательные среды — простые (агар Хоттингера, мясопептонный, pH 7,8—8,6) и элективные (АЦДС — агаровая цветная дифференциальная среда и другие). Посевы инкубируют при t° 37° на 1 % пептонной воде 6—8 час., на щелочном агаре — 12—14 часов, на 1% пептонной воде с теллуритом калия — 16—18 часов и на плотных элективных средах — 18—24 часа.
По мере роста со сред накопления производят высевы на плотные питательные среды, а в случае подозрения на наличие холерных вибрионов — микроскопию мазков, изучение подвижности и ориентировочную реакцию агглютинации на стекле с холерными сыворотками (смотри полный свод знаний: Агглютинация). На плотных питательных средах отбирают подозрительные колонии, с материалом из них ставят реакцию на оксидазу (смотри полный свод знаний: Оксидазные реакции), а остаток колонии отсевают на полиуглеводные среды. При подозрении на холеру с материалом из колоний ставят ориентировочную реакцию агглютинации с холерной сывороткой 01 и сыворотками Огавы и Инабы. Материал из агглютинирующихся колоний отсевают на полиуглеводные и обычные агаровые среды, из неагглютинирующихся — только на полиуглеводные. На полиуглеводных средах отбирают культуры, вызывающие характерные для вибрионов изменения. С помощью идентифицирующих тестов (смотри полный свод знаний: раздел Этиология) определяют род, вид, биовар и серотип (серовар) чистых культур, полученных на различных этапах исследования.
Для получения положительного ответа достаточно сокращённой идентификации, включающей развёрнутую реакцию агглютинации с холерной сывороткой 01 и сыворотками Огавы и Инабы, а также проверку лизиса фагом С и Эль-Тор и определение группы по Хейбергу. Исследование занимает 18—48 часов, в некоторых случаях — до 72 часов. При детальном изучении выделенной культуры, кроме установления вида, биовара и серотипа, определяют фаготип, вирулентные и патогенные свойства. Для дифференциации вирулентных и авирулентных штаммов выявляют чувствительность к холерным фагам и проверяют гемолитические свойства возбудителя.
Серологические методы исследования являются дополнительными и дают возможность выявить переболевших, а также судить о напряжённости иммунитета у вакцинированных лиц путём определения антител в сыворотке или плазме крови и в фильтрате испражнений. Для этого применяют реакцию определения агглютининов, вибриоцидных антител и антитоксинов. Кроме общепринятой постановки этих реакций, определяют вибриоцидные антитела в сыворотке крови на основе ферментации углеводов, используют метод быстрого определения агглютининов в сыворотке крови с применением фазово-контрастного микроскопа (смотри полный свод знаний: Фазово-контрастная микроскопия)), метод выявления антител в сыворотке крови с помощью реакции нейтрализации антигена (смотри полный свод знаний: Серологические исследования). Перспективен также метод энзим-меченых антител (смотри полный свод знаний: Энзим-иммунологический метод).
Из ускоренных методов лабораторной диагностики холеры наиболее широко применяют люминесцентно-серологический метод (смотри полный свод знаний: Иммунофлюоресценция) и реакцию непрямой гемагглютинации — PHГА (смотри полный свод знаний: Гемагглютинация). Используют также метод иммобилизации вибрионов холерной О-сывороткой, реакцию агглютинации с применением фазово-контрастного микроскопа, реакцию агглютинации в пептонной воде с холерной О-сывороткой, реакцию адсорбции фага (РАФ). Все эти методы являются дополнительными к основному бактериологические методу.
Косвенным методом диагностики холеры является выделение специфического бактериофага (смотри полный свод знаний: Фагодиагностика). Для обнаружения фага в жидкую питательную среду вводят исследуемый материал и молодую бульонную культуру холерного вибриона. После инкубации при t° 37° в течение 6—8 час. производят фильтрацию через мембранные фильтры № 1 или № 2 и в фильтрате определяют присутствие фага по методу Грациа (смотри полный свод знаний: Грациа метод).
Дифференциальный диагноз. В настоящее время отличить холеру от других острых кишечных инфекций довольно трудно, особенно в начале вспышки, так как она чаще протекает в лёгкой форме (холера с обезвоживанием I степени). Наибольшие трудности представляет дифференциальный диагноз с пищевыми токсикоинфекциями (смотри полный свод знаний: Токсикоинфекции пищевые) и сальмонеллезом (смотри полный свод знаний). Эти болезни в отличие от холеры нередко начинаются с сильного озноба, сопровождаются высокой температурой тела, болями в животе, тошнотой, рвотой, понос присоединяется позднее. Стул обильный, но сохраняет каловый характер. имеет резкий зловонный запах. Особенно трудна дифференциальная диагностика с редко встречающейся гастроэнтеритической формой сальмонеллёза, протекающей с резким обезвоживанием. В отдельных случаях уточнение диагноза невозможно без данных лабораторного исследования. Холеру необходимо дифференцировать с дизентерией (смотри полный свод знаний), для которой характерны боли в животе, скудный с примесью слизи и крови стул, тенезмы, ложные позывы на дефекацию, повышение температуры тела, отсутствие признаков обезвоживания и сгущения крови. Однако у больных дизентерией, вызванной шигеллами Григорьева — Шига, возможно выраженное обезвоживание, судороги. По клинические, течению напоминает холеру с обезвоживанием I — II степени ротавирусный гастроэнтерит (смотри полный свод знаний), он протекает в виде эпидемических вспышек и чаще наблюдается в осенне-зимнее время. Испражнения при ротавирусном гастроэнтерите водянистые, пенистые, характерно грубое урчание в кишечнике, общая слабость, отмечается гиперемия и зернистость слизистой оболочки глотки, иногда кровоизлияния.
Холеру следует дифференцировать с отравлениями ядовитыми грибами (смотри полный свод знаний: Грибы, т. 29, доп. материалы), органическими и неорганическими химический препаратами или ядохимикатами, при этом особое внимание следует обращать на анамнез. При отравлениях первыми клинические, признаками являются тошнота, рвота, сильные боли в животе, понос присоединяется позднее, в испражнениях нередко имеется примесь крови. Температура тела, как правило, остаётся нормальной (смотри полный свод знаний: Отравления).
Лечение
Лечение наиболее эффективно в первые часы начала болезни. Поэтому медицинский служба и, в первую очередь, инфекционные стационары, должны находиться в постоянной готовности к приёму больных холерой и иметь необходимый запас лекарственных средств.
Лечение определяется состоянием больного, прежде всего степенью обезвоживания. Больным с обезвоживанием I и II, а иногда и III степени обычно бывает достаточно введения жидкости через рот. Лучше всего больному давать пить или вводить через тонкий зонд в желудок малыми порциями жидкость Оралит, содержащую в 1 литров воды 3,5 грамм хлорида натрия, 2,5 грамм гидрокарбоната натрия, 1,5 грамм хлорида калия и 20 грамм глюкозы (сахарозы). Объем выпитой жидкости должен равняться объёму жидкости, потерянной за время болезни организмом с испражнениями, рвотными массами и мочой, что устанавливается по степени обезвоживания. При этом отмечается быстрое исчезновение симптомов обезвоживания, восстановление гемодинамики и функции почек. Если при введении жидкости в желудок лечебный эффект недостаточен, а также в случаях обезвоживания III — IV степени для возмещения уже имеющихся потерь жидкости вводят в течение 2 часов раствор квартасоли или трисоли в объёме, соответствующем потере веса тела. Квартасоль содержит в 1 литров апирогенной воды 4,75 грамм хлорида натрия, 1,5 грамм хлорида калия, 2,6 грамм ацетата натрия и 1 грамм гидрокарбоната натрия. Трисоль, или раствор 5:4:1, получивший широкое международное признание, содержит в 1 литров апирогенной воды 5 грамм хлорида натрия, 4 грамм гидрокарбоната натрия и 1 грамм хлорида калия. Растворы вводят внутривенно или внутриартериально. Перед введением их следует подогреть до t° 38—40°. Первые 2—3 литров вливают со скоростью 100— 120 миллилитров в 1 минут, затем скорость перфузии постепенно уменьшают до 30—60 миллилитров в 1 минут.
В последующем осуществляют коррекцию продолжающихся потерь жидкости и электролитов. С целью более точного учёта потерь используют весы-кровать или так называемый холерную кровать. В этот период объём и скорость вводимой жидкости зависят от частоты стула, объёма испражнений и количества рвотных масс: чем больше организм теряет жидкости, тем интенсивнее её следует вводить. Поэтому каждые 2 часа подсчитывают объём потерянной жидкости и соответственно изменяют скорость введения раствора. Например, если больной за предыдущие 2 часа потерял 2,5 литров, то вводят 2,5 литров раствора.
Введение солевого раствора продолжается до прекращения поноса и полного восстановления функции почек, что в среднем для больных со II и III степенью обезвоживания составляет 25—30 час. Больным с IV степенью обезвоживания (алгид) солевой раствор вводят чаще всего в течение 2—4 суток В среднем за это время они получают около 36 литров жидкости. Преобладание количества мочи над количеством испражнений позволяет предсказать время нормализации стула за 6—12 час. и прекратить внутривенное введение жидкости при отсутствии рвоты. Следует помнить, что через лёгкие и кожу взрослый больной в сутки теряет 1 —1,5 литров жидкости, это также необходимо учитывать при возмещении её суточных потерь.
У детей и лиц пожилого возраста форсированное введение жидкости может вызвать гипергидратацию (избыточное содержание жидкости) с возможным развитием отёка мозга и лёгких (смотри полный свод знаний: Отёк лёгких, Отёк и набухание головного мозга), поэтому внутривенные инфузии у них при первичной регидратации проводят более медленно (в течение 3—4 часов и более).
В периоде реконвалесценции назначают соли калия, чаще в виде раствора, состоящего из 100 грамм ацетата калия, 100 грамм гидрокарбоната калия и 100 грамм цитрата калия в 1 литров воды. Этот раствор больные пьют по 100 миллилитров 3 раза в день.
Больному должен быть обеспечен тщательный уход. Во время рвоты необходимо поддерживать голову больного. Заболевание холерой сопровождается значительным понижением температуры тела, поэтому необходимо принимать все меры к согреванию больного, в палатах должно быть тепло. После прекращения рвоты диета должна состоять из слизистых супов, жидких каш, простокваши, картофельного пюре, киселей; назначают витамины.
Всем больным и вибриононосителям назначают тетрациклин по 0,3— 0,5 грамм каждые 6 часов в течение 5 дней. Меньшие разовые и суточные дозы затягивают выздоровление и удлиняют сроки выделения холерных вибрионов. При непереносимости больным тетрациклина может быть применён левомицетин или фуразолидон.
Переболевших холерой выписывают из стационара после исчезновения всех клинические, симптомов и получения отрицательных результатов трёх бактериологические исследований испражнений. Бактериологических исследования проводят через 24—36 часов после окончания лечения антибиотиками в течение 3 дней подряд. Первый забор испражнений проводят после назначения реконвалесценту солевого слабительного (20—30 грамм сульфата магния). Однократно производят бактериологические исследование дуоденального содержимого.
Прогноз
Благодаря применяемым в настоящий, время методам диагностики и своевременного лечения летальные исходы при холере наблюдаются менее чем в 1% случаев, хотя до введения современных методов регидратационной терапии летальные исходы составляли до 50% и более.
Профилактика
Эпидемическое благополучие по холере может быть достигнуто осуществлением мероприятий административного, коммунального и медицинского характера. С этой целью составляется и ежегодно корректируется комплексный противоэпидемический план министерствами здравоохранения союзных и автономных республик, краевым, областным, районным и городским отделами здравоохранения совместно с ведомственными органами здравоохранения по республике, краю, области, городу и району. План утверждается советами министров союзных и автономных республик, краевыми, областными, городскими и районными исполкомами Советов народных депутатов. В плане, в частности, предусматривается: подготовка соответствующих помещений и составление схем развёртывания в них стационаров для больных холерой, провизорных стационаров, изоляторов (смотри полный свод знаний), обсерваторов (смотри полный свод знаний: Обсервационный пункт) и бактериологических лабораторий (смотри полный свод знаний); создание материально-технической базы для перечисленных учреждений; подготовка медработников по эпидемиологии, лабораторной диагностике, клинике и лечению холеры (дифференцированно для различных категорий обучаемых); расстановка имеющихся в области (республике, крае) сил для обеспечения при необходимости лечебно-профилактических и противоэпидемических мероприятий. Лечебно-профилактические и противоэпидемические мероприятия несколько различаются в зависимости от эпидемической обстановки: при угрозе распространения холеры, в очаге холеры и после ликвидации очага холеры.
Мероприятия при угрозе распространения холеры. Район (область, край) объявляется угрожаемым в том случае, если на соседней административной территории, включая сопредельные страны, или на территории несопредельного иностранного государства, с которым имеются интенсивные прямые транспортные связи, случаи заболевания холерой приняли широкое эпидемическое распространение. Комплекс мероприятий по предупреждению холеры в районах, где есть угроза заноса этого заболевания, проводится по заранее разработанным планам, которые корректируются в соответствии с конкретно сложившейся эпидемической обстановкой.
Общее руководство мероприятиями по профилактике холеры осуществляют чрезвычайные противоэпидемические комиссии (ЧПК) республики, области (края), города, района. При чрезвычайные противоэпидемические комиссии создаётся постоянно действующий оперативный орган — противоэпидемический штаб во главе с заведующим областным (краевым), городским отделом здравоохранения или главным врачом района.
На территории, где предполагается возможность заноса холеры, активно выявляются больные с острыми желудочно-кишечные заболеваниями и госпитализируются в провизорные отделения с обязательным однократным бактериологические обследованием на холеру; при необходимости проводится вакцинация населения (смотри полный свод знаний: ниже); лица, прибывающие из мест, неблагополучных по холере, без удостоверений о прохождении обсервации (смотри полный свод знаний) в очаге или с неправильно оформленным удостоверением подвергаются 5-дневной обсервации с однократным бактериологические обследованием на холеру. Запрещается продажа антибиотиков и сульфаниламидных препаратов без рецепта врача. Вода открытых водоёмов и источников централизованного водоснабжения, а также хозяйственно-бытовые сточные воды исследуются на наличие холерных вибрионов. Органами и учреждениями здравоохранения осуществляется ежедекадный анализ заболеваемости острыми кишечными инфекциями с их этиологического расшифровкой. Усиливается контроль за санитарный охраной водоисточников (смотри полный свод знаний: Санитарная охрана водоёмов) и режимом хлорирования воды (смотри полный свод знаний: Хлорирование питьевой воды); количество остаточного хлора в сети водопроводов доводится до 0,3—0,4 миллиграмм на 1 литров. В населённых пунктах, не имеющих централизованного водоснабжения, запрещается использование воды для питья и хозяйственно-бытовых целей из открытых водоёмов (рек, каналов, озёр) без предварительного обеззараживания (смотри полный свод знаний: Обеззараживание воды). Для обеспечения населения водой организуется доставка доброкачественной водопроводной воды. Полевые станы, учебные заведения, предприятия и учреждения обеспечиваются хлорированной или свежекипячёной водой. Усиливается контроль за санитарный состоянием населённых пунктов, предприятий общественного питания и пищевой промышленности. Особое внимание уделяется поддержанию должного санитарный состояния в местах массового скопления людей (рынки, транспорт, вокзалы, кемпинги, гостиницы и другие) и в общественных уборных. Проводится борьба с мухами, особенно в местах возможного их выплода. На всех шоссейных дорогах, ведущих из неблагополучных по холере районов, силами медработников организуются временные санитарно-контрольные пункты (СКП), а силами милиции — контрольно-пропускные пункты (КПП). санитарно-контрольные пункты организуются также на железнодорожных, речных, морских вокзалах и автовокзалах, а также в аэропортах (смотри полный свод знаний: Карантин, карантинизация).
На санитарно-контрольные пункты возлагаются обязанности по выявлению больных с желудочно-кишечные расстройствами; выявление лиц, следующих из неблагополучных по холере местностей, и проверка наличия у них обсервационных удостоверений. На санитарно-контрольные пункты возлагается также обеспечение транспорта дезинфекционными средствами.
Выявленных на санитарно-контрольные пункты больных с желудочно-кишечные расстройствами направляют в ближайший провизорный стационар, а на лиц, находившихся в контакте с такими больными, следующими из неблагополучных по холере районов, составляются списки, которые передаются в территориальную (по месту жительства) СЭС для осуществления наблюдения за этими лицами и обследования их на вибриононосительство.
Пассажирские поезда и суда, совершающие рейсы из неблагополучных по холере местностей, сопровождаются бригадами, состоящими из медработника и представителя милиции. В обязанности бригад, сопровождающих поезда и суда, входят: выявление больных с желудочно-кишечные расстройствами и лиц, находившихся в контакте с ними, контроль за соблюдением санитарный состояния на транспортных средствах, проведение санитарно-просветительская работы среди пассажиров. Выявленного в пути следования больного с желудочно-кишечные расстройством немедленно временно изолируют в одном из освобождённых купе (каюте), у него забирают материал для бактериологические исследования (фекалии, рвотные массы), проводят текущую дезинфекцию в местах общего пользования.
Административные и медицинские мероприятия по предупреждению заноса холеры из зарубежных стран проводятся в соответствии с действующими Международными медико-санитарными правилами (смотри полный свод знаний) и Правилами по санитарной охране территории СССР от завоза и распространения карантинных и других инфекционных заболеваний (смотри полный свод знаний: Санитарная охрана территории).
Мероприятия в очаге холеры. Очагом холеры являются отдельные домовладения, жилой участок (группа домов), район города, населённый пункт, город или группа населённых пунктов, объединённых производственными, транспортными связями, близостью расположения к месту, где обнаружены больные холерой или вибриононосители. При выявлении заболеваний (или вибриононосительства) в ряде населённых пунктов очагом холеры может являться вся административная территория района, области, края.
Противоэпидемическими и санитарно-профилактическими мероприятиями, направленными на локализацию и ликвидацию очага холеры, являются: ограничительные меры и карантин (смотри полный свод знаний: Карантин, карантинизация); выявление и госпитализация больных холерой; выявление и госпитализация больных острыми желудочно-кишечные заболеваниями; выявление и госпитализация вибриононосителей; выявление и изоляция лиц, соприкасавшихся с больными, вибриононосителями, а также бывших в контакте с объектами окружающей среды, заражённость которых установлена; эпидемиологическое обследование (смотри полный свод знаний) в каждом отдельном случае заболевания холерой; бактериологические обследование больных, вибриононосителей, лиц, соприкасавшихся с больным, а также объектов окружающей среды; лечение больных холерой и вибриононосителей; текущая и заключительная дезинфекция (смотри полный свод знаний); очистка населённых мест (смотри полный свод знаний), снабжение доброкачественной водой, санитарно-гигиенических режим на предприятиях пищевой промышленности, объектах общественного питания и торговли; санитарно-просветительная работа среди населения.
Мероприятия после ликвидации очага холеры. За лицами, перенёсшими холеру, и вибриононосителями после их санации устанавливается диспансерное наблюдение на срок, определяемый приказами МЗ СССР. О выписке лица, перенёсшего холеру, или вибриононосителя (по окончании его санации) главный врач больницы сообщает заведующему областным (городским) отделом здравоохранения по месту жительства выписываемого. Диспансерное наблюдение проводит кабинет инфекционных заболеваний (смотри полный свод знаний). Работники головных сооружений водопровода, молочной промышленности, молочных и сыроваренных заводов, ферм, сливных пунктов и тому подобное, работники по производству, переработке, хранению, заготовке, перевозке и продаже продуктов питания, напитков, работники по очистке и мойке производственного оборудования, инвентаря и тары на пищевых предприятиях, все работники предприятий общественного питания, лица, обслуживающие санатории, лечебный-проф. и детские учреждения, выписываются на работу после пятикратного ежедневного бактериологические обследования на вибриононосительство. Бактериологических обследование лиц указанных категорий перед выпиской их на работу начинается через 36 часов после прекращения лечения антибиотиками.
В процессе диспансерного наблюдения особое внимание уделяется бактериологические обследованию переболевшего. В первый месяц проводится бактериологические исследование фекалий 1 раз в 10 дней и однократно — желчи, в последующий период фекалии исследуют 1 раз в месяц. Лиц, перенёсших холеру, и санированных вибриононосителей снимают с диспансерного наблюдения после отрицательного бактериологического исследования фекалий на холеру. Снятие с диспансерного учёта осуществляет комиссия в составе гл. врача поликлиники, инфекциониста, участкового врача и районного эпидемиолога.
В течение года после ликвидации вспышки холеры проводится активное выявление больных с острыми желудочно-кишечные расстройствами на всех этапах оказания населению медпомощи, а также путём проведения подворных обходов 1 раз в 5—7 дней. Выявленные больные немедленно госпитализируются независимо от тяжести и клинические, проявлений заболевания. Все госпитализированные больные подвергаются трёхкратному (3 дня подряд) обследованию на вибриононосительство, проводится определение титров вибриоцидных антител в парных сыворотках крови. Лечение антибиотиками и сульфаниламидными препаратами этих больных можно начинать после установления диагноза заболевания.
Не реже одного раза в 10 дней с учётом эпидемической обстановки и санитарно-гигиенических состояния населённого пункта проводятся бактериологические исследования воды из источников питьевого водоснабжения, открытых водоёмов, хозяйственно-бытовых сточных вод на наличие холерных вибрионов. Количество остаточного хлора в разводящей водопроводной сети систематически поддерживается на уровне 0,3—0,4 миллиграмм/литров.
Ведётся постоянный строгий контроль за соблюдением санитарно-гигиенических режима на предприятиях общественного питания, пищевой промышленности и торговли продовольственными товарами. Осуществляется строгий постоянный контроль за своевременной и качественной очисткой населённых пунктов, за правильным содержанием свалок. Проводится регулярная борьба с мухами. Систематически ведётся санитарный-просвет. работа (лекции, беседы, выступления в местной печати, по радио, телевидению, издание памяток, листовок и тому подобное) по профилактике холеры и других желудочно-кишечные инфекционных заболеваний. Проводится вакцинация (ревакцинация) против холеры всего населения данной территории.
Все перечисленные мероприятия осуществляются в течение 1 года после ликвидации вспышки холеры до окончания следующего эпидемического сезона при условии, если на протяжении этого года не выявляются новые случаи заболеваний или вибриононосители.
Специфическая профилактика. Вопрос о профилактической иммунизации (смотри полный свод знаний) различных контингентов и групп населения решается в каждом конкретном случае в зависимости от эпидемической ситуации.
Профилактическая иммунизация корпускулярными вакцинами (смотри полный свод знаний: Вакцины) предотвращает клинически выраженные заболевания холерой примерно у 40—50% привитых людей в среднем на протяжении 5— 6 месяцев При этом указанные степень и продолжительность эффекта профилактической иммунизации наблюдаются лишь после двукратного подкожного введения вакцины с 7 — 10-дневным интервалом; после однократного подкожного введения вакцины напряжённость и длительность формирующегося иммунитета значительно менее выражены.
Комитет ВОЗ по международному эпидемиологическому надзору за инфекционными болезнями в декабре 1970 год констатировал, что в настоящий, время вакцинация не является эффективным методом предотвращения распространения холеры, это подтверждается тем, что в группе вакцинированных пациентов степень заболеваемости снизилась примерно на 50% но сравнению с невакцинированными, однако действие вакцины продолжалось самое большее 6 месяцев Более того, было установлено, что в обычных условиях (т. е. не в рамках специальных опытов) вакцинация не даёт и этой степени снижения заболеваемости холерой для населения страны в целом.
При решении вопроса о целесообразности проведения массовых противохолерных прививок при возникшей эпидемии холеры необходимо учитывать наличие сил и средств для госпитализации всех больных, изоляции находившихся с ними в контакте, активного выявления и госпитализации всех лиц, страдающих расстройством функции кишечника, а также изоляции лиц, находившихся с ними в контакте, лабораторного обследования всех очагов, то есть для проведения мероприятий, которые в кратчайшие сроки должны обеспечить локализацию и ликвидацию возникшего очага.
Проведение в сжатые сроки прививок большому числу людей (с учётом подкожного введения холерной вакцины) потребует огромного количества медперсонала. При этом следует иметь в виду, что послепрививочный иммунитет у части привитых наступает не ранее 20-го дня от начала иммунизации; за это время эпидемический очаг может быть ликвидирован с помощью других противохолерных мер.
На основании изложенных данных в нашей стране было признано нецелесообразным использование вакцинопрофилактики холеры как меры, способной локализовать и ликвидировать в сжатые сроки возникающие вспышки холеры. Опыт Советского Союза по ликвидации вспышки холеры без массовой вакцинации на основе эпидемиологически обоснованных мер был одобрен Комитетом экспертов ВОЗ (1970), который отметил, что этот опыт должен послужить примером для других стран, сталкивающихся с идентичными проблемами.
Массовая противохолерная иммунизация населения вполне оправдана лишь в случаях предвидения возможной эпидемии холеры или на территориях, граничащих с неблагополучными по холере районами и странами, где противоэпидемические мероприятия проводятся недостаточно активно. Она более необходима в населённых пунктах с неудовлетворительными санитарно-коммунальными условиями, где отмечается повышенная заболеваемость кишечными инфекциями, что указывает на возможность развития в них эпидемии холеры. В населённых пунктах с хорошими санитарно-коммунальными условиями, обеспеченных доброкачественной питьевой водой и эффективными очистными сооружениями канализационной системы, вряд ли целесообразно вводить систему иммунопрофилактики холеры.
При возникновении показаний к проведению иммунопрофилактики в первую очередь делают прививки работникам сети общественного питания, лицам, занятым в производстве, хранении, транспортировке и реализации продуктов питания, персоналу головных сооружений водопровода и другие
Наряду с обычной корпускулярной вакциной в последние годы в СССР разработана новая вакцина — холероген-анатоксин. Всестороннее изучение этой вакцины показало, что она имеет иммуногенное преимущество перед корпускулярной вакциной и слабовыраженную реактогенность, однако эпидемиологические эффективность вакцины пока неизвестна, т. к она может быть установлена только при контролируемом испытании, осуществляемом в условиях распространения холеры на определённой территории. Холероген-анатоксин вводят подкожно ежегодно однократно, при ревакцинации (по эпидемическим показаниям) — не ранее чем через 3 месяцев после первичной аппликации. Для взрослых (18 лет и старше) доза препарата для первичной вакцинации и ревакцинации составляет 0,5 миллилитров, для детей в возрасте 15—17 лет — 0,3 и 0,5 миллилитров, в возрасте 11—14 лет — 0,2 и 0,4 миллилитров, в возрасте 7 —10 лет— 0,1 и 0,2 миллилитров.
Учитывая данные эпидемиологические обследования, информацию об эпидемической ситуации в нашей стране и за рубежом, МЗ СССР решает вопрос о необходимости проведения профилактических прививок против холеры, определяет контингенты населения, подлежащие иммунизации.
|
Авцын А.П.; Бургасов П.H.; Ведьмина Е.А.; Покровский В.И.; Шахламов В.А. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Холемия |
⇓ Полный свод знаний. Том первый А. ⇓ |
Холестаз ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие
документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |