Сап |
||
 |
 |
Оглавление
|
СапСап (malleus) — инфекционная болезнь из группы зоонозов, характеризующаяся септикопиемией, лихорадкой, интоксикацией, поражением кожи, слизистых оболочек и внутренних органов. Различают острую и хроническую формы. История. Сап был известен, видимо, ещё Гиппократу и Аристотелю. Вегеций Ренат (Vegetius Renatus) дал ему латынь наименование — malleus. Виборг (Е. N. Viborg, 1797) считал, что зараза передаётся с гноем из сапных поражений и рекомендовал выздоравливающих лошадей вводить в общие конюшни не раньше чем через 6 месяцев после исчезновения клинические, признаков болезни. Окончательно заразительность Сап была установлена Ф. Леффлером и Шютцем (J. W. Schiitz). выделившими в 1882 год возбудителя болезни в чистой культуре. Несомненный случай заражения человека от лошади описал Оскандес (Oskandes) в 1783 год В 1883 год Н. П. Васильев выявил тождественность возбудителя Сап животных и людей. Русские ветеринарный врачи X. И. Гельман и О. И. Кальнинг в 1891 год независимо друг от друга создали упрощённый метод диагностики Сап с помощью маллеиновой пробы. В 1896 год Мак-Фейдьен (Mak-Fadyen) применил с целью диагностики Сап реакцию агглютинации (смотри полный свод знаний), а в 1907 год Шютц и Шуберт (Schubert) — реакцию связывания комплемента (смотри полный свод знаний). Статистика и географическое распространение. Сап лошадей издавна был распространён повсеместно, кроме Австралии. В результате рациональных мер, которые широко проводятся с конца 19 век, Сап среди лошадей к 1934 год был ликвидирован во многих странах Европы. Среди людей Сап имел ограниченное распространение во всех странах мира. В настоящее время Сап лошадей регистрируется в Турции, Иране, Афганистане, КНР, МНР. В дореволюционной России от Сап ежегодно погибали тысячи лошадей; число заболеваний людей ежегодно составляло 150—200 случаев. Уже в годы первых пятилеток в результате широких ветеринарно-санитарных мероприятий Сап в Советском Союзе был искоренен. Однако в период Великой Отечественной войны Сап был занесён на нашу территорию фашистскими войсками. Большие усилия потребовались для ликвидации этой болезни. Этиология. Возбудители сапа Pseudomonas mallei (Zopf 1885) Redfearnetal. 1966 — палочки длиной 1 — 5 микрометров и шириной 0,5—0,8 микрометров. Они склонны к полиморфизму, грамотрицательны, окрашиваются всеми анилиновыми красителями, неподвижны, спор н капсул не образуют; строгие аэробы (смотри полный свод знаний), каталазо и оксидазоположительные, накапливают поли-β-оксибутират в качестве внутриклеточного резерва углерода, обладают аргининдигидролазой, разжижают желатину и поли-β-оксибутират за счёт внеклеточных гидролаз, не требуют органического источника азота. Растут при t° 20—45°; оптимальная температура роста 37°. Культивируются на обычных питательных средах с pH 6,8 и добавлением 4—5% глицерина. Возбудитель Сап малоустойчив в окружающей среде. При воздействии прямого солнечного света на чистые культуры микроб теряет жизнеспособность через 24 часа, но в выделениях больных животных может выживать до нескольких недель. Во влажной среде и воде сохраняется до месяца и более. При t° 55° гибнет в течение 10 минут, при кипячении — моментально; устойчив к воздействию низких температур. В лиофильно-высушенном состоянии сохраняет вирулентность продолжительное время. Чувствителен к дезинфицирующим средствам в обычных концентрациях, in vitro — к тетрациклинам и аминогликозидам. Эпидемиология. Источником инфекции для человека обычно являются больные Сап лошади, реже — другие однокопытные животные, например, мулы, ослы. Признается восприимчивость к Сап хищников, верблюдов, а также лабораторный животных (морские свинки и другие). Животные обычно заражаются через корм и воду, загрязнённые гнойными выделениями больных животных. До вскрытия сапных узлов больное животное незаразно, так как с калом, мочой, молоком и другими экскретами возбудитель не выделяется. Заражение человека происходит при попадании на повреждённую кожу или слизистые оболочки гноя от больного животного; заражение через пищу и воду, а также аэрогенным путём наблюдается редко. В литературе описаны отдельные случаи заражения человека от человека. Из-за сложности механизма передачи возбудителей Сап среди людей болезнь никогда не принимает характера эпидемии, возникает спорадически, как правило, в связи с уходом за больными животными, то есть носит профессиональный характер. |
Чаще болеют конюхи, ветеринарный работники, кузнецы и другие; обычно заболевание отмечается в холодное время года (период стойлового содержания животных).
Патогенез. У человека патогенез болезни изучен недостаточно. В месте первичной локализации возбудителя возникает специфическое воспаление и образуются узелки (сапные гранулемы), подвергающиеся гнойному распаду. Отсюда возбудитель нередко проникает в кровь, разносится по организму и вызывает вторичные поражения в виде мелких множественных абсцессов в различных органах (лёгких, печени, селезёнке и другие).
Патологическая анатомия. При острой форме болезни на месте внедрения возбудителя (на коже лица у ноздрей, на слизистой оболочке верхних отделов желудочно-кишечные тракта и дыхательных путей) обнаруживается рожистоподобная инфильтрация, видны милиарные и более крупные красноватые узелки и пустулы (желтовато-серого цвета с ободком гиперемии и гнойным содержимым); затем на их месте образуются язвы. При поражении лёгких, на фоне резкой гиперемии возникают многочисленные милиарные и более крупные очаги красновато-серого цвета, превращающиеся в абсцессы. Абсцессы обнаруживают также в скелетных мышцах (чаще икроножных), миокарде, почках, придатках яичника, костном мозге.
Специфичная сапная гранулема (смотри полный свод знаний) вначале построена из располагающихся по её периферии гистиоцитов, имеющих вид эпителиоидных клеток. Затем в центре гранулемы появляются лейкоциты, и вскоре начинается распад клеток; при этом обломки ядер интенсивно окрашиваются гематоксилином. Постепенно количество распадающихся клеток и лейкоцитов увеличивается, и возникает пустула. Слившиеся пустулы образуют абсцесс (смотри полный свод знаний).
В печени при острой форме болезни выявляются гранулемы с некрозом в центре; селезёнка имеет септический вид (смотри полный свод знаний: Сепсис).
При хронической форме на фоне прогрессирующей септикопиемии в коже и подкожной клетчатке отмечаются янтарно-жёлтые узелки, пустулы, язвы и рубцы на месте бывших язв. В скелетных мышцах выявляются абсцессы; в слизистой оболочке верхних дыхательных путей — узелки, частью распадающиеся, свежие язвы и рубцы звездчатого вида на месте бывших язв. В лёгких и селезёнке, реже в печени, почках, яичках, костном мозге, суставах, лимфатических, узлах обнаруживаются сапные узелки и абсцессы. Центр старых очагов состоит из сухой крошковатой массы, окружённой соединительнотканной капсулой. В плевральных полостях выявляется серозный, реже гнойный, экссудат, иногда очаговая и лобарная пневмония с переходом в абсцедирование. Редко имеют место язвы кишечника, гнойный менингит (смотри полный свод знаний), абсцессы мозга.
Иммунитет. Восприимчивость людей к Сап высокая. Иммунитет к Сап изучен недостаточно, о его развитии в процессе болезни свидетельствует самопроизвольное выздоровление человека при хронический форме болезни. Иммунитет, видимо, мало напряжён и отличается кратковрехменностью, так как имеются отдельные сообщения о повторных заболеваниях.
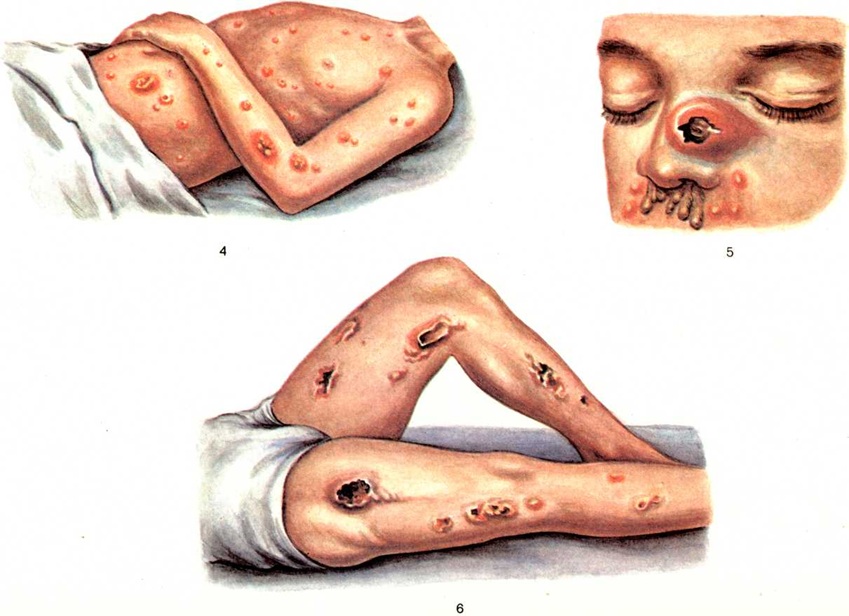
Клиническая картина. Инкубационный период болезни 1—5 суток, реже 2—3 недель При острой форме болезни вначале повышается температура, часто наблюдается озноб, возникают боли в мышцах и суставах, головная боль. Температура обычно 38,5—39,5°. В области входных ворот возбудителя инфекции вначале образуется папула красновато-багрового цвета, окружённая зоной гиперемии кожи. Вскоре папула превращается в пустулу, наполненную кровянистым содержимым, которая через 1—3 дня лопается и на её месте образуется язва с подрытыми краями. Возможен регионарный лимфаденит (смотри полный свод знаний). На 5—7-й день болезни возможно кратковременное снижение температуры, после которого вследствие септического процесса инфекция генерализуется и возбудитель Сап заносится током крови в мышцы, кожу, лёгкие, а также вызывает поражения слизистой оболочки носа и рта. На коже больного появляются множественные папулы, быстро превращающиеся в пустулы, наполненные кровянистой жидкостью (цветной рисунок 4). Часть этих пустул в дальнейшем изъязвляется (цветной рисунок 6). Пустулёзными высыпаниями преимущественно поражается кожа лица, а нередко и слизистая оболочка рта. В результате образования на слизистой оболочке носа папул с последующим их превращением в пустулы и язвы у больных наблюдаются слизисто-гнойные зеленоватого цвета выделения из носа (цветной рисунок 5), сменяющиеся затем у части больных сукровичными. Пустулёзно-язвенные поражения могут распространяться на слизистую оболочку рта, а иногда и на конъюнктиву глаза. Нередко в мышцах образуются абсцессы, причём поражаются преимущественно икроножные мышцы. Места образования абсцессов болезненны. Состояние больного прогрессивно ухудшается, настроение подавленное. В лёгких образуются множественные узелки (сапные гранулемы), нередко сливающиеся между собой; пневмония может принимать сливной характер, в процесс вовлекается плевра, что сопровождается болями в грудной клетке, кашлем и отделением слизистой мокроты с примесью крови. Перкуторные и аускультативные данные обычно довольно скудные.
В терминальном периоде болезни присоединяются септические поносы, гнойные артриты, существенно нарушается деятельность сердечнососудистой системы (расширение границ сердца, глухость тонов, артериальная гипотония). Образовавшиеся в мышцах абсцессы могут самопроизвольно вскрываться с образованием свищей. Как правило, у больных увеличена селезёнка, реже печень.
При хронической форме болезни все симптомы развиваются постепенно; периоды обострений сменяются ремиссиями, продолжительность которых может колебаться в широких пределах. Наиболее характерным для хронической формы является образование на коже множественных пустул, которые склонны к изъязвлению, а также наличие «холодных» абсцессов в мышцах, что связано с развитием септикопиемии. В связи с абсцессами и язвами возникают лимфадениты и лимфангииты. Язвы на коже имеют дно багрового цвета; нередко, особенно на лице, они могут сливаться, плохо гранулируют и после заживления оставляют рубцы, вызывающие серьёзные косметические дефекты. При самопроизвольном вскрытии мышечных абсцессов образуются долго не заживающие свищи, через которые выделяется гной. Хроническая форма часто сопровождается развитием плевропневмонии, а также множественных мелких абсцессов в ткани лёгких. Как правило, на слизистой оболочке носа пустулёзные высыпания изъязвляются и дают слизисто-сукровичные и кровянистые выделения. Возможны осложнения, вызванные присоединившейся гноеродной инфекцией (смотри полный свод знаний: Гнойная инфекция). Общая продолжительность болезни может быть от нескольких месяцев до 3 лет.
Диагноз основывается на эпидемиологические анамнезе (особенно важно учитывать контакты заболевшего с лошадьми), клинические, картине, результатах аллергической пробы и данных лабораторный исследований.
Аллергическая проба с маллеином — ведущая в диагностике сапа у животных (смотри полный свод знаний: раздел профилактика). Маллеин, представляющий собой специально обработанный фильтрат бульонной культуры возбудителя сапа в разведении 1 : 10, при накожном применении по типу скарификационной пробы Пирке может быть использован и для диагностики Сап у человека. При положительной пробе через 24—48 часов наблюдается местная реакция. Проба становится положительной с 10— 15-го дня от начала болезни. Серологические реакции и малеиновая проба специфичны, но не позволяют дифференцировать сап и мелиоидоз.
Лабораторная диагностика включает бактериологическое (выделение культуры возбудителя, её идентификацию) и серологическое исследования.
На бактериологические исследование направляют кровь, мокроту, отделяемое из носа, содержимое абсцессов, которые можно консервировать в 30% глицерине и хранить при t° -4° в течение 10—15 суток Исследуемый материал (кроме крови) предварительно в течение 3 часов обрабатывают пенициллином (1000 ЕД/миллилитров) в мясопептонном бульоне и высевают на мясопептонный агар (pH 6,8) с 5% глицерина и одним из красителей (фуксин основной 1 : 100 000, кристаллвиолет 1 : 200 000); кровь высевают на агар без красителей. Затем исследуемым материалом заражают золотистых хомячков. У павших или забитых на 10-е сутки выживших животных исследуют кровь, печень, селезёнку и нозологическим путём посева на плотные питательные среды, на которых через 2—3 дня вырастают слабовыпуклые сероватые полупрозрачные колонии диаметром 1—2 миллиметров. В мазках из колоний, выросших при посеве исследуемого материала, в мазках крови и отпечатках внутренних органов заражённых хомячков, окрашенных по Гимзе — Романовскому, выявляются неравномерно окрашенные палочки — возбудители Сап Специфичность выделенных культур определяют по ориентировочной и развёрнутой реакциям агглютинации, морфологическим и культуральным свойствам. Для ориентировочной экспресс-идентификации применяют прямой метод люминесцентной микроскопии (смотри полный свод знаний). При этом возбудитель Сап дифференцируют с возбудителем мелиоидоза (смотри полный свод знаний): возбудитель Сап неподвижен, не вирулентен для белых мышей и чувствителен к тетрациклинам и аминогликозидам. Наличие у обоих видов микроорганизмов поверхностных родственных антигенов не позволяет проводить их серологическую дифференциацию.
Для серологической диагностики Сап применяют реакции агглютинации (смотри полный свод знаний), непрямой гемагглютинации (смотри полный свод знаний) и реакцию связывания комплемента (смотри полный свод знаний). Реакция агглютинации считается положительной при титре антител в сыворотках крови выше 1 : 1000. Реакция непрямой гемагглютинации широкого распространения в практике не получила, хотя показана её достаточная чувствительность и специфичность. РСК является основной, ставится со стандартным антигеном, титры её 1 : 20 и выше считаются диагностическими.
Дифференциальный диагноз проводят с фурункулёзом (смотри полный свод знаний: Фурункул), пиодермией (смотри полный свод знаний), септикопиемией (смотри полный свод знаний: Сепсис), мелиоидозом (смотри полный свод знаний), а при поражении лёгких — с пневмонией, абсцессами лёгких (смотри полный свод знаний) и туберкулёзом лёгких (смотри полный свод знаний: Туберкулёз органов дыхания). Иногда возникает необходимость в проведении дифференциального диагноза с лёгочными формами чумы (смотри полный свод знаний) и сибирской язвы (смотри полный свод знаний).
Лечение. Возбудитель Сап чувствителен к некоторым антибиотикам и сульфаниламидам. Проводят также дезинтоксикационную (внутривенно гемодез, реополиглюкин и другие) и симптоматическую (сердечно-сосудистые средства, болеутоляющие и другие) терапию, оперативное лечение (вскрытие абсцессов), витаминотерапию, переливание крови. При возникновении осложнений показаны антибиотики с учётом антибиотикограммы чувствительности возбудителя.
Прогноз серьёзный.
Профилактика обеспечивается проведением комплекса ветеринарно-санитарных и санитарно-противоэпидемических мероприятий. К ветеринарно-санитарным мероприятиям относится периодическая проверка на Сап всего конского поголовья в местах, неблагополучных по этой инфекции; клинические, осмотр лошадей и двукратная постановка им аллергической пробы с маллеином (так называемый маллеинизация); ввод в хозяйство вновь приобретённых лошадей из местности, неблагополучной по Сап, только после содержания на карантине в течение месяца, клинические, обследование их с постановкой маллеиновой пробы до и после карантина. В зависимости от способа введения животным маллеина различают глазную, подкожную и внутрикожную малеиновую пробы. Чаще применяют глазную пробу (офтальмомаллеинизацию), при которой во внутренний угол конъюнктивального мешка вводят 3—4 капли маллеина. При положительной реакции через 2—4 часа после введения препарата развивается гнойный конъюнктивит.
При выявлении больной Сап лошади проводят клинические, осмотр всего поголовья лошадей данного хозяйства и двукратную офтальмомаллеинизацию. Хозяйство (отдельная его бригада) объявляется неблагополучным по Сап, оно ставится на карантин. Лошадей при этом делят на 4 группы: с выраженными клинические, проявлениями; с неясной клинические, картиной и положительной глазной пробой; без клинические, проявлений Сап, но с положительной аллергической пробой; с отрицательным результатом обследования. Лошадей, отнесённых к первой группе, уничтожают. Лошадям второй и третьей групп ставят РСК; при положительной реакции животных уничтожают, при отрицательной — ставится трёхкратная проба с маллеином, лошадей таврируют буквой «М» (на шее) и переводят в пункты концентрации маллеинреагирующих лошадей, а при отсутствии такого пункта уничтожают с разрешения министерства сельского хозяйства республики, областного (краевого) управления сельского хозяйства. Лошадей четвертой группы обследуют с постановкой маллеиновой пробы каждые 15 дней и каждые 3—5 дней проводят их ветеринарный осмотр вплоть до объявления хозяйства благополучным.
В неблагополучном по Сап хозяйстве регулярно проводят чистку: навоз, подстилку и остатки корма из мест содержания больных лошадей сжигают. Помещения для скота дезинфицируют горячим 3% раствором каустической соды или зольного щёлока с последующей побелкой известковым молоком; предметы ухода за лошадью — 3% раствором креолина или карболовой кислоты. Сбрую, упряжь обтирают мыльно-карболовым раствором, споласкивают водой, обсушивают и смазывают дёгтем или жиром. Малоценные предметы сжигают.
Хозяйство объявляется благополучным по Сап через 45 дней после выявления последней больной лошади при условии проведения всех ветеринарно-санитарных мероприятий и при отрицательных результатах пробы с маллеином, четырежды поставленной всему конскому поголовью.
Санитарно противоэпидемические мероприятия включают обучение лиц, ухаживающих за животными, подозрительными на Сап, мерам личной профилактики. Во время работы запрещается принимать пищу и курить. При попадании на открытые части содержимого язв и других выделений их тщательно обтирают 1% раствором хлорамина и обмывают тёплой водой с мылом. Руки после работы и перед приёмом пищи моют с мылом. Перед уходом домой спецодежду снимают. Обувь после работы обрабатывают 1% активированным раствором хлорной извести.
Больного Сап человека госпитализируют в изолированную палату (смотри полный свод знаний: Изоляция инфекционных больных). Персонал, выделенный для ухода, должен работать в перчатках, предохранительном костюме, соблюдать строгий гигиенические режим. Проводится текущая (у постели больного), а после выписки заключительная дезинфекция (смотри полный свод знаний), включающая обработку матрацев, нательного и постельного белья, полотенец, носовых платков, перевязочного материала, палатного инвентаря. Больного выписывают только после исчезновения всех клинические, проявлений болезни. Реконвалесцент остаётся под медицинский наблюдением в течение нескольких лет. Каждый случай Сап сопровождается эпидемиологические обследованием очага. Лица, общавшиеся с больным, остаются под медицинский наблюдением в течение 15 дней.
Специфическая профилактика не разработана.
|
Бунин К.В.; Ряпис Л.А.; Тер-Карапетян А.З.; Чалисов И.А. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Санфилиппо болезнь |
⇓ Полный свод знаний. Том первый А. ⇓ |
Саркоидоз ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |