Трихомоноз |
||
 |
 |
Оглавление
|
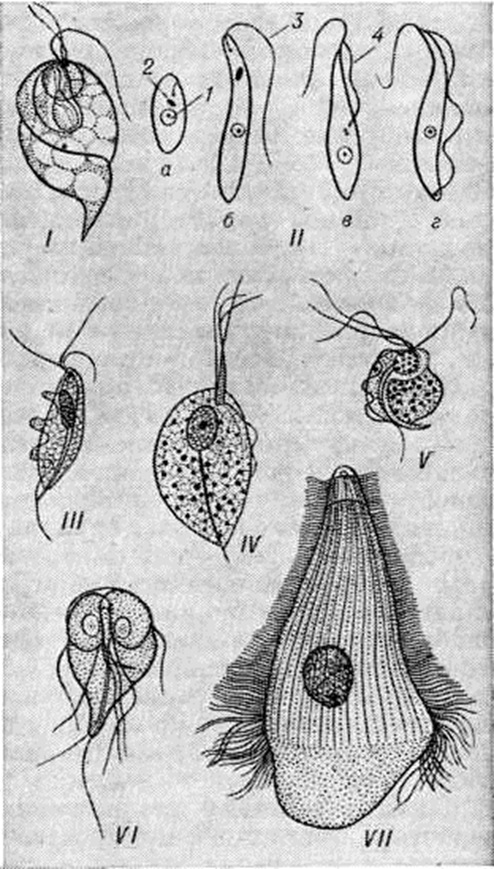
ТрихомонозТрихомоноз (trichomoniasis; синонимы трихомониаз) — воспалительное заболевание мочеполовых органов человека, вызываемое влагалищными трихомонадами. Возбудитель открыт в 1836 год Донне (A. Donne) при исследовании влагалищного содержимого. Донне считал трихомонады безвредными обитателями половых органов. И. П. Лазаревич (1870) впервые установил патогенетическую связь трихомонады с воспалением слизистой оболочки влагалища и шейки матки, а также обратил внимание на то, что трихомонадная инфекция мочеполовых органов, помимо местных воспалительных изменений в тканях, может оказывать влияние на общее состояние организма. В 1926 год Интернациональная комиссия по зоологической номенклатуре утвердила название Trichomonas vaginalis, предложенное в 1838 год Эренбергом (С. G. Ehrenberg). Чапек (А. Сарек, 1927) описал трихомонадный уретрит у мужчин; он впервые указал на половой путь передачи заболевания и необходимость лечения обоих супругов. В настоящий, время Трихомоноз квалифицируется как заболевание, передающееся половым путем, наряду с гонореей и сифилисом, поэтому в СССР больные Трихомоноз находятся под диспансерным наблюдением, по отношению к ним применяются такие же меры профилактики, как при гонорее. Однако он не включен в перечень вен. болезней, предусмотренных Международной классификацией болезней, травм и причин смерти IX пересмотра, поэтому в юридическом смысле не является венерическим заболеванием. Трихомоноз часто сочетается с гонореей (смотри полный свод знаний) или кандидозом (смотри полный свод знаний). Этиология. Трихомонады относятся к типу простейших, классу жгутиковых (смотри полный свод знаний), паразитирующих у человека и у некоторых животных (обезьян, коров, лошадей, кошек и другие). Размножаются путём деления, обладают большой подвижностью благодаря наличию четырех жгутиков и ундулирующей мембраны. Оптимальные условия развития трихомонады: pH среды 5,9—6,5, f 35—37°. Она быстро погибает при температуре свыше 40°, высушивании, в гипо и гипертонических, а также в дезинфицирующих растворах. У человека обнаружено несколько разновидностей трихомонад (влагалищная, ротовая и кишечная), однако заболевание вызывается только влагалищной трихомонадой. Влагалищная трихомонада — наиболее крупная (длина её обычно составляет 7—30 микрометров), овоидной формы, на более широкой её части имеется 4 жгутика (смотри рисунок). В передней части трихомонады располагаются ядро с ядрышком и блефаробласт, состоящий из 4 гранул. Через тело трихомонады проходит аксостиль, выходящий наружу в виде острия. При электронно-микроскопическом исследовании обнаружены также парабазальный аппарат, лизосомы, рибосомы, пищеварительные вакуоли. Питание трихомонад происходит путём эндосмоса, поглощения клеток, в том числе микроорганизмов, отдельные из которых, в частности гонококки, могут сохранять жизнеспособность внутри трихомонад и проявлять свое патогенное действие после гибели последних. Этим объясняются рецидивы гонореи, возникающие иногда после антибактериальной терапии Трихомоноз у больных со смешанной трихомонадно-гонорейной инфекцией. Эпидемиология, патогенез, патологическая анатомия. Источником инфекции являются больные Трихомоноз Заражение происходит, как правило, при половом контакте. Возникновению Трихомоноз у женщин способствуют гиповитаминоз, снижение сопротивляемости организма в результате общих заболеваний, нейроэндокринные нарушения, в частности гипофункция яичников, механическая и химическая травма влагалища, понижение кислотности влагалищной среды и бактериальное загрязнение влагалища. Для мужчин характерно трихомонадоносительство. При этом внешне здоровые мужчины являются наиболее частыми переносчиками трихомонад и распространителями инфекции. Внеполовое заражение Трихомоноз встречается крайне редко. Основным местом паразитирования трихомонад у женщин является влагалище, однако они могут внедряться и в мочеиспускательный канал, мочевой пузырь, полость матки. Иногда их обнаруживают в маточных трубах (в пиосальпинксе), в кистах яичников, гнойном экссудате при пельвиоперитоните. Описаны эндометриты трихомонадной этиологии. У мужчин основным местом поражения при Трихомоноз является мочеиспускательный канал. Другие отделы мочеполовой системы обычно инфицируются вторично. Влагалищные трихомонады, попадая в мочеполовые пути мужчины, размножаются и распространяются по слизистой оболочке уретры, проникая в луковично-уретральные железы и вызывая в них воспаление. |
При хронический течении заболевания инфекция распространяется на мочевой пузырь, почечные лоханки. Некоторые исследователи указывают на относительно частое поражение предстательной железы. Экспериментально доказана возможность распространения инфекции по лимфатических, путям. Трихомонады являются паразитами полостей, однако обнаружение в ряде случаев эрозивно-язвенных процессов в области наружных гениталий с обширными инфильтративными изменениями в подслизистом слое говорит о том, что они могут быть и тканевыми паразитами. Выделяемая трихомонадами гиалуронидаза способствует разрыхлению тканей и проникновению в межклеточные пространства токсических продуктов обмена, образующихся в результате жизнедеятельности трихомонад и сопутствующей микрофлоры.
В инфицированной слизистой оболочке мочеполовых органов развивается гиперемия, набухание и отёк, местами — мелкие кровоизлияния, десквамация эпителия и мелкоочаговые изъязвления. Усиливается выпот лимфоидных элементов. Во влагалище воспалительные изменения могут распространяться н на поверхностные слои мышечной оболочки. В очагах поражения наблюдается разрастание грануляционной ткани и в дальнейшем образование остроконечных кондилом.
Иммунитет при Трихомоноз отсутствует, возможно повторное заболевание. Тем не менее в организме развиваются некоторые иммунологический сдвиги (в сыворотке крови обнаруживаются специфические агглютинины, при введении трихомонадного антигена отмечается положительная внутрикожная проба и положительная РСК).
Клиническая картина. Принято различать свежее заболевание Трихомоноз с острым, подострым и торпидным течением, хроническое (длительность заболевания 2 месяцев и более) и бессимптомное (трихомонадоносительство). Течение заболевания и особенности клинические, картины зависят от вирулентности возбудителя реактивности организма, сопутствующей патологии (хронический алкоголизм, тяжёлые инфекционные болезни и другие). Инкубационный период, как правило, от 5 до 15 дней.
Трихомоноз у женщин. Для Трихомоноз у женщин характерно многоочаговое поражение мочеполовых органов. Чаще всего поражается влагалище, могут поражаться также мочеиспускательный канал, парауретральные протоки, железы преддверия влагалища, мочевой пузырь. В клинические, картине в большинстве случаев преобладают признаки вульвовагинита (смотри полный свод знаний) и кольпита (смотри полный свод знаний) — зуд, чувство жжения во влагалище, в области наружных половых органов и промежности, появление из влагалища пенистых гноевидных выделений жёлтого цвета, усиливающих зуд и жжение. Больные жалуются на боли при половых сношениях и неприятные ощущения внизу живота. При поражении мочеиспускательного канала и мочевого пузыря возможно учащенное болезненное мочеиспускание (смотри полный свод знаний: Мочевой пузырь, заболевания). Эндометрит трихомонадной этиологии проявляется длительными маточными кровотечениями. У больных Трихомоноз наблюдается повышенная раздражительность, снижение работоспособности, ухудшение сна. При осмотре выявляют гиперемию, отёчность и мелкие изъязвления слизистой оболочки влагалища, его преддверия и признаки эндоцервицита (смотри полный свод знаний: Цервицит), при хроническом течении трихомоноза — остроконечные кондиломы (смотри полный свод знаний: Бородавка). Степень выраженности симптомов Трихомоноз зависит от состояния организма, возраста, сопутствующей инфекции (в первую очередь, гонореи и кандидоза). Чаще заболевание принимает хронический течение с периодами ремиссий и обострений. Для хронический Трихомоноз характерна стертая клинические, картина. Упорное течение Трихомоноз наблюдается при сочетании его с гонореей и кандидозом. Этому нередко способствует лечение, направленное только против Трихомоноз
Трихомоноз у мужчин протекает в виде уретрита, баланопостита, парауретрита, везикулита, куперита, простатита, эпидидимита, орхита. Гисто л. изменения в тканях и клинические, картина при Трихомоноз в основном мало чем отличаются от воспалительных заболеваний этих органов иной этиологии. Уретрит — самая частая клинические, форма Трихомоноз у мужчин. Свежий трихомонадный уретрит клинически проявляется так же, как уретрит (смотри полный свод знаний) другой этиологии. Характерным для уретрита трихомонадной природы является торпидность течения и скудность симптоматики, трудность обнаружения возбудителя в отделяемом или соскобе из мочеиспускательного канала, поэтому чаще Трихомоноз остаётся не замеченным больным, что становится причиной частого реинфицирования женщин — партнеров по половой жизни. Острому течению процесса способствуют половые излишества, повреждения кожи и слизистой оболочки мочеполовых органов, непривычная физическая нагрузка и другие Острое течение заболевания более типично для смешанной гонорейно-трихомонадной инфекции.
При остром трихомонадном уретрите обильные пенистые выделения через 1—2 недель самопроизвольно уменьшаются, и заболевание становится малосимптомным. В 95,3% случаев болезнь принимает хронический течение с периодическими обострениями. При неадекватном лечении заболевание может продолжаться много лет. Трихомонадный уретрит часто сопровождается трихомонадным парауретритом, который может стать причиной упорного течения трихомонадного процесса и инфицирования полового партнера, так как несмотря на лечение простейшие могут длительное время сохраняться в протоках парауретральных желёз (смотри полный свод знаний). Воспалительные явления при этом наиболее выражены в острой стадии болезни.
Влагалищные трихомонады, попадая при половом сношении на внутренний листок крайней плоти и поверхность головки полового члена, быстро размножаются в препуциальном мешке, вызывая трихомонадный баланопостит (смотри полный свод знаний: Баланит, баланопостит), который в отличие от баланопостита гонорейной этиологии редко сочетается с острым уретритом, а развивается изолированно, в ряде случаев сопровождается торпидно протекающим уретритом. Острый баланопостит возникает чаще при узкой и длинной крайней плоти, травматизации её внутреннего листка и головки полового члена; он характеризуется скоплением пенистого содержимого серо-желтого цвета, в котором обнаруживаются трихомонады.
Трихомонадный эпидидимит (смотри полный свод знаний) возникает в результате проникновения простейших из уретры по семявыносящему протоку в придаток яичка. Как правило, ему предшествует вялотекущий уретрит. Часто сочетается с орхитом (смотри полный свод знаний). В отличие от бурного начала острого гонорейного орхоэпидидимита трихомонадный орхоэпидидимит развивается постепенно, в течение нескольких дней. Проявляется резкой болезненностью, инфильтрацией и увеличением придатка яичка и яичка с образованием единого воспалительного конгломерата. Поверхность воспаленного придатка яичка бывает обычно неровной, бугристой. Чаще поражается его хвостовая часть.
Трихомонадные везикулит (смотри полный свод знаний), куперит (смотри полный свод знаний: Луковично-уретральные железы) и простатит (смотри полный свод знаний) возникают на фоне хронический трихомонадного уретрита в результате проникновения трихомонад и сопутствующей микробной флоры в протоки желёз. Чаще встречается сочетание трихомонадного уретрита с простатитом. Трихомонадный простатит может годами протекать бессимптомно, причём возбудитель, сохраняющий свою патогенность, обусловливает инфицирование полового партнера, а также способствует периодическому обострению уретрита. Клинические, картина такая же, как при воспалительных заболеваниях этих органов другой этиологии.
Диагноз должен быть обязательно подтвержден обнаружением трихомонад. Ни один из методов не обеспечивает стопроцентного выявления трихомонад. С целью успешной диагностики следует сочетать различные методики (микроскопию нативных и окрашенных препаратов, посев), многократно повторять анализы, брать материал из разных очагов инвазии, а также исследовать свежую мочу, соблюдать правила техники забора материала и транспортировки. Больные в течение 5—7 дней перед взятием анализа не должны применять противотрихомонадные средства, местные процедуры. У женщин производят микроскопическое исследование выделений из влагалища, уретры, парауретральных протоков, канала шейки матки и осадка мочи (нативные препараты или окрашенные мазки). Материал забирают петлей, стеклянной трубочкой или пипеткой с резиновым баллончиком. При необходимости во влагалище предварительно вводят 2—3 миллилитров стерильного изотонического раствора хлорида натрия, подогретого до 37°. Живые трихомонады легко обнаруживаются под микроскопом благодаря их активному движению. Более информативно люминесцентное микроскопическое исследование. В сомнительных случаях производят посевы материала на питательные среды. У мужчин диагноз подтверждается обнаружением возбудителя в выделениях или, лучше, в соскобах из уретры, а также в отделяемом из воспаленных ходов парауретральных желёз, в секрете предстательной, бульбоуретральных желёз и семенных пузырьков. При баланопостите исследуют соскоб с эрозированной поверхности головки полового члена. Чрезвычайно важно произвести исследование мочи, в к-рой, по мнению ряда исследователей, возбудителя можно обнаружить чаще, чем в отделяемом уретры. Вероятность нахождения возбудителя повышается после предварительного массажа предстательной железы, семенных пузырьков и уретры.
Дифференциальный диагноз проводят с воспалительными заболеваниями мочеполовой системы другой этиологии, и особенно с гонореей (смотри полный свод знаний), на основании бактериологического и бактериоскопического исследования.
Лечение следует проводить как при клинические, проявлениях заболевания, так и при трихомонадоносительстве обоим супругам (половым партнерам) одновременно. В период лечения и последующего контроля половая жизнь запрещается. Следует воздействовать на возбудителя, а также на факторы, предрасполагающие к развитию Трихомоноз: лечение гиповитаминоза, гипофункции яичников, анемии, сахарного диабета; необходима санация влагалища. Лечение остротекущих форм Трихомоноз может ограничиваться одной этиотропной терапией — назначением противотрихомонадных средств.
Из противотрихомонадных средств наибольшее распространение получили трихомонацид (смотри полный свод знаний), метронидазол (смотри полный свод знаний), фасижин. Лечение метронидазолом проводят преимущественно короткими курсами; его назначают по 0,5 грамм 2 раза в день во время еды в течение 5 дней. Фасижин дают по 150 миллиграмм 2 раза в день в течение 7 дней или однократно 2 000 миллиграмм (4 таблетки по 500 миллиграмм). Противопоказаниями к приему этих препаратов являются заболевания нервной системы, системы кроветворения, заболевания печени, беременность, лактация и другие Однако в связи с неблагоприятным влиянием Трихомоноз на течение беременности (преждевременное прерывание беременности, опасность инфицирования плода, воспалительные процессы в послеродовом периоде) некоторые врачи рекомендуют применять метронидазол со второго триместра беременности курсами по 4—5 дней в общей дозе 3 грамм с одновременным назначением местного лечения.
При непереносимости этих препаратов или противопоказаниях к их применению, при рецидивирующем упорном течении заболевания, а также при присоединении кандидоза в результате применения противотрихомонадных средств используют местное лечение. Женщинам назначают канестен в виде раствора или вагинальных таблеток, раствор натриевой соли леворина, раствор амфоглюкамина и другие Местное лечение уретрита у мужчин проводят осарсолом в виде порошка или 10% водной или масляной взвеси, которую вводят ежедневно в течение 8—10 дней в мочеиспускательный канал. Местное лечение парауретрита заключается в промывании протоков с помощью шприца и иглы с затупленным концом 10% взвесью осарсола. При упорном течении процесса прибегают к облитерирующей терапии или к экстирпации поверхностно расположенного хода. При образовании абсцесса лечение оперативное. Местное лечение баланопостита проводят в течение 10 дней присыпками метронидазола и осарсола после предварительного промывания препуциального мешка раствором антисептика. Хорошее терапевтическое действие оказывает чередование присыпок с примочками 0,25—0,5% раствором нитрата серебра.
При простатитах, везикулитах, эпидидимитах, куперитах целесообразно назначать также антибиотики широкого спектра действия.
В ряде случаев после лечения у мужчин остаётся посттрихомонадный воспалительный процесс, проявляющийся в период контрольного наблюдения скудными непостоянными выделениями. Они связаны с патоморфологические изменениям: в слизистой оболочке мочеполовых органов, с наличием сопутствующей микрофлоры (грибки, стафилококки и другие) при полном исчезновении трихомонад. Для борьбы с этим воспалением применяют инстилляции в уретру раздражающих химических и антисептических средств, бужирование, введение тампонов и другие
Лица, перенесшие Трихомоноз, после лечения должны находиться под диспансерным наблюдением.
Критерием излеченности у женщин считаются отрицательные результаты анализов при исследовании материала из различных отделов мочеполовой системы на 1-й, 2-й и 3-й день после окончания менструации в течение трёх менструальных циклов. Контрольные исследования у мужчин проводятся через 7—10 дней, 1 месяцев и 2 месяцев после окончания лечения. Критерием излеченности у мужчин является прекращение выделений из мочеиспускательного канала, а также отсутствие простейших в секрете предстательной железы. Контроль следует проводить лучше после механической и алиментарной провокации.
Прогноз благоприятный при условии проведения комплексного лечения Трихомоноз У женщин неизлеченный Трихомоноз способствует развитию лейкоплакии (смотри полный свод знаний) и крауроза вульвы (смотри полный свод знаний), у мужчин невылеченный трихомонадный баланопостит может привести к фимозу (смотри полный свод знаний) и парафимозу (смотри полный свод знаний). Двусторонний трихомонадный орхоэпидидимит в 70—80% случаев является причиной бесплодия.
Профилактика включает меры общественной профилактики (выявление больных Трихомоноз, их лечение, диспансерное наблюдение), а также личную профилактику (подробно см. Гонорея).
Особенности трихомоноза у девочек. У девочек трихомонадный вульвовагинит встречается, как правило, в период новорожденности и полового созревания. В период новорожденности заражение происходит при прохождении плода по инфицированным родовым путям матери. Возможность заражения Трихомоноз именно в это время, по мнению многих исследователей, обусловлена тем, что состояние влагалища новорожденной девочки не отличается от такового у взрослой женщины (многослойный плоский эпителий, pH секрета 4,5— 4,0, накопление в эпителии гликогена). У девочек в возрасте от 1 месяцев и до начала полового созревания в связи с особенностями состояния влагалища в этот период (однослойный эпителий, нейтральная или щелочная реакция секрета, низкое содержание гликогена, молочной кислоты и другие), при которых отсутствуют условия для существования трихомонад даже в случае их попадания в половые пути, заболевание отмечается чрезвычайно редко. Поэтому при обнаружении трихомонад в мазках из влагалища девочек необходимы повторное исследование и тщательный сбор анамнеза (выяснение возможного пути заражения). В пубертатном периоде в связи с увеличением концентрации эстрогенов в организме девочки состояние влагалищного эпителия приближается к таковому у взрослых женщин. В этот период у девочек возможно возникновение трихомонадного кольпита, причём пути заражения и клинические, картина не отличаются от таковых у взрослых.
Лечение трихомонадного кольпита у новорожденных заключается в механическом удалении трихомонад с помощью промывания влагалища через тонкий катетер настоями ромашки, шалфея, раствором фурацилина. Одновременно проводят лечение родителей девочки. При лечении трихомоноза у девочек в пубертатном периоде производят инстилляцию во влагалище 1—3% водного раствора метиленового синего или после орошения влагалища через тонкий катетер 1% раствором гидрокарбоната натрия вводят 1—2 миллилитров 2,5% суспензии нитазола. Кроме того, применяют внутрь указанные выше специфические препараты с учётом возраста и веса (массы) тела ребенка. Осарсол детям не назначают. Ребёнок допускается в детский коллектив лишь после получения отрицательных результатов после трехкратного (через день) бактериоскопического исследования. В каждом конкретном случае должен быть решен вопрос о путях заражения.
|
Баскаков В.П.; Скуратович А.А. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Трихомикоз подмышечный |
⇓ Полный свод знаний. Том первый А. ⇓ |
Трихонодоз ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие
документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |