Аменорея |
||
 |
 |
Оглавление
|
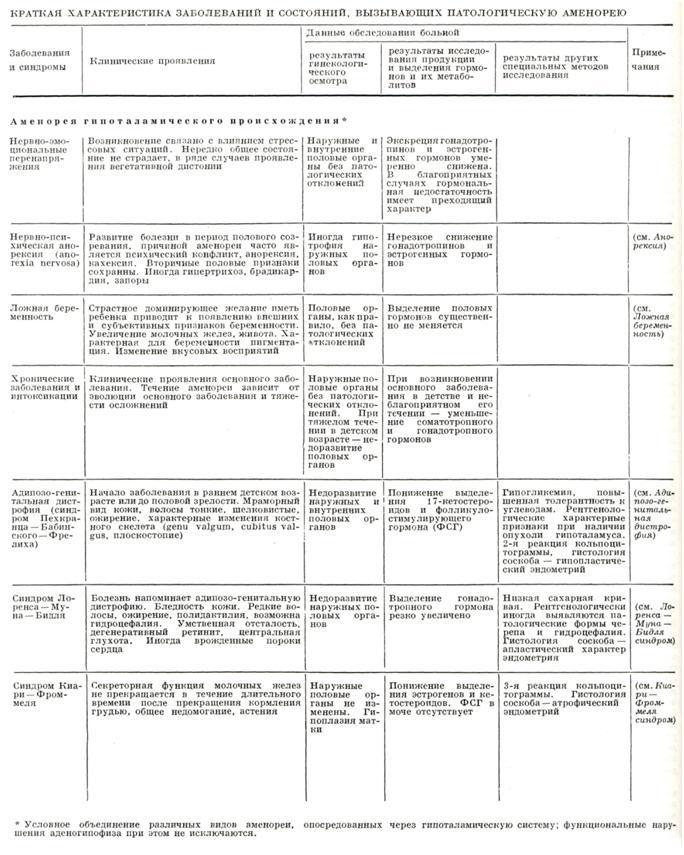
АменореяАменорея (греческая отрицательная приставка а-, men — месяц и rhoia — течение, истечение) — отсутствие менструаций в течение 6 месяцев и более. Появление менструации 1 раз в 2—3 месяца называется олигоменореей. Аменорея может быть физиологической — до полового созревания, в период беременности, лактации и менопаузы. Временная, преходящая аменорея наблюдается в периоды полового созревания и климакса. После наступления первой менструации последующие менструальные кровотечения могут наступать со значительными перерывами. Если ритм менструаций не устанавливается в течение года, аменорею нужно считать патологической. В климактерическом периоде физиологическую преходящую аменорею следует дифференцировать с кровотечениями в результате новообразований. Отсутствие менструаций у женщин старше 18 лет называется первичной аменореей; прекращение ранее наблюдавшихся менструаций (хотя бы один раз) называется вторичной аменореей. Аменорея может быть истинной и ложной. Ложная аменорея бывает при различных видах гинатрезии: атрезии цервикального канала после внутриматочных вмешательств или аборта, при атрезии влагалища и девственной плевы вследствие перенесенной дифтерии или врожденного характера. В этих случаях у женщин нет внешних проявлений менструаций, то есть наружного кровотечения из половых органов, однако имеется нормальный менструальный цикл, но менструальная кровь не выделяется наружу, а скапливается в матке или влагалище. Истинная аменорея — одно из проявлений нарушения менструального цикла, обусловленного различными функциональными и органическими заболеваниями. В зависимости от уровня поражения в системе гипоталамус — гипофиз — яичники — матка принято различать гипота л амическую, гипофизарную, яичниковую и маточную формы аменореи Кроме того, выделяют аменорею, обусловленную также нарушением функции коркового вещества надпочечников и щитовидной железы. Гипоталамическая аменорея встречается в 60% случаев аменореи. Чаще бывает функционального и реже органического характера. Необходимо подчеркнуть, что все виды гипоталамической аменореи возникают всегда при вторичном вовлечении в патологический процесс аденогипофиза. При этом снижается его гонадотропная функция. К гипоталамической аменореи относятся: 1. Психогенная аменорея., возникающаявследствие психических стрессов(смерть близких, катастрофа, тяжелый конфликт, испуг и тому подобном);сюда же относят аменореи военного времени. Аменорея при синдроме Киари — Фроммеля. Аменорея при ложной беременности. Аменорея на почве истощающих заболеваний и интоксикаций с последую¬щим восстановлением менструальной функции при выздоровлении. Аменорея может быть при диабете, тяжелых заболеваниях печени и сердечнососудистой системы; аменорея появляется у каждой третьей больной шизофренией и маниакально-депрессивным психозом. Аменорея при адипозо-гениталъной дистрофии, или болезни Пехкранца — Бабинского — Фрелиха. Аменорея при Лоренса — Мина—Бидля синдроме, обусловливается врожденным пороком развития и функций мезэнцефалона; может иметь наследственный характер. Синдром характеризуется аменореей, ожирением в сочетании с умственной отсталостью, полидактилией, прогрессирующим дегенера-ционным ретинитом, иногда приводящим к слепоте. Гипофизарная аменорея в основном органического происхождения, в отличие от гипоталамической, имеющей часто функциональный характер. |
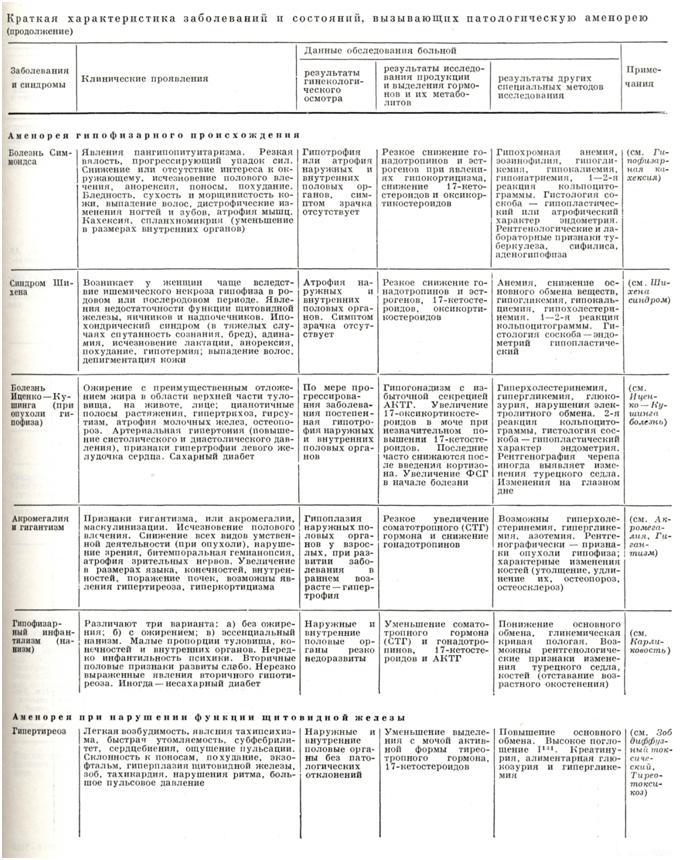
Гипофизарная аменорея возникает в результате гибели большей части ткани аденогипофиза с замещением последней соединительной тканью (синдром Шихена, болезнь Симмондса), что клинически проявляется пангипопитуитаризмом, или в результате развития опухоли аденогипофиза с поражением базофильных или ацидофильных клеток и клинически проявляется акромегалией или болезнью Иценко— Кушинга с развитием аменореи вследствие снижения гонадотропной функции гипофиза (частичный гипопитуитаризм). Гипофизарная аменорея наблюдается при целом ряде заболеваний:
1. При болезни Симмондса аменорея появляется вследствие пангипопитуитаризма, последний возникает какрезультат обширного разрушенияпаренхимы аденогипофиза септичеким некрозом, туберкулезным или сифилитическим процессом (смотри Гипофизарная кахексия).
2. При синдроме Шихена, возникающем как особаяформа болезни Симмондса при некрозе 90% ткани аденогипофиза вследствие массивной кровопотери в послеродовом периоде и гиповолемического шока, что вызывает резкий и длительный спазм сосудов аденогипофиза с последующим ишемическим некрозом.
3. При опухоли аденогипофиза аменорея сочетается с различной клинической симптоматикой в зависимости оттипа клеток, из которых опухоль образуется, скорости роста, локализации опухоли.
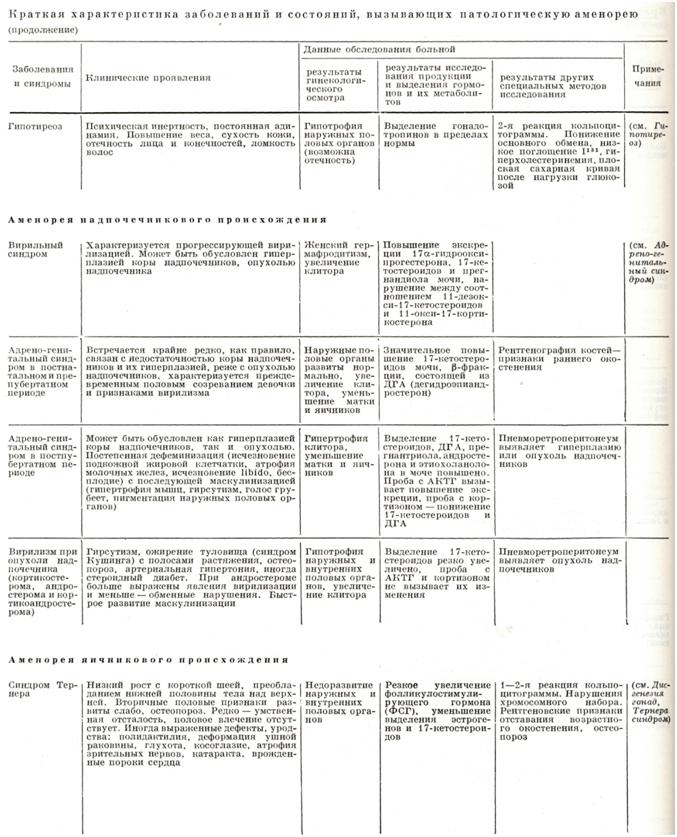
Яичниковая аменорея характеризуется в основном генетически обусловленной и реже приобретенной первичной яичниковой недостаточностью. В зависимости от характера и выраженности генетических или энзимных нарушений различаются следующие ее виды:
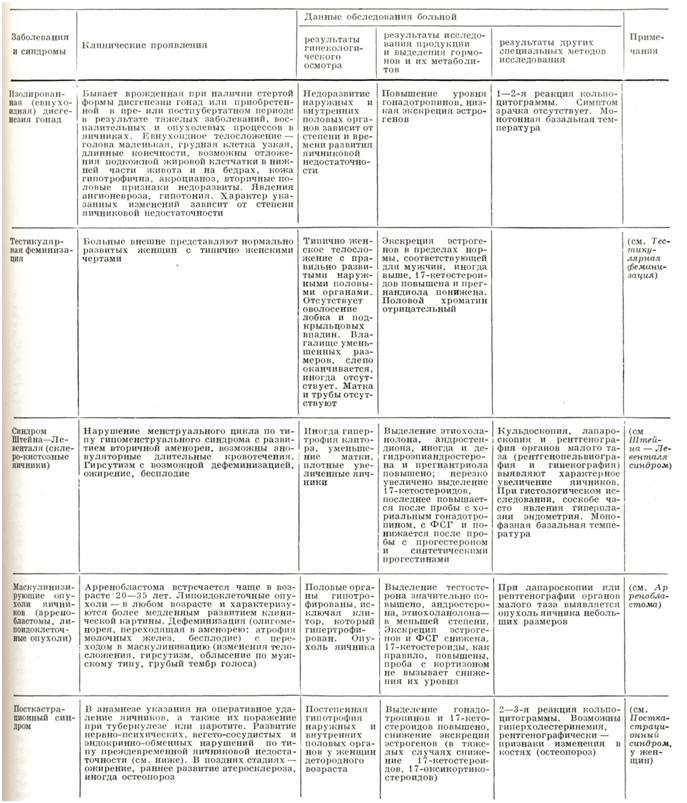
1. Дисгенезия гонад, или синдром Тернера,— первичный дефект развития яичниковой ткани, который обусловливается пороком развития или неполным набором хромосом (ХО), в результате чего наблюдается врожденное отсутствие яичников. Клинически дисгенезия гонад проявляется первичной аменореей, отсутствием вторичных половых признаков (молочных желез и полового оволосения), короткой шеей, низким ростом (135 — 150 см), выраженным гипогенитализмом, пороками развития, умственной отсталостью, остеопорозом.
2. Первичная яичниковая недостаточность, может быть врожденной при наличии стертой формы дисгенезии гонад с частичным сохранением яичниковой ткани или приобретенной в пре- или постпубертатном периоде в результате тяжелых инфекционных заболеваний, перенесенных в детском возрасте, воспалительных и опухолевых процессов в яичниках и овариотомий. Эти больные как с врожденным, так и с приобретенным гипогонадизмом характеризуются евнухоидным телосложением и имеют высокую экскрецию гонадотропинов (выше 100 ЕД в 24 часа).
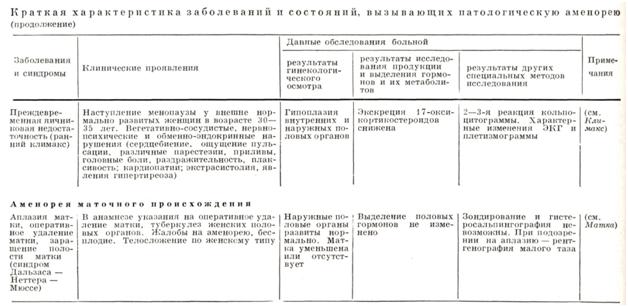
Преждевременная яичниковая недостаточность (ранний климакс) является другой, более легкой разновидностью дисгенезии гонад, при которой происходит преждевременное угасание функции часто неполноценных яичников. Клинически это проявляется у внешне нормально развитых женщин наступлением ранней менопаузы в 30—35 лет с частым появлением характерных вегетативно-сосудистых, нервно-психических и обменно-эндокринных нарушений. У этих больных вторичная аменорея сочетается с приливами жара к голове, головокружениями, головными болями, бессонницей, иногда сердцебиениями и болями в области сердца, раздражительностью, плаксивостью и другим.
4. Тестикулярная феминизация — генетически обусловленное извращение функции мужских гонад, в результате чего семенники у лиц с отрицательным половым хроматином и кариотипом XY вырабатывают эстрогены, более активные в биологическом отношении, чем андрогены. Клинически это проявляется первичной аменореи у лиц с женским фенотипом, хорошо развитыми молочными железами и наружными половыми органами, но скудным оволосением, недоразвитием или отсутствием влагалища и, как правило, отсутствием матки.
Склерокистозные яичники, или синдром Штейна — Левенталя, характеризуются наличием нарушенного стероидогенеза в яичниках вследствие неполноценности энзимных систем, что, возможно, связано с генетическими или гипоталамическими нарушениями (смотри Штейна — Левенталя синдром). Клинически склеро-кистозные яичники проявляются появлением аменореи или ациклического кровотечения у больных с ожирением, бесплодием, оволосением по мужскому типу (смотри Гирсутизм) и двусторонним увеличением яичников при наличии правильного женского телосложения и хорошо развитых вторичных половых признаков.
Гормональноактивные опухоли яичника в виде арренобластомы, липидоклеточных опухолей и опухоли из клеток ворот яичника могут вызывать аменорею в связи с тем, что они синтезируют тестостерон в большом количестве. Характерная особенность для этих опухолей — появление аменореи у женщин, имевших до этого нормальный менструальный цикл.
Маточная форма аменореи обусловливается патологическими изменениями, первично возникающими в эндометрии, или врожденным отсутствием матки. Маточная аменорея может быть вызвана туберкулезным эндометритом с последующей гибелью базального слоя эндометрия, травмой базального слоя во время выскабливания полости матки при аборте или после родов. а также после внутриматочного введения кобальта, радия или йода.
Аменорея в связи с нарушением функции щитовидной железы может быть вызвана при гипертиреозе подавлением не только тиреотропной, но и гонадотропной функции гипофиза, а также ускоренным выведением гонадотропинов и эстрогенов, в результате чего гонадотропины не успевают осуществить стимулирующее действие на яичники, а эстрогены на эндометрий. Возможно также частичное разрушение циркулирующих яичниковых гормонов. При микседеме аменореи наблюдается очень редко.
Аменорея в связи с адрено-генитальным синдромом обусловлена избыточным содержанием АКТГ, который снижает гонадотропную функцию гипофиза, вызывает вторичный гипогонадизм и гиперплазию коры надпочечников. Назначение преднизо лона снижает секрецию АКТГ. При этом восстанавливается гонадотропная функция гипофиза, что ведет к восстановлению менструальной функции.
В связи с тем, что аменорея может быть симптомом разных заболеваний и следствием различных патологических изменений в системе гипоталамус — гипофиз — яичники — матка, вопросы дифференциальной диагностики приобретают особо важное значение, так как в зависимости от уровня поражения лечение аменореи различно. При проведении дифференциального диагноза следует исходить из особенностей клинической картины заболевания и данных гормонального и специального обследования больной.
Диагноз маточной аменореи легко уточняется нормальными показателями тестов функциональной диагностики и экскреции эстрогенов и прегнандиола.
Гипоталамическая форма аменореи чаще функционального характера, гипофизарная аменорея имеет, как правило, органический характер с вовлечением в патологический процесс других систем и органов и часто сопровождается появлением симптомов, характерных для опухоли (головные боли, рвота, нарушение зрения и другое). Наиболее характерной особенностью этих аменорей центрального генеза является выраженное снижение секреции гонадотропинов, что дает возможность отдифференцировать их от других видов аменорей.
Прежде чем приступать к лечению аменореи центрального генеза, всегданеобходимо тщательно исключить наличие опухоли мозга при помощи рентгенографии костей черепа, электроэнцефалографии, исследования глазного дна и полей зрения, а также специальных неврологических методов исследования. Яичниковые формы аменореи в основном генетически обусловлены или связаны с наличием маскулинизирующих опухолей, которые часто бывают небольших размеров. В дифференциальной диагностике помогает определение экскреции гонадотропинов, которая, как правило, бывает выше 100 ЕД в 24 часа при всех видах врожденной яичниковой недостаточности. Диагноз склеро-кистозных яичников уточняется определением экскреции 17-кетостероидов и тестостерона, данными рентгенопельвиграфии и снижением повышенной экскреции 17-ке-тостероидов после проведения пробы с инфекундином (10 дней по 2 таблетки). В диагностике маскулинизирующих опухолей яичника помогают данные рентгенопельвиграфии и определение повышенной экскреции андрогенов, особенно тестостерона.
В некоторых случаях для исключения надпочечникового генеза вирилизации проводится проба с дексаметазоном (по 2 мг в течение 2 дней), которая всегда бывает отрицательной у больных с маскулинизирующими опухолями яичника, исключая липидоклеточные опухоли.
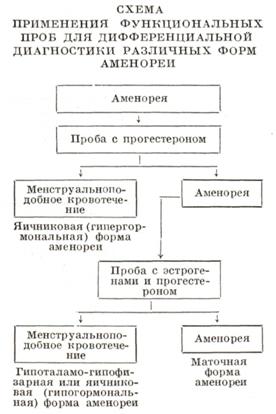
Для выяснения уровня поражения при аменорее проводится проба с прогестероном, эстрогенами и прогестероном (см. схему): вводят 1% масляный раствор прогестерона по 1 мл внутримышечно в течение 6 дней. Появление при аменорея менструальноподобной реакции будет указывать на наличие в организме больной достаточного количества эстрогенов.
 |
 |
 |
Отсутствие реакции на пробу с прогестероном указывает на низкое содержание эстрогенов. В этих случаях следует проводить пробу с эстрогенами, входящую в циклическую гормональную терапию (этинилэстрадиол 0,1 мг ежедневно в течение 15 дней, затем прогестерон по 10 мг 6—8 дней). Отсутствие реакции на проведение циклической гормональной терапии говорит о наличии маточной формы аменореи.
Лечение.
В случаях положительной пробы с прогестероном показана прогестеронотерапия в течение 6 дней, за 8 дней до ожидаемой менструации, в течение 6 мес.
При положительной пробе с эстрогенами следует проводить циклическую терапию (этинилэстрадиол 0,1 мг ежедневно в течение 15 дней, затем прогестерон по 10 мг 6—8 дней) 4—6 мес. При полной гибели эндометрия лечение маточной форхмы аменореи в большинстве случаев бесполезно, так как пересадка эндометрия редко оказывается эффективной. Для лечения яичниковых форм аменореи при врожденной неполноценности яичников можно использовать заместительную циклическую гормонотерапию. При отсутствии жалоб лечения не требуется. При наличии склеро-кистозных яичников показана клиновидная их резекция, а при маскулинизирующих опухолях — удаление опухоли.
При гипофизарной аменореи на почве пангипопитуитаризма (синдром Шихена, болезнь Симмондса) показана заместительная терапия малыми дозами стероидных гормонов, тиреоидином и глюкокортикоидами.
При аменорее, обусловленной наличием опухолей гипофиза, болезни Иценко—Кушинга, акромегалии показана рентгенотерапия области турецкого седла или оперативное лечение. Гормональная терапия противопоказана.
Наиболее часто встречающиеся в клинической практике различные формы гипоталамической аменореи, как правило, бывают функционального характера. Эти формы аменореи требуют различных методов лечения.
При психогенной аменорее, ложной беременности, нервно-психической анорексии необходимо прежде всего психотерапевтическое лечение. При аменорее на почве истощений и интоксикации следует проводить лечение, направленное на ликвидацию основного заболевания, и общеукрепляющую терапию.
Если эти методы не помогают, то надо сочетать их со стимулирующей терапией стероидными гормонами. При умеренном угнетении гипоталамо гипофизарной системы эффективно проведение 3—4 прерывистых курсов лечения по 2—3 мес. с последующим интервалом в лечении на 2 месяцев стероидными гормонами (эстроген 15 дней и прогестерон 6—8 дней) или синтетическими прогестинами типа инфекундина, бисекурина, эслютона (с 5-го дня условного цикла по 1 таблетке в день в течение 21 дня с последующим перерывом на 7 дней).
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
При длительных аменореях центральногогенеза применение синтетическихпрогестинов не дает стимулирующего эффекта. Эти виды аменореи лучшелечить препаратами, обладающими способностью непосредственно стимулировать овуляцию. К этим препаратам относятся синтетический препарат кломифен и гонадотропины.
Лечение кломифеном следует начинать с 5—6-го дня после выскабливания полости матки у больных, у которых экскреция эстрогенов не ниже чем 10—20 мкг в 24 часа. Лечение проводят в течение 5—7 дней по 50 — 100 мг ежедневно. Кломифен наиболее эффективен при лечении аменореи центрального генеза. Так, у больных с психогенной аменореей или аменореей небольшой продолжительности (меньше 1 года), в том числе и после длительного приема гормональных контрацептинов, эффективность лечения по овуляции составляет 60—80%.
При аменорее центрального генеза с экскрецией эстрогенов ниже 10 мкг в 24 часа лечение кломифеном малоэффективно. Лучше проводить лечение гонадотропинами (вначале фолликулостимулирующим гормоном по 500 — 1000 ЕД внутримышечно через день — всего 4000—10 000 ЕД, а затем хориогонином по 3000 ЕД ежедневно или через день — всего 9000 ЕД).
Лечение при аменорее, обусловленной синдромом Киари — Фроммеля,—смотри Киари — Фроммеля синдром.
Лучевая аменорея возникает после прямого действия ионизирующих излучений на яичники женщины. Дозы свыше 700 р вызывают стойкую аменорею.
Обычно лучевая аменорея является следствием лучевой кастрации или лучевой терапии. При равномерных общих облучениях стойкой аменореи не наблюдается.
У многих женщин, переживших атомный взрыв в Хиросиме и Нагасаки, отмечалась временная аменорея.
Известны также описания временной аменореи, возникшей вследствие острой радиационной травмы в лабораторных и производственных условиях.
При хроническом действии малых доз внешнего облучения и при инкорпорировании радиоактивных веществ аменореи практически не наблюдается.
Принципы лечения лучевых аменорей те же, что и при аменорее яичникового происхождения.
Смотри также Менструальный цикл.
|
Вербенко А.А., Каменкер С.М., Мануйлова И.А. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Амебиаз |
⇓ Каталог систематический ⇓ |
Аментивный синдром ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы желаете прожить ещё одну жизнь, начав всё заново? Вы желаете прожить ещё одну жизнь без ошибок совершённых в этой жизни? Вы желаете прожить ещё одну жизнь, осуществив в ней мечты несбывшиеся в этой жизни? То, что Вам нужно, Вы найдете, щёлкнув по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |