Брюшной тиф |
||
 |
 |
Оглавление
|
Брюшной тифБрюшной тиф (typhus abdo-minalis) — острая инфекционная болезнь человека из группы кишечных, вызываемая брюшнотифозными бактериями, характеризующаяся циклическим течением, бактериемией, интоксикацией, сыпью на коже и язвенным поражением лимфатических, аппарата тонкой кишки. Оглавление Статистика и географическое распространение Особенности эпидемиологии и профилактики брюшного тифа в войсках Брюшной тиф и паратифы являются повсеместно распространёнными заболеваниями. Заболеваемость тифо-паратифозными инфекциями в современный период характеризуется выраженной тенденцией к снижению в экономически развитых странах, появлением территорий, где имеет место спорадическая заболеваемость, на фоне которой регистрируются и локальные вспышки. В развивающихся странах все ещё постоянно регистрируется высокая заболеваемость с волнообразной сменой периодов её повышения и снижения. По официальным данным ВОЗ и данным отдельных стран, в 1950— 1962 гг. в 113 странах мира зарегистрировано 2 056 168 заболевших брюшным тифом, в 1963 г. во всем мире — до 100 000. По материалам ВОЗ за 1959—1963 гг., наименее интенсивная заболеваемость (меньше 1 на 100 000 населения) отмечалась в Норвегии, Дании, Англии и Уэльсе, наиболее высокая (более 30 на 100 000 населения) — в Испании и Италии. В США, где, как и в большинстве других стран, публикуются в основном данные госпитальной статистики, в 1951 г. зарегистрировано немногим более 2000 случаев Брюшной тиф, в 1964 г.— 486, в 1967 г.—397. С 1942 по 1968 г. показатель заболеваемости брюшным тифом снизился с 4,0 до 0,2 на 100 000 населения. В развивающихся странах Африканского и Азиатского континентов и прежде всего в странах, недавно освободившихся от колониальной зависимости, где учёт заболеваемости осуществляется недостаточно полно, заболеваемость брюшным тифом значительно выше. Так, на Африканском континенте в 1950—1962 гг. зарегистрировано 343 594 случая Брюшной тиф, наибольшее число заболевших приходилось на АРЕ, где ежегодно выявлялось от 7000 до 18 000 больных. В 27 странах Азии ежегодно регистрируется от 30 000 до 45 000 заболевших Брюшной тиф. Наиболее высокая заболеваемость в Иране, Индонезии, Турции, Южном Вьетнаме и другие. По данным ВОЗ за 1971 — 1972 гг., тифо-паратифозные заболевания остаются повсеместно распространёнными. По заболеваемости этими инфекциями страны мира могут быть разделены на несколько групп: 1-я группа (заболеваемость меньше 1 на 100.000 населения) — Исландия, Ирландия, Нидерланды, Норвегия, Швеция, Англия и Уэльс, Новая Зеландия, Канада, Бельгия, Болгария; 2-я группа (заболеваемость от 1,1 до 10 на 100 000 населения) — Венгрия, Югославия, Польша, Чехословакия, Румыния, Финляндия, Франция, Испания, Турция, Филиппины, Мали, Нигерия, Верхняя Вольта, Аргентина, Кипр, Израиль, Иордания, Пакистан, Судан, Лаос, Парагвай, Мартиника; 3-я группа (от 10 до 20 на 100 000 населения) — Малагасийская Республика, Боливия, Ирак, Тунис, Гватемала,Малайзия; 4-я группа(30 на 100 000 населения)—Чили (44,7), Колумбия (32,0), Перу (48). |
В нашей стране заболеваемость Брюшной тиф неуклонно снижается. Так, если в 1913 г., по данным далеко не полного выявления больных, был зарегистрирован 423 791 случай заболевания брюшным тифом и паратифами (266 на 100 000 населения), то в 1940 г. на 100 000 населения таких больных было 62; в 1950 г. — 26,8; в 1960 г.— 22,1; в 1965 г.— 11.1; в 1966 г.—11,8; в 1967 г.—10,0; в 1970 г.—9,0; в 1972 г.— 8,0. И хотя сопоставление показателей заболеваемости Брюшной тиф в 1913 и 1972 гг. неправомерно в силу несравненно более высокой полноты выявления заболевших этой инфекцией по сравнению с дореволюционной Россией, тем не менее видно, что заболеваемость в течение рассматриваемого периода времени снизилась почти в 35 раз. Это результат огромных сдвигов в улучшении благосостояния нашего народа, коренных изменений в коммунальном хозяйстве населённых пунктов, широкого проведения санитарно-гигиенических и противоэпидемические мероприятий.
Следует отметить, что если в СССР вследствие рационально организованной государственной системы выявления и статистического учета всех заболевших тифопаратифозными инфекциями публикуемые показатели отражают истинный характер их распространения, то сведения о заболеваемости, в частности Брюшной тиф и паратифами, ряда (в том числе и индустриально развитых) стран мира, публикуемые ВОЗ, не отражают действительного её уровня, так как при разработке материалов используются преимущественно данные госпитальной статистики.
Летальность при Брюшной тиф в период широкого использования антибиотиков резко снизилась: в 1956—1958 гг. в сравнении с 1936 — 1940 гг. в Англии и Уэльсе — в 4 раза, в Японии — в 5,3 раза, в Италии — в 7,5 раза. В период с 1961 по 1965 г. показатель летальности при Б. т. в США—2,3%, в Англии — 2,2%.
В ряде стран, и прежде всего в недавно освободившихся от колониальной зависимости, где здравоохранение находится в стадии становления, заболеваемость Брюшной тиф сопровождается высокой летальностью (например, в Нигерии в 1966 г. летальность составляла 24%).
Возбудитель Брюшной тиф Salmonella typhi (синонимы: Вас. typhi abdominalis, Bact. typhosum, Eberthella typhi, Eberthella typhosa, Sal. typhosa) был открыт Эбертом (С. Eberth) в 1880 год при микроскопическом исследовании срезов селезенки, мезентериальных лимф, узлов и пейеровых бляшек людей, умерших от Брюшной тиф Гаффки (G. Gaffky), ученик Р. Коха, в 1884 год выделил этот микроб в чистой культуре. Брюшнотифозная палочка принадлежит к обширному роду Salmonella (см.) семейства кишечных (Enterobacteriaceae) и входит в 1-й подрод [Кауффманн (F. Kauff-mann), 1966] или вид S. kauffmanii [Ле Минор (L. Le Minor) и соавторами, 1970].
Бактерии Брюшной тиф широко распространены во всем мире и являются патогенными только для человека. Естественным местом их обитания является организм человека, но их можно обнаружить также в местах, куда попадают выделения больных, бактерионосителей: в воде водоёмов, в сточных водах, в почве и так далее, где они могут относительно долго сохраняться. По морфологически свойствам они не отличаются от представителей не только рода Salmonella, но и других энтеробактерий и имеют форму палочек с закруглёнными концами. Длина их варьирует от 1 до 3 микрометров, а ширина — от 0,5 до 0,8 микрометров.
В старых бульонных культурах иногда можно видеть более длинные особи — до 10 мкм и в отдельных случаях целые нити. В мазках они располагаются беспорядочно. Бактерии подвижны благодаря наличию на их поверхности перетрихиально расположенных 8— 14 и более жгутиков; спор и капсул не образуют; хорошо красятся всеми анилиновыми красками; грамоотрицательны. Они являются факультативными аэробами и хорошо растут на обычных питательных средах. Оптимальная температура роста 37° и рН среды 7,2—7,4. При более низкой (20°) или более высокой (39°) температуре и значениях рН от 5,0 до 8,0 размножение их может происходить, но значительно медленнее.
Под влиянием антибиотиков, иммунных антител, химических, физических и других факторов возбудители Брюшной тиф могут изменяться, в результате чего возникают штаммы, отличающиеся от типичных (наличие желтого пигмента, сниженная агглютинабельность в присутствии специфических иммунных сывороток к отдельным антигенам, агглютинабельность под воздействием гетерологических сывороток, например сывороток возбудителей дизентерии и другие; лекарственная устойчивость и другие). При росте на плотных питательных средах (на агаре) они могут образовать гладкие и шероховатые колонии или переходные их формы. Гладкие формы — круглые, куполообразные, влажные, с гладкой поверхностью, полупрозрачные в проходящем свете колонии. Выраженные шероховатые формы — колонии неправильной формы, тусклые, сухие, мутные с шероховатой поверхностью и неровными краями.
Гладкие колонии чаще соответствуют серологической S-форме, а шероховатые и переходные формы колоний — культуре бактерий, находящейся в Т- или R-формах. Однако нет полного совпадения между внешним видом колоний и серологической формой культуры бактерий. При посеве в бульон гладкие формы дают равномерное помутнение бульона, шероховатые — образуют осадок на дне пробирки с прозрачной над осадочной частью бульона.
На обычно употребляемых дифференциально-диагностических средах: Эндо, бактоагаре Плоскирева, среде Левина и некоторых других (цветной рисунок)—возбудитель Брюшной тиф растёт в виде бесцветных, слегка голубоватых, реже розоватых прозрачных колоний; на среде висмут-сульфит агар (среда Вильсона — Блера) образует черные с металлическим блеском колонии, окружённые черным ободком прокрашенной среды.
Ферментативная активность бактерий Брюшной тиф несколько слабее, чем у других представителей рода Salmonella и отличается выраженным постоянством. Она выявляется по отношению микробов к ряду углеводов и некоторых соединений добавляемых к питательным средам. Они никогда не ферментируют адонита, лактозы, сахарозы, рамнозы и инозита; ферментируют с образованием кислоты без газа глюкозу, маннит, мальтозу, сорбит и трегалозу; не расщепляют мочевины и глицерина; не утилизируют малонат натрия; не разжижают желатины; не растут в присутствии цианистого калия; редуцируют нитраты в нитриты; дают положительную реакцию Фогеса — Проскауера и отрицательную с метиловым красным; декарбоксилируют лизин, аргинин и орнитин; не обладают глутаминдекарбоксилазой и фенилаланиндезаминазой; обладают неодинаковой способностью расщеплять некоторые органические кислоты (d-тартрат расщепляют, и Z-тартрат, мукат и цитрат расщепляют замедленно и непостоянно); не образуют индола, образуют сероводород. Отношение к ксилозе, арабинозе и дульциту у отдельных штаммов этих бактерий неодинаковое, что позволило подразделить их на несколько стабильных биохимический типов, наличие которых может быть использовано при установлении (исключении) эпидемиологический связей между отдельными случаями заболеваний. Брюшнотифозная палочка обладает двумя основными антигенными комплексами: соматическим (термостабильным) О-антигеном и жгутиковым (термолабильным) Н-антигеном. О-антиген представляет собой сложный липополисахаридный комплекс, в состав к-рого может входить Vi-антиген, являющийся полимером N-ацетиламиногексуроновой кислоты (см. Vi-антиген). Н-антиген — соединение белковой природы. К каждому из рецепторов, составляющих О- и Н-антигены, могут быть получены агглютинирующие (монорецепторные) сыворотки, которые используются при идентификации микроба. В зависимости от чувствительности к специфическим типовым Vi-бактериофагам эти бактерии могут быть подразделены на большое число стабильных фаготипов, из которых наиболее распространенными являются фаготипы A, Fx и Et. Результаты фаготипирования (смотри) с успехом используются в эпидемиологической практике.
Брюшнотифозная палочка обладает относительно выраженной устойчивостью к воздействию различных физ. и хим. факторов и может сравнительно долго сохраняться в объектах внешней среды. При нагревании в водной среде до t° 50° она погибает в течение часа, а при t° 100° — мгновенно. Растворы сулемы (1 : 1000), фенола (5%), лизола (3%), хлорамина (3%) убивают её в течение 2—3 минут. В искусственно заражённой воде она переживает от 30 до 90 дней; в сточной воде и почве на полях орошения — до 2 недель, на овощах и фруктах — 5—10 дней, во льду — более 60 дней.
Идентификация брюшнотифозных бактерий основана на определении их морфологии, биохимических свойств и антигенной структуры. Последнее является решающим и достигается при постановке реакции агглютинации с сальмонеллезными монорецепторными сыворотками.
Брюшной тиф относится к антропонозам с фекально-оральным механизмом передачи. Источником возбудителей инфекции при Брюшной тиф является больной или бактерионоситель.
В современных условиях больные Брюшной тиф, поскольку они легче и полнее выявляются и своевременно изолируются, реже служат источником возбудителей, чем внешне здоровые бактерионосители. В зависимости от периода и формы течения Брюшной тиф эпидемиологический значение больного человека как источника возбудителей неодинаково: больной в периоде разгара болезни (если он не госпитализирован) является наиболее опасным как распространитель возбудителей (обильное выделение возбудителя с калом, мочой).
В эпидемиологическом отношении особо опасны больные с легко и атипично протекающими формами болезни, выявление которых затруднено, больные притом сохраняют подвижность и активность, интенсивно рассеивая возбудителей Брюшной тиф в окружающей среде. В стадии реконвалесценции, по мере освобождения организма от возбудителя, эпидемиологическом опасность больного снижается. Однако клиническое выздоровление не всегда сопровождается освобождением организма от возбудителей. Состояние носительства может быть кратковременным (острое носительство до 3 месяцев) или весьма длительным, даже на протяжении всей жизни (хронический носительство). Различают также транзиторное носительство, когда возбудитель попадает в кишечник человека, невосприимчивого к Брюшной тиф; такое носительство продолжается всего несколько дней. Бактерионосительство формируется у 1,5— 11,6% переболевших Брюшной тиф.
Многочисленные клинико-иммунологические и лабораторные наблюдения свидетельствуют, что бактерионосительство — общий, а не локальный процесс, формирование которого начинается не в период реконвалесценции, как считали прежде, а с самого начала развития Брюшной тиф. Полагают, что возможности формирования этого сложного и пока малодоступного активному воздействию извне процесса предопределены генетическими особенностями возбудителя Брюшной тиф. Определённая роль в этом процессе принадлежит костному мозгу, морфологически картина которого у бактерионосителей-хроников характеризуется наличием большого числа макрофагальных клеточных элементов, инфицированных в ряде случаев различными формами возбудителя. Брюшнотифозные бактерии могут не только сохраняться в фагоцитах, но и размножаться внутри этих клеток. Поэтому понятна локализация возбудителей Брюшной тиф в костном мозге, где возникают и дифференцируются клеточные элементы, способные к фагоцитозу.
Наличие S. typhi в желчи, фекалиях и моче обусловлено секреторно-экскреторными функциями организма, т. к. выделение его возбудителей осуществляется посредством механизмов, сложившихся в результате длительной эволюции. С каждым годом накапливаются данные, свидетельствующие об огромном значении хронический носителей в распространении Брюшной тиф и, следовательно, в поддержании заболеваемости.
Заражение Брюшной тиф от бактерионосителей, по данным различных авторов, составляет 6,6—94,2% эпидемиологически расшифрованных случаев болезни. При этом около 63% случаев заражения происходит до выявления носителей, следовательно, они являются основным и наиболее опасным источником инфекции. Эпидемиологическом опасность бактерионосителей зависит от интенсивности их общения с окружающими, от состояния жилищно-бытовых условий, в которых они проживают, от соблюдения ими правил личной гигиены. Хронический носители, проживающие в сельской местности, в условиях менее обеспеченного санитарный благоустройства, чаще являются причиной заражения Брюшной тиф, несмотря на меньшую плотность населения в сельских районах. Особенно опасны носители, работающие на предприятиях по переработке и реализации пищевых продуктов и на водопроводных сооружениях.
Передача возбудителей от источника здоровому человеку происходит контактным, водным, пищевым путём и мухами.
Если в прошлом инфицирование воды нередко приводило в крупных городах к эпидемиям Брюшной тиф, то в настоящий, время роль водного фактора существенно снизилась, так как современный уровень коммунального благоустройства обеспечивает потребности населения в доброкачественной питьевой воде, и лишь нарушения режима водоснабжения и канализации (аварии) могут обусловить заражение воды брюшнотифозными микробами.
При водных эпидемиях, связанных с использованием для питья воды, заражённой возбудителем Брюшной тиф, обычно поражается население, проживающее на территории действия водопровода. Одной из характерных черт водных эпидемий Брюшной тиф является наличие необычно большого для данной местности и сезона года числа заболеваний гастроэнтеритами различной этиологии, которые нередко предшествуют развитию эпидемии. Вспышки, связанные с использованием для питья воды технических водопроводов, характеризуются выраженной избирательной поражённостью определённых групп населения: промышленных рабочих отдельных цехов фабрики или завода, лиц, проживающих в общежитии определённого предприятия, и так далее. Известны случаи загрязнения водопроводной воды через смотровые колодцы в результате неправильного их устройства или нарушения целости. При этом заболевания отмечаются среди населения, проживающего на территории данного квартала или улицы и пользующегося водой из этого водоразбора. При возникновении отрицательного давления в водопроводной сети почвенные воды, заражённые возбудителями Брюшной тиф, могут засасываться в водопровод. Это возможно также при несоблюдении допустимого расстояния между магистралями водопроводной и канализационной сети. Эпидемиологическом вспышки Брюшной тиф в таких случаях характеризуются поражённостью населения, проживающего на ограниченной территории и пользующегося водой из определённого участка сети, тогда как заболевания Брюшной тиф среди остального населения, потребляющего воду из других участков водопроводной сети, не наблюдается.
Водные эпидемии Брюшной тиф, возникающие в результате фекального загрязнения источников водоснабжения, могут быть длительными или острого (кратковременного) характера. Острые вспышки, связанные со случайным загрязнением водоисточника, не имеют выраженного сезонного характера. Для длительных подъёмов заболеваемости, непрерывно продолжающихся на протяжении всех сезонов года, типичен зимний подъем, связанный с более высокой сохраняемостью патогенных микроорганизмов в холодной воде, вследствие снижения в это время интенсивности биол. процессов самоочищения. При децентрализованном водоснабжении, хотя заболеваемость и может быть относительно высокой, эпидемии, как правило, не возникают. При загрязнении реки поверхностными сточными водами, особенно весной, вспышки Брюшной тиф возможны в населённых пунктах, расположенных по течению реки ниже места её загрязнения. При колодезных вспышках Брюшной тиф заболеваемость носит очаговый характер: заболевают жители домов, пользующихся данным колодцем. Водные вспышки Брюшной тиф характеризуются следующим: заболевания охватывают ограниченные территории, связанные общим источником водопользования; заболевания в основном протекают легко, с длительным инкубационным периодом, низкой летальностью в результате заражения сравнительно небольшой дозой возбудителя. Кривая заболеваемости в результате одномоментного массового заражения имеет крутой подъем и последующий быстрый спад после принятия соответствующих сан. мер на водопроводе и наличие так называемый контактного хвоста.
В летний период времени открытые водоёмы (особенно в жарких климатических зонах) используются для массовых купаний. При случайном заглатывании инфицированной воды может произойти заражение Брюшной тиф. Этот путь распространения возбудителя Брюшной тиф играет существенную роль в заболеваемости детей школьного возраста. Отмечается повышенная заболеваемость в районах, примыкающих к открытым водоисточникам.
Основным условием для возникновения пищевых вспышек Брюшной тиф (главным образом через молоко и молочные продукты) является несоблюдение санитарный норм и правил технологического процесса переработки сырья, хранения, транспортировки и реализации пищевых продуктов. В зависимости от инфицированного продукта, режима и сроков его хранения, количества людей, потреблявших его, могут наблюдаться как вспышки пищевого происхождения, так и отдельные случаи заболевания Брюшной тиф. Овощи, фрукты, хлеб могут быть причиной спорадических или ограниченных групповых случаев Брюшной тиф Инфицированные молочные продукты, в которых возбудитель Брюшной тиф не только сохраняется, но и размножается, особенно в жаркое время года при их хранении вне холодильника, чаще являются причиной более крупных вспышек. Вспышки молочного происхождения, связанные с потреблением централизованно реализуемого молока, по своему характеру напоминают водопроводные: быстрое нарастание и последующее падение заболеваемости, наличие контактного хвоста. Заражение во время молочных эпидемий связано с получением большой дозы возбудителя, так как концентрация его в молоке может нарастать, поэтому Брюшной тиф «молочного происхождения» протекает с укороченным периодом инкубации, тяжёлой клинической картиной и сопровождается повышенной летальностью. При потреблении не централизованно распределяемого (рыночного) заражённого молока наблюдаются спорадические, реже групповые случаи заболевания Брюшной тиф среди людей, использующих такое молоко без кипячения.
При сравнительно низкой заболеваемости Брюшной тиф основное значение имеет контактно-бытовой путь передачи инфекции (загрязнённые испражнениями бактериовыделителя руки, посуда, белье, подкладные судна, ночные горшки, стульчаки в туалетах и тому подобное).
В условиях скученности населения, загрязнения территории, неудовлетворительной системы очистки и удаления нечистот и отбросов немаловажное значение в передаче возбудителей принадлежит мухам.
Заболеваемость Брюшной тиф характеризуется выраженной летне-осенней сезонностью: на 3—4 месяцев приходится от 42 до 60% переболевших за год. Сезонный подъем заболеваемости Брюшной тиф определяется преимущественно нарушением реактивности организма под влиянием избыточной инсоляции и купания в открытых водоёмах, а также повышенным потреблением питьевой воды, изменением условий питания (большое количество углеводсодержащих продуктов, нарушение водного обмена и связанное с ним нарушение барьерной функции желудка), увеличением плотности популяции мух при недостаточности дезинсекционных мероприятий.
Возрастная структура заболеваемости Брюшной тиф в конце 60-х годов характеризовалась увеличением количества больных детей 7 —14 лет (до 60—75% от общего числа больных), тогда как заболеваемость среди взрослых не претерпела существенных изменений, наибольшее число заболевших постоянно регистрируется среди лиц 15—29 лет. Различий в заболеваемости мужчин и женщин не отмечено.
Для Брюшной тиф типичны очаговые воспалительные процессы, наиболее ярко проявляющиеся в лимфо-ретикулярных образованиях подвздошной кишки и её брыжейки. Воспалительная реакция имеет в основном продуктивный характер, выражаясь образованием гранулём, состоящих из довольно крупных округлых или угловатых «тифозных» клеток с массивной светлой цитоплазмой. Эти клетки часто содержат поглощённые эритроциты или частицы детрита и представляют собой макрофаги, образовавшиеся из ретикулярных клеток и гистиоцитов. На 2-й неделе болезни гранулёмы подвергаются некрозу и возникает лейкоцитарная реакция типа демаркационного воспаления.
Начальные стадии очаговых поражений при Брюшной тиф не известны, так как смертельных его исходов раньше конца первой — начала второй недели болезни не наблюдалось. Недостаточно ясны и причины образования гранулём, очевидно связанных с поселением в таких местах возбудителей инфекции, постоянно выделяемых отсюда при бактериологических исследованиях (посевах). В таких гранулёмах обнаруживаются очень мелкие и выявляющиеся лишь при особой окраске внутриклеточно расположенные бактерии. Однако микроколонии хорошо красящихся палочек, встречающиеся при бактериоскопии между клетками гранулём, являются результатом размножения S. typhi в органах трупа.
Поражения кишечника при Брюшной тиф имеют характерную локализацию и известную цикличность. Наряду с непостоянными признаками диффузного катара (нек-рая набухлость и розовая окраска слизистой оболочки), основные специфические изменения обнаруживаются в дистальном участке подвздошной кишки. Находящиеся здесь лимфоидные образования, солитарные фолликулы и пейеровы бляшки на первой неделе болезни значительно набухают. Их гиперплазированная за счёт накопления «тифозных» клеток ткань мягка и сочна, имеет серовато-красноватую окраску (мозговидное набухание). Брюшнотифозные гранулёмы, выходя за пределы фолликулов, обычно занимают всю толщу подслизистого слоя, а группы макрофагов, распространившихся по лимфатических, путям, могут располагаться и в мышечной оболочке, даже под серозным покровом.
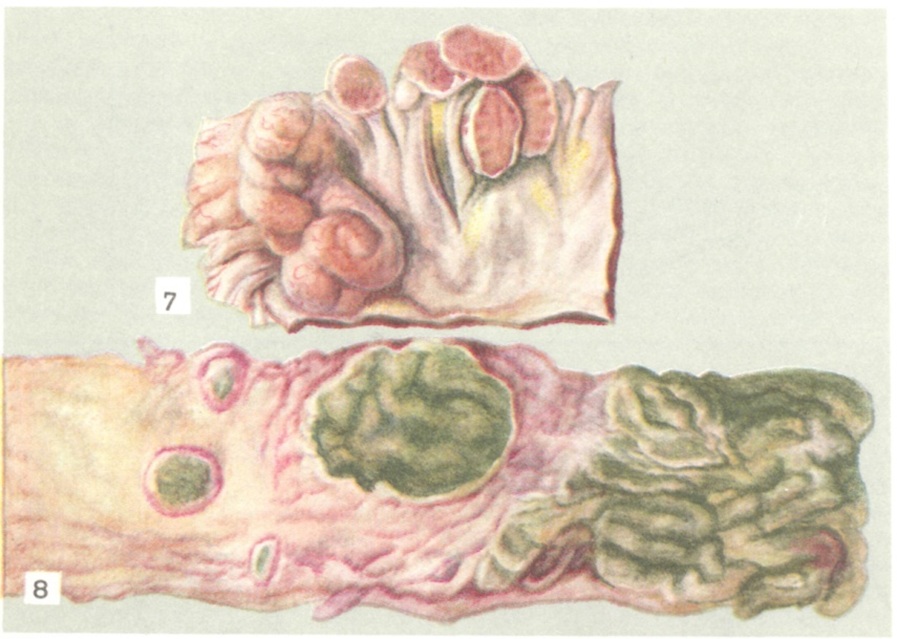
На 2-й и в начале 3-й недели болезни ткань увеличенных групповых и одиночных фолликулов почти полностью (за исключением краёв) омертвевает. Это заметно и невооружённым глазом вследствие сухости и тусклой серой или желтовато-зеленоватой (пропитывание желчью) окраски участков некроза (цветной таблица, страница 496, рисунок 8). После их отторжения, происходящего па 3-й и 4-й неделях болезни, образуются язвы, доходящие до мышечного слоя, а иногда и глубже. Именно в этом периоде развиваются тяжёлые осложнения брюшного тифа: обильные кровотечения из повреждённых и ещё не закрытых тромбами сосудов и прободение язв, ведущее к перитониту. Перфорации (обычно одной из язв, но изредка и множественные) чаще всего происходят в нижнем участке подвздошной кишки. Однако прободения могут возникнуть и в других отделах кишки, если там были специфические поражения лимф, фолликулов, рассеянных по всему пищеварительному тракту. Как казуистические случаи описаны тифозные прободения червеобразного отростка и толстой кишки.
 |
 |
 |
Рис. 7. Лимфатические узлы илеоцекального угла брыжейки при брюшном тифе. | ||
При благополучном течении болезни в конце 4-й и начале 5-й недели наступает заживление язи, никогда не ведущее к образованию рубцов или стеноза; через несколько месяцев от них вообще не остаётся заметного следа.
Указанные продолжительность и последовательность отдельных стадий болезни наблюдаются не всегда (только в ½—2/3 случаев Брюшной тиф). У детей обычно не бывает сплошного некроза групповых лимф, фолликулов и грануляционная ткань может подвергнуться постепенной инволюции. По-видимому, и у взрослых омертвение гранулём не обязательно. Кроме того, отдельные бляшки и фолликулы поражаются не одновременно: в лимфатических образованиях, расположенных вблизи илео-цекального клапана, обычно видны более далеко зашедшие изменения, чем в выше расположенных фолликулах. Практически важно, что не всегда наблюдается параллелизм между клиническими и морфологически проявлениями болезни. Известны случаи, когда при «амбулаторном» Брюшной тиф происходила перфорация кишки и на вскрытии открывались обширные специфические поражения тонкой кишки.
Брюшной тиф протекает как генерализованная инфекция. Такие же изменения, как в одиночных и групповых фолликулах, происходят в лимфатических, узлах брыжейки тонкой кишки, особенно в тех, которые расположены в илео-цекальном углу. На 1-й неделе болезни они увеличиваются (цветной рисунок 7), становятся мягкими и сочными. Разросшиеся «тифозные» клетки в них, как и в кишечной стенке, затем погибают. Если возникают участки некроза (что, по-видимому, не обязательно), они инкапсулируются, иногда подвергаясь обызвествлению. В редких случаях наблюдались секвестрация или нагноение очагов некроза в лимф, узлах, приводившие к развитию ограниченного либо разлитого перитонита.
Постоянно увеличивается (в 2—3 раза) селезёнка. В её однородной темно-красной пульпе, дающей значительный соскоб, при гистологических исследовании обнаруживают полнокровие и диффузную гиперплазию ретикулоэндотелия. Кроме того, здесь образуются отдельные узелки — гранулёмы, подвергающиеся некробиотическим изменениям. Гораздо более редки небольшие инфаркты, иногда подвергающиеся нагноению.
В печени наряду с более или менее выраженными явлениями паренхиматозной дистрофии также находят отдельные узелки, представляющие собой либо специфические гранулёмы, либо скопления лимфоидных клеток, либо очажки некроза. Такие же очажки некроза встречаются и в костном мозге, где происходит и общая гиперплазия ретикулоэндотелия. Изменения костного мозга сами по себе не сказываются на течении болезни, но брюшнотифозные палочки здесь могут оставаться и по её окончании, являясь основой длительного бактерионосительства. В таких случаях сальмонеллы паразитируют внутри клеток типа макрофагов.
К специфическим проявлениям брюшнотифозной инфекции принадлежит образование розеол на кожных покровах. В них, кроме воспалительной инфильтрации, можно найти микроколонии сальмонелл, если кусочки ткани предварительно подвергнуть инкубации в термостате.
Брюшной тиф нередко осложняется вторичной инфекцией, проявляющейся нагноительными процессами или развитием пневмонии, которые могут быть этиологически связаны с основным заболеванием. Описаны пневмония, гнойный менингит, нефрит, панкреатит, остеомиелит, вызываемые самими брюшнотифозными бактериями. Вместе с тем А. И. Абрикосов указывал, что существование менинготифа, пневмотифа и так далее как самостоятельных (первичных) заболеваний не доказано.
Неспецифическим, но довольно характерным для Брюшной тиф осложнением является восковидный (ценкеровский) некроз прямых мышц живота, обычно сопровождаемый кровоизлиянием.
Воспроизвести типичный Брюшной тиф у животных не удаётся. Однако значительное сходство с ним имеют патологические процессы, вызываемые у мышей и кроликов другими сальмонеллами. При такой экспериментальной инфекции сальмонеллы обнаруживают способность паразитировать внутри макрофагов. Внутриклеточное нахождение сальмонелл было подтверждено и при электронной микроскопии лимф, узла человека, болевшего Брюшной тиф.
Проникнув через рот в организм человека, возбудитель Брюшной тиф через желудок и двенадцатиперстную кишку переходит в тонкую кишку и в нижнем отрезке её встречает наиболее благоприятные условия для существования и размножения. Возбудитель внедряется в одиночные и групповые лимфатических, фолликулы. Лимф, аппарат тонкой кишки на внедрение в него возбудителя болезни отвечает реакцией пролиферации, образованием крупных «тифозных» клеток. Затем по лимфатических, путям брюшнотифозные бактерии проникают в мезентериальные и забрюшинные лимфатических узлы.
В конце инкубационного периода возбудитель из забрюшинных лимф, узлов попадает в грудной проток, а затем в кровеносную систему, результатом чего является бактериемия (смотри), сохраняющаяся на протяжении лихорадочного периода болезни. Вследствие бактериемии происходит гематогенный занос возбудителя в различные органы и ткани: в печень, селезёнку, костный мозг, где образуется ряд тканевых очагов инфекции, возникают брюшнотифозные гранулемы. Из этих очагов возбудители повторно поступают в ток крови, что поддерживает и усиливает бактериемию. Из тока крови бактерии попадают в желчные капилляры печени, желчный пузырь, где имеются наиболее благоприятные условия для их существования и размножения.
Вместе с желчью брюшнотифозные бактерии выделяются в просвет тонкой кишки, где происходит их повторное внедрение в групповые и одиночные лимфатических, фолликулы, ранее сенсибилизированные бактериальными антигенами. При этом развивается гиперергическая воспалительная реакция по типу феномена Артюса (смотри Артюса феномен). Последовательные фазы развития её отражают стадию мозговидного набухания ткани лимфатических, образований тонкой кишки, некроза этих тканей, отторжения некротизированной ткани с образованием язв и постепенным их заживлением. В случаях естественного течения болезни без антибиотикотерапии каждая из перечисленных четырёх стадий изменений групповых и одиночных лимф, фолликулов продолжается около недели. Важную роль в патогенезе болезни играет интоксикация организма, вызванная воздействием эндотоксина брюшнотифозных бактерий на органы и ткани, особенно на сердечно-сосудистую и нервную системы. В результате токсических влияний на артериолы и капилляры падает артериальное и венозное кровяное давление, замедляется скорость кровотока. Токсическое поражение центральной нервной системы, а также солнечного сплетения и чревных нервов способствует перераспределению значительных масс крови в сосуды внутренних органов (особенно в печень и селезенку), что способствует развитию циркуляторного коллапса, уменьшению массы циркулирующей крови и венозного притока ее к сердцу с одновременным снижением систолического и минутного объема сердца. Эти гемодинамические нарушения сочетаются с развитием дистрофических и воспалительных изменений в мышце сердца, принимающих в случаях тяжёлого течения болезни характер миокардита.
Токсические воздействия на центральной нервной системы обусловливают такие характерные симптомы Брюшной тиф, как депрессия и адинамия. Вследствие пареза двигательной иннервации кишечника и угнетения продукции пищеварительных ферментов развиваются запоры и метеоризм. Понижение свертываемости крови, увеличивающаяся проницаемость стенок мелких кровеносных сосудов и возникновение язв в области групповых и одиночных лимф, фолликулов создают условия для развития кишечных кровотечений как одного из возможных осложнений Брюшной тиф. Вследствие бактериемии развивается гепатолиенальный синдром, а с 8—10-го дня от начала болезни на коже появляется характерная розеолезная сыпь.
Длительное поступление возбудителя в ток крови из первичных и вторичных очагов инфекции обусловливает волнообразный характер температурной кривой, свойственной больным Брюшной тиф. Массовая гибель брюшнотифозных бактерий в организме больного приводит к интоксикации и характерному «тифозному статусу». Определённую роль в патогенезе болезни играет нарушение обмена веществ (особенно белков и витаминов), а также кислотно-щелочного равновесия. Вследствие токсических влияний на костный мозг у больных Брюшной тиф угнетается лейкопоэз, что объясняет характер гемограммы со свойственной этим больным лейкопенией, нейтропенией, анэозинофилией и ядерным сдвигом лейкоцитов влево. Сложный патогенез Брюшной тиф обусловливает многообразие клинических симптомов и существование ряда форм этого заболевания.
Заболевание Брюшной тиф свойственно только человеку. В естественных условиях у животных он не наблюдается и вызвать его экспериментальным путём не удаётся даже у наиболее близких человеку представителей животного мира — человекообразных обезьян.
Вместе с тем на экспериментальных животных путём введения им убитых и живых культур брюшнотифозных бактерий, их антигенов (например, Vi- и О-антигена) оказалось возможным изучить процессы образования гуморальных антител и клеточные механизмы защиты организма. Исследование динамики иммунитета у людей, больных Брюшной тиф, подтвердило участие малых лимфоцитов в образовании антител различной физико-химические природы (иммуноглобулинов различных классов). Врождённого иммунитета к возбудителю Брюшной тиф не существует. Перенесённое заболевание оставляет прочную, чаще пожизненную невосприимчивость, и потому случаи повторных заболеваний Брюшной тиф — большая редкость. Однако у части больных возможно развитие рецидивов и бактерионосительства, патогенез которых у переболевших связан в значительной мере с индивидуальным несовершенством иммунитета (смотри Носителъство возбудителей инфекции).
Классификация Брюшной тиф учитывает большое разнообразие различных форм этой болезни, которая может характеризоваться значительным полиморфизмом симптомов, возможностью рецидивов, обострений и осложнений. В соответствии с этими особенностями принято прежде всего выделять неосложнённый и осложнённый Брюшной тиф. По степени выраженности клинических симптомов, в первую очередь по интоксикации, выделяют лёгкую, средней тяжести и тяжёлую форму Брюшной тиф. Типичный Брюшной тиф отличается циклическим течением средней тяжести. Лёгкое течение болезни характеризуется слабой выраженностью симптомов и коротким лихорадочным периодом. К лёгким формам болезни относят абортивный Брюшной тиф.
В редко встречающихся случаях болезнь протекает с преобладанием симптомов поражения отдельных органов и систем: лёгких, мозговых оболочек, слепой кишки (так называемый пневмотиф, менинготиф, колитиф). При таких атипичных формах болезни, как и в случаях абортивного течения Брюшной тиф, ряд характерных его признаков может полностью отсутствовать. В классификации предусматриваются также наиболее тяжело протекающие гиперпиректические и геморрагические формы болезни. Принято также выделять течение Брюшной тиф у привитых.
Продолжительность инкубационного периода болезни составляет от 3 до 21 дня, наиболее часто 10 — 14 дней.
Брюшной тиф относится к числу болезней с постепенным и медленным нарастанием всех симптомов, достигающих своего полного развития лишь к 6 — 9-му дню от начала заболевания. Однако возможны случаи с подострым и даже острым началом (25—30% всех больных Брюшной тиф).
Как правило, болезнь начинается с медленного нарастания температуры тела больного и непрерывно усиливающейся интоксикации.
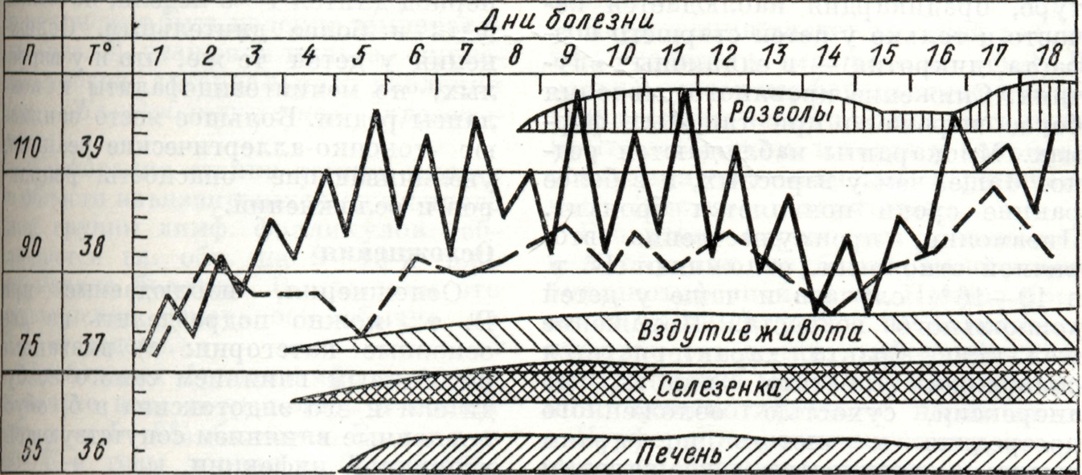
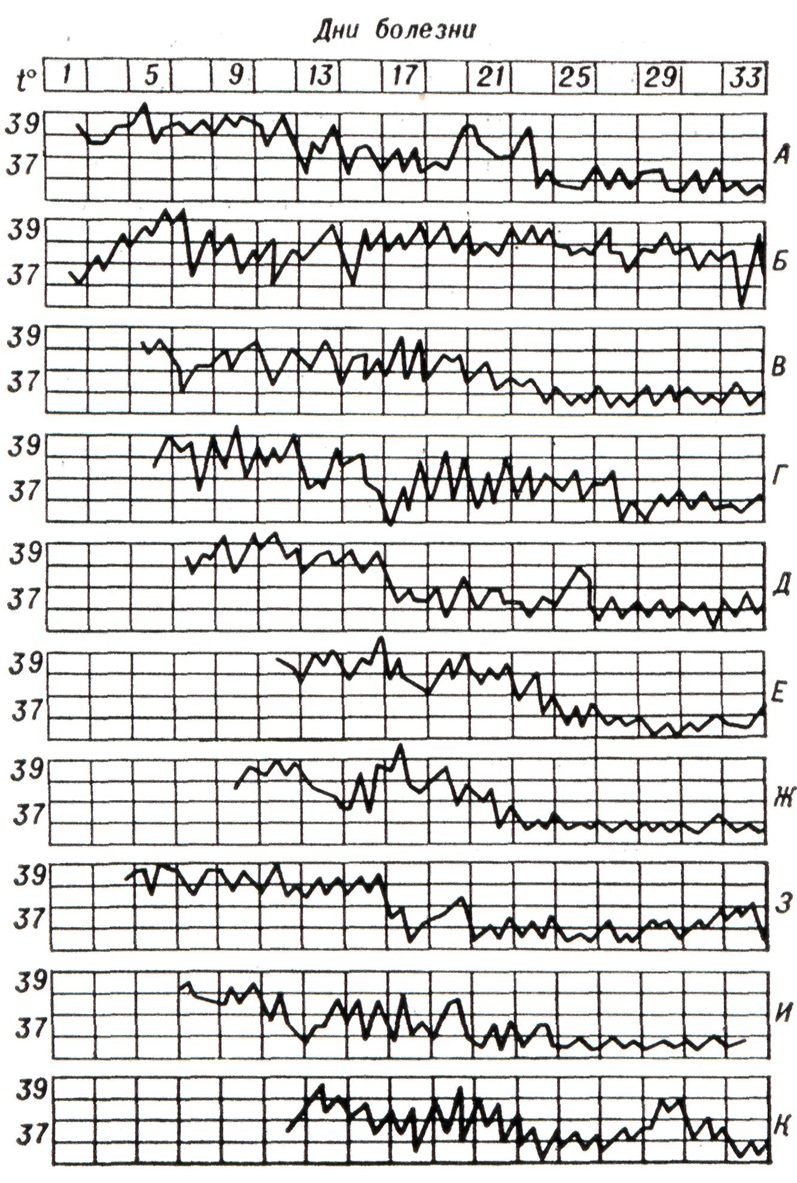
У многих больных удаётся проследить продромальный период, предшествующий первым клиническим симптомам болезни. В период продрома у заболевшего может быть общее недомогание, ощущение разбитости во всем теле, головные боли, ухудшение сна и аппетита, снижение трудоспособности, субфебрилитет. Эти анамнестические признаки могут отсутствовать у физически крепких молодых людей. Продолжительность инкубационного периода оказывает некоторое влияние и на характер симптомов продрома: при длительной инкубации они выражены более определённо. При этом клиническая форма Брюшной тиф средней тяжести характеризуется медленным ступенеобразным нарастанием температурной кривой, достигающей 38,8—39,8° лишь к 4—6-му дню от начала болезни. В течение ближайших 6 — 7 дней температура сохраняется на этом уровне (кривая типа continua); затем отмечается волнообразный характер температурной кривой (боткинский тип, рисунок 1).
У больного развивается резкая общая слабость, безразличие ко всему окружающему, резкая апатия, адинамия вследствие значительной депрессии центральной нервной системы Такое своеобразное изменение нервно-психической деятельности является результатом интоксикации организма. Развивается типичный «тифозный статус».
У некоторых больных уже в самом начале заболевания возможна потеря сознания, зрительные, слуховые, тактильные галлюцинации, бред.
Субъективные жалобы больных Брюшной тиф немногочисленны: головные боли, бессонница, ухудшение аппетита, запоры. Характерен внешний облик больного: безучастный взгляд, резкая бледность наружных покровов, особенно лица, видимых слизистых оболочек. Кожа сухая, горячая на ощупь. В течение первых 7—8 дней болезни кожа больного остаётся чистой, затем на ней появляются элементы сыпи — розеолы, имеющие вид отдельных круглых пятнышек насыщенно-розового цвета диам. 3—3,5 миллиметров, чётко отграниченных от окружающей бледной кожи. Розеолы появляются преимущественно на коже живота. Количество их может ограничиваться всего лишь 4—6 элементами или достигать 20—25; изредка сыпь может быть более обильной. Характерна мономорфность элементов. Если на месте розеолы растянуть кожу или надавить на неё пальцем, то элемент сыпи перестаёт быть заметным до тех пор, пока продолжается такое надавливание или растяжение кожи. У некоторых больных вследствие экссудации отмечается приподнятость розеолы над поверхностью кожи (розеола-папула, roseola elevata). Элементы высыпания сохраняются в течение 4—6 дней, затем бледнеют, оставляя после себя слегка пигментированное пятнышко. Возможны дополнительные высыпания. В некоторых случаях сыпи на коже не образуется. Иногда в ранние сроки от начала заболевания можно видеть желтушное окрашивание кожи ладоней (так называемый симптом Филиповича), зависящее от ксантоза как следствия отложения в эпидермисе каротинов.
В клинической картине Брюшной тиф симптомы поражения лёгких наблюдаются часто, главным образом диффузный бронхит, реже очаговая пневмония. На высоте развития лихорадочной реакции частота пульса отстаёт от уровня температуры тела больного (относительная брадикардия). Нередко пульс имеет двухволновой характер (дикротия), который наблюдается чаще у взрослых, чем у детей, и притом свойствен главным образом мужчинам. Начиная с 5—6-го дня от начала болезни напряжение и наполнение пульса снижаются, падает артериальное и венозное кровяное давление. В те же сроки с последующим прогрессированием отмечается смещение кнаружи границ сердца, приглушение тонов на всех точках. При более выраженном поражении сердца на его верхушке, а также на аорте и лёгочной артерии выслушивается систолический шум. На электрокардиограмме выявляют снижение вольтажа зубца Т (особенно в грудных отведениях), в части случаев — понижение сегмента S—Т, удлинение времени атрио-вентрикулярной проводимости (нарастание интервала Р—Q), уменьшение сократительной способности миокарда, нарушения фаз систолы сердца.
Следует отметить склонность больных Брюшной тиф к сосудистым коллапсам, возможность развития которых является наибольшей в поздние сроки (18-25-й день от начала болезни при её естественном течении) у больных, не получавших антибиотиков.
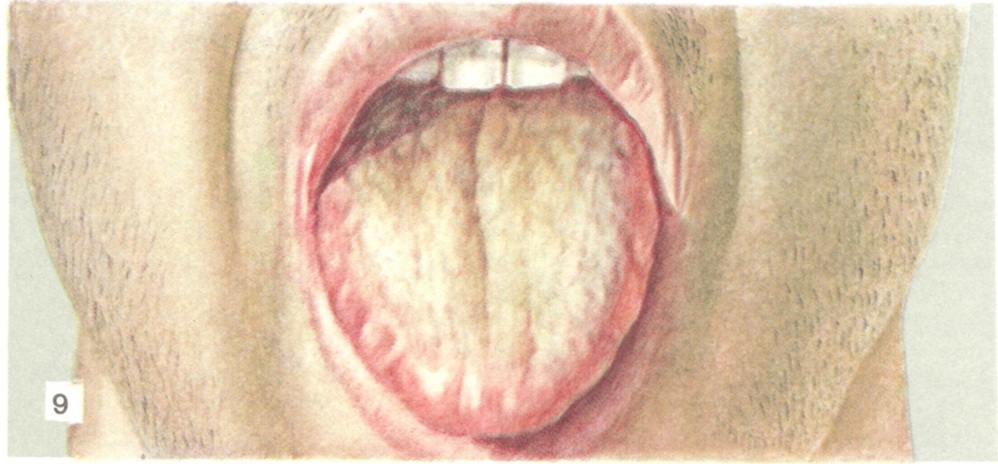
Осмотр зева у больных выявляет, как правило, лёгкую разлитую гиперемию. Характерен вид языка больных Брюшной тиф в первые 6 — 8 дней от начала заболевания: отёчный, увеличенный в размерах, с отпечатками зубов на боковых поверхностях (цветной рисунок 9). Серединка языка покрыта довольно массивным налётом серого цвета, но так, что кончик и края его остаются чистыми, насыщенно-розового цвета. В дальнейшем течении резни язык становится сухим, налёт на нем приобретает коричневый оттенок, на слизистой оболочке могут возникать кровоточащие трещины.
 |
 |
 |
Рис. 9. | ||
Стул у больных, как правило, задержан. Живот вздут вследствие метеоризма, значительно увеличен в размерах. При пальпации живота в правом подвздошной области определяется урчание в результате вытеснения газов из слепой кишки при её пальпации. У отдельных больных при перкуссии в правой подвздошной области, непосредственно над отёчной, инфильтрированной слепой кишкой и гиперплазированными нимф, узлами брыжейки определяется укорочение перкуторного звука (симптом Падалки). Увеличение размеров селезёнки отмечается с 4-5-го дня болезни сначала перкуторно, что позволяет выявлять даже умеренное увеличение этого органа, а затем и путём пальпации. С 5—7-го дня от начала заболевания увеличивается в своих размерах и печень (рисунок 1). Таким образом, гепато-лиенальный синдром при Брюшной тиф является обязательным.
 |
 |
 |
Рис. 1. | ||
Гемограмма после 4—5-го дня от начала болезни становится характерной: количество лейкоцитов в 1 микролитров крови снижается до 4500— 2500, в лейкоцитарной формуле отмечается нейтропения со сдвигом лейкоцитарного ряда влево, анэозинофилия, относительный лимфоцитоз; РОЭ ускорена. После 6—8-го дня от начала болезни клиническая картина приобретает полную очерченность; в последующие дни лихорадочного периода болезни степень интоксикации организма, нарушения со стороны отдельных органов и систем, описанные выше, продолжают нарастать. На этом фоне могут возникнуть обострения Брюшной тиф.
В случаях благоприятного течения болезни после продолжительного срока повышенной температуры при естественном течении Брюшной тиф температурная кривая приобретает амфиболический характер (с колебаниями в 2—2,5° между утренней и вечерней температурой), интоксикация ослабевает, становятся менее выраженными многие важные симптомы болезни: начинается период выздоровления.
К особенностям течения неосложненного Брюшной тиф (циклическая форма средней тяжести) следует отнести те случаи болезни, которые сопровождаются развитием рецидивов и бактерионосительства. В пожилом и старческом возрасте болезнь протекает при отсутствии ряда симптомов, свойственных заболеваниям у молодых: температурная кривая носит неопределённый характер, розеолезная сыпь часто отсутствует, гепатолиенальный синдром выражен незначительно, вместо лейкопении может наблюдаться нормальное или слегка повышенное количество лейкоцитов в 1 микролитров. Эти особенности клинического течения болезни значительно затрудняют диагностику; при развитии осложнений у пожилых больных Брюшной тиф (особенно в случаях перфорации язвы в стенке тонкой кишки с развитием перитонита) также возникают большие диагностические затруднения.
Из вариантов клинического течения Брюшной тиф следует прежде всего назвать абортивную форму, при которой вслед за коротким достаточно выраженным периодом развития клинических симптомов возникает резкий перелом и больной начинает поправляться. При атипично протекающих лёгких и легчайших формах болезни (старое название «амбулаторный брюшной тиф») интоксикация выражена слабо, самочувствие и физ. силы сохраняются в такой мере, что заболевший может продолжать работать, ходит, посещает поликлинику и тому подобное. У таких больных интоксикация организма выражена незначительно, температура бывает не выше 38°, лихорадочный период короткий, увеличение печени и селезёнки отсутствует или выражено слабо, сыпь на коже появляется редко.
Тяжёлые формы Брюшной тиф — гиперпиректическая и геморрагическая — встречаются не чаще чем в 0,5% случаев. Последняя из названных форм характеризуется развитием множественных геморрагических элементов (петехий, экхимозов) на коже и слизистых оболочках в сочетании с обычными розеолезными элементами; у таких больных могут быть носовые, кишечные, маточные кровотечения, макрогематурия. В отдельных, редко встречающихся случаях наблюдается так наз. колитиф, который характеризуется высокой лихорадочной реакцией, спонтанными болями в правой подвздошной области и локальными болями при пальпации живота соответственно положению слепой кишки, метеоризмом, жидким или полужидким стулом с примесью слизи.
При заболеваниях Брюшной тиф иммунизированных лиц клиническое течение болезни отличается рядом особенностей. В частности, наблюдается укороченный лихорадочный период, начало заболевания острое или под-острое, повышение температуры ограничивается 38—38,5°, гепато-лиенальный синдром выражен слабо, розеолезная сыпь на коже отмечается лишь у отдельных больных. Рано начатое лечение антибиотиками (левомицетином) приводит к довольно быстрому ослаблению и исчезновению ряда основных симптомов болезни. Так, в частности, в пределах 2—5 дней от начала лечения левомицетином температурная кривая приходит к норме, исчезает интоксикация, улучшается функциональное состояние сердечно-сосудистой и нервной системы, улучшается сон и аппетит; позднее перестаёт определяться гепато-лиенальный синдром, нормализуется гемограмма.
К основным особенностям тече¬ния брюшного тифа следует отнести следующие: возможность острого и подострого начала болезни (в 25—30% всех случаев), умеренно выраженную интоксикацию, значительное уменьшение процента тяжёлых форм, резкое снижение летальности, умеренно выраженные нарушения сердечно-сосудистой и нервной системы, отсутствие гнойных осложнений. Во многом это связано с широким применением антибиотиков, существенно изменивших клиническое течение болезни. Наблюдается значительная частота атипичных, лёгких и легчайших клинических форм болезни.
К особенностям течения Брюшной тиф у отдельных больных относятся рецидивы (смотри Рецидив). В прошлом частота рецидивов в отдельные годы достигала 12—14%. С введением в терапевтическую практику антибиотиков и рациональным их применением частота рецидивов в среднем составляет около 7—9%. Продолжительность лихорадочного периода при рецидиве может колебаться от 1—3 (рудиментарные рецидивы) до 20 и более дней. После перенесённого Брюшной тиф в части случаев развивается хрон. бактерионосительство, связанное с пребыванием возбудителя в желчных и мочевых путях, а также в костном мозге, с развитием особой формы иммунологической толерантности.
Следует также иметь в виду возможность сочетания Брюшной тиф с другими кишечными инфекционными заболеваниями (например, острой дизентерией).
Брюшной тиф у детей. Отличия от Брюшной тиф у взрослых наиболее выражены у детей первых лет жизни. В школьном возрасте клиническая симптоматика и течение Брюшной тиф не отличаются от клинических проявлений Брюшной тиф у взрослых. Брюшной тиф у детей, как и у взрослых, может быть различной тяжести.
По данным ряда авторов, лёгкие формы составляли 10—30%, среднетяжёлые — 45—60% и тяжёлые — 18— 30%. В последние годы в 60—80% случаев наблюдается острое начало болезни с быстрым подъёмом температуры до максимальных цифр у старших детей в течение 3—4, у младших — 1—2 дней. Отмечаются различные типы температурных реакций (рисунок 2), чаше волнообразного боткинского и неправильного типа: первый — преимущественно при тяжёлых, второй — одинаково часто при тяжёлых и лёгких формах. В разгар болезни преобладает температура от 38,5 до 40°, характерны утренние ремиссии. Длительность лихорадочного периода короче, чем у взрослых,— в среднем 16 дней. Падение температуры происходит по типу лизиса, нередко укороченного. После снижения температуры у значительного числа детей отмечается субфебрилитет до 10—12 дней. У подавляющего большинства детей выражены в той или иной степени симптомы брюшнотифозной интоксикации: апатия, адинамия, расстройства сна, головные боли, психическая заторможенность. Ступор развивается редко. Бред наблюдается чаще у детей старше 5 лет. В тяжёлых случаях более выражены энцефалитические симптомы, менингеальные явления, обычно без изменений в ликворе.
 |
 |
 |
Рис. 2. | ||
Сердечно-сосудистые расстройства проявляются приглушением сердечных тонов, небольшим расширением границ сердца. Пульс у большинства больных соответствует температуре, брадикардия наблюдается нечасто и только у детей старшего возраста, дикротия — в единичных случаях. Снижение кровяного давления более выражено при тяжёлых формах. Миокардиты наблюдаются редко. Чаще, чем у взрослых, и в более ранние сроки появляется бронхит. Пневмонии, преимущественно вторичной этиологии, осложняют Брюшной тиф в 10—16% случаев и чаще у детей дошкольного возраста. Поражение желудочно-кишечного тракта характеризуется снижением аппетита вплоть до анорексии, сухостью обложенного посередине и чистого по краям языка, склонностью к запорам и реже к поносам. Живот вздут, нередко болезнен; в правой подвздошной области может определяться притупление перкуторного тона и урчание. Увеличение печени — ранний и постоянный симптом. Её размеры и функциональные нарушения нарастают к разгару болезни и зависят от тяжести Брюшной тиф. Увеличение селезёнки наблюдается в 1/3 ½ заболеваний и обнаруживается с 3—5-го дня болезни. Розеолы находят в 45—60% случаев; они более обильные при тяжёлых формах и чаще обнаруживаются у старших детей. В грудном возрасте розеолы скудные и бледные. Картине крови у детей свойственно меньшее, чем у взрослых, постоянство лейкопении: в 40% случаев отмечается нормальное или увеличенное количество лейкоцитов. Нейтрофилез с ядерным сдвигом, гипо- и анэозинофилия и ускорение РОЭ обнаруживаются у 80—90% детей всех возрастных групп. Рецидивы наблюдаются в 10—15% случаев. Они возникают через различные периоды после снижения температуры, чаще спустя 2—3 недели. Преобладают лёгкие рецидивы длительностью в 4—10 дней. У грудных детей Брюшной тиф протекает наиболее своеобразно и тяжело. Болезнь разбивается бурно, с быстрым подъёмом температуры и развитием симптомов интоксикации. Чаще, чем в других возрастах, отмечаются двигательные расстройства: судороги, тремор, атетоидные и хореоподобные движения, менингеальные явления. На первый лан нередко выступают желудочно-кишечного расстройства: рвота и понос или чередование поноса с запором. При диарее стул обильный, зеленого цвета. Резко выражен метеоризм. Длительный понос может привести к обезвоживанию организма и в дальнейшем к дистрофии. Иногда в картине болезни преобладает пневмония. В подобных случаях ошибочно ставится диагноз токсической диспепсии, колиэптерита, пневмонии. Затруднения диагностики усугубляются слабой выраженностью розеол и частым отсутствием лейкопении. Лихорадочный период длится 1—3 недели, но может быть и более длительным. Осложнения у детей те же, что и у взрослых, но менингоэнцефалиты и коллапсы редки. Большое место занимают токсикоаллергические реакции, увеличивающие опасность рецидивов и осложнений.
Осложнения, наблюдаемые при Брюшной тиф, можно подразделить на две основные категории: а) вызванные патогенным влиянием самого возбудителя и его эндотоксина и б) обусловленные влиянием сопутствующей, вторичной инфекции.
При естественном течении Брюшной тиф коллапс преимущественно развивается в поздние сроки от начала болезни (18—25-й день) и наблюдается чаще у молодых людей. С наступлением коллапса больной становится беспокойным, встревоженным, нередко оглушённым. На лбу появляются капли пота, кожа становится очень бледной, а иногда и липкой от пота, слизистые оболочки губ, кончик носа, пальцы на верхних и нижних конечностях приобретают цианотичный оттенок, холодны на ощупь, температура тела снижается до субнормальных цифр (вплоть до 35° и ниже). Черты лица заостряются, глазные яблоки западают, веки цианотичны. Поверхностные вены на тыльной стороне кисти и стоп, в области висков спадаются, запустевают, локтевые вены часто также спадаются.
Пульс нитевидный, очень частый, с трудом прощупывается; кровяное давление резко падает (максимальное — до 30—40 миллиметров ртутного столба, минимальное до нуля). На верхушке сердца тоны резко приглушены, прослушивается дующий систолический шум. Венозное давление снижено, электрокардиограмма выявляет снижение вольтажа зубца Т, уменьшение сократительной способности миокарда. Возможно наступление повторных коллапсов (смотри Коллапс).
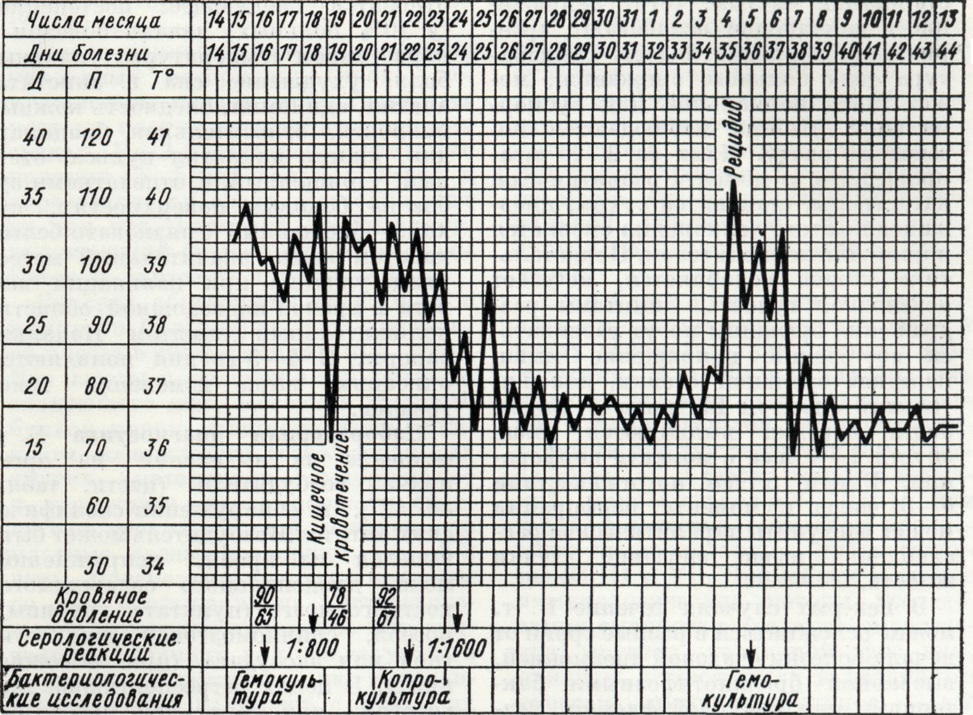
Кишечное кровотечение наблюдается в те же сроки от начала болезни, что и коллапс. Клиническая картина этого осложнения во многом зависит от массивности кровотечения. Величина кровопотери варьирует в пределах от 50 до 300 миллилитров и более. Существуют прямые и косвенные признаки наступившего кровотечения. К числу прямых следует отнести обнаружение в каловых массах примеси крови как в виде изменённой, чёрного цвета (мелена — дёгтеобразный стул), что наблюдается при замедленной эвакуации содержимого кишечника, так и в виде алой крови, если стул был у больного вскоре за происшедшим кишечным кровотечением. Косвенными признаками кишечного кровотечения (наиболее выраженными при массивных кровопотерях) может быть падение температуры (рисунок 3), учащение пульса, снижение уровня артериального давления (смотри Желудочно-кишечное кровотечение).
Перфорация стенки тонкой кишки в области изъязвившихся одиночного или группы лимфатических, фолликулов наблюдается главным образом на 9—15-й день от начала болезни. В прошлом это осложнение отмечалось обычно на 3—4-й неделе.
Прободения брюшнотифозных язв в начале века встречались в нашей стране у 5—8% больных Брюшной тиф, а в 60—70-е годы только у 0,5—1,5%; однако в некоторых странах Азии и Африки процент подобных осложнений по-прежнему высок и достигает 15.
 |
 |
 |
Рис. 3. | ||
Чаще перфорация брюшнотифозных язв возникает в терминальном отделе тонкой кишки на расстоянии 10—40 сантиметров от илео-цекального клапана, реже в толстой кишке (слепая, сигмовидная). Крайне редко встречаются перфорации брюшнотифозных язв желчного пузыря, хотя поражения желчных путей при Брюшной тиф составляют около 2,5%.
Прободения при Брюшной тиф чаще встречаются у мужчин старшего возраста при среднетяжёлых или тяжёлых формах болезни. Отмечена прямая зависимость между глубиной поражения групповых лимф, фолликулов и частотой кишечных осложнений. Как правило, отмечаются однократные перфорации, но описаны прободения по 3, 5 и более раз у одного и того же больного за время болезни.
Перфорация влечёт за собой развитие разлитого перитонита (смотри). В части случаев перфорационное отверстие в стенке кишки может быть прикрыто сальником, и тогда у больного устанавливают явления ограниченного (местного) перитонита.
Развитие перитонита возможно и в случаях глубокой пенетрации брюшнотифозной язвы. Некроз брыжеечных лимф, узлов, нагноившийся инфаркт селезёнки, тифозный сальпингит также могут служить причиной брюшнотифозного перитонита.
Перфорация стенки желчного пузыря сопровождается развитием желчного перитонита; при этом и в желчи, и в гнойном выпоте находят брюшнотифозные палочки.
Симптомов, патогномоничных для прободений брюшнотифозных язв, не существует. Клиника таких осложнений складывается из симптомов Брюшной тиф и перитонита. Такие симптомы, как «кинжальные» боли в животе, резкое изменение общего состояния больного, заострение черт лица, частый пульс малого наполнения, встречаются редко, в основном при стёртых, так наз. амбулаторных формах Брюшной тиф. Симптомы перитонита маскируются тяжёлым общим состоянием больного, обусловленным угнетением центральной нервной системы. Учитывая тяжесть состояния, бред, спутанное сознание, жалобы таких больных надо воспринимать весьма критически. Отсутствие печёночной тупости при перкуссии или наличие свободного газа в брюшной полости, определяемое рентгенологически, признаки свободной жидкости в брюшной полости, напряжение мышц передней брюшной стенки служат достаточным основанием для диагноза перфорации брюшнотифозной язвы.
Прободение брюшнотифозной язвы в случаях лёгкой формы Брюшной тиф диагностируется легче, чем при тяжёлой форме. В условиях спорадического распространения Брюшной тиф перфорации часто своевременно не распознаются, а у некоторых больных до появления таких осложнений и ревизии брюшной полости не диагностируют Брюшной тиф.
Момент перфорации у ряда больных сопровождается острыми болями в животе, симптомами коллапса. Черты лица заостряются, на лбу появляются капельки пота, пульс становится частым, его напряжение и наполнение ослабевают, артериальное давление падает. Температура тела больного снижается, может стать нормальной или субнормальной. Иногда наблюдаются позывы на рвоту. Язык за 2—3 часа, прошедших с момента развития этой катастрофы, становится сухим, имевшаяся до этого лейкопения сменяется нормо- или лейкоцитозом. Перистальтика кишок ослабляется, исчезает печёночная тупость. Симптомы раздражения брюшины могут развиваться постепенно: напряжение мышц передней брюшной стенки, положительный симптом Щеткина — Блюмберга нередко выявляются лишь спустя 2—4 часа с момента перфорации. Вместе с тем по прошествии 6 — 8 часов с момента перфорации может наступить паралитическое расслабление мышц передней стенки живота.
В некоторых случаях течение Брюшной тиф может осложниться в разные сроки от начала болезни очаговой пневмонией, вызванной брюшнотифозными бактериями или кокковой флорой. Редким осложнением болезни является поражение периферической нервной системы, главным образом локтевого нерва и плечевого нервного сплетения.
После 1949—1953 годы, когда в терапевтическую практику вошли антибиотики, значительно реже стали наблюдаться тромбофлебиты, а также миокардиты. Последние возникают преимущественно в позднем периоде болезни, характеризуются тахикардией, смещением кнаружи границ сердца, значительным приглушением тонов сердца, появлением систолического шума на верхушке. Электрокардиограмма выявляет значительное уплощение зубца Т, становящегося иногда отрицательным в грудных отведениях, возможно понижение сегмента S—Т. Обследование выявляет ослабление сократительной способности миокарда.
С введением в терапевтическую практику антибиотиков практически исчезли при Брюшной тиф гнойные поражения различных органов и тканей (паротиты, отиты, мастоидиты, пансинуситы, остеомиелиты).
Для обоснования диагноза Брюшной тиф требуется тщательный анализ клинической картины и течения болезни с проведением дифференциальной диагностики, эпидемиологический и лабораторные данные. Необходимость своевременного и правильного лечения больных, а также осуществления комплекса противоэпидемические мероприятий требует от врачей ранней диагностики болезни. К клиническим данным, имеющим наибольшее значение для диагноза в первые 5— 6 дней от начала заболевания Брюшной тиф, относится следующее: постепенное (у 70% больных) начало болезни с нарастанием температуры, головные боли, ухудшение сна и аппетита, апатия, адинамия, бледность кожных покровов, относительная брадикардия, иногда дикротия пульса, отечный, утолщённый, с отпечатками зубов на боковых поверхностях, сухой, обложенный грязновато-белым налётом язык, значительный метеоризм, урчание при пальпации живота в правой подвздошной области, положительный симптом Падалки, запоры. С 4—5-го дня появляются описанные выше изменения гемограммы.
Лабораторная диагностика Брюшной тиф основана на выделении из организма возбудителя и обнаружении специфических антител. Возбудитель может быть выделен из крови, испражнений, мочи, дуоденального содержимого, костного мозга (пунктата грудины), розеол, спинномозговой жидкости, гноя или экссудата (при осложнениях). В целях ретроспективной диагностики при летальном исходе исследуют секционный материал.
Исследование крови является самым ранним и наиболее достоверным методом бактериологических диагностики Брюшной тиф. Кровь берут шприцем из локтевой вены в количестве 5—10 мл и непосредственно у постели больного засевают во флакон с 50—100 мл 10—20% желчного бульона или среды Рапопорт. При отсутствии желчи кровь можно засеять в обычный мясо-пептонный бульон. В том случае, если кровь от больного получена в более поздние сроки (на 2—3-й неделе заболевания), исследованию подвергается большее её количество (20—25 миллилитров). Флаконы с посевами крови доставляют в лабораторию для исследования. Если кровь не может быть засеяна в питательную среду у постели больного, её доставляют в пробирке в лабораторию, где отделяют сыворотку от сгустка, последний тщательно измельчают (стеклянной палочкой или трубкой) и засевают в питательную среду в том же соотношении, как и цельную кровь (1 : 10). Посевы крови помещают в термостат при t° 37°. В последующие дни (3—5—7-й дни) делаются пересевы из жидкой среды на плотные дифференциально-диагностические среды (Эндо или Левина).
Испражнения подвергают бактериологических исследованию с целью диагностики заболевания, перед выпиской реконвалесцента, а также при обследовании на бактерионосительство. Исследование испражнений проводят многократно, начиная с 1-й недели заболевания и вплоть до выписки больного из стационара. Наиболее полноценным материалом для исследования являются испражнения, собранные непосредственно после дефекации. Сбор проб производится стерильным деревянным шпателем или стеклянной палочкой из судна, горшка, специального лотка, бумажной тарелки или пелёнки. В судне или горшке не должно оставаться следов дезинфицирующего раствора, к-рым они обрабатывались, для чего их необходимо после дезинфекции тщательно промыть горячей водой. Испражнения можно получить и непосредственно из прямой кишки, с помощью ректальной трубки (трубка Циманна). Помещённые в пробирки (баночки) испражнения доставляют в лабораторию. При отсутствии возможности немедленного посева собранный материал (или ректальные трубки) помещают в пробирки с консервирующим раствором (глицериновая смесь или буферный раствор фосфорнокислых солей, рН 8,0), при этом количество исследуемого ма¬териала должно составлять около 1/3 объёма консерванта. В лаборатории испражнения засевают в чашки Петри с плотными дифференциально-диагностическими средами (висмут-сульфит-агар, среда Плоскирева и Эндо) и одновременно в среду обогащения (селенитовый бульон, среды Мюллера или Кауффманна и другие). При посеве испражнений в среды обогащения соотношение посевного материала и среды должно составлять не менее чем 1:5. Если испражнения доставлены в консерванте, их тщательно перемешивая и каплю взвеси наносят (палочкой, вмонтированной в пробку, пастеровской пипеткой или петлёй) на поверхность плотной среды и растирают стеклянным или алюминиевым шпателем по всей поверхности среды. В случае если испражнения получены с помощью ректальной трубки, её содержимое после перемешивания с консервантом наносят той же трубкой на плотную среду и растирают по её поверхности. Посевы испражнений на жидкие и плотные среды помещают в термостат при t° 37° на 18—20 часов.
Исследование мочи производят многократно вплоть до выписки больного из стационара, однако наибольший процент положительных результатов наблюдается на 2—3-й неделе заболевания. Мочу в количестве 20—30 миллилитров собирают в стерильную посуду (банки, флаконы) с соблюдением условий, исключающих внесение посторонней флоры. Перед посевом е` центрифугируют и осадок засевают в среду обогащения и на плотные дифференциально-диагностические среды. При посеве мочи в селенитовый бульон последний готовят двойной концентрации и разводят пополам засеваемой мочой.
Исследование желчи (дуоденального содержимого) может производиться у больного в период конвалесценции (для исключения бактерионосительства) и у здоровых лиц — для выявления хронический бактерионосительства. Желчь, полученную при помощи дуоденального зонда, доставляют в лабораторию в пробирках (все три порции — А, В и С — раздельно или вместе), где её засевают в мясо-пептонный бульон и помещают в термостат при t° 37° на 18—20—48 часов.
Исследование содержимого розеол нередко оказывается единственным способом выделения культуры у больного. Для этого кожу над розеолой протирают тампоном, смоченным спиртом, затем стерильным сухим тампоном, после чего слегка скарифицируют. Это место протирают маленьким стерильным ватным тампоном, смоченным бульоном или физиол. раствором, и опускают тампон в пробирку с желчным или селенитовым Бульоном. Посевы помещают в термостат при t° 37° на 18—20—48 часов.
К исследованию спинно мозговой жидкости прибегают в тяжёлых случаях заболевания, сопровождающихся менингеальными явлениями. Полученную при пункции жидкость собирают в стерильную пробирку и доставляют в лабораторию, где её засевают в желчный бульон и помещают в термостат при t 37° на 18—20—48 часов.
Исследование пунктата воспалительных очагов (гноя) производят в тех случаях, когда заболевание сопровождается соответствующими осложнениями, и преследует цель выявления их этиологии. Пунктат собирают в стерильные пробирки, доставляют в лабораторию, где его засевают в желчный бульон и помещают в термостат при t° 37° на 18-20—48 часов.
Исследование секционного материала проводят для уточнения или ретроспективной постановки диагноза. Для бактериологических исследования в лабораторию отправляют в стерильной посуде (банки, чашки Петри и др.) кусочки паренхиматозных органов (печени, селезёнки, почки), кровь из сердца, мезентериальные лимф, узлы, костный мозг, отрезки тонкой кишки с содержимым. В лаборатории кусочки присланного материала измельчают в фарфоровых ступках, в которые добавляют 1—2 миллилитров физиол. раствора; из верхней части взвеси отсасывают пипеткой 0,1 миллилитров и засевают на плотные дифференциально - диагностические среды, а оставшуюся взвесь целиком переносят в среду обогащения. Содержимое кишечника сеют так же, как испражнения. Кровь засевают в желчный бульон. Все посевы помещают в термостат при t° 37,9 на 18—20 часов.
После термостатирования посевов указанных материалов (кровь, испражнения, моча и другие) изучают их рост на плотных дифференциальных средах. На 2-й день подозрительные колонии (3—5 или более) снимают и пересевают на среду Расселла или на так наз. короткий пестрый ряд, включающий скошенный агар, среды Гисса с лактозой и глюкозой.
Со сред обогащения (в том числе и с желчного бульона) делают пересевы на плотные дифференциальные среды. Все посевы помещают в термостат до следующего дня. Посевы в желчный бульон крови, спинномозговой жидкости, содержимого розеол и некоторых других материалов выдерживают в термостате после первого высева ещё несколько дней, и высевы на плотные среды повторяют. На 3-й день просматривают все пересевы со сред обогащения на плотные среды и проводят выделение подозрительных колоний для последующего изучения. Идентификацию выделенных культур начинают с учёта их ферментативной активности; культуры, ферментирующие глюкозу с образованием кислоты без газа, не ферментирующие лактозу и не расщепляющие мочевину, подвергают дальнейшему изучению. Они дополнительно пересеваются на скошенный агар, среды Гисса с маннитом и сахарозой, в бульон Хоттингера (для определения образования индола) и в полужидкий (0,2—0,5%) агар (для определения подвижности). Сероводород определяют на средах, содержащих соль Мора, или на железо-хлористой желатине по Кауффманну (F. Kaufimann).no культурально-ерментативным свойствам необходимо убедиться в принадлежности выделенной культуры бактерий к роду Salmonella. В этот же день может быть начато изучение антигенной структуры выделенных культур, которая устанавливается в реакции агглютинации с монорецепторными сальмонеллезными сыворотками. Прежде всего их испытывают в отношении смеси О-сывороток, а затем в отношении отдельных О-сывороток. После установления принадлежности выделенной культуры к группе Д (агглютинабельность сывороткой 0-9) её испытывают с H-(d) и Vi-сыворотками, агглютинабельность в присутствии к-рых свидетельствует о принадлежности культуры к бактериям Б. т. На 4-й день производится окончательный учёт результатов изучения выделенных культур и выдаётся ответ о результатах исследования. Принимая во внимание, что решающим в определении принадлежности культуры к определённому серотипу (в данном случае к S. typhi) является их антигенная структура, при наличии чётких результатов агглютинации с монорецепторными сыворотками, ответ о положительном результате исследования может быть дан и на 3-й день от начала исследования. В заключении исследования выделенные культуры подвергают фаготипированию (смотри), которое проводят на месте или в специальной региональной лаборатории, куда культуры пересылаются по мере их выделения.
Серологические исследования крови принадлежат к числу вспомогательных методов диагностики Брюшной тиф. Из них наибольшее применение имеет реакция агглютинации с комплексными или монорецепторными диагностикумами (смотри Видаля реакция), а также реакция непрямой гемагглютинации (смотри), при которой в качестве антигенов используют эритроцитарные диагностикумы (О, Н и Vi). Применяют и другие иммунологические методы исследования сыворотки крови: а) определение антител различной физико-химические природы, относящихся к различным классам иммуноглобулинов — IgM (19?) и IgG (IS), которые выявляются с помощью обработки сывороток редуцирующими веществами (2-меркаптоэтанол, цистеин и другие). Исследование проводится по методике, предложенной Дейчем и Мортоном (Н. F. Deutsch, J. J. Morton, 1957) и E. В. Чернохвостовой (1965); б) определение общей бактерицидности сыворотки крови проводится по методу Уордло—Пиллемера (А.С. Wardlaw, L. Pillemer, 1956) в модификации Карольчека (J. Karolcek) с соавторами (1959), а также определение титра бактерицидных антител сыворотки [Кауффманн (F. Kauffrnann); Ланди (М. Landy) с соавторами, 1962, и другие].
С помощью всех упомянутых иммунологических (серологических) тестов удается не только подтвердить клинический диагноз заболевания в том случае, когда возбудитель не выделен, но и подтвердить этиологическую роль выделенного микроба, выявить скрытое состояние хрон. бактерионосительства, а также определить характер выявленного бактерионосительства (острое, транзиторное, хроническое). Достоверность результатов серологического исследования крови повышается при повторном её исследовании в динамике заболевания или бактерионосительства .
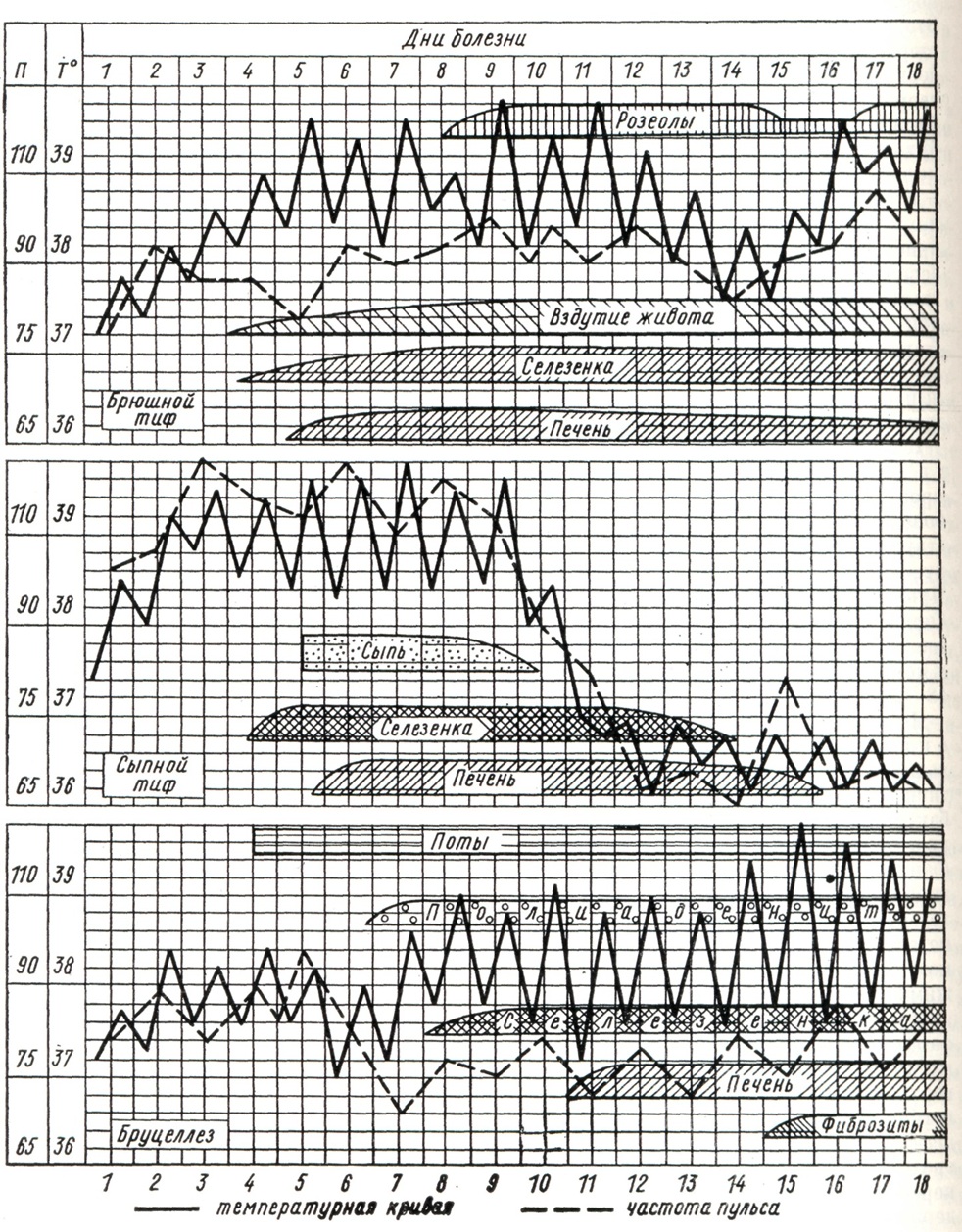
Дифференциальный диагноз должен проводиться с теми инфекционными болезнями, которые схожи с Брюшной тиф в своих симптомах и течении. При этом обязательно должен учитываться период болезни, поскольку симптомы имеют определённую динамику. Большое сходство с Брюшной тиф имеют паратифы А и В. Однако от Брюшной тиф эти заболевания отличаются тем, что при паратифах А и В чаще наблюдают повторные ознобы, поты, гиперемию лица, конъюнктивит, насморк, иногда высыпания герпетических пузырьков на слизистой оболочке губ; селезенка увеличивается с 3—4-го дня от начала болезни, розеолезная сыпь на коше может быть обильной (см. Паратифы). В первые 2—3 дня от начала болезни Брюшной тиф следует дифференцировать с гриппом и аденовирусными инфекциями. Для гриппа (смотри) характерно острое повышение температуры, кратковременность (2—3 дня) лихорадочного периода болезни, гиперемия лица, конъюнктивит, боли в области надбровных дуг и глазных яблок, ощущение «заложенности» за грудиной (трахеит), нередко насморк и кашель. В первые 3—5 дней от начала болезни следует Брюшной тиф дифференцировать с сыпным тифом и болезнью Брилла. В указанные сроки сыпнотифозным больным свойственна та или иная степень нервнопсихического возбуждения, гиперемия и одутловатость лица, довольно раннее увеличение селезёнки, тахикардия, болезненность при надавливании на корешки шейных нервов, точечные кровоизлияния у основания язычка, сухой, равномерно обложенный язык; гемограмма характеризуется нормоцитозом или умеренно выраженным лейкоцитозом. У больных сыпным тифом отсутствуют такие важные симптомы Брюшной тиф, как значительная бледность кожных покровов (в т. ч. лица), характерный вид языка, метеоризм. При сыпном тифе раньше, уже на 4—6-й день от начала болезни, появляются характерные высыпания на коже — обильная розеолезная или розеолезно-петехиальная сыпь с её излюбленной локализацией на боковых поверхностях грудной клетки, на спине и на сгибательной поверхности рук. Обнаруживаются симптомы Киари— Авцына (смотри Киари — Авцыпа симптом), Говорова — Годелье (смотри Сыпной тиф эпидемический).
В первые 6—10 дней от начала заболевания Брюшной тиф в ряде случаев, при наличии соответствующих эпидемиологический данных, возникает необходимость проводить дифференциальный диагноз с бруцеллёзом (смотри). При этом за бруцеллёз будут свидетельствовать: познабливание, частые поты, боли в мышцах шеи и пояснично-крестцовой области, в крупных суставах, наличие фиброзитов, бурситов, полиаденита. Диагноз бруцеллёза подтверждается положительными результатами серологических исследований и кожной аллергической пробы. Важнейшие дифференциально - диагностические признаки Брюшной тиф, сыпного тифа и бруцеллёза представлены на рисунке 4.
В ряде случаев необходимо проведение дифференциального диагноза с тифоидной формой пищевой токсикоинфекции — сальмонеллёзом (смотри) и малярией (смотри).
 |
 |
 |
Рис. 4. | ||
На протяжении первых 4—6 дней клиническая картина Брюшной тиф может напоминать заболевание инфекционным мононуклеозом, особенно когда слабо выражен полиаденит и отсутствуют симптомы ангины. Уточнению диагноза способствует исследование динамики гемограммы: при инфекционном мононуклеозе обнаруживается нарастающий до 15— 18 тысяч в 1 микролитров. лейкоцитоз с увеличением процента клеток лимфоцитарного ряда; позднее можно обнаружить в мазках периферической крови характерные для данного заболевания широкоплазменные одноядерные клетки. Используются данные серологических исследований (смотри Мононуклеоз инфекционный).
На протяжении первых 6—8 дней от начала заболевания следует проводить дифференциальный диагноз с милиарным туберкулёзом. В этом раннем периоде развития милиарного туберкулёза отмечается температурная кривая неправильного типа (со значительными колебаниями между утренней и вечерней температурой), отчётливо выраженная потливость, цианоз губ, одышка; на рентгенограмме лёгких, выполненной с дозированной жёсткостью, видна «сетка» и множественные просовидные очажки уплотнения лёгочной ткани.
В связи с успешным применением антибиотиков, главным образом левомицетина (хлорамфеникола), в сочетании с патогенетической терапией, соблюдением диеты, постельного режима и при условии тщательного ухода за больным прогноз благоприятен. Однако он может стать сомнительным при развитии таких грозных осложнений, как прободение язвы кишечника с последующими явлениями перитонита, кишечного кровотечения, коллапса.
Прогноз при брюшнотифозных перитонитах зависит от своевременности диагноза и операции, тяжести основного заболевания, возраста больного, наличия сопутствующих заболеваний и тому подобное. При рациональном и своевременном лечении прогноз в отношении жизни и трудоспособности благоприятный. Временная нетрудоспособность после выписки из стационара длится в таких случаях 1—3 месяцев. Промедление с операцией делает прогноз весьма сомнительным. Изредка возможны поздние (хотя и редко встречающиеся) осложнения, например посттифозный миокардит, имеющий иногда тенденцию к прогрессированию. В периоде выздоровления физ. силы больного, как и функциональное состояние его органов и систем, восстанавливаются медленно. После выписки из стационара лица, перенёсшие брюшной тиф, должны оставаться на домашнем режиме с освобождением от физ. и умственного труда в течение 10—15 дней. В том случае, если и по истечении этого срока не наступило достаточного восстановления трудоспособности, реконвалесцентов после Брюшной тиф переводят на облегчённый режим труда в течение последующего месяца. Все переболевшие Брюшной тиф подлежат в пределах того же периода времени тщательному наблюдению в кабинетах инфекционных болезней.
Госпитализация всех больных Брюшной тиф является обязательной. Все больные должны находиться на строгом постельном режиме ещё 8—12 дней с момента нормализации у них температуры. Лишь после этого срока им разрешается садиться в постели, а по прошествии ещё 4—5 дней — ходить в палате. Соблюдение этих требований, своевременное выявление всех перемен в состоянии больного, угрожающих ему нередко весьма серьёзными осложнениями, составляют важные условия успешного лечения больных Брюшной тиф, особенно при тяжёлых формах этого заболевания. Необходимо следить за гигиеной полости рта, регулярностью стула (при запорах применяются клизмы), у ослабленных больных при наличии общего истощения принимать меры, направленные на предупреждение пролежней.
Поскольку заболевание Брюшной тиф ведёт к резкому истощению организма больного, особое внимание должно быть уделено рациональному питанию. Диета должна учитывать период заболевания и быть наиболее щадящей после 10—12-го дня от начала болезни, учитывая возможность развития ряда серьёзных осложнений именно в эти и в более поздние сроки. При выборе блюд для питания больного Брюшной тиф важно обеспечить разнообразную и легкоусвояемую пищу, подвергнутую правильной кулинарной обработке (преимущественно полужидкие блюда), обеспечивающую больного достаточным количеством белка при суточной калорийности 2500— 3000 килокалорий.
Примерный суточный рацион больных Брюшной тиф должен включать простоквашу, кефир или ацидофилин (до 500 грамм одного из этих молочных продуктов), свежие сливочное масло (20—30 грамм), творог (до 200 грамм) и сметану (75 грамм, белые сухари (75 грамм), хлеб белый получерствый (150—200 грамм), желтки куриного яйца (2 штуки в день). Рекомендуются супы из овсянки, риса или манной крупы с мясными фрикаделями, бульон из нежирной говядины или курицы, паровые котлеты с картофельным пюре, к к-рому добавлено 10 грамм свежего сливочного масла, пюре из хорошо проваренных овощей, не содержащих большого количества клетчатки, хорошо проваренную полужидкую рисовую кашу, свежую отварную рыбу с вермишелью. Назначают также фруктово-ягодные кисели, желе, муссы, кремы, натуральные фруктовые и ягодные соки (из чёрной смородины, апельсинов или лимонов), настой шиповника, чай, в небольшом количестве натуральный кофе; при начавшемся выздоровлении к указанным продуктам следует добавить запечённые яблоки, мясной рулет (из нежирной говядины). Больные должны принимать пищу не менее 4 раз в день; если ослабленный тяжелобольной не в состоянии принимать пищу самостоятельно, его настойчиво должны кормить медсестры.
После 10—12-го дня с момента нормализации температуры у больного его диета может быть постепенно расширена, а к моменту выписки из стационара (то есть к 23-му дню от установления нормальной температуры) выздоравливающий может быть переведён на общий стол, однако с исключением из пищевого рациона острых, механически и химически раздражающих блюд.
Эффективными препаратами, используемыми для лечения больных Брюшной тиф, являются антибиотики. Наибольшее применение получил левомицетин, обладающий выраженным бактериостатическим действием на брюшнотифозные бактерии. Левомицетин назначают для приёма внутрь в виде таблеток или в желатиновых капсулах (последние прокалывают иглой непосредственно перед приёмом, чтобы облегчить переход препарата в содержимое тонкой кишки).
Растворимый препарат левомицетина — сукцинат натрия левомицетина используется в 30% водном растворе для внутримышечных инъекций: его применение показано главным образом в тех случаях, когда больной не может принимать левомицетин внутрь из-за упорной рвоты; дозы рассчитывают по количеству чистого вещества левомицетина.
Левомицетин в таблетках назначают вплоть до 2-го (включительно) дня с момента нормализации температуры по 0,5 грамм 6 раз в сутки (с ночным перерывом), затем по 0,5 грамм 4 раза в сутки до 10—12-го дня с момента нормализации температуры. При таком длительном непрерывном курсе лечения левомицетином в средних терапевтических дозах достигаются наилучшие результаты.
Одновременно с приёмом внутрь левомицетина по показаниям назначают противогрибковые (нистатин в таблетках для предупреждения кандидоза) и антигистаминные препараты (диазолин, супрастин, пипольфен, димедрол). Под действием левомицетина в течение 2—5 дней резко снижается интоксикация, нормализуется температура (рисунок 5), задерживается развитие ряда симптомов болезни. Однако лечение левомицетином не устраняет опасности рецидивов и формирования бактерионосительства. Вследствие этого для предупреждения рецидивов и бактерионосительства (для стимуляции специфического иммунитета) рекомендуется сочетать проведение полного курса лечения левомицетином с однократным (возможно более ранним) введением под кожу 400 микрограмм химически очищенного препарата Vi-антигена брюшнотифозных бактерий.
Лечение детей, больных Брюшной тиф, так же как и взрослых, проводится с учётом возрастных дозировок лекарственных препаратов.
При развитии кишечного кровотечения необходимы строгий постельный режим, ограничение питья и прекращение приёма пищи на 10— 12 часов (с последующим очень щадящим пищевым рационом), переливание 125—150 миллилитров одногруппной или I (0) группы крови (гемостатическая доза) и 10% раствора глюконата кальция (может вводиться и внутримышечно); кроме того, внутрь назначают викасол.
При резко выраженной интоксикации, а также в случаях развития коллапса применяют сначала струйное (в объеме 400—500 миллилитров), а затем капельное внутривенное вливание инфузионных жидкостей (0,9% раствора хлорида натрия и 5% раствора глюкозы в отношениях их объемов 1:1; полиионных растворов, содержащих хлориды натрия и калия, бикарбонат натрия). Больным, находящимся в состоянии коллапса, вводят мезатон, норадреналин, эфедрина гидрохлорид.
В случаях перфорации язвы кишки необходимо срочное хирургическое вмешательство.
Выписка из стационара лиц, перенёсших брюшной тиф, производится после полного клинического выздоровления, но не ранее 23-го дня с момента установления нормальной температуры и после проведения бактериологического исследования (двукратного) кала и мочи.
Лечение прободений. Лечение только хирургическое. Операция должна проводиться в возможно ранние сроки и может выполняться как под местной анестезией, так и под наркозом. Наиболее удобным доступом является нижне-срединная лапаротомия (смотри).
 |
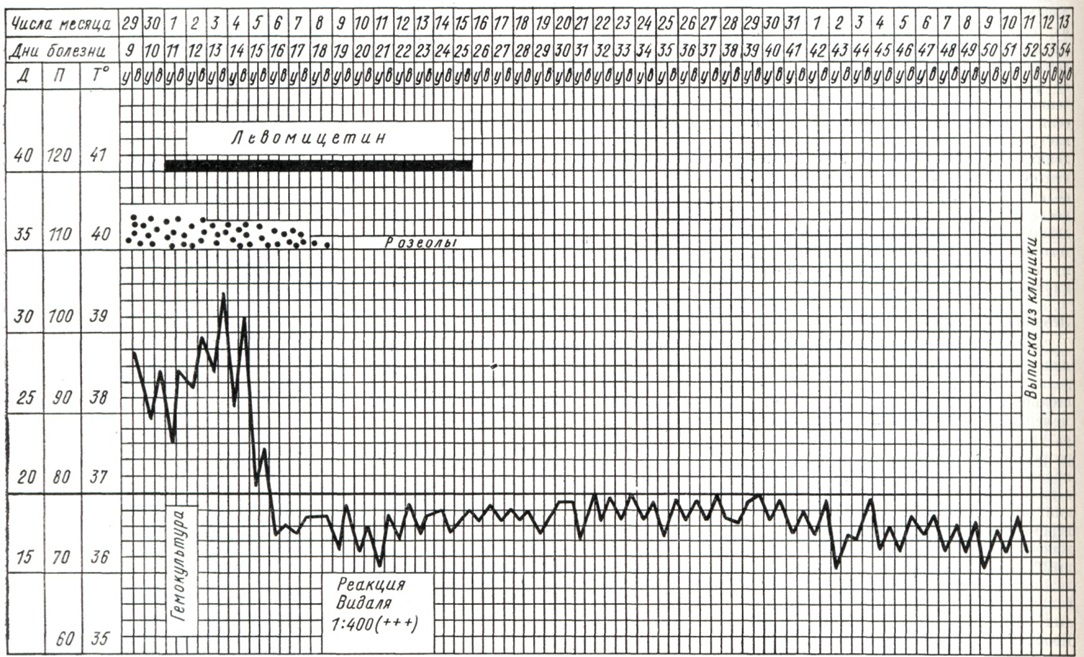 |
 |
Рис. 5. | ||
Ревизию начинают с осмотра терминального отдела тонкой кишки. В любом случае следует произвести полную ревизию кишки, т. к. могут быть множественные перфорации. При единичной перфорации тонкой кишки отверстие ушивают двумя рядами шёлковых швов в поперечном направлении. В случаях нескольких перфоративных отверстий, расположенных близко одно от другого, целесообразно произвести резекцию поражённого участка кишки. Резекция кишки показана также при большом размере прободного отверстия, когда создаётся опасность резкого сужения кишки после её ушивания.
При деструктивном или перфоративном брюшнотифозном холецистите показана холецистэктомия (смотри). Нагноившийся инфаркт селезёнки требует спленэктомии (смотри). Брюшнотифозный аппендицит требует аппендэктомии (смотри).
После операции такие больные должны находиться в инфекционном отделении под обязательным совместным наблюдением инфекциониста и хирурга: необходимо сочетать мероприятия, направленные на ликвидацию явлений перитонита с продолжающимся противотифозным лечением. Назначают ингаляции кислорода, витамины, сердечные, со-судистые препараты, внутривенное введение жидкостей, переливание крови, кровезаменителей, продолжают антибактериальное лечение.
При парезе кишечника, в случаях, когда заживление язв может запаздывать, борьба с этим осложнением требует определённой осторожности — нельзя резко стимулировать перистальтику, так как это может способствовать повторному прободению. Целесообразно использовать введение тонкого зонда через нос в желудок или двенадцатиперстную кишку, что не только способствует борьбе с парезом, но и позволяет вводить лекарства, пищу и прочее.
Иногда в послеоперационном периоде возникают повторные прободения, что значительно труднее распознается и отягощает течение болезни.
В условиях эпидемиологическом очага ведущими мерами являются нейтрализация источников возбудителей инфекции, пресечение путей их передачи. Это реализуется в форме широкого комплекса санитарно-гигиенических мероприятий в области водоснабжения, строительства канализации в населённых пунктах, очистки территорий, соблюдения режима сбора, транспортировки, переработки и реализации пищевых продуктов, санитарно-просветительская, работы.
Общеизвестно, что улучшение водоснабжения в населённых пунктах с относительно высокими и стабильно регистрируемыми показателями заболеваемости Брюшной тиф очень скоро приводит к значительному снижению заболеваемости. Благоустройство водоисточников централизованного водоснабжения осуществляется установлением охранных зон, правильным выбором места забора воды, соблюдением режима эксплуатации водопроводных сооружений, плановым лабораторным контролем за очисткой и обеззараживанием воды и прочее.
При децентрализованном водоснабжении основное внимание должно быть уделено санитарно-техническое состоянию колодцев и других источников водопользования. Колодцы должны иметь герметичный сруб, плотно закрывающуюся крышку и общественное ведро. При использовании для питьевых целей речной воды места забора должны располагаться по течению реки выше населённого пункта, вода не должна потребляться без предварительного обеззараживания или кипячения. Полностью исключается потребление воды из технических водопроводов.
Строительство канализации, обеспечение правильного и своевременного удаления мусора и отбросов из населённых пунктов, благоустройство жилищ, хлорирование уборных, помоек, мусоросборников, особенно в летнее время, уничтожение мух — важнейшие мероприятия в профилактике тифопаратифозных заболеваний.
В пищевой промышленности и на предприятиях общественного питания необходимо соблюдать санитарно-гигиенических режим эксплуатации предприятий, постоянно следить за сан. состоянием объектов по сбору, хранению, транспортировке и реализации пищевых продуктов, полуфабрикатов и готовых пищевых изделий; проводить санитарно-бактериологическое исследования по ходу технологического процесса «сырье — полуфабрикат — продукция — торговая сеть»; соблюдать нормы и правила по предупреждению загрязнения молока и молочных продуктов на всех этапах сбора, транспортировки, переработки и реализации. Большое значение в профилактике брюшной тиф имеет соблюдение правил личной гигиены как работниками пищевых предприятий, так и всем населением в целом.
Наряду с широким комплексом санитарно-профессиональных мер весьма важным является своевременное выявление и изоляция (госпитализация) больных брюшной тиф и бактерионосителей.
Больных и подозрительных на брюшной тиф обязательно госпитализируют в диагностические отделения (палаты) при инфекционных больницах (в городах не позднее 3 часов в сельской местности — не позднее 6 часов с момента их выявления) и обследуют на гемокультуру. Чем раньше взята на посев кровь из локтевой вены, тем вероятнее и скорее может быть установлен диагноз брюшной тиф. За очагом, откуда госпитализирован больной брюшной тиф или с подозрением на это заболевание, устанавливается наблюдение в течение 21 дня с ежедневным термометрированием всех лиц, контактировавших с заболевшим. С момента выявления больного брюшной тиф или подозрительного на это заболевание и вплоть до его госпитализации в очаге проводят текущую дезинфекцию, а после госпитализации больного — заключительную дезинфекцию. При этом обеззараживанию подвергаются выделения больного, предметы окружающей обстановки, жилые помещения, уборные, мусороприёмники; при наличии мух их истребляют до начала дезинфекции.
В оформленные фекалии больного добавляют воду, затем сухую хлорную известь в соотношении 1:5 к объёму содержимого или 1:10 ДТСГК (дветретиосновная соль гипохлорита кальция), размешивают и выдерживают не менее 60 минут. В мочу добавляют 10 грамм хлорной извести или 5 грамм ДТСГК на 1 л, перемешивают и выдерживают 15 минут. Белье кипятят в 1 — 2% растворе соды или любого стирального порошка в течение 15 минут с момента закипания. При невозможности кипячения белье без следов фекального загрязнения замачивают в 0,2% растворе хлорамина на 60 минут (на 1 килограмм сухого белья 4 литров дезинфицирующего раствора). Посуду больного (бактерионосителя, реконвалесцента) обеззараживают после каждого пользования ею кипячением в 1—2% растворе соды или мыла в течение 15 минут с момента закипания.
Одной из важнейших профилактических мер является предупреждение формирования бактерионосительства. Установлено, что применение тифопаратифозной дивакцины или Vi-антигена уменьшает частоту формирования бактерионосительства соответственно более чем в 3 и 2 раза. У лиц, которые до заболевания были привиты против брюшной тиф, острое носительство возникало в 1½, а хронический — в 9 раз реже, чем у заболевших из числа не привитых.
Мероприятия в отношении бактерионосителей сводятся к их выявлению и устранению из объектов, где они могут угрожать здоровью населения, проведению санитарно-просветительская, и профилактической работы по месту их жительства и работы. Объем и характер проводимых мероприятий зависят от эпидемиологический значимости носителей, которая определяется их профессией, условиями быта, сан. состоянием населённого пункта, характером носительства (острое, хронический, транзиторное).
Выявление бактерионосителей производится с профилактической целью и по эпидемиологическом показаниям.
Профилактическому бактериологических обследованию подвергаются все выписавшиеся из больниц переболевшие брюшной тиф. Не позже 10-го дня после выписки из больницы проводят пятикратное исследование кала и мочи с интервалом в 1—2 дня (в случае отрицательных результатов работники пищевых и приравненных к ним объектов допускаются к работе). В последующие 3 месяцев исследование кала и мочи проводится 1 раз в месяц; к концу 3-го месяца однократно исследуется желчь; затем на протяжении двух лет 1 раз в квартал проводят трёхкратное исследование кала и мочи; через 2 года после выздоровления однократно бактериологически исследуют желчь и определяют наличие Vi-гемагглютининов в сыворотке крови; в случае отрицательных результатов переболевших (кроме работников пищевых предприятий и приравненных к ним объектов) снимают с учёта в санитарно-эпидемические станции брюшной тиф
Особенностью обследования переболевших, допущенных к работе в пищевых предприятиях и приравненных к ним объектах, является ежемесячное однократное исследование кала и мочи на протяжении первого года после выздоровления, а в последующем — на протяжении всей трудов вой деятельности один раз в квартал; в случае положительных результатов бактериол. исследования их отстраняют от работы и помещают в стационар сроком на 1 месяцев.
Лица, впервые поступающие на работу в пищевые и приравненные к ним предприятия, обследуются двукратно (кал и моча) с интервалом в 1—2 дня; сыворотка крови однократно исследуется в реакции Vi-гемагглютинации. При положительных результатах серологического исследования (титры 1 : 100 и выше) проводится пятикратное исследование кала и мочи и однократное — желчи.
По эпидемиологическом показаниям обследуются лица, общавшиеся с больным брюшной тиф в очаге, работники пищевых и приравненных к ним предприятий (работники водопроводных станций, предприятий по коммунальному обслуживанию населения, лечебно профилактические учреждений и другие) при подозрении, что они являются источником инфекции.
Бактерионосительство является установленным при выделении культуры возбудителя; серологическое исследование сыворотки крови с помощью реакции пассивной Vi-гемагглютинации служит вспомогательным (сигнальным) методом выявления носителей.
Всех выявленных бактерионосителей берут на постоянный учёт в СЭС. Бактерионосители, обнаруженные среди лиц, поступающих на работу на пищевые и приравненные к ним предприятия, на работу не принимаются. Носители, выявленные среди уже работающих на таких предприятиях, к работе не допускаются и направляются в стационар. Если в стационаре установлен транзиторный характер носительства (отсутствие роста микробов при повторных посевах), работники пищевых и приравненных к ним предприятий допускаются к работе, но ежеквартально обследуются на протяжении всей трудовой деятельности; хронический носители к работе не допускаются и должны переменить профессию. Острые носители в случае, если они после лечения в стационаре в течение 1 месяцев продолжают выделять возбудителя, переводятся на работу, не связанную с непосредственным их участием в процессе сбора, переработки, транспортировки и реализации пищевых продуктов.
В случае выявления носительства у детей они допускаются в организованные детские коллективы, но за ними устанавливается наблюдение. С состоящими на учёте в СЭС бактерионосителями ведётся санитарно-просветительская, работа; по месту жительства проводится текущая дезинфекция, а членам семьи делают прививки.
Подлежит определению фаготип микробов, выделенных у хронический бактерионосителя, который заносится в его учётную карточку. Это в последующем облегчает проведение эпидемиологический анализа в очагах брюшной тиф. Порядок выявления, учёта и наблюдения за носителями возбудителей брюшной тиф определён действующей инструкцией МЗ СССР.
Проблема санации бактерионосителей, невзирая на большой опыт применения различных антибиотиков, бактериофагов, специфических сывороток, вакцин, остаётся нерешённой. Специфическая профилактика (вакцинация) является вспомогательной мерой в системе противоэпидемические мероприятий при брюшной тиф. В нашей стране массовая иммунизация не оправдана, так как заболеваемость брюшной тиф у нас носит спорадический характер, а существующие вакцины малоэффективны при их значительной реактогенности.
Иммунизацию против брюшной тиф проводят как в плановом порядке, так и по эпидемиологическом показаниям. Плановые прививки на различных предприятиях и в учреждениях, в учебных заведениях, совхозах, колхозах и отдельным группам «неорганизованного» населения проводятся при высоких показателях заболеваемости брюшной тиф в предыдущие несколько лет, а также в случае, если система водоснабжения не исключает опасности заражения населения брюшной тиф.
На территории с повышенной заболеваемостью брюшной тиф среди детей школьного возраста особое внимание обращают на проведение прививок в пределах этой возрастной группы.
Прививки по эпидемиологическом показаниям проводят при высокой вероятности заражения брюшной тиф.
Вопрос об иммунизации в условиях эпидемиологическом вспышки решается каждый раз в зависимости от конкретной обстановки.
В 1955—1964 гг. по рекомендации ВОЗ проведён ряд строго контролируемых полевых опытов по оценке профилактической эффективности ряда корпускулярных и химических брюшнотифозных вакцин, изготовленных в различных странах. Наиболее эффективными из испытанных препаратов оказались ацетоновая агаровая корпускулярная вакцина (зарубежного производства) и гретая бульонная корпускулярная вакцина (СССР), которые характеризовались примерно равным (соответственно 79% и 81%) коэффициентом профилактической эффективности.
В нашей стране для вакцинации населения в основном применяются спиртовая и хим. брюшнотифозные вакцины. Выпускается и применяется также хим. сорбированная тифозно-паратифозно-столбнячная вакцина, технология производства которой в последнее время усовершенствована, а количество компонентов по сравнению с поливакциной НИИСИ уменьшено; вакцинируют ею однократно подкожно, через 9—12 мес. проводят ревакцинацию. Прививают взрослых и детей с 15-летнего возраста. Детям от 7 до 14 лет вводят брюшнотифозную моновакцину.
С 1967 по 1973 гг. в отдельных районах СССР для вакцинации детей 3—7 лет применяли Vi-антиген брюшнотифозных бактерий, который используется как компонент комплексного препарата — сухой спиртовой брюшнотифозной вакцины, обогащенной Vi-антигеном брюшнотифозных бактерий.
В качестве средства экспресс-профилактики в очагах брюшной тиф применяется бактериофаг. Есть указания, что заболеваемость брюшной тиф среди контактировавших с больными в очагах и подвергшихся фагопрофилактике ниже, чем среди не принимавших фаг (смотри Vi-брюшнотифозные фаги).
Особенности эпидемиологии и профилактики брюшного тифа в войсках |
Особенности эпидемиологии и профилактики брюшного тифа в войсках брюшной тиф в прошлом представлял большую эпидемиологическом опасность для войск не только в военное, но и в мирное время. Недаром его относили к так называемый военным, или солдатским, инфекциям. На заболеваемость брюшной тиф в войсках различных армий (таблица) всегда оказывал влияние общий уровень санитарный состояния войск, который резко ухудшался в периоды войн.
Таблица. Заболеваемость брюшным тифом в войсках во время войн
 |
 |
 |
Общность питания и водоснабжения является основным фактором, который может при заносе инфекции в коллектив способствовать быстрому и широкому распространению брюшной тиф. | ||
В русской армии наиболее высокий уровень заболеваемости отмечен в 1915 год, а начиная с 1916 год, после введения нового метода обеззараживания воды хлором и прививок против брюшной тиф, он значительно снизился почти повсеместно. В течение всей Великой Отечественной войны 1941 — 1945 годы заболеваемость брюшной тиф в Советской Армии носила спорадический характер. Лишь в 1945 год, в период боевых действий наших войск на территории Польши и Германии, заболеваемость брюшной тиф несколько увеличилась в связи со значительными эпидемиями этой инфекции среди местного населения. Суммарный показатель заболеваемости в Советской Армии за годы Великой Отечественной войны был самым низким из всех, которые отмечались когда-либо в русской армии в прошлые войны.
В СССР основой эпидемиологическом благополучия по войск и страны в целом являются большие успехи коммунистического строительства во всех сферах народного хозяйства, здравоохранения, возросший уровень общей и санитарный культуры населения, приведшие практически к прекращению заболеваемости этой инфекцией в войсках. Последнее стало возможным благодаря реализации широкого комплекса санитарно-гигиенических и противоэпидемические мероприятий, проводимых военно-медицинской службой на базе мощной ее противоэпидемические организации.
В наст, время отсутствие массовых заболеваний Брюшной тиф в стране уменьшает опасность заноса их в войска, однако особенности эпидемиологии этой инфекции не умаляют значения профилактических мероприятий.
Профилактика Брюшной тиф в войсках осуществляется с учётом особенностей эпидемиологии и клиники Брюшной тиф.
В целях предупреждения возникновения заболеваний Брюшной тиф в войсках проводится строгий санитарный надзор за содержанием территории расположений частей, систематической её очисткой и дезинфекцией, за организацией и состоянием питания личного состава, перевозкой и хранением пищевых продуктов, приготовлением и раздачей пищи. Все эти мероприятия регламентированы Уставом внутренней службы и другими руководящими документами МО СССР.
Во всех войсковых частях и на кораблях осуществляется систематический медицинский контроль за состоянием здоровья работников кухонь, столовых, продовольственных складов, хлебозаводов, лиц, ежедневно выделяемых в наряд на кухню и в столовую, а также работников водоснабжения части (корабля) и продовольственных магазинов системы военторга. Медицинский осмотру всех указанных лиц подвергают еженедельно, наряд на кухню и в столовую ежедневно, а бактериологических обследованию в летне-осенний период — ежемесячно, в остальное время года — не менее одного раза в квартал.
Служащие Советской Армии, вновь поступающие на работу в систему питания и водоснабжения, не имеющие в анамнезе заболеваний Брюшной тиф, допускаются к выполнению служебных обязанностей после медицинский обследования и трёх отрицательных бактериологических исследований испражнений. При эпидемиологический показаниях исследованию подвергают также и дуоденальное содержимое.
В каждой войсковой части ведётся строгий учёт всех лиц, переболевших в прошлом Брюшной тиф, и периодическая проверка их на бактерионосительство. Выявленных носителей изолируют и направляют на госпитальное лечение.
Выписка переболевших и санированных носителей производится после трехкратного бактериологических обследования с отрицательным результатом. Допуск реконвалесцентов к работе на объектах питания и водоснабжения разрешается по истечении 3 месяцев после выписки и трёхкратного бактериологических обследования с отрицательным результатом (не считая произведённых в госпитале перед выпиской).
В предупреждении заноса Брюшной тиф в войска важная роль принадлежит обсервации (карантину) прибывающего пополнения, во время которой производится медосмотр всех прибывших и бактериологических обследование по показаниям. Большое значение для своевременного выявления больных и подозрительных на заболевание Брюшной тиф лиц имеет активное выявление их в процессе ежедневных опросов на построениях личного состава. Наличие в каждой войсковой части изоляторов позволяет своевременно изолировать лиц, подозрительных на заболевание Брюшной тиф, и больных.
Плановые прививки против Брюшной тиф в войсках проводятся комплексной вакциной, содержащей брюшнотифозный, паратифозные А и Б антигены и столбнячный анатоксин. Для прививок по эпидемиологическом показаниям применяют брюшнотифозную моновакцину (гретую). Иммунизация войск против тифопаратифозных инфекций является важным вспомогательным способом предупреждения этих заболеваний, особенно в военное время.
В случае появления в части заболеваний Брюшной тиф больного немедленно госпитализируют, докладывают командиру части и старшему медицинский начальнику, затем проводят эпидемиологический обследование с целью установления источника заражения внутри или вне части. Внутри части выявляют возможный фактор передачи возбудителей (пища или вода), усиливают контроль за питанием и водоснабжением. Лиц, подвергавшихся опасности заражения, обсервируют и ежедневно термометрируют с целью раннего выявления заболевших. Находящиеся на учёте носители проходят внеочередное обследование. После госпитализации больного (носителя) в части проводят заключительную дезинфекцию и принимают меры по усилению санитарно-гигиенических режима, особенно в области питания и водоснабжения.
В целях предупреждения заноса Брюшной тиф в войска при полевом размещении их в учебных центрах, на полигонах, а также при совершении марша проводится сан.-эпидемиологический разведка этих районов; особое внимание обращают на наличие заболеваний среди населения, состояние водоисточников и качество воды (смотри Медицинская разведка). В зависимости от результатов санитарный-эпидемиологическом разведки в войсках проводятся со ответствующие профилактические мероприятия. Во всех случаях усиливается санитарный контроль за организацией питания, водоснабжения и систематической уборкой территории.
Смотри также Дезинфекция, Иммунизация, Изоляция инфекционных больных.
|
Агафонов В.И.; Бунин К.В.; Войно-Ясенецкий М.В.; Катковский Г.Б.; Килессо В.А.; Никитюк Н.М.; Сумароков А.А.; Сухарева М.Е. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Брюшная жаба |
⇓ Полный свод знаний. Том первый А. ⇓ |
Булимия ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |