Иридоциклит |
||
 |
 |
Оглавление
|
ИридоциклитИридоциклит (iridocyclitis; греческий iris, irid[os] радуга + kyklos круг, глаз + -itis) — воспаление радужки и цилиарного тела. Изолированное воспаление радужки (ирит) или цилиарного тела (циклит) встречается редко. Частота одновременного поражения радужки и цилиарного тела обусловлена общностью их кровоснабжения и иннервации. Классификация. Современные достижения офтальмоиммунологии способствовали разработке этиопатогенетической классификации эндогенных Иридоциклит, по которой выделяются следующие его формы: 1) инфекционные Иридоциклит, развивающиеся в связи с общими инфекционными заболеваниями организма; 2) инфекционно-аллергические Иридоциклит, обусловленные хронический бактериальной сенсибилизацией; 3) аутоиммунные Иридоциклит, возникающие при системных заболеваниях; 4) Иридоциклит при других патологический состояниях организма. Этиология. В основе возникновения Иридоциклит лежат главным образом общие заболевания организма (эндогенные Иридоциклит). Иридоциклит могут быть также осложнением воспалительных заболеваний роговицы или проникающих повреждений глазного яблока (экзогенный Иридоциклит). Эндогенные Иридоциклит возникают вследствие гематогенного заноса возбудителя туберкулёза, сифилиса, бруцеллёза, а также стафилококка, стрептококка, различных вирусов или их антигенов, иммунных комплексов в ткань радужки и цилиарного тела. У детей этиологического роль могут играть детские инфекции, перенесённые внутриутробно, а также в первые месяцы и годы жизни. Удельный вес различных инфекций в развитии Иридоциклит неодинаков. Наиболее часто Иридоциклит ранее был связан с туберкулёзной инфекцией, однако отмечается снижение частоты туберкулёзных Иридоциклит с 45% до 25—27%. Второе место по частоте занимают герпетические Иридоциклит (3—3,8%). Роль сифилиса, бруцеллёза, токсоплазмоза, лептоспироза незначительна (1—2%). У 17,7% больных Иридоциклит возникают на почве инфекции, локализующейся в миндалинах, кариозных зубах, придаточных пазухах носа и так далее, у 15,5% — при системных заболеваниях (ревматизме, ревматоидном артрите, коллагенозах). Патогенез. Развитие офтальмоиммунологии привело к признанию ведущей роли иммунных механизмов в патогенезе Иридоциклит Особенности строения радужки и цилиарного тела, состоящих из многочисленных сосудистых петель с резким расширением просвета и замедлением тока крови, создают благоприятные условия для фиксации в них патогенных микроорганизмов при различных инфекциях. Воспалительный процесс в радужке и цилиарном теле, возникающий под влиянием «пускового механизма», чаще всего микроба или вируса, сопровождается, с одной стороны, патогенным действием их на ткани глаза, а с другой — иммунологический реакциями, развивающимися в организме. Повреждение тканей глаза сопровождается освобождением биологически активных веществ — серотонина, гистамина, простагландинов и различных медиаторов клеточного иммунитета — лимфоцитотоксинов, фактора, ингибирующего миграцию макрофагов, бластогенного, хемотоксического факторов и так далее. Экспериментальными исследованиями на животных показано, что при проникновении микроба или вируса в глаз происходит миграция их в периферические органы иммуногенеза — лимфатических, узлы, селезёнку и формирование клеточного и гуморального иммунитета. Иммунологический реакции в конечном итоге определяют характер течения и исход Иридоциклит различной этиологии. Флюоресцентная ангиография (смотри полный свод знаний) радужки при экспериментальном иммуногенном Иридоциклит выявляет повышение проницаемости гематоофтальмического барьера с выходом флюоресцеина в переднюю камеру. При моделировании инфекционно-аллергического и аутоиммунного Иридоциклит у животных установлено, что одной общей сенсибилизации — микробной или тканевой — недостаточно для развития Иридоциклит Решающее значение имеет повторное введение антигена в глаз. |
В патогенезе инфекционно-аллергического Иридоциклит у человека большое значение приобретает действие провоцирующих факторов окружающей или внутренней среды, приводящих к повторному поступлению антигенов в глаз из экстраокулярных очагов инфекции. Провоцирующими факторами являются охлаждение, травма, эндокринные и нейрогуморальные сдвиги в организме, зрительные перегрузки, колебания метеорологические условий и другие стрессовые ситуации.
Патологическая анатомия. Особенности морфологический картины Иридоциклит различной этиологии послужили основанием Вудсу (A. Woods, 1956) для разделения их на гранулематозные и негранулематозные.
Гранулематозные Иридоциклит развиваются в основном при некоторых инфекциях и характеризуются образованием в радужке и в цилиарном теле гранулём, состоящих из лимфоидных, эпителиоидных и гигантских клеток и очагов некроза.
Морфологически картина негранулематозного воспаления характерна для инфекционно-аллергических и аутоиммунных Иридоциклит. Отмечается отек, фибринозная экссудация радужки и цилиарного тела, полинуклеарная, плазматическая или лимфоидная инфильтрация их с явлениями нарушения микроциркуляции и фибриноидного набухания, гиалиноза сосудистой стенки. Гистохимические методы исследования позволяют выявить метахромазию сосудистой стенки, указывающую на накопление кислых мукополисахаридов.
Туберкулёзные Иридоциклит проявляются или в форме диффузного пролиферативного воспаления радужки и цилиарного тела и инфильтрацией лимфоцитами, макрофагальными элементами, эпителиоидными и гигантскими клетками, или в виде мелких узелковых образований — туберкул. Туберкулёзная гранулема может распространяться на заднюю поверхность роговицы, склеру, стекловидное тело, собственно сосудистую оболочку (хориоидею) и сетчатку.
При сифилитических Иридоциклит отмечается очаговая или диффузная инфильтрация из лимфоцитов и плазматических клеток и выраженные эндо и периваскулиты.
В связи с широким применением специфической антибактериальной терапии и кортикостероидов отмечается патоморфоз (смотри полный свод знаний) инфекционных Иридоциклит, что затрудняет дифференциальную морфологический диагностику Иридоциклит различной этиологии.
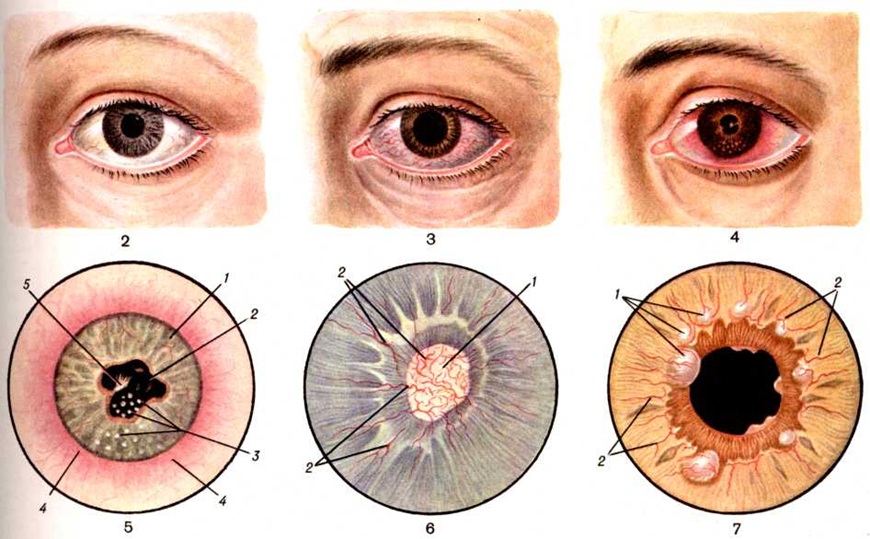
Клиническая картина. Иридоциклит встречаются в любом возрасте, но чаще у лиц от 20 до 40 лет. У женщин обычно наблюдаются инфекционные Иридоциклит, а у мужчин Иридоциклит часто сочетаются с артритами. В пожилом возрасте, как правило, встречаются Иридоциклит при спондилоартрите, подагре и диабете. У детей Иридоциклит преимущественно развивается в старших возрастных группах, причём основной причиной является стрептококковая и стафилококковая сенсибилизация, связанная с хронический тонзиллитом, в 28% наблюдений — инфектартритом. Основные симптомы Иридоциклит — боль в глазу, слезотечение, светобоязнь, расширение перилимбальных сосудов (перикорнеальная инъекция), появление преципитатов на задней поверхности роговицы, изменение цвета и рисунка радужки, сужение зрачка (цветной таблица, ст. 336, рисунок 4), образование задних спаек — синехий, помутнение стекловидного тела, изменение внутриглазного давления и понижение зрения.
Перикорнеальная инъекция сосудов, возникающая в виде цианотичного венчика вокруг роговицы, обусловлена расширением краевой петлистой сети передних цилиарных сосудов. В тяжёлых случаях возникает смешанная инъекция, к цилиарной присоединяется конъюнктивальная.
Изменение цвета и рисунка радужки связано с усилением кровенаполнения её сосудов, выходом форменных элементов крови за счёт повышенной проницаемости капилляров и образованием экссудата — серозного, фибринозного или фибринозно-гнойного. Пропитывание серозной жидкостью и клеточная инфильтрация ткани радужки увеличивают её объем и способствуют сужению зрачка (цветной табл., ст. 336, рисунок 5 и 6).
Инфильтрированная отёчная радужка касается поверхности хрусталика, что при наличии экссудата приводит к формированию синехий между радужкой и передней капсулой хрусталика. Радужка может спаяться на всем протяжении зрачка, образуя круговую синехию — seclusio pupillae. При неблагоприятном течении Иридоциклит экссудат может полностью закрыть зрачок, и последующее развитие соединительной ткани приводит к заращению зрачка (seclusio и occlusio pupillae). Возможно плоскостное спаяние радужки, при котором её задняя поверхность срастается с хрусталиком.
Сращение и заращение зрачка нарушает отток внутриглазной жидкости из задней камеры в переднюю, при этом периферическая часть радужной оболочки оттесняется вперёд, а зрачковая её часть, спаянная с хрусталиком, остаётся неподвижной, и передняя камера становится неравномерной. Радужку в таком состоянии называют бомбированной (iris bombe). Частым признаком Иридоциклит является появление на задней поверхности роговицы преципитатов — отложений, состоящих из одноядерных клеток, склеенных между собой фибрином, нередко содержащих зёрнышки увеального пигмента. При рассасывании клеток пигментные зёрнышки могут длительно оставаться на задней поверхности роговицы. Преципитаты могут быть мелкими в виде точек серого или коричневого цвета или крупными бесформенными, сального вида. Локализуются они преимущественно в нижней половине роговицы, более мелкие — сверху, крупные — внизу. Их появление связано с повышением проницаемости капилляров передних цилиарных отростков. Если во влагу передней камеры выпадают гнойные клетки, то, оседая на дне её, они образуют скопление гноя в виде полумесяца или полоски с горизонтальным уровнем — гипопион (смотри полный свод знаний). При попадании во влагу передней камеры глаза крови, обусловленном повышенной сосудистой проницаемостью или разрывом сосуда радужки, на дне передней камеры образуется скопление крови — гифема (смотри полный свод знаний).
Воспалительный процесс в ресничном теле (циклит) вызывает помутнение стекловидного тела (смотри полный свод знаний). При серозном характере экссудата помутнение незначительное, при выпадении фибрина оно бывает более интенсивным, с наличием плавающих хлопьев. При переходе воспаления на плоскую часть цилиарного тела развивается так называемый периферический увеит (смотри полный свод знаний).
При остром Иридоциклит и особенно циклите болевой синдром бывает резко выраженным, особенно в ночные часы, а также при надавливании на глазное яблоко.
Внутриглазное давление (смотри полный свод знаний) при Иридоциклит чаще всего не изменено, но при остром начале воспаления с выраженной экссудацией возможно повышение давления за счёт блокады путей оттока клеточными элементами, зёрнышками пигмента, отёчными трабекулами угла передней камеры. При угнетении секреции внутриглазной жидкости давление может быть пониженным. Вторичная глаукома развивается при сращении и заращении зрачка, что сопровождается нарушением оттока внутриглазной Жидкости.
При туберкулёзных Иридоциклит типичная форма поражения — очаговые процессы с развитием в радужке и цилиарном теле туберкулов или гранулём (цветной табл., ст. 336, рисунок 7). Однако такие формы в современных условиях встречаются редко. Чаще наблюдаются вяло текущие пластические Иридоциклит с наличием сальных преципитатов, экссудата, склонностью к развитию синехий и плоскостных сращений радужки и хрусталика. Встречаются и острые серозные формы туберкулёзного Иридоциклит
Клиника гриппозного Иридоциклит в каждую эпидемию гриппа имеет свои особенности, но гриппозные Иридоциклит всегда протекают остро.
Общими чертами герпетических Иридоциклит является торпидное течение, серозный или серозно-фибринозный экссудат, крупные серые или беловато-серые преципитаты, массивные наложения на задней поверхности роговицы, тенденция к повышению внутриглазного давления.
Для инфекционно-аллергических Иридоциклит характерно острое течение, нередко с благоприятным исходом. Аутоиммунные Иридоциклит характеризуются рецидивирующим течением и их исходы менее благоприятны.
Течение Иридоциклит может быть острым и хроническим и зависит от этиологии, тяжести процесса, возраста больного и состояния организма. Длительность острого Иридоциклит составляет 4—6 недель Двусторонний хронический процесс с частым развитием осложнённой катаракты и вторичной глаукомы, как правило, наблюдается при инфекционных Иридоциклит
Осложнения — вторичная глауком (смотри полный свод знаний), осложнённая катаракта (смотри полный свод знаний), распространение воспалительного процесса на роговицу, склеру, задние отделы сосудистого тракта, сетчатку, атрофия глазного яблока после тяжёлых фибринозно-пластических Иридоциклит с развитием отслойки сетчатки (смотри полный свод знаний).
Диагноз устанавливают на основании комплексного клинико-лабораторного обследования больных и консультаций специалистов различного профиля.
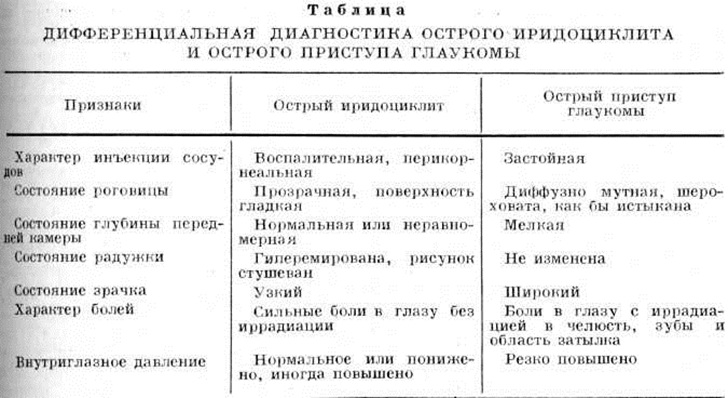
Дифференциальную диагностику при Иридоциклит проводят с конъюнктивитом и острым приступом глаукомы (цветной табл., ст. 336, рисунок 3). В начальной стадии Иридоциклит перикорнеальную инъекцию сосудов можно ошибочно принять за конъюнктивальную, что может привести к неправильному лечению, развитию синехий и других осложнений.
Основные различия Иридоциклит и острого приступа глаукомы представлены в таблице.
Серологические реакции (реакция Вассермана, РСК) на сифилис, токсоплазмоз, гистоплазмоз, бруцеллёз имеют лишь относительное значение, указывая на общую инфицированность организма. Наибольшее диагностическое значение имеет метод выявления очаговой реакции в глазу в ответ на подкожное или внутрикожное введение специфических антигенов — туберкулина, токсоплазмина, стафилококкового и стрептококкового аллергена.
 |
|  |
| ||
В диагностике вирусных Иридоциклит применяется иммунофлюоресцентное исследование соскоба эпителия конъюнктивы — метод флюоресцирующих антител. Наиболее достоверное диагностическое значение имеет определение специфических антивирусных антител во влаге передней камеры. Для диагностики герпетических Иридоциклит используется метод выявления очаговой реакции в глазу в ответ на повторное внутрикожное введение герпетической поливакцины, а также люминесцентно-серологические метод, основанный на обнаружении вирусного антигена в тканях глаза после внутрикожного введения герпетического антигена.
При выявлении бактериальной и тканевой сенсибилизации применяют серологический реакции и внутрикожные пробы с микробными антигенами и увеопигментным антигеном. Этот метод микропреципитации получил наибольшее распространение. С целью выявления клеточной сенсибилизации к антигенам туберкулёза, токсоплазмоза, стафилококка, стрептококка и вируса герпеса используются in vitro методы бластотрансформации лимфоцитов (смотри полный свод знаний), торможения миграции лейкоцитов крови и лейкоцитолиза (смотри полный свод знаний Лейколиз).
Для оценки иммунологический реактивности организма особое значение приобретает определение иммуноглобулинов G, М и А в слёзной жидкости и в сыворотке.
Лечение. Первая помощь при Иридоциклит заключается в расширении зрачка (для предотвращения сращений радужки с хрусталиком) и снятии болевого синдрома. Для этой цели применяют атропин, анальгетики.
Лечение Иридоциклит проводится комплексно, с включением средств, воздействующих на источник инфекции и сенсибилизации, на иммунные механизмы организма и на воспалительный процесс в радужке и цилиарном теле.
Антибактериальные препараты применяют в основном при инфекционных и инфекционно-аллергических Иридоциклит Антибиотики назначают внутрь в общепринятых дозах в среднем в течение 2—3 недель. Исключение составляют туберкулёзные Иридоциклит, лечение которых специфической антибактериальной терапией проводят более длительно в зависимости от тяжести их течения. Эффективно местное лечение антибактериальными препаратами в виде подконъюнктивальных и ретробульбарных инъекций и методом электрофореза.
Общая неспецифическая десенсибилизирующая терапия — салицилаты, бутадион, реопирин, препараты кальция, антигистаминные средства, вещества, укрепляющие сосудистую стенку, и кортикостероиды. Наиболее эффективен бутадион, применяемый по 0,15 грамм 4 раза в день в течение 2—3 недель Хлорид кальция вводят внутривенно в виде 10% раствора по 5 —10 миллилитров (15—20 инъекций на курс) или внутрь 10% раствор по 1 стол/ложке 3 раза в день. Из антигистаминных средств назначают димедрол по 0,05 грамм 2 раза в день в течение 2 недель.
Аскорутин применяют по 1 таблетке 3 раза в день в течение 1 — l½ мес.
Кортикостероиды применяют местно в виде инстилляций, инъекций под конъюнктиву глазного яблока и ретробульбарно. При этом создается наибольшая концентрация стероидов в глазу и уменьшается их общее воздействие на организм. В каплях назначают гидрокортизон 0,5—1% раствор или преднизолон, а в инъекциях под конъюнктиву — гидрокортизон или дексазон.
Внутрь, кортикостероиды употребляют в основном при инфекционно-аллергических и аутоиммунных Иридоциклит Суточная доза преднизолон а 25 — 30 миллиграмм, дексаметазона 2,5—3,0 миллиграмм, полькортолона (триамцинолона) 4— 6 мг. Препараты назначают в убывающих дозах, снижая каждые 5 дней преднизолон на 2,5 мг, дексаметазон — на 0,25 миллиграмм и полькортолон — на 0,5 миллиграмм. Лечение кортикостероидами проводят на фоне приёма препаратов хлорида кальция, хлорида калия и витамина С.
При стероидорезистентных формах Иридоциклит применяют иммунодепрессанты из группы цитостатиков — циклофосфан из расчёта 1,5—3,0 миллиграмм на 1 килограмм веса больного в течение 1 — 1½ месяцев под контролем количества лейкоцитов.
В стадии стихания воспалительных явлений с целью рассасывания при Иридоциклит применяют ферментную терапию — трипсин, лидазу и папаин. Трипсин вводят внутримышечно по 5—10 миллиграмм в 1—2 миллилитров изотонического раствора хлорида натрия. Лидазу вводят внутримышечно по 32—64 УЕ (условные единицы), 15—25 инъекций, с помощью электрофореза по 16—32 УЕ.
Для лечения Иридоциклит применяют и физиотерапевтические методы: электрофорез, диатермию, УВЧ, ультразвук и фонофорез.
Рентгенотерапию используют в сочетании с другими методами лечения для снятия болевого синдрома, а также для достижения противовоспалительного и иммунодепрессивного эффекта. Облучение проводят лучами средней жёсткости: при острых процессах назначают 15 рентген, при хронический течении — 30 рентген, суммарно 180—200 рентген.
При туберкулёзных Иридоциклит на первом этапе лечения применяют препараты 1-го ряда: стрептомицин по 1 миллионов ЕД в сутки (на курс в среднем 40— 50 миллионов ЕД), ПАСК по 9 — 12 грамм в сутки и тубазид по 0,3 грамм 3 раза в день или фтивазид по 0,5 грамм 2 раза в день. Длительность курса — 6—12 и более месяцев в зависимости от тяжести процесса и эффекта лечения. Из препаратов 2-го ряда применяют этионамид по 0,25 грамм 3 раза в день, циклосерин по 0,25 грамм 2 раза в день. Рекомендуется длительное непрерывное лечение с назначением одновременно не менее 2 препаратов. Эффективным средством является туберкулино-терапия.
При герпетических Иридоциклит наилучший эффект получен при комбинированном применении препаратов интерферона со средствами иммунотерапии (донорская плазма, гамма-глобулин). Лейкоцитарный человеческий интерферон с активностью 150— 500 ЕД/миллилитров предпочтительнее вводить подконъюнктивально по 0,3— 0,5 миллилитров, от 3 до 20 инъекций на курс лечения. Интерферон применяют также в каплях (в конъюнктивальный мешок) 2—6 раз в сутки. При инфекционно-аллергических Иридоциклит, связанных с фокальной инфекцией, необходимо проведение санации полости рта, вскрытие придаточных пазух носа при наличии в них гноя, тонзиллэктомия при хронический тонзиллите.
При некоторых осложнениях Иридоциклит— вторичной глаукоме, осложнённой катаракте, отслойке сетчатки, шварто-образовании в стекловидном теле — показано оперативное лечение.
Прогноз. В большинстве случаев острых Иридоциклит при своевременном и полноценном лечении прогноз благоприятный. При хронический Иридоциклит с рецидивирующим течением, сопровождающемся развитием различных осложнений, значительно снижаются зрительные функции.
Отдельные формы иридоциклита. Травматический иридоциклит развивается после проникающих ранений, контузии глазного яблока, ожогов, язв роговицы, а также внутриглазных операций. Он осложняет около 60% всех проникающих ранений. Развивается вследствие внедрения экзогенной инфекции, химический реакции при попадании инородных тел, выраженных процессов пролиферации и швартообразования, возникновения аутоиммунных реакций. Тяжёлым осложнением травматического Иридоциклит является развитие симпатического воспаления и двустороннего факогенного Иридоциклит
Клиника травматического Иридоциклит характеризуется теми же признаками воспаления, что и эндогенные Иридоциклит Выраженность воспалительных явлений при травматическом Иридоциклит может быть различной. При лёгких формах Иридоциклит воспалительные явления постепенно стихают и исчезают через 10— 15 дней. При тяжёлых формах, протекающих с явлениями экссудации и пролиферации, течение Иридоциклит может быть длительным и возникает опасность развития симпатического воспаления.
Факогенный иридоциклит развивается в основном после проникающих ранений или операций, связанных с повреждением хрусталика. В редких случаях причиной возникновения его могут быть эндогенные факторы.
В дифференциальной диагностике травматического и факогенного Иридоциклит определённое значение имеет нарушение целости капсулы хрусталика и наличие на задней поверхности роговицы крупных рыхлых белого цвета преципитатов (так называемый хрусталиковые преципитаты). В некоторых случаях возникает двусторонний факогенный Иридоциклит, который по клинический, картине, течению и исходу отличается от симпатического воспаления. В патогенезе факогенного Иридоциклит большое значение имеет развитие сенсибилизации к хрусталиковому белку. В связи с этим экстракция травматической катаракты или удаление остатков хрусталикового вещества является необходимым условием для успешного лечения факогенного Иридоциклит
Симпатический иридоциклит имеет аутоиммунную природу, поэтому особое значение в его профилактике имеет своевременное и правильное лечение кортикостероидами травматического Иридоциклит, протекающего с аутоиммунными реакциями (смотри полный свод знаний Симпатическая офтальмия).
|
Ченцова О.Б. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Ипохондрический синдром |
⇓ Полный свод знаний. Том первый А. ⇓ |
Истерия ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |