Катаракта |
||
 |
 |
Оглавление
|
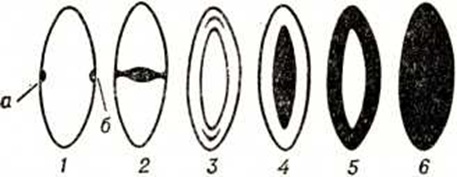
КатарактаКатаракта (cataracta; греческий kаtarrhaktes водопад) — заболевание глаза, характеризующееся помутнением хрусталика. Термин «катаракта» появился в глубокой древности, когда причиной заболевания считали излияние жидкости между радужкой и хрусталиком с образованием непрозрачной плёнки. Общепринятой классификации Катаракта не существует. Различают первичные и вторичные Катаракта, приобретённые и врождённые. Приобретённые первичные Катаракта подразделяются по этиологического признаку на несколько групп: старческие, травматические (контузионные и перфорационные), осложнённые (при миопии, увеитах), лучевые, Катаракта при различных интоксикациях (нафталиновая, эрготиновая, тринитротолуоловая, ртутная и другие). Катаракта разделяют также по локализации и морфологическому признаку (рисунок 1): передняя полярная, задняя полярная, веретенообразная, слоистая, или зонулярная, ядерная, кортикальная и тотальная (полная). Этиология и патогенез. Из числа приобретённых Катаракта наиболее распространена старческая Катаракта Патогенез старческой Катаракта окончательно не выяснен. Теория образования Катаракта как проявления физиол. старения организма и влияния на хрусталик вредных продуктов, выделяемых цилиарным эпителием, у людей пожилого возраста не вполне доказана. Высказывается мнение, что при старческой Катаракта может иметь значение нарушение тканевого дыхания, окислительных процессов и обеднение тканей витаминами С, В2, цистеином. При повреждении капсулы хрусталика в результате механической перфорирующей или контузионной травмы развивается травматическая Катаракта. Катаракта может возникнуть при воздействии на глаз ионизирующего излучения любого вида (лучевая Катаракта). В результате воздействия ряда химический веществ (нафталина, динитрофенола, таллия, ртути, спорыньи) развивается токсическая Катаракта Известны случаи развития Катаракта при приёме больших доз сульфаниламидов. Вследствие воспалительных заболеваний сосудистой оболочки (ирита, увеита) возникает так называемый осложнённая катаракта. Катаракта может быть следствием различных заболеваний организма — инфекционных, расстройства обмена, диабета, заболеваний кожи — склеродермии, экземы и так далее. Врождённые Катаракта могут быть наследственными, передающимися по доминантному типу, или возникать в результате внутриутробной патологии. К развитию врождённой Катаракта могут привести различные инфекционнотоксические факторы, оказывающие влияние на эмбрион или плод. Среди этих факторов значительное место занимают вирусные инфекции матери — краснуха, грипп, а также токсоплазмоз. Нарушения обмена и эндокринные расстройства у женщин во время беременности также могут быть причинами врождённой Катаракта Развитие наиболее частой формы врождённой Катаракта — слоистой — связано с гипокальциемией, обусловленной недостаточностью функции паращитовидных желёз . |
Вторичная Катаракта развивается в результате неполного рассасывания хрусталиковых масс при его механическом повреждении или формируется из остатков не полностью удалённых катарактальных масс или капсулы хрусталика. К образованию вторичной Катаракта может привести организация экссудата, фибрина, элементов крови, пролиферация соединительной ткани.
Патологическая анатомия. Старческая Катаракта может быть кортикальной, ядерной и смешанной. Чаще всего наблюдается кортикальная Катаракта.
Микроскопическому исследованию чаще подвергаются так называемый зрелые Катаракта (полностью помутневшие хрусталики). При этом отмечается поражение всего коркового слоя. Между корой и ядром хрусталика видны щели, обусловленные склеротическим уплотнением, сморщиванием и отслоением ядра хрусталика от его коры. В щелях обнаруживается белковая жидкость и вакуоли. Хрусталиковые волокна оказываются набухшими, слабо воспринимающими окраску. Наблюдается их распад и превращение в мелкозернистую массу или в крупные капли — морганиевы шары. Изменённые волокна теряют связь с капсулой хрусталика, под ней появляется жидкость и вакуоли.
Клетки эпителия передней капсулы хрусталика теряют правильные очертания, набухают, вакуолизируются, их протоплазма слабо воспринимает окраску, а ядра часто уплотняются и интенсивно окрашиваются. Капсула хрусталика при Катаракта изменяется незначительно. Отмечается её утолщение и набухание без заметных структурных изменений.
Изменения в хрусталике при травматической Катаракта обычно локализуются в местах повреждения капсулы хрусталика, причём изменениям подвергаются как эпителий, так и корковое вещество хрусталика; капсула нередко оказывается собранной в складки и подтянутой к месту повреждения. Эпителий капсулы образует пролифераты — единичные или множественные разрастания на поверхности хрусталика. Вследствие миграции клеток эпителия кзади образуются его разрастания и под задней капсулой хрусталика.
Вещество хрусталика подвергается различным изменениям в зависимости от размеров повреждения капсулы, в нем обнаруживаются многочисленные трещины, заполненные морганиевыми шарами и вакуолями. В изменённом веществе хрусталика может происходить отложение извести или образование кристаллов жирных кислот.
Врождённые полярные Катаракта представляют собой остатки эмбриональных образований — зрачковой мембраны, артерии стекловидного тела. При слоистой Катаракта изменения локализуются между корой и ядром хрусталика, где образуются щели с накоплением мелкозернистой массы и вакуолей.
Клиническая картина. При первичной Катаракта основная жалоба — на снижение остроты зрения. Расстройство зрения появляется очень рано при помутнениях хрусталика, располагающихся в области зрачка. Если процесс начинается с экваториальной области, острота зрения в течение длительного времени может оставаться нормальной. Иногда первыми симптомами Катаракта являются искажение предметов, монокулярная полиопия (множественное видение предметов).
В клинический, течении старческой Катаракта выделяют четыре стадии: начальную, незрелую, зрелую и перезрелую Катаракта (цветной 3—5).
В начальной стадии больные могут жалоб не предъявлять, другие же отмечают некоторое снижение зрения, появление «летающих мушек», изредка полиопию. Биомикроскопически первые признаки начальной кортикальной Катаракта—появление субкапсулярных вакуолей, расслоение хрусталиковых волокон. Изменения в переднем и заднем корковом слое аналогичны. Длительность течения этой стадии различна: у одних больных она исчисляется годами, у других процесс прогрессирует быстро, и через 2—3 года наступает стадия незрелой, или набухающей, Катаракта. В этой стадии явления оводнения хрусталика нарастают, помутнение захватывает значительную часть коры хрусталика, и больные жалуются на резкое снижение зрения. При боковом освещении хрусталик имеет серо-белый цвет. Набухание хрусталика сопровождается увеличением его объёма, что приводит к уменьшению глубины передней камеры. При биомикроскопии видно, что часть хрусталиковых волокон ещё сохраняет прозрачность. Стадия незрелой Катаракта может длиться долго (годами). Постепенно хрусталик начинает терять воду, и помутнение приобретает интенсивно-серый оттенок, становится более гомогенным. Передняя камера оказывается глубже. Возникает стадия зрелой Катаракта. В этой стадии отчётливо видна фигура хрусталиковой звезды, представляющая собой интенсивное помутнение в области хрусталиковых швов. Больные жалуются на отсутствие предметного зрения, у них определяется лишь светоощущение с правильной проекцией света. Биомикроскопически не удаётся получить полного оптического среза.
При перезрелой Катаракта изменённые хрусталиковые волокна подвергаются дистрофии, полному распаду и гомогенизации. Корковое вещество превращается в разжиженную массу молочного цвета, которая постепенно подвергается резорбции, объем хрусталика уменьшается, глубина передней камеры увеличивается. Плотное ядро хрусталика в силу тяжести опускается книзу. Эта клинический, картина носит название морганиевой Катаракта (цветной рисунок 6). В дальнейшем, если не производится операция, кортикальные слои хрусталика могут полностью рассосаться, и в капсуле остаётся лишь небольшое ядро.
При ядерной Катаракта центральное зрение нарушается рано, причём больше страдает зрение вдаль. Может возникнуть временная близорукость, и больной начинает читать без пресбиопических очков. При боковом освещении хрусталик в этих случаях имеет светло-зелёный оттенок. Со временем ядро хрусталика приобретает коричнево-красную (бурую) окраску.
Бурая Катаракта чаще развивается при близорукости. Ядро хрусталика крупное, кора тонкая, и весь хрусталик выглядит уплотнённым.
Для осложнённой Катаракта, характерно помутнение под задней капсулой хрусталика, в наружных слоях задней коры. При этом помутнение сначала появляется у заднего полюса, затем распространяется по всей задней поверхности, принимая форму чаши; такую Катаракта называют задней чашеобразной, она часто не достигает полной зрелости.
Диабетическая Катаракта развивается у больных диабетом. При тяжёлой форме диабета в молодом возрасте Катаракта возникает одновременно на обоих глазах и быстро прогрессирует. В ранней стадии помутнения хрусталика локализуются субкапсулярно, имеют вид точечных отложений, затем появляются вакуоли, водяные щели. Своевременное лечение инсулином иногда может несколько задержать развитие Катаракта.
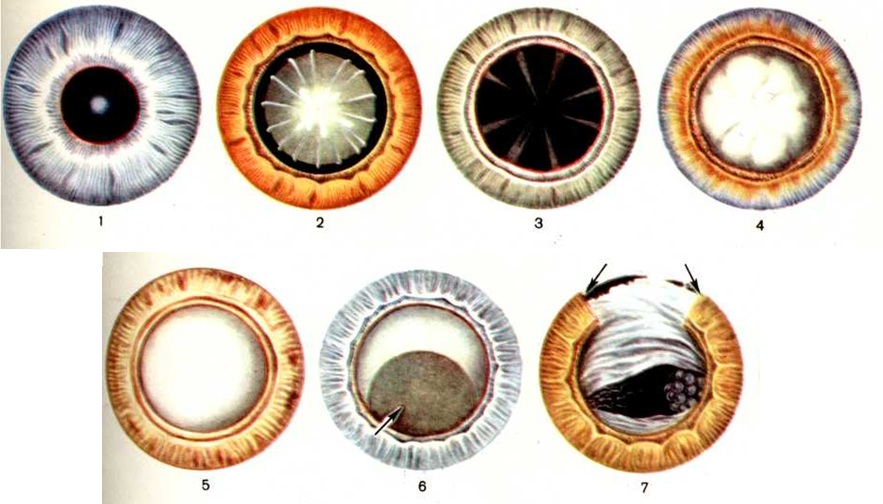
Из врождённых Катаракта наиболее частой является слоистая (цветной рисунок 2). Она характеризуется помутнением одного или нескольких слоёв хрусталика, лежащих между ядром и периферическими слоями. Катаракта может быть обнаружена сразу после рождения или развивается в течение первого года жизни ребёнка. При широком зрачке и боковом освещении она представляется в виде мутного серого диска с чётко очерченным или снабжённым зубчатыми отростками краем. Слоистая Катаракта чаще бывает на обоих глазах и сопровождается резким снижением зрения. Степень снижения остроты зрения зависит не от величины помутнения, а от его интенсивности.
При передней полярной Катаракта (цветной рисунок 1) возникает резко ограниченное помутнение белого цвета, расположенное в центре передней поверхности хрусталика.
Задняя полярная Катаракта тоже имеет вид небольшого помутнения округлой формы серовато-белого цвета, расположенного у заднего полюса хрусталика. Это чаще всего остатки a. hyaloideae, уцелевшие на капсуле хрусталика.
Полярные Катаракта почти всегда двусторонние. Ввиду незначительных размеров помутнения зрение снижается незначительно или даже совсем не снижается.
Вторичная Катаракта (цветной рисунок 7) представляет собой плёнку в области зрачка, образованную задней и остатками передней капсулы хрусталика. Нередко между листками капсулы хрусталика располагаются остатки масс хрусталика. Эти скопления особенно бывают выражены за радужкой в зоне бывшего экватора хрусталика, они образуют здесь плотный валик, носящий название кольца Земмерринга.
Осложнения. В процессе развития Катаракта могут возникнуть осложнения — факолитическая глаукома, факогенный иридоциклит. Факолитическая глаукома развивается при перезрелой Катаракта вследствие всасывания распадающегося вещества при набухании хрусталика, увеличения его объёма и в результате нарушения оттока внутриглазной жидкости (смотри полный свод знаний Глаукома).
При выпадении катарактальных масс в переднюю камеру и задержке их рассасывания может возникнуть так называемый факогенный, или факоанафилактический, иридоциклит (смотри полный свод знаний), связанный с развитием повышенной чувствительности к хрусталиковому белку.
Диагноз. Для диагностики Катаракта применяют метод бокового освещения, исследование в проходящем свете (при неполных помутнениях хрусталика), биомикроскопию глаза (смотри полный свод знаний). В комплекс обследования необходимо включать тонометрию (смотри полный свод знаний), по показаниям топографию (смотри полный свод знаний). Исследование зрительных функций заключается в определении остроты зрения (смотри полный свод знаний), поля зрения (при уровне остроты зрения, позволяющей провести периметрию). При понижении зрения до светоощущения необходимо тщательное исследование проекции света и поля зрения. В ряде случаев имеются показания для электроретипографии (смотри полный свод знаний).
Многочисленные трещины, заполненные морганиевыми шарами и вакуолями. В изменённом веществе хрусталика может происходить отложение извести или образование кристаллов жирных кислот.
Врождённые полярные Катаракта представляют собой остатки эмбриональных образований — зрачковой мембраны, артерии стекловидного тела. При слоистой Катаракта изменения локализуются между корой и ядром хрусталика, где образуются щели с накоплением мелкозернистой массы и вакуолей.
Клиническая картина. При первичной Катаракта основная жалоба — на снижение остроты зрения. Расстройство зрения появляется очень рано при помутнениях хрусталика, располагающихся в области зрачка. Если процесс начинается с экваториальной области, острота зрения в течение длительного времени может оставаться нормальной. Иногда первыми симптомами Катаракта являются искажение предметов, монокулярная полиопия (множественное видение предметов).
В клинический, течении старческой Катаракта выделяют четыре стадии: начальную, незрелую, зрелую и перезрелую Катаракта (цветной рисунок 3—5).
В начальной стадии больные могут жалоб не предъявлять, другие же отмечают некоторое снижение зрения, появление «летающих мушек», изредка полиопию. Биомикроскопически первые признаки начальной кортикальной Катаракта—появление субкапсулярных вакуолей, расслоение хрусталиковых волокон. Изменения в переднем и заднем корковом слое аналогичны. Длительность течения этой стадии различна: у одних больных она исчисляется годами, у других процесс прогрессирует быстро, и через 2—3 года наступает стадия незрелой, или набухающей, Катаракта. В этой стадии явления оводнения хрусталика нарастают, помутнение захватывает значительную часть коры хрусталика, и больные жалуются на резкое снижение зрения. При боковом освещении хрусталик имеет серо-белый цвет. Набухание хрусталика сопровождается увеличением его объёма, что приводит к уменьшению глубины передней камеры. При биомикроскопии видно, что часть хрусталиковых волокон ещё сохраняет прозрачность. Стадия незрелой Катаракта может длиться долго (годами). Постепенно хрусталик начинает терять воду, и помутнение приобретает интенсивно-серый оттенок, становится более гомогенным. Передняя камера оказывается глубже. Возникает стадия зрелой Катаракта. В этой стадии отчётливо видна фигура хрусталиковой звезды, представляющая собой интенсивное помутнение в области хрусталиковых швов. Больные жалуются на отсутствие предметного зрения, у них определяется лишь светоощущение с правильной проекцией света. Биомикроскопически не удаётся получить полного оптического среза.
При перезрелой Катаракта изменённые хрусталиковые волокна подвергаются дистрофии, полному распаду и гомогенизации. Корковое вещество превращается в разжиженную массу молочного цвета, которая постепенно подвергается резорбции, объем хрусталика уменьшается, глубина передней камеры увеличивается. Плотное ядро хрусталика в силу тяжести опускается книзу. Эта клинический, картина носит название морганиевой Катаракта (цветной рисунок 6). В дальнейшем, если не производится операция, кортикальные слои хрусталика могут полностью рассосаться, и в капсуле остаётся лишь небольшое ядро.
При ядерной Катаракта центральное зрение нарушается рано, причём больше страдает зрение вдаль. Может возникнуть временная близорукость, и больной начинает читать без пресбиопических очков. При боковом освещении хрусталик в этих случаях имеет светло-зелёный оттенок. Со временем ядро хрусталика приобретает коричнево-красную (бурую) окраску.
Бурая Катаракта чаще развивается при близорукости. Ядро хрусталика крупное, кора тонкая, и весь хрусталик выглядит уплотнённым.
Для осложнённой Катаракта характерно помутнение под задней капсулой хрусталика, в наружных слоях задней коры. При этом помутнение сначала появляется у заднего полюса, затем распространяется по всей задней поверхности, принимая форму чаши; такую Катаракта называют задней чашеобразной, она часто не достигает полной зрелости.
Диабетическая Катаракта развивается у больных диабетом. При тяжёлой форме диабета в молодом возрасте Катаракта возникает одновременно на обоих глазах и быстро прогрессирует. В ранней стадии помутнения хрусталика локализуются субкапсулярно, имеют вид точечных отложений, затем появляются вакуоли, водяные щели. Своевременное лечение инсулином иногда может несколько задержать развитие Катаракта.
Из врождённых Катаракта наиболее частой является слоистая (цветной рисунок 2). Она характеризуется помутнением одного или нескольких слоёв хрусталика, лежащих между ядром и периферическими слоями. Катаракта может быть обнаружена сразу после рождения или развивается в течение первого года жизни ребёнка. При широком зрачке и боковом освещении она представляется в виде мутного серого диска с чётко очерченным или снабжённым зубчатыми отростками краем. Слоистая Катаракта чаще бывает на обоих глазах и сопровождается резким снижением зрения. Степень снижения остроты зрения зависит не от величины помутнения, а от его интенсивности.
При передней полярной Катаракта (цветной рисунок 1) возникает резко ограниченное помутнение белого цвета, расположенное в центре передней поверхности хрусталика.
Задняя полярная Катаракта тоже имеет вид небольшого помутнения округлой формы серовато-белого цвета, расположенного у заднего полюса хрусталика. Это чаще всего остатки a. hyaloideae, уцелевшие на капсуле хрусталика.
Полярные Катаракта почти всегда двусторонние. Ввиду незначительных размеров помутнения зрение снижается незначительно или даже совсем не снижается.
Вторичная Катаракта (цветной рисунок 7) представляет собой плёнку в области зрачка, образованную задней и остатками передней капсулы хрусталика. Нередко между листками капсулы хрусталика располагаются остатки масс хрусталика. Эти скопления особенно бывают выражены за радужкой в зоне бывшего экватора хрусталика, они образуют здесь плотный валик, носящий название кольца Земмерринга.
Осложнения. В процессе развития Катаракта могут возникнуть осложнения — факолитическая глаукома, факогенный иридоциклит. Факолитическая глаукома развивается при перезрелой Катаракта вследствие всасывания распадающегося вещества при набухании хрусталика, увеличения его объёма и в результате нарушения оттока внутриглазной жидкости (смотри полный свод знаний Глаукома).
При выпадении катарактальных масс в переднюю камеру и задержке их рассасывания может возникнуть так называемый факогенный, или факоанафилактический, иридоциклит (смотри полный свод знаний), связанный с развитием повышенной чувствительности к хрусталиковому белку.
Диагноз. Для диагностики Катаракта применяют метод бокового освещения, исследование в проходящем свете (при неполных помутнениях хрусталика), биомикроскопию глаза (смотри полный свод знаний). В комплекс обследования необходимо включать тонометрию (смотри полный свод знаний), по показаниям топографию (смотри полный свод знаний). Исследование зрительных функций заключается в определении остроты зрения (смотри полный свод знаний), поля зрения (при уровне остроты зрения, позволяющей провести периметрию). При понижении зрения до светоощущения необходимо тщательное исследование проекции света и поля зрения. В ряде случаев имеются показания для электроретипографии (смотри полный свод знаний).
Лечение. Медикаментозное лечение Катаракта преследует цель профилактики прогрессирования Катаракта в начальных её стадиях. В связи с недостаточной обоснованностью современных научных представлений о патогенезе Катаракта медикаментозное лечение её не может считаться эффективным. Однако все же получены данные о возможности в ряде случаев замедлить прогрессирование помутнения хрусталика в начальных стадиях с помощью медикаментозных средств.
Для лечения Катаракта применяют растворы различных витаминов, аминокислот, ферментов: аскорбиновая к-та, рибофлавин, глютатион, цитохромы, цистеин (смотри полный свод знаний) и другие Различные комбинации указанных медикаментов выпускаются во многих странах (витайодурол, витафакол и другие). Один из отечественных препаратов этой группы — вицеин, главным компонентом которого является цистеин.
Препараты, содержащие цистеин, показаны при старческих, миопических, лучевых Катаракта в начальном периоде их развития. Цистеин противопоказан при чашеобразных Катаракта, так как ускоряет их развитие. При чашеобразной Катаракта назначают инстилляции раствора рибофлавина мононуклеотида. Рекомендуется ограничение общей и локальной инсоляции.
Целью оперативного лечения первичной Катаракта является извлечение из глаза помутневшего хрусталика.
Оперативное лечение Катаракта имеет длительную историю. В течение почти 2 тысяч лет применялась так называемый реклинация Катаракта, при которой хрусталик смещался (вывихивался) из области зрачка, но оставался в глазу. Из-за тяжёлых осложнений реклинация начиная со второй половины 18 век уступила место удалению Катаракта из глаза через разрез оболочек (экстракция Катаракта). Операция может производиться как под общим наркозом, так и под местной анестезией.
Существуют два способа экстракции Катаракта: экстракапсулярный и интракапсулярный.
Сущность экстракапсулярного способа заключается в том, что после нарушения целости и частичного удаления передней капсулы выводят ядро хрусталика, а затем кортикальные массы; заднюю капсулу, если она прозрачна, оставляют в глазу. Существует большое число модификаций экстракапсулярной экстракции Катаракта, отличающихся местом и способом разреза (ножом Грефе, копьевидным ножом), способом вскрытия передней капсулы (цистотомом, капсулярным пинцетом), методом герметизации разреза и другие Преимуществом экстракапсулярной экстракции является сохранение иридокапсулярной диафрагмы, отсутствие опасности выпадения стекловидного тела. К недостаткам экстракапсулярного способа экстракции Катаракта следует отнести опасность оставления части хрусталиковых масс в передней и задней камере.
Экстракапсулярная экстракция была господствующим методом удаления Катаракта на протяжении более 150 лет, и только с 40-х годы 20 век перешли к интракапсулярному способу, чему способствовало техническое усовершенствование методики операции.
При интракапсулярной экстракции Катаракта помутневший хрусталик удаляют из глаза целиком в неповреждённой капсуле. Метод обеспечивает лучшие по сравнению с экстракапсулярным способом функциональные результаты. Выведение хрусталика в капсуле выполнялось на разных этапах различными способами. Первоначально применялся способ извлечения катаракты с помощью пинцета. Специальным пинцетом с гладкими браншами захватывают складку капсулы хрусталика, качательными движениями постепенно разрывают волокна ресничного тела (цинновой связки) и выводят Катаракта Недостатком способа является то, что при выраженной резистентности ресничного пояска может нарушиться целость передней части капсулы; в этих случаях операцию завершают экстракапсулярным способом.
Более эффективным методом интракапсулярной экстракции Катаракта является вакуумный способ. Катаракта извлекают с помощью специального инструмента — эризофака. Рабочая часть инструмента представляет собой металлическую чашечку диам. 5 миллиметров, соединённую с вакуумным устройством. Чашечку эризофака накладывают на переднюю поверхность хрусталика; вакуумное устройство обеспечивает присасывание чашечки к хрусталику. Раскачивание хрусталика позволяет разорвать ресничный поясок и извлечь хрусталик в капсуле. Существуют различные конструкции эризофаков.
Наиболее эффективный метод интракапсулярного удаления катаракты — криоэкстракция, предложенная Крвавичем (Т. Krwawicz, 1961). Сущность способа заключается в примораживании хрусталика к инструменту, охлаждённому до температуры -30 — -50° (криоэкстрактор). Примораживание вещества хрусталика обеспечивает прочное сцепление его с инструментом, что позволяет разорвать ресничный поясок и вывести хрусталик в неповреждённой капсуле почти в 100% случаев. Интракапсулярная криоэкстракция Катаракта получила широкое распространение, заняв господствующее положение в оперативном лечении Катаракта. Применяются различные конструкции криоэкстракторов.
В 1958 год с целью растворения волокон ресничного пояска и менее травматичного извлечения хрусталика из глаза интракапсулярным способом предложен ферментативный зонулолизис, для чего обычно используют α-химотрипсин. Этот способ показан у пациентов с резистентным ресничным пояском, что особенно часто бывает у людей от 20 до 50 лет.
В прошлом экстракция Катаракта в большинстве случаев сочеталась с иридэктомией (смотри полный свод знаний). В современных условиях широкое распространение получила операция с сохранением круглого зрачка. Этот метод даёт значительно лучшие функциональные и косметические результаты. Внедрение в офтальмологию микрохирургии (смотри полный свод знаний), то есть применение операционного микроскопа, использование микроинструментов и специального шовного материала, резко повысило эффективность хирургического лечения Катаракта, сделало операцию менее травматичной, более безопасной, улучшило функциональные результаты. Благодаря микрохирургической технике улучшено качество операционного разреза и его герметизации, что привело к резкому сокращению числа послеоперационных осложнений.
В 1967 год Келман (С. D. Kelman) предложил новый способ хирургического лечения Катаракта с помощью низкочастотного ультразвука — факоэмульсификацию. Сущность этого метода заключается в дроблении ядра хрусталика с помощью ультразвука до состояния эмульсии, которая затем вымывается (аспирируется) из глаза. Операцию выполняют с помощью специального аппарата — факоэмульсификатора. Через небольшой разрез в лимбе под конъюнктивальным лоскутом в глаз вводят рабочий наконечник факоэмульсификатора, который обеспечивает ультразвуковое воздействие, введение в переднюю камеру жидкости (ирригация) и выведение её вместе с эмульгированными массами хрусталика (аспирация). Эмульсификация — эффективное, малотравматичное хирургическое вмешательство. Преимущество способа заключается в том, что через небольшой разрез (3 миллиметров) удаётся полностью удалить хрусталик, сохранив заднюю часть капсулы, что значительно сокращает число осложнений, ведёт к быстрой реабилитации больного, уменьшает срок пребывания пациента в стационаре.
Факоэмульсификация относится к экстракапсулярному способу удаления Катаракта, но выполняется на высоком техническом уровне, поэтому лишена недостатков этого способа.
Положительные результаты факоэмульсификации, а также применение микрохирургической техники возродили интерес к экстракапсулярному методу удаления Катаракта, так как при интракапсулярном методе чаще, чем при экстракапсулярном, могут наблюдаться осложнения со стороны стекловидного тела и сетчатки.
Оперативное лечение Катаракта в детском и юношеском возрасте имеет свои особенности. Связки, удерживающие хрусталик, очень прочны, в связи с чем интракапсулярный способ удаления Катаракта не показан. Ведущее место имеет экстракапсулярный метод, причём удалить мягкую Катаракта, не имеющую плотного ядра, можно через очень малый разрез. Иногда прибегают к специальному инструменту (сдвоенные канюли), обеспечивающему одновременно аспирацию и ирригацию. Микрохирургическая техника значительно улучшила результаты, уменьшила число осложнений операций. Для удаления мягких Катаракта детского и юношеского возраста с успехом применяют также факоэмульсификацию; наибольшие показания к этому методу имеются при слоистой Катаракта.
Для лечения мягких Катаракта перспективно применение лазера. М. М. Красновым, В. С. Акопяном разработана методика перфорации капсулы хрусталика с помощью модулированного лазерного облучения — так называемый лазерная капсулофакопунктура. После нарушения целости передней части капсулы происходит набухание хрусталиковых масс с их дальнейшим рассасыванием.
При вторичных Катаракта операция состоит в рассечении или удалении плёнки, закрывающей зрачок. Для перфорации плёнки может быть применён лазер. С помощью модулированных импульсов производится перфорация плёнки вторичной Катаракта, в результате чего в ней образуется сквозное отверстие, что значительно повышает остроту зрения. Если вторичная Катаракта не осложнена другими заболеваниями, то визуальный эффект после операции обычно хороший.
После успешного хирургического вмешательства по поводу Катаракта возникает состояние, называемое афакией (смотри полный свод знаний). Оптическая коррекция афакии может быть произведена с помощью очков (смотри полный свод знаний), контактной линзы (смотри полный свод знаний), операции кератофакии (смотри полный свод знаний) и интраокулярной линзы (эксплантация искусственного хрусталика).
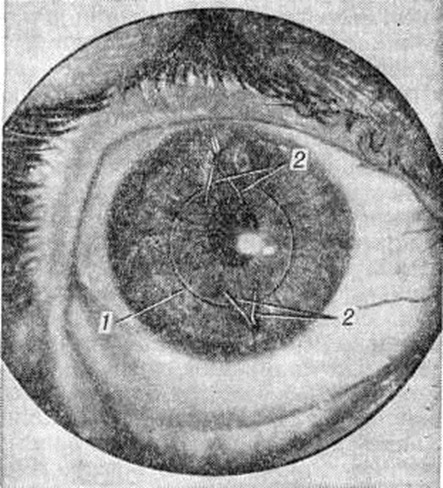
Главным показанием к коррекции афакии с помощью интраокулярной линзы является невозможность пользования очками или контактными линзами. Это чаще всего возникает при монокулярной афакии, главным образом в связи с профессиональными особенностями (например, у водителей транспорта, лётчиков, хирургов и так далее). Операция известна с начала 50-х годы и была впервые произведена Ридли (F. Ridley). Чаще всего линза укрепляется в зрачке (так называемый ирисклипс-линзы). Метод был предложен Шиллингером (R. J. Schillinger) с соавторами и в дальнейшем модифицирован Бинкхорстом (С. D. Binkhorst), Эпстайном (Е. Epstein), С. Н. Федоровым. Основным осложнением при пользовании ирисклипс-линзой является её смещение из области зрачка (до 10%). При креплении искусственного хрусталика к радужной оболочке вне области зрачка, по методу М. М. Краснова, форма и функции зрачка не нарушаются (рисунок 2).
 |
|  |
Рис. 2. | ||
Операция посадки искусственного хрусталика должна производиться по строгим показаниям и в условиях достаточной технической оснащённости.
Прогноз старческих Катаракта при своевременном и неосложнённом оперативном лечении благоприятен. При травматических, осложнённых, диабетических Катаракта из-за ряда сопутствующих изменений в глазу прогноз серьёзный. При врождённой Катаракта без амблиопии (смотри полный свод знаний) и сопутствующих заболеваний сетчатки, а также при неосложнённом хирургическом лечении прогноз благоприятный.
Лучевая катаракта — помутнение хрусталика, возникающее в результате повреждения его ионизирующим излучением. Лучевая катаракта может развиться после облучения области глаза при лучевой терапии опухолей лица и головы, у лиц, длительно подвергающихся воздействию ионизирующего излучения, а также при аварийных ситуациях.
Хрусталик — наиболее поражаемая ткань глаза при воздействии ионизирующей радиации. Под влиянием небольших доз лучевая Катаракта может проявиться как моносимптом повреждения, при значительном облучении — вместе с поражением других тканей глаза и его придатков. Однако повреждение хрусталика клинически проявляется всегда позже, чем поражение других тканей глаза.
Клинически при развитии лучевой Катаракта различают два периода: первый — латентный (скрытый) период, охватывающий промежуток времени от момента облучения до выявления первых признаков заболевания, и второй — период прогрессирования, продолжающийся до стабилизации Катаракта или полного помутнения хрусталика.
Интенсивность помутнения хрусталика, длительность латентного периода, скорость прогрессирования Катаракта зависят от вида ионизирующего излучения, величины и мощности дозы излучения, фактора времени и возраста пострадавшего. Наименьшая доза однократного бета или гамма-воздействия, при котором наблюдалось развитие лучевой Катаракта, составляет около 200 рад при поглощении непосредственно в хрусталике; при дробных воздействиях доза увеличивается до 400—550 рад и более.
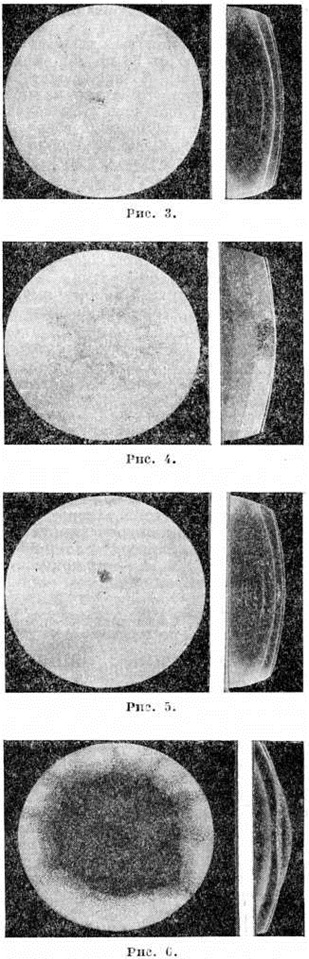
Нейтроны обладают большей катарактогенной способностью, чем другие виды ионизирующего излучения. При однократном комбинированном гамма-нейтронном воздействии в дозах 150—700 рад на глаз лучевую Катаракта клинически можно обнаружить через 2—7 лет после облучения. В течение последующих 3—6 лет после обнаружения первых признаков лучевой Катаракта формируется помутнение различной степени в зависимости от дозы излучения. Затем развитие лучевой Катаракта останавливается, и помутнение постепенно распространяется на глубокие слои коры хрусталика (рисунок 3—6).
При дозах выше 700 рад развитие лучевой Катаракта обнаруживается через ½—2 года после воздействия; в случаях поражения сосудистой оболочки глаза через 2½—5 лет после воздействия наступает полное помутнение хрусталика.
Местом первичного лучевого поражения хрусталика является герминативная (ростковая) зона эпителия хрусталика, находящаяся под передней капсулой вблизи экватора.
Выявить лучевую Катаракта можно при исследовании глаза в проходящем свете и в оптических срезах (при биомикроскопии) с максимально расширенным зрачком. Первым признаком лучевой Катаракта является скопление точечных, штриховидных помутнений и вакуолей, располагающихся между задней капсулой и корой хрусталика. По мере прогрессирования Катаракта скопления эти сливаются в одно помутнение у заднего полюса, которое постепенно увеличивается в размерах, становится плотнее и толще.
При исследовании в проходящем свете оно представляет вначале ячеистое, резко отграниченное от окружающей среды, округлое или неправильной формы помутнение в виде кружева. Затем помутнение по периферии становится более плотным и напоминает бублик. В дальнейшем вокруг него появляется кайма из скопления точечных помутнений и вакуолей, располагающихся вначале в виде языков, направленных к экватору, а затем покрывающих всю заднюю поверхность коры хрусталика.
При исследовании в оптическом срезе помутнение выявляется у заднего полюса между капсулой и корой, имеет вид туфа. По форме оно представляет мениск, вначале вогнуто-выпуклый, затем плоско-выпуклый, в дальнейшем — двояковыпуклый, сдавливающий впередилежащие слои хрусталика.
Помутнение под передней капсулой хрусталика, состоящее из скопления точечных, штриховидных помутнений и вакуолей, обычно появляется позже и никогда не достигает такой интенсивности, как у заднего полюса.
Когда основная масса повреждённых клеток переместится с экватора к полюсам хрусталика, помутнение стабилизируется и постепенно отодвигается нормально растущими прозрачными хрусталиковыми волокнами от задней капсулы внутрь хрусталика. В таком состоянии помутнение может оставаться (не прогрессируя) в течение всей последующей жизни организма. Полное помутнение хрусталика может развиваться в результате лучевого поражения сосудистой оболочки глаза. Степень понижения остроты зрения зависит от размера помутнения хрусталика.
Консервативное лечение лучевой Катаракта малоэффективно. Однако некоторые авторы в начальных стадиях рекомендуют цистеин в виде ванночек и ионофореза (с 2—5% раствором цистеина) и инстилляции в конъюнктивальный мешок вицеина, витайодурола, таурина. При интенсивном помутнении хрусталика, значительно понижающем остроту зрения (0,1 и ниже), применяют оперативное лечение.
Прогноз благоприятный при небольшом помутнении хрусталика и при неосложнённом оперативном лечении зрелой Катаракта. При возникновении различных осложнений в послеоперационном периоде прогноз может быть неблагоприятным.
Смотри полный свод знаний также Глаз, Хрусталик.
|
Абдуллаева В.М.; Шмелева В.В. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Каталепсия |
⇓ Полный свод знаний. Том первый А. ⇓ |
Кататонический синдром ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |