Лептоспироз |
||
 |
 |
Оглавление
|
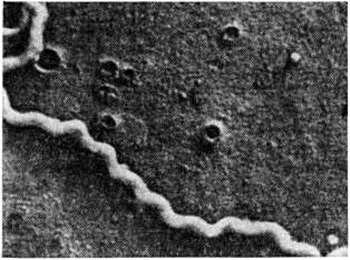
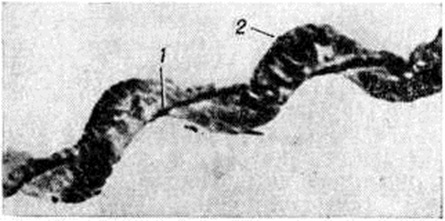
ЛептоспирозЛептоспироз (leptospirosis) — острая инфекционная болезнь из группы зоонозов, вызываемая лептоспирами, с преимущественным поражением почек и печени, сердечно-сосудистой и нервной системы. Болезни, ранее определявшиеся изолированно в зависимости от серотипа (серологического варианта — серовара) лептоспир, рассматриваются как клинические, варианты одной нозологической формы. Отличия в клинические, картине различных вариантов Лептоспироз, в частности желтушного и безжелтушного, преимущественно состоят в характере изменений пигментного обмена; патогенетическая сущность процесса остаётся единой. История и географическое распространение. Клинические, описание тяжёлой формы Лептоспироз впервые дано Вейлем (A. Weil, 1886) и Н. П. Васильевым (1888). Этиология Лептоспироз была установлена работами Инады (А. Inada) с соавторами (1915), Хюбнера, Рейтера (Н. Hiibner, Н. Reiter, 1915), П. Уленгута и Фромме (W. Fromme, 1915). Обнаруженный микроорганизм сначала получил несколько наименований — Spirochaeta icterohaemorrhagiae, S. nodosa, S. icterogenes и другие, а затем Leptospira interrogans. В последующем Идо (Y. Ido) с соавторами (1918), С. И. Тарасовым (1928) и другими было показано, что Лептоспироз может протекать и в безжелтушных формах, вызываемых разными серотипами лептоспир. В 1938 год В. И. Терских и М. В. Земсков доказали, что иктерогемоглобинурия крупного рогатого скота является Лептоспироз До 60-х годы 20 век описывали две формы Лептоспироз: желтушную (болезнь Васильева—Вейля, иктерогеморрагический Лептоспироз) и безжелтушную (водная, покосная лихорадки и другие). Лептоспироз относится к широко распространённым инфекционные болезням, регистрируемым на всех континентах (около 70 стран). Люди болеют Лептоспироз чаще в юж. странах, особенно в низменных и влажных местностях с жарким и тропическим климатом. Официального учёта заболеваемости людей Лептоспироз во многих странах не ведётся или же учитываются только тяжёлые формы болезни, протекающие с желтухой. В этой связи показатели заболеваемости Лептоспироз среди людей в различных странах колеблются в значительных пределах. Этиология. Возбудитель Лептоспироз — лептоспира — относится к семейство Spirochaetaceae, роду Leptospira. Этот род содержит один патогенный вид — Leptospira interrogans (Stimson, 1907) Wehyon, 1926, разделённый на 18 серогрупп и многочисленные серотипы. Помимо патогенных лептоспир, в природе существуют и сапрофитные лептоспиры. Лептоспира представляет собой длинную штопорообразную клетку (длина 10—15 микрометров, диаметром 0,2 — 0,25 микрометров) с концами, загнутыми в виде крючков, имеет осевую нить, обвитую протоплазмой, покрыта тонкой бесструктурной оболочкой (рисунок 1 и 2). Для лептоспир характерно сложное и энергичное движение, чаще всего вращение вокруг своей длинной оси. Культивирование лептоспир успешно ведётся при t ° 28 ° на различных жидких питательных средах, обычно содержащих 3—5% кроличьей сыворотки. Разработаны методы культивирования лептоспир и на плотных питательных средах. Культура лептоспир, выросшая на 4—5-й день в жидкой питательной среде, не изменяет её цвета и может быть обнаружена только при просмотре капли среды в тёмном поле зрения микроскопа. Лептоспиры относятся к числу микроорганизмов, малоустойчивых к неблагоприятным факторам окружающей среды. Длительно выживают в воде и гниющем органическом материале (до 2—3 недель), на пищевых продуктах — несколько дней. Эпидемиология. Хозяевами лептоспир являются различного вида животные, представители четырёх классов позвоночных — млекопитающих, земноводных, пресмыкающихся и птиц. Человек как источник возбудителей инфекции практически не имеет значения. Различают два типа очагов Лептоспироз — природный и антропоургический, каждый из которых имеет свои эпидемиологические и эпизоотологические особенности. Природные очаги встречаются в пределах от 67 ° северной широты до 40 ° южной широты в необжитых местах, в сырых стациях (поймы рек, низины, болота, сырые леса и другие), заросших травянистой растительностью, служащей кормовой базой для животных — хозяев лептоспир. |
Источником возбудителей в природных очагах являются млекопитающие отрядов грызунов, насекомоядных, сумчатых, парнокопытных и хищных, в меньшей степени пресмыкающиеся, земноводные и птицы. Наибольшее значение имеют грызуны из семейство хомякообразных (полёвки, ондатры, хомячки и другие) и мышеобразных (мыши, крысы). Заражённость Лептоспироз этих зверьков в различных очагах зависит от их численности, возраста, времени года, характера местности и другие и колеблется от нескольких процентов до 50—60% и выше. Высокая заражённость Лептоспироз в ряде европейских и отечественных природных очагов выявлена у полёвок (полёвка-экономка, обыкновенная полёвка, дальневосточная полёвка и другие).
 |
|  |
Рис. 1. | ||
 |
|  |
Рис. 2. | ||
 |
|  |
| ||
От грызунов в природном очаге выделяются штаммы лептоспир, относящиеся к различным серогруппам, например, в Европейской части СССР обнаруживают преимущественно штаммы из серогрупп Grippotyphosa, Pomona, Hebdomadis, Icterohaemorrhagiae, Canicola и другие. Многие исследователи утверждают, что существует связь между серотипами лептоспир и видами грызунов — их носителей. Так, от полевой мыши чаще выделяют лептоспиры из серогруппы Pomona, от полёвки-экономки — из серогрупп Grippotyphosa, а от крыс — из серогруппы Icterohaemorrhagiae.
Заражённость грызунов и других животных в природных очагах Лептоспироз представлена в таблице.
Лептоспирозная инфекция у грызунов протекает в хронический форме с формированием носительства и длительной лептоспироурии. По данным В. В. Ананьина и Е. В. Карасевой (1961), лептоспиры, концентрируясь в почках грызунов, могут выделяться с мочой в течение 188 дней. Заражение грызунов в очаге возможно при поедании растений, загрязнённых мочой больного животного, через инфицированную воду и при половом контакте.
Заражение Лептоспироз людей в природных очагах происходит через воду открытых водоёмов (при работе в воде, купании, стирке белья и тому подобное), заражённую животными — лептоспироносителями. Лептоспиры могут проникать в организм человека как через кожу, так и через слизистые оболочки, в том числе слизистую оболочку кишечника. Обычными местами инфицирования являются временные водоёмы, появляющиеся после разливов рек, болот, прудов, ручьев и небольшие речки с медленным течением воды.
Роль кровососущих членистоногих в переносе возбудителей от больного грызуна человеку отрицается, однако имеются сообщения о выделении лептоспир от клещей, снятых с больных животных или собранных в природном очаге Лептоспироз
Среди заболевших в природных очагах преобладают лица, выполняющие различные с.-х. работы (сенокос, уборка овощей и другие). Заболевание может носить массовый характер и поражать сотни и даже тысячи людей. Особенно большие эпидемии Лептоспироз описаны в прошлом среди людей, работавших в природных очагах после сильных дождей и разливов рек.
Заболевание имеет выраженную сезонность (июнь—август). В тропических странах заболевание людей Лептоспироз в природных очагах связано с работой на плантациях каучука, сахарного тростника, риса и другие. Имеется основание полагать, что на формирование природных очагов Лептоспироз влияет физических-химический состав воды и почвы. В местностях, где вода обладает кислотностью или повышенным содержанием минеральных солей, Лептоспироз не наблюдалось.
Антропоургические очаги встречаются в сельской местности и в городах. Сельские антропоургические очаги связаны с наличием Лептоспироз преимущественно среди сельско-хозяйственных животных (крупный и мелкий рогатый скот, свиньи, лошади и другие), а также собак и крыс. Наибольшее значение как источник возбудителей имеют крупный рогатый скот и свиньи. Эпизоотии Лептоспироз среди сельско-хозяйственных животных описаны во многих странах мира и, по данным советских авторов, именно эти животные в 90—95% служат причиной заболевания людей. У крупного рогатого скота Лептоспироз может протекать как бессимптомно, так и с ярко выраженными клинические, признаками: высокой температурой, поносом, появлением желтухи и гемоглобинурии, поражением кожи и слизистых оболочек. Болезнь у животных характеризуется снижением удоя молока, массовыми абортами, высокой летальностью, особенно среди молодняка. Переболевшие животные могут до 3—5 месяцев оставаться лептоспироносителями. Среди здоровых животных лептоспироносительство встречается до 3%. По данным советских исследователей, у больных животных выявляются антитела к следующим серогруппам лептоспир: Hebdomadis (64%), Pomona (12%), Tarassovi (9%), Grippotyphosa (4%), Icterohaemorrhagiae (2%), Canicola (1%) и другим серогруппам (8%). Характер клинические, течения болезни не обусловлен серотипом лептоспиры.
Лептоспироз у свиней описан почти во всех странах Европы, Северной и Южной Америки, Азии и в Австралии. Поражённость свиней в некоторых местностях может достигать 50—60%. Клинические, признаки болезни у них проявляются в виде повышения температуры, многочисленных кровоизлияний на слизистых и серозных оболочках, желтухи, некрозов участков кожи и другие. У беременных животных в 20—50% наблюдаются аборты. В большинстве случаев, однако, Лептоспироз у свиней протекает в скрытой форме или в виде хронический процесса. Бессимптомные формы в некоторых хозяйствах могут отмечаться почти у 100% свиней. Часть переболевших животных остаётся лептоспироносителями (до 1 года), лептоспироносительство может наблюдаться и у здоровых свиней. Штаммы лептоспир, выделенные от свиней, в большинстве своём относятся к серогруппам Pomona и Tarassovi. Меньшее значение как источник возбудителей лептоспироза имеют овцы, козы, лошади, буйволы. Роль птиц в сохранении и распространении лептоспирозной инфекции в сельском очаге точно не установлена, но, видимо, она невелика. Передача возбудителей Лептоспироз у сельско-хозяйственных животных происходит через воду и корм (в том числе подножный на пастбищах), загрязнённые мочой больных животных или здоровых лептоспироносителей. Лептоспиры проникают в организм животного через слизистую оболочку рта и кишечника или через кожные покровы (купание). Возможно, что передача лептоспир у животных происходит половым путём, так как патогенные лептоспиры неоднократно выделялись как из семенников, так и из спермы. Заражение людей в сельском очаге Лептоспироз возможно круглый год, но массовые заболевания регистрируются чаще летом в виде вспышек водного типа, связанных с купанием или использованием для питья и хозяйственно-бытовых нужд воды открытых водоёмов. Эти очаги Лептоспироз характерны для южный районов, где вода открытых водоёмов широко используется населением для купания и хозяйственных нужд, иногда и для питья. В жаркое время дня животные (особенно крупный рогатый скот) часами стоят в воде мелких неблагоустроенных прудов, речек и так далее, загрязняя их своими выделениями. Причиной загрязнения таких водоёмов могут быть и необеззараженные сточные воды близ расположенных животноводческих ферм. Вспышки Лептоспироз, связанные с водой, в сельских очагах обычно характеризуются появлением в короткий промежуток времени большого количества заболевших и резким спадом заболеваемости после проведения противоэпидемический мероприятий. Меньшее значение в сельских очагах Лептоспироз имеет пищевое заражение (через молоко) и инфицирование при уходе за больными животными или при убое и разделке туш этих животных. Лептоспироз профессионального характера установлен среди работников мясокомбинатов, свинарок, доярок, конюхов и других работников, занятых с сельско-хозяйственных животными. Определённому риску заражения Лептоспироз подвергается и персонал звероводческих ферм (серебристо-черных и красных лисиц и другие). Заболевания Лептоспироз этих животных неоднократно описаны как в СССР, так и за рубежом.
Городские антропоургические очаги связаны с Лептоспироз у серых (R. norvegicus) и черных (R. rattus) крыс, а также у собак. Лептоспирозная инфекция у крыс чаще протекает латентно с последующим оседанием лептоспир в почках и выделением их в окружающую среду с мочой.
При изучении заражённости крыс лептоспирами обнаружено, что в Париже в 1920 год она составляла 10%, в Лондоне в 1922 год — 30%, в Нью-Йорке в 1922 год— 17,2%, в Варшаве в 1923 год— 20%, в Ленинграде в 1936 год— 6,2%, в Вене в 1937 год— 39,5%, в Лиссабоне в 1943 год—35,7%, в Москве в 1941 год— 1,3%, в Амстердаме в 1965 год— 30,4%. В большинстве случаев выделенные от крыс лептоспиры принадлежат к серогруппе Icterohaemorrhagiae. Заболеваемость людей Лептоспироз в городах обычно спорадическая и не отражает интенсивности эпизоотии среди крыс. Только значительные нарушения сан. благополучия города могут повлечь за собой массовое заболевание Лептоспироз населения. Примером этого может служить вспышка Лептоспироз в год Ленинграде, возникшая в 1942 год в суровые дни блокады. Некоторое значение как источник Лептоспироз в городском очаге могут иметь собаки. Лептоспирозные эпизоотии среди собак описаны в 30-х годы в Голландии, а затем и в других странах (Дания, Англия, Испания, ФРГ, ГДР, Венгрия, США, Австралия, Япония и другие). Выделенные от собак штаммы лептоспир относились преимущественно к серогруппе Canicola. Значение кошек как источника Лептоспироз, видимо, ничтожно.
Патогенез. Возбудитель проникает в организм человека через слизистую оболочку кишечника, конъюнктиву, кожу, не вызывая воспалительных изменений на месте внедрения. Даже незаметные повреждения, кожные царапины, потёртости могут стать воротами инфекции. Через 5 — 30 минут после инвазии лептоспиры током крови и лимфы заносятся в органы, богатые ретикулоэндотелиальной тканью, главным образом в печень, почки, селезёнку, где они быстро размножаются и вновь поступают в кровь. К 3 — 5-му дню болезни лептоспиремия достигает полного развития, что проявляется интоксикацией, гипертермией. В период генерализации лептоспиры могут быть обнаружены в крови и цереброспинальной жидкости, куда они попадают, преодолев гематоэнцефалический барьер. Наряду с усиленным размножением возбудителя происходит процесс разрушения микробных тел, высвобождение биологически активных веществ эндогенного происхождения. Накопление в крови продуктов распада лептоспир приводит к сенсибилизации организма, возникновению гиперергических реакций. Важнейшим патогенетическим фактором является поражение кровеносных капилляров. Повышение их проницаемости (смотри полный свод знаний) клинически проявляется геморрагическим синдромом, в происхождении которого большое значение имеют тромбоцитопения (смотри полный свод знаний) и понижение свёртываемости крови (смотри полный свод знаний Свёртывающая система крови). Воспалительный процесс в гепатоцитах нередко сопровождается желтушным синдромом (смотри полный свод знаний Желтуха).
В процессе болезни в крови проявляются специфические антитела, под воздействием которых лептоспиры исчезают из крови к концу 1-й недели болезни. В поздние сроки происходит интенсивное накопление лептоспир в почках и выделение их с мочой. Повреждение извитых канальцев почек приводит к нарушению мочеобразования, вплоть до анурии (смотри полный свод знаний) и уремии (смотри полный свод знаний).
Патологическая анатомия. На вскрытии обычно находят желтуху, проявления геморрагического диатеза и дистрофические изменения в паренхиматозных органах. Эндотелий капилляров гиперплазируется, развивается жировая инфильтрация его цитоплазмы с последующей десквамацией. Нередко наблюдается отёчность, утолщение, реже фибриноидное набухание некоторых артерий и вен. Воспалительные изменения сосудов отсутствуют. Вследствие капилляропатии и последующего тромбоза более крупных сосудов происходят множественные кровоизлияния в почки, лёгкие, эндокард, эпикард, слизистые оболочки желудочно-кишечные тракта, а также в кожные покровы и конъюнктиву. Реже наблюдаются массивные кровоизлияния в жизненно важные органы, что может быть одной из причин смерти на любом этапе болезни, включая ранние сроки. Наблюдаются также пневмонические очаги. Непосредственной причиной смерти могут стать массивные кровоизлияния в оба надпочечника.
В сердце наблюдается диффузное мелкокапельное ожирение мышечных волокон, реже встречается межуточный миокардит (смотри полный свод знаний), сопровождающийся расширением полостей сердца и сглаживанием его верхушки.
Печень поражается с самого начала болезни, в 26—80% случаев она увеличена. Массивные и очаговые некрозы отсутствуют, имеется некроз отдельных клеток. Отмечается белковая и жировая дистрофия гепатоцитов, дискомплексация балочных структур, а также отложение желчных пигментов в клетках печени и некоторое расширение желчных ходов.
Сравнительно рано наблюдается усиленное размножение гепатоцитов, что выражается в появлении двух и многоядерных клеток, особенно в центрах долек. Описано наполнение вокруг синусоидальных пространств (перисинусоидальных пространств Диссе) серозногеморрагическим экссудатом и пролиферация купферовских клеток. Явления эритрофагоцитоза и умеренные реактивные процессы по ходу фиброзной оболочки (глиссоновой капсулы) трактуются как реакция на разрушение эритроцитов. Происходит быстрое нарастание в крови пигментов, перерабатывающихся в желчные пигменты.
Увеличение селезёнки определяется в 1/3 случаев. Её вес может доходить до 400—500 г, то есть в 2—3 раза превышать обычный. Микроскопически в красной пульпе находят много плазматических клеток, нейтрофилов, наблюдают явление эритрофагии и «гемоглобиновые капли» в эндотелии сосудов; встречаются геморрагии. В фолликулах селезёнки — гиперплазия клеток ретикулоэндотелия. Сходные изменения описываются и в регионарных лимфатических, узлах, преимущественно брыжеечных.
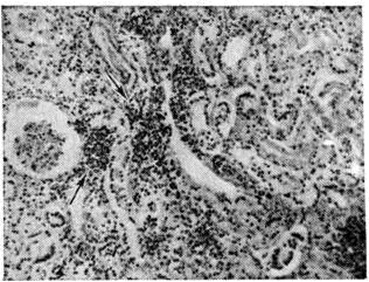
Поражения почек при Лептоспироз наиболее часто выявляют в поздние сроки болезни. В это время лептоспиры начинают выводиться с мочой. На вскрытии почки значительно увеличены в размерах, дряблые, на разрезе желтушные. Могут встретиться кровоизлияния в мозговое вещество и околопочечную клетчатку. Гистологически преобладает картина нефроза, вплоть до некроза эпителия извитых канальцев. Клубочки поражаются меньше, чем канальцы. В просвете канальцев могут быть обнаружены лептоспиры. Наряду с явлениями нефроза возможны мелкоочаговые круглоклеточные инфильтраты в интерстиции почки (рисунок 3).
Как правило, поражается центральная нервная система, при этом наблюдается отёк мягких мозговых оболочек и ткани мозга, иногда очаговые кровоизлияния, дистрофические изменения нервных клеток с очагами выпадения, демиелинизация нервных стволов с лимфоидными инфильтратами по ходу нервных пучков. Некробиотические очажки в веществе мозга связываются с тромбозом мелких сосудов.
Отмечаются кровоизлияния в поперечнополосатых, особенно икроножных мышцах, коагуляционный некроз, вакуолизация, распад отдельных мышечных волокон, клеточные инфильтраты.
Для выявления лептоспир в тканях можно рекомендовать окраску по Левадити (смотри полный свод знаний Левадити метод).
 |
|  |
Рис. 3. | ||
Иммунитет. После перенесённой болезни формируется прочный и продолжительный иммунитет. Ведущая роль в защите организма принадлежит факторам гуморального иммунитета. Не исключена возможность повторного заболевания, вызванного другими серотипами лептоспир.
Клиническая картина отличается значительным многообразием — от кратковременного лихорадочного состояния до крайне путём форм, заканчивающихся летальным исходом. Инкубационный период 3— 20 дней, чаще 6—14 суток
Только изредка наблюдается постепенное развитие Лептоспироз в виде недомогания, слабости. В большинстве же случаев заболевание начинается остро. Больные называют не только день, но и час внезапно начавшейся болезни. Обычно среди полного здоровья появляется познабливание, вскоре переходящее в потрясающий озноб, сменяющийся жаром. Температура повышается до 38—40 ° , носит ремиттирующий характер, держится 5—8 дней, а затем снижается критически или по типу ускоренного лизиса. Возможны рецидивы — примерно через 7—8 дней после окончания лихорадочного периода температура вновь повышается и повторяются признаки болезни, обычно менее выраженные по сравнению с первой волной. В отдельных случаях наблюдалось 2—3 рецидива. По мере развития лептоспиремии нарастает интоксикация: исчезает аппетит, появляются тошнота и рвота, головная боль, иногда возможны бред, потеря сознания. Развивается резкая слабость, граничащая с прострацией. Часто больные остаются в постели в состоянии неподвижности из-за выраженных мышечных болей. Особенно беспокоят боли в икроножных мышцах такой интенсивности, что больные едва передвигаются, с трудом удерживаясь на ногах. Только в отдельных случаях мышечные боли могут отсутствовать. Нередко возникают боли в области живота, связанные с поражением брюшных мышц. Впоследствии миалгия сменяется длительной мышечной слабостью.
Характерен вид больного: яркая гиперемия и одутловатость лица, выраженная инъекция сосудов склер, возможны массивные кровоизлияния под конъюнктиву. В ранние сроки появляется розеолезно-папулезная или мелкоточечная скарлатиноподобная эфемерная сыпь. В путём случаях она приобретает петехиальный характер. Нередки герпетические высыпания на губах, у крыльев носа, энантема слизистой оболочки зева. В разгар болезни возможны геморрагические проявления: упорные носовые кровотечения (смотри полный свод знаний), кровавая рвота (смотри полный свод знаний Гематемезис), мелена (смотри полный свод знаний), гематурия (смотри полный свод знаний); на местах подкожных инъекций, внутривенных влияний остаются следы в виде обширных кровоподтёков.
В лёгких иногда возникают катаральные явления неспецифической природы. Наблюдается кашель, кровохарканье, связанное с повышенной сосудистой проницаемостью. Границы сердца в пределах нормы, отмечается приглушение тонов, появление систолического шума у верхушки. Пульс чаще замедлен, иногда тахикардия, аритмия. Определяется тенденция к развитию гипотензии за счёт снижения главным образом диастолического давления. В путём случаях возможны коллапсы, следующие один за другим, принимающие затяжной характер.
С 3—4-го дня болезни возможно появление желтухи (смотри полный свод знаний). Она быстро нарастает, иногда буквально на протяжении нескольких часов, и вскоре кожа приобретает интенсивно-шафрановую окраску. Степень иктеричности в известной мере соответствует тяжести течения болезни. К моменту возникновения желтухи заметно увеличиваются размеры печени, выступающей на 2—3 сантиметров из-под рёберной дуги плотным болезненным краем. Печень остаётся увеличенной на протяжении всего лихорадочного периода и в более отдалённые сроки даже в условиях развивающейся гепатаргии.
С первых дней болезни наблюдаются столь демонстративные симптомы поражения центральная нервная система, что некоторые авторы выделяют менингеальную форму Лептоспироз Появляется резкая головная боль, упорная бессонница, заторможенность или повышенная возбудимость. Нередко неврологический симптоматика ограничивается менингизмом (смотри полный свод знаний), но при тяжёлом течении может развиться серозный менингит (смотри полный свод знаний). В этих случаях выявляются ригидность затылочных мышц, положительные симптомы Кернига и Брудзинского, нестойкие патологический рефлексы, исчезающие от осмотра к осмотру. При пункции цереброспинальная жидкость вытекает частыми каплями — прозрачная, иногда ксантохромная, опалесцирующая. Заболевание протекает по типу лимфоцитарного менингита с выраженной белково-клеточной диссоциацией.
В отдельных случаях, обычно при наличии менингеальных явлений, могут развиваться психические расстройства (смотри полный свод знаний Инфекционные психозы); полнее они исследованы при безжелтушных формах. Начало их сопровождается нарушением ритма сна, наблюдается подавленное настроение. В дальнейшем наступает помрачение сознания по делириозному типу, но могут быть и аментивные состояния. У больных наблюдаются галлюцинации, они высказывают отрывочные бредовые идеи преследования, бывают возбуждены, слуховые галлюцинации преобладают над зрительными и обонятельными, бред иногда носит проф. характер. С нормализацией температуры сознание проясняется и устанавливается состояние эмоционально-гиперестетической слабости. В клинические, картине обращает на себя внимание подавленное настроение, которое может достигать степени выраженной депрессии. Больные жалуются на ослабление памяти, описано развитие синдрома Корсакова (смотри полный свод знаний Корсаковский синдром). Продолжительность состояния эмоционально-гиперестетической слабости 3—6 недель
Психические расстройства при Лептоспироз в большинстве своём имеют благоприятное течение: больные через 4—6 месяцев после стационарного лечения обычно возвращаются к прежней деятельности.
В процессе развития болезни на первый план выступают симптомы поражения почек. Заметно снижается диурез (смотри полный свод знаний), в моче появляются белок, цилиндры, нарастает азотемия. В этот период повышается артериальное давление. Нарушение клубочковой фильтрации и канальцевой реабсорбции приводит к анурии (смотри полный свод знаний). Постепенное нарастание диуреза знаменует перелом в сторону обратного развития болезни. Олигурия сменяется полиурией, улучшается самочувствие, появляется аппетит, стихает головная боль, уменьшается желтуха, но ещё долго сохраняется слабость как один из признаков постинфекционной астении. Общая продолжительность болезни составляет около 4 недель
Тяжёлое течение Лептоспироз характеризуют три основных признака: анурия, гепатаргия (смотри полный свод знаний) и геморрагия. Однако эти грозные симптомы выражены далеко не всегда. В большинстве случаев заболевание протекает в средне-тяжёлой и лёгкой форме с кратковременной лихорадкой, умеренной интоксикацией, небольшими мышечными болями. Увеличение печени не сопровождается желтухой, изменения почек сводятся к быстро проходящей альбуминурии и цилиндрурии, функциональный пробы печени и почек мало нарушены, диурез остаётся нормальным.
Осложнения. Довольно часто наблюдается поражение сердца. Электрокардиографически изменения в виде миокардита (смотри полный свод знаний), эндокардита (смотри полный свод знаний) выявляются чаще, чем предполагалось раньше. В периоде начинающейся реконвалесценции возможно развитие полиневрита (смотри полный свод знаний), сопровождающегося чувством онемения пальцев рук, снижением чувствительности. Постепенно эти явления проходят. Иногда возникают ириты, иридоциклиты (смотри полный свод знаний), увеиты (смотри полный свод знаний). По данным М. М. Сахаровой (1968), исход глазных осложнений благоприятный, но в 4,5% случаев они закончились катарактой, а в 1,8%— частичной атрофией зрительного нерва. Резкое снижение сопротивляемости организма может привести к развитию пневмонии, отита, гнойного паротита.
Диагноз устанавливается на основании эпидемиологические анамнеза, клинические, картины и результатов лабораторный исследований. При опросе больного необходимо получить возможно более полную информацию об условиях окружающей среды, обстоятельствах, предшествовавших заболеванию. Нередко удаётся установить, что заболевшие по роду своей проф. деятельности (сельско-хозяйственных рабочие, персонал мясокомбинатов, звероферм, рабочие, обслуживающие канализацию, лица, занимающиеся очисткой населённых мест) соприкасались с грызунами, в частности с крысами. В ряде случаев удаётся установить, что первые симптомы Лептоспироз появились через 7—12 дней после купания в мелководных реках, водоёмах с непроточной водой. Велико значение эпидемиологические анамнеза в распознавании групповых заболеваний, связанных с полевыми сельско-хозяйственных работами. Отсюда такие синонимы Лептоспироз, как луговая, водная, покосная лихорадка, что подчёркивает значение проф. фактора, географического ландшафта, присущего данной природно-очаговой болезни (смотри полный свод знаний Природная очаговость).
При оценке клинические, данных учитываются такие признаки, как острое начало с ознобом и гипертермией, боли в икроножных мышцах, головная боль, выраженная инъекция сосудов склер, сыпь, герпес, носовые кровотечения, увеличение размеров печени, желтуха, олигурия, патологический элементы в моче, менингеальные симптомы. Клинико-эпидемиологические данные являются достаточным основанием, чтобы заподозрить Лептоспироз
Лабораторные исследования облегчают диагностику. С первых дней отмечается увеличение количества лейкоцитов до 20—30 тысяч с выраженным нейтрофильным сдвигом влево, иногда до юных и миелоцитов. Чем тяжелее заболевание, тем выше лейкоцитоз и тем больше выражен нейтрофильный сдвиг. Количество эозинофилов почти всегда уменьшается, появляются плазматические клетки. Большим постоянством отличается РОЭ: она ускоряется до 40—60 миллиметров в час и даже превышает эти показатели. Развивается гипохромная анемия, достигающая наибольшей степени в периоде выздоровления. Заметно снижается содержание гемоглобина, замедляется свёртываемость крови, что подтверждается коагулограммой. По мере развития желтушного синдрома содержание билирубина в крови повышается до 15 миллиграмм% и выше за счёт прямой и в меньшей степени непрямой фракции. Активность ферментов, в частности аминотрансфераз, умеренно повышена или остаётся в пределах нормальных величин, что больше говорит о наличии воспалительного (а не некротического) процесса в печени. Диагностически важным признаком является повышение уровня остаточного азота до 60 миллиграмм% и более высоких показателей (смотри полный свод знаний Азот остаточный)); повышается уровень мочевины и креатинина. В моче обнаруживают белок (0,33 ‰ и выше), эритроциты, клетки почечного эпителия, цилиндры — гиалиновые и зернистые, реже восковидные.
Лабораторно диагноз подтверждается выделением лептоспир из крови, цереброспинальной жидкости, мочи больного, обнаружением специфических антител (агглютининов, лизинов и другие) и заражением лабораторный животных.
Для получения гемокультуры лептоспир кровь больного (8—10 миллилитров), взятая до 4—5-го дня болезни, засевается по 0,5 —1,0 миллилитров в пробирки с жидкой питательной средой, которые помещаются в термостат (при t ° 28 °) и периодически просматриваются. Получение гемокультуры подтверждает диагноз. В период реконвалесценции рекомендуется проводить микроскопию и посев на жидкие питательные среды стерильно собранной мочи.
Большое значение при установлении диагноза Лептоспироз имеют данные серологический исследования; наибольшее распространение получила реакция микроагглютинации (смотри полный свод знаний Агглютинация). В связи с высокой специфичностью реакции для этой цели рекомендуют использовать эталонные диагностикумы, приготовленные из штаммов лептоспир различных серогрупп — Icterohaemorrhagiae, Javanica, Celledoni, Canicola, Ballum, Pyrogenes, Cynopteri, Autumnalis, Australis, Pomona, Grippotyphosa, Hebdomadis, Bataviae, Tarassovi, Panama, Shermani и другие Реакция микроагглютинации ставится в 4—6 каплях смеси культуры лептоспир и исследуемой сыворотки и учитывается в тёмном поле зрения микроскопа после 2-часовой инкубации смеси при t ° 37 ° . При этом наблюдается образование агломератов, состоящих из живых целых или частично лизированных лептоспир. При низких разведениях сыворотки может наблюдаться и полный лизис лептоспир. Положительной реакцией считается разведение сыворотки, при котором агглютинируется не менее 50% лептоспир. При однократном исследовании реакция микроагглютинации считается положительной с титра 1 : 100 и выше. В сомнительных случаях рекомендуется повторная постановка реакции (через 7—10 дней) с целью выявления нарастания титра агглютининов. Диагностический титр агглютининов появляется у больного человека на 2-й неделе, в последующем он может достигать высоких цифр (1 : 100 000 и выше) и длительно сохранятся. Это позволяет рекомендовать реакцию микроагглютинации и для ретроспективной диагностики Лептоспироз. Для типизации выделенных штаммов лептоспир применяют реакцию адсорбции агглютининов по типу реакции Кастеллани (смотри полный свод знаний Кастеллани метод).
Заражение лабораторный животных (биопроба) производится внутрибрюшинно или подкожно материалом от больного человека — кровью (до 4—5-го дня болезни), цереброспинальной жидкостью или мочой (в период реконвалесценции). Наиболее чувствительны к лептоспирам хомячки, молодые морские свинки и кролики-сосунки. Морская свинка при заражении её вирулентным штаммом лептоспир заболевает через несколько дней с повышением температуры, падением веса и появлением желтухи. На вскрытии наблюдается желтушная окраска всех тканей, некротические очажки в печени и точечные кровоизлияния (особенно в лёгких и надпочечниках). У животных возможно обнаружение лептоспир в экссудате брюшной полости уже на 2—3-й день после его заражения, что является наиболее ранним методом лабораторный диагностики Лептоспироз. Следует иметь в виду, что только некоторая часть свежевыделенных штаммов лептоспир вызывает заболевание животных. К ним относятся в первую очередь лептоспиры серогрупп Icterohaemorrhagiae, Bataviae, Pomona. Большая же часть патогенных для человека лептоспир заболевания у животных не вызывает.
Дифференциальный диагноз. Трудности в постановке диагноза возникают вследствие ложного толкования таких клинические, признаков, как лихорадка, желтуха (смотри полный свод знаний), боли в животе, менингеальные знаки, геморрагические проявления, острая почечная недостаточность, когда отдельные симптомы ошибочно принимаются за предполагаемое заболевание. В этих случаях Лептоспироз необходимо отграничивать от гриппа (смотри полный свод знаний), вирусного гепатита (смотри полный свод знаний Гепатит вирусный), брюшного тифа (смотри полный свод знаний), паратифов (смотри полный свод знаний), холецистопанкреатита (смотри полный свод знаний), серозного менингита (смотри полный свод знаний), геморрагического нефрозонефрита (смотри полный свод знаний) и других нозологический форм, сходных по своей симптоматике.
Лечение. Учитывая стадийность инфекционные процесса и глубокие изменения в организме с первых часов болезни, большое значение придают ранней госпитализации больного. Наряду с мерами воздействия на возбудителя применяются методы патогенетической терапии. Возможно раньше назначаются противолептоспирозный гамма-глобулин и антибиотики. Разовая доза гамма-глобулина для взрослых 5 —10 мл, для детей в возрасте 8—13 лет — 3 миллилитров внутримышечно в течение 3—4 дней; всего на курс лечения соответственно 20— 30 и 10 миллилитров. Одновременно с первых дней болезни на протяжении всего лихорадочного периода назначаются антибиотики, желательно с предварительным определением чувствительности.
С целью дезинтоксикации назначаются внутривенные капельные вливания изотонического раствора глюкозы и низкомолекулярные кровезамещающие жидкости — гемодез, реополиглюкин; в случаях кровотечения — глюконат кальция, гемофобин, викасол, переливание крови и плазмы.
Усиливающаяся желтуха с явлениями печёночной недостаточности (гепатаргией, тошнотой и рвотой) является поводом для внутривенного введения преднизолона по 15—30 миллиграмм и более высоких доз с последующим снижением по мере улучшения состояния больного, а по специальным показаниям и гемосорбции (смотри полный свод знаний т. 10, доп. материалы). Для борьбы с ацидозом рекомендуют внутривенные вливания 3—4% раствора натрия гидрокарбоната по 50— 100 мл, оксигенотерапия. При коллапсе назначают средства, восстанавливающие объем циркулирующей крови, повышающие сосудистый тонус,— мезатон, эфедрин, фетанол, норадреналин и сердечные гликозиды (строфантин и другие).
При определении лечебный тактики необходимо учитывать динамику гепато-реналъного синдрома (смотри полный свод знаний), контролировать функциональный состояние почек и печени. При развивающейся олигурии назначают 20% раствор маннита (1 грамм на 1 килограмм массы), диуретики (фуросемид, лазикс, верошпирон). Для улучшения почечного кровотока и усиления диуреза внутривенно вводят 10 миллилитров 2,4% раствора эуфиллина под контролем артериальное давление. Если применяемые средства не дают эффекта и развивается стойкая анурия, показано применение искусственной почки (смотри полный свод знаний Гемодиализ), нередко дающей ближайший клинические, эффект. При наличии психических расстройств назначают психотропные средства.
Прогноз остаётся тяжёлым при нарастающей интоксикации, недостаточности почек и печени, развитии сердечной слабости. Исход болезни во многом зависит от преморбидного состояния, сроков госпитализации и лечебный тактики на различных этапах болезни. Наиболее частые причины смерти — уремия, коллапс, печёночная кома, кровотечение. Летальность значительно колеблется и продолжает оставаться довольно высокой, причём не только среди пожилых людей с отягощённым анамнезом, но и у лиц молодого возраста. В случаях лёгкого и средней тяжести течения прогноз благоприятный.
Профилактика зависит от характера эпидемический очага и состоит из комплекса административно-хозяйственных, ветеринарно-санитарных и медицинский мероприятий.
В природных очагах, где заболевания людей связаны преимущественно с работой в заражённых водоёмах или с использованием заражённой воды для хозяйственно-бытовых нужд, необходимо в первую очередь предупредить контакты этих людей с заражённой водой (обеспечение лиц, работающих в очаге, водонепроницаемой обувью и резиновыми перчатками, запрет на купание, использование для питья и бытовых нужд обеззараженной кипячением или хлорированием воды и так далее). Наряду с этим целесообразна вакцинация лиц, работающих в природном очаге (смотри полный свод знаний Иммунизация). В СССР для этой цели А. А. Варфоломеевой и Г. Н. Ковальским (1953) предложена корпускулярная вакцина, содержащая несколько серотипов лептоспир. Вакцинацию проводят двукратно подкожно, в дозе 2 и 2,5 миллилитров с интервалом в 7 —10 дней и через 1 год однократно ревакцинацию (2 миллилитров).
В природных очагах рекомендуется проведение дератизационных работ (смотри полный свод знаний Дератизация). Однако радикальным мероприятием по ликвидации природного очага являются мелиоративные работы. Осушение болот, лугов, пойм рек приводит к исчезновению болотной растительности (кормовой базы влаголюбивых грызунов) и резкому снижению численности грызунов — основных носителей лептоспирозной инфекции в природных очагах.
В антропоургических сельских очагах , где основным источником лептоспирозной инфекции являются сельско-хозяйственных животные, проводится своевременное выявление больных животных, их изоляция и лечение, оздоровление неблагополучных хозяйств, соблюдение карантинных мер, специфическая профилактика и так далее Работники животноводства обеспечиваются спецодеждой и обувью. Выделяются специальные места для купания и водопоя скота, для купания людей. Одним из эффективных противоэпидемический мероприятий при водной вспышке лептоспироза является запрещение купания и использования воды из открытого водоема, послужившего причиной инфицирования людей. Вода как для питья, так и для хозяйственно-бытовых целей используется только после обеззараживания. В неблагополучных по Лептоспироз населённых пунктах проводятся прививки.
В антропоургических городских очагах главным в борьбе с Лептоспироз является дератизация и защита пищевых продуктов и воды от загрязнения их крысами. Учитывая редкость Лептоспироз, в обычных условиях прививки против Лептоспироз в городах не проводятся.
Во всех очагах Лептоспироз больных госпитализируют по клинические, показаниям. Выделения госпитализированных больных обеззараживают, как при кишечных инфекциях. Среди населения проводится санитарно-просветительская, работа (о мерах профилактики Лептоспироз).
|
Киктенко В.С.; Максимович H.А.; Озерецковский Д.С.; Угрюмов Б.Л. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Лепречаунизм |
⇓ Полный свод знаний. Том первый А. ⇓ |
Лериша синдром ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |