Остеохондроз |
||
 |
 |
Оглавление
|
ОстеохондрозОстеохондроз (osteochondrosis; греческий osteon кость + chondrog хрящ -osis) — дистрофическое заболевание суставного хряща и подлежащей костной ткани. Ранее этим термином обозначали большую группу костно-суставных заболеваний. С современных позиций часто их рассматривают как остеохондропатии (смотри полный свод знаний), а термином «остеохондроз» обозначают только дегенеративно-дистрофическое заболевание позвоночника, в первую очередь межпозвонковых дисков, сопровождающееся их деформацией, уменьшением высоты, расслоением. Дистрофические изменения в диске при Остеохондроз называют дискартрозом. Наиболее часто Остеохондроз локализуется в нижне-шейных, верхнегрудных и нижне-поясничных отделах позвоночника. Распространён Остеохондроз очень широко и к 40-летнему возрасту обнаруживается у большинства людей в той или иной степени. Этиология, патогенез. Этиология Остеохондроз недостаточно выяснена. Наибольшее значение придают наследственной предрасположенности, возрастным изменениям в межпозвонковых дисках, их острой или хронический травме, нарушениям сегментарного кровообращения. В патогенезе Остеохондроз важную роль играют изменения пульпозного ядра, в частности его дегидратация. Последняя ведёт к потере диском амортизационных функций, изменению условий нагрузки на фиброзное кольцо и к его постепенному разрушению. Анатомо-клиническая периодизация. В развитии Остеохондроз различают несколько периодов. Каждый из них характеризуется определёнными анатомо-морфологически изменениями в диске, смежных телах позвонков и в межпозвонковых суставах. В первом периоде образуются трещины во внутренних слоях фиброзного кольца и в студенистом ядре. Последнее начинает проникать в эти трещины и раздражать нервные окончания в периферических слоях фиброзного кольца и в сдавленной задней продольной связке. Клинически этот период проявляется болями в поражённом отделе позвоночника, более или менее постоянными (люмбалгия, цервикалгия), либо прострелами — люмбаго (смотри полный свод знаний). Этому периоду свойствен ряд рефлекторно-болевых синдромов: плечелопаточный болевой синдром (смотри полный свод знаний: Периартрит), синдром передней лестничной мышцы (смотри полный свод знаний: Лестничной мышцы синдром), синдром грушевидной мышцы (смотри полный свод знаний: Пириформис-синдром), синдром судорожного стягивания икроножных мышц — крампи, боли в области сердца и так далее. Второй период связан с дальнейшим разрушением фиброзного кольца и ухудшением фиксации позвонков между собой. Появляется несвойственная позвоночнику подвижность — псевдоспондилолистез в поясничном отделе, подвывих — в шейном. В целом это состояние характеризуется как нестабильность позвоночника. В клинические, картине преобладают боли в том или ином отделе позвоночника, усиливающиеся при неудобных или длительно сохраняемых позах, чаще физических нагрузках, ощущение дискомфорта. Затем следует период разрыва фиброзного кольца (третий период). Студенистое ядро выдавливается (пролабирует) за пределы фиброзного кольца, и образуется грыжа диска. Пролабирование происходит чаще в сторону позвоночного канала, при этом сдавливаются корешки спинномозговых нервов, сосуды, спинной мозг (смотри полный свод знаний: Дискоз), что раздражающе действует на рецепторы задней продольной связки. Патологический импульсация из данной зоны, как и на других стадиях процесса, приводит к мышечно-тоническим, нервно-сосудистым и дистрофическим рефлекторным проявлениям заболевания. Им способствует и импульсация из соответствующих межпозвонковых суставов, в которых развивается дистрофический процесс в условиях сближения смежных позвонков и возникает спондилоартроз (смотри полный свод знаний). Клинические, синдром в этот период характеризуется то выраженной фиксированной деформацией поражённого отдела в форме кифоза, лордоза или сколиоза, то недостаточной фиксацией что сопровождается более чёткими явлениями выпадения со стороны сдавливаемых корешков, сосудов или спинного мозга. Четвёртый (заключительный) период характеризуется распространением дегенеративного процесса на жёлтые связки, межостистые связки и другие образования позвоночника. Продолжается процесс уплощения межпозвонкового диска, в нем начинается рубцевание и в конечном счёте может наступить его фиброз. Продолжается развитие деформирующего артроза в межпозвонковых и унковертебральных (полулунных) суставах. |
Эпидуральная жировая ткань превращается в жировую клетчатку, аналогичную подкожной жировой клетчатке, между жёлтыми связками и твёрдой оболочкой спинного мозга развиваются рубцы.
Клинические, картина в этот период может быть достаточно пёстрой, поскольку отдельные диски поражены в разной степени. При неосложнённом течении Остеохондроз фиброз диска может означать достаточно стойкую ремиссию в течении заболевания. Остеохондроз на разных стадиях может сочетаться с проявлениями деформирующего спондилёза (смотри полный свод знаний).
Неврологические проявления в какой-то степени зависят от периода Остеохондроз, а также развиваются в связи с рядом иных вертебральных и особенно экстравертебральных факторов. В течении заболевания различают стадии обострения и ремиссии. Стадия обострения, в свою очередь, делится на фазу прогрессирования, стационарную фазу и фазу регрессирования. В острой стадии возникают острые боли с последующей иррадиацией в руку, поясницу или ногу. Компрессионные синдромы, формирующиеся на поясничном уровне чаще за счёт разрыва диска, обусловлены сдавлением корешков (смотри полный свод знаний: Радикулит), дополнительных радикуломедуллярных артерий (смотри полный свод знаний: Спинной мозг). Синдромы сдавления на шейном уровне чаще формируются за счёт задних и заднебоковых унковертебральных разрастаний и обусловлены сдавлением корешков спинномозговых нервов и позвоночной артерии с её симпатическим позвоночным сплетением (смотри полный свод знаний: Барре — Льеу синдром).
Для шейного Остеохондроз характерны боли сдавливающего, рвущего, иногда жгучего характера, локализующиеся в шее, затылке, в области плеча и лопаток. Наряду с этим могут наблюдаться нарушения чувствительности и двигательные расстройства в зоне иннервации соответствующих шейных корешков. Шейная миелопатия (смотри полный свод знаний), возникающая при нарушении кровообращения в спинном мозге, чаще всего проявляется синдромами амиотрофического бокового склероза (смотри полный свод знаний) или спинального глиоза.
При грудном Остеохондроз вертеброгенные, в частности дискогенные корешковые и спинальные, синдромы наблюдаются редко. Межрёберные невралгии чаще возникают в результате других патологический процессов (опоясывающего лишая, опухоли позвоночника и другие) При грудной, так же как и при нижней шейной локализации Остеохондроз могут быть псевдоангинозные боли в области сердца за грудиной с типичной иррадиацией.
При поясничном Остеохондроз наиболее частыми неврологический проявлениями являются боли (люмбалгии), люмбаго (прострел), корешковые боли и расстройства чувствительности в ногах, часто снижение сухожильных рефлексов и вегетативно-трофические расстройства. В некоторых случаях возможны синдромы поражения эпиконуса, конуса, конского хвоста.
Рефлекторные проявления Остеохондроз формируются во всех периодах Остеохондроз и наиболее часто выражаются следующими синдромами. 1. Вертебральные синдромы — острые шейные или поясничные боли (прострелы), подострые или хронический боли (цервикалгия и люмбалгия) с нередкой контрактурой паровертебральных мышц и изменением физиологический изгибов. К ним относится и пояснично-тазобедренная разгибательная ригидность (фиксированный лордоз и ограничение сгибания в тазобедренных суставах), а на шейном уровне — вынужденное положение головы за счёт асимметричной контрактуры позвоночных мышц, как нижне-шейных, так и верхнешейных, особенно нижней косой мышцы головы. Болезненны капсулы межпозвонковых суставов, а на шейном уровне — и места прикрепления лестничных мышц к поперечным отросткам позвонков (надэрбовские точки). 2. Синдромы контрактуры мышц, начинающихся на позвоночнике и прикрепляющихся к другим костям, например, скаленус-синдром или пириформис-синдром. 3. Синдромы контрактуры мышц плечевого пояса, таза или конечностей — мышечно-тонические, цервико и пельвиомембральные; например, синдром плечелопаточного периартроза (с контрактурой мышц, приводящих плечо, — грудных и большой круглой). 4. Рефлекторные нейроваскулярные синдромы, чаще с вазоспазмом и реже с вазодилатацией. Проявляются чувством зябкости и парестезиями в конечности, изменением её окраски, отёчностью. Сюда следует включить и подгрушевидный синдром перемежающейся хромоты: боли в ноге, усиливающиеся при ходьбе (за счёт вазоспастической ишемии ноги при воздействии напряжённой грушевидной мышцы на симпатические волокна нижней ягодичной артерии и седалищного нерва). К данной группе относится и упомянутый выше синдром позвоночной артерии. На грудном уровне дискогенные компрессионные синдромы редки, а вертеброгенные боли в грудной клетке (синдром передней грудной стенки, лопаточно-рёберный и другие болевые синдромы) обусловлены чаще раздражением капсул позвоночно-рёберных и поперечно-рёберных суставов.
Диагноз. Диагностика Остеохондроз и его синдромов в типичных случаях не представляет особых трудностей, но требует полного неврологического, ортопедического и рентгенологического обследования. При обследовании больного выявляют особенности позы, в частности наличие анталгических наклонов туловища, напряжение мышц спины, болезненные точки при пальпации, ограничение движений. Для диагностики грыжи диска показана спинномозговая пункция (смотри полный свод знаний), при синдроме позвоночной артерии и миелопатии производят вертебральную ангиографию (смотри полный свод знаний) и венографию позвоночного сплетения (смотри полный свод знаний: Флебография).
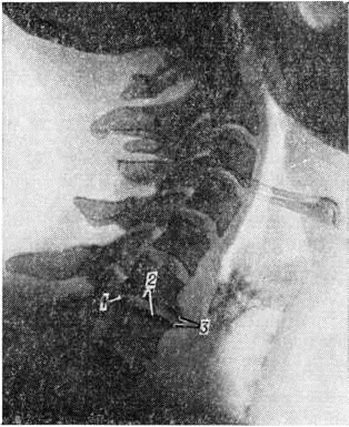
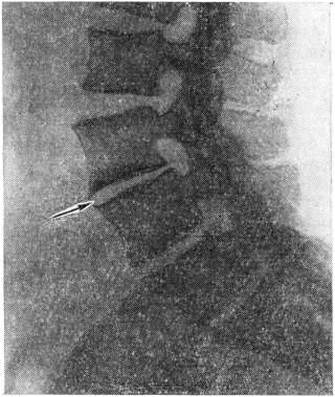
Рентгенологические исследование позвоночника при Остеохондроз даёт возможность установить локализацию, характер и степень распространённости патологический процесса. Лежащий в основе Остеохондроз дегенеративно-дистрофический процесс в межпозвонковых дисках рентгенологически проявляется уменьшением высоты межпозвоночного пространства; в связи с этим но мере прогрессирования Остеохондроз смежные поверхности тел позвонков значительно сближаются. Возникающие в диске изменения влекут за собой перестройку структуры смежных поверхностей тел позвонков; они уплотняются и утолщаются. По краям поверхностей тел позвонков образуются костные разрастания, имеющие форму бахромы, клювов или мостиков (рисунок 1). Костные разрастания развиваются и на задней поверхности тел позвонков, нередко выступая в сторону позвоночного канала. На фоне изменённой замыкающей пластинки тел позвонков определяются полукруглой формы вдавления, образующиеся в результате пролабирования фрагментов межпозвонкового диска,— хрящевые грыжи Шморля (смотри полный свод знаний: Шморля узелки). Вокруг вдавлений развивается реакция в виде ободка склероза. В выраженных случаях Остеохондроз наблюдается смещение позвонков, обычно не превышающее 1 см: на рентгенограмме в прямой проекции видно смещение в сторону, а на рентгенограмме в боковой проекции — в переднезаднем направлении (рисунок 2). В отличие от истинного спондилолистеза (смотри полный свод знаний) смещение позвонка при Остеохондроз называют псевдоспондилолистезом.
Для определения степени дисфункции межпозвонкового диска показано так называемый функциональное рентгенологическое исследование (в положении максимально возможного сгибания, разгибания и в среднем положении). При функциональный исследовании в норме наблюдается физиологический смещение 2—3 позвонков по отношению друг к другу до 2—3 миллиметров. В отличие от этого при Остеохондроз псевдоспондилолистез выявляется в пределах 2 позвонков. Нарушение нормальной функции межпозвонкового диска проявляется в виде нестабильности (повышенной смещаемости — более 3 миллиметров) позвонков или, наоборот, функциональный блока. Пневмомиелография (смотри полный свод знаний) и миелография (смотри полный свод знаний) позволяют выявить выпячивания дисков в сторону позвоночного канала, вдавления и смещения стволов или корешков спинномозговых нервов. Дискография (смотри полный свод знаний) даёт возможность обнаружить изменения в студенистом ядре, уточнить направление и степень его смещения.
Рентгенологически дифференциальную диагностику Остеохондроз проводят с теми процессами, которые приводят к уменьшению высоты межпозвонковых пространств,— с туберкулёзным и неспецифическим спондилитом (смотри полный свод знаний). При Остеохондроз отмечается уплотнение и утолщение замыкающих пластинок тел позвонков, а не разрушение их, как при воспалительных процессах. Кроме того, Остеохондроз необходимо дифференцировать с опухолевым процессом, болезнью Кальве (смотри полный свод знаний: Кальве болезнь) и последствиями повреждения дисков.
Лечение должно проводиться с учётом периода заболевания. В первом периоде показаны массаж, лечебный физкультура, подводное вытяжение, физиотерапия. Во втором и третьем периодах задача иммобилизации позвоночника становится основной, и в лечебный комплекс включают ношение корсета (смотри полный свод знаний: Ортопедические аппараты). При продолжающихся болях во втором периоде иногда производят операцию фиксации позвоночника — передний или задний спондилодез (смотри полный свод знаний), в третьем периоде — внутри-дисковое введение папаина, а иногда оперативное удаление грыжи диска (смотри полный свод знаний: Дискэктомия). Прямые показания к дискэктомии возникают при сдавлении конского хвоста или грубом сдавлении спинного мозга. Лечебный тактика при неврологический проявлениях, связанных с компрессией, и экстравертебральных рефлекторных нарушениях определяется стадией процесса (ремиссия или обострение) и фазой обострения (прогрессирования, стабилизации или регрессирования), а также неврологический синдромами.
При болевых контрактурах и вазоспастических явлениях назначают тепло, анальгетики, введение новокаина в болевые зоны, аппликации новокаина с диметилсульфоксидом, воздействие на биологически активные точки с помощью электропунктуры (смотри полный свод знаний: Иглоукалывание), когерентного монохроматического излучения — лазера (смотри полный свод знаний). Из физиотерапевтических процедур применяют местное УФ-облучение в эритемной и субэритемной дозе, синусоидальные модулированные диадинамические токи (смотри полный свод знаний: Импульсные токи), электрофорез новокаина (смотри полный свод знаний: Электрофорез) или лекарственных обезболивающих смесей с помощью гальванического или импульсных токов, эуфиллин-электрофорез синусоидальными модулированными токами, ультразвукам.) и ультрафонофорез анальгина, эуфиллина, гидрокортизона. При синдроме позвоночной артерии предпочтительнее применять электрофорез, синусоидальные модулированные и диадинамические токи. В острой стадии выраженного корешкового синдрома показаны дегидратация, эпидуральные новокаиновые блокады, вытяжение (смотри полный свод знаний). При спаечных процессах назначают лидазу, бийохинол, стекловидное тело, экстракт алоэ. Уже в стадии обострения (в фазах стационарной и регрессирования) назначают лечебный физкультуру и массаж (смотри полный свод знаний), а в стадии ремиссии — лечебный физкультуру и профилактические курсы аппликационной терапии, различные ванны (смотри полный свод знаний) — сульфидные, скипидарные (при явлениях ангиоспазма), радоновые, хлоридные натриевые; грязи — иловые, торфяные, сапропелевые (смотри полный свод знаний: Грязи лечебные). В стадии неполной и полной ремиссии применяют и физиотерапевтические средства: электрофорез различных лекарственных средств, постоянное магнитное поле, переменное магнитное поле низкой частоты (смотри полный свод знаний: Магнито-терапия), дециметровые волны (смотри полный свод знаний: Микроволновая терапия), индуктотермию (смотри полный свод знаний), электрическое поле УВЧ в постоянном и импульсном режиме.
Прогноз при своевременно начатом и рациональном лечении обычно благоприятный. В запущенных случаях возможна инвалидизация из-за нарушения опороспособности позвоночника и неврологический расстройств.
|
Казьмин А.И.; Климова М.К.; Попелянский Я.Ю.; Стрелкова Н.И. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Остеохондрит |
⇓ Полный свод знаний. Том первый А. ⇓ |
Остеохондропатия ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |