Остеомаляция |
||
 |
 |
Оглавление
|
ОстеомаляцияОстеомаляция (osteomalacia; греческий osteon кость + malakia мягкость; синонимы: размягчение костей, mollities ossium, ostitis malacissans) — системное заболевание, характеризующееся нарушением минерального обмена с преимущественным поражением костной ткани, в виде перестройки скелета, размягчения и деформации костей вследствие обеднения организма солями кальция, фосфора, повышения активности щелочной фосфатазы и нарушения образования активных метаболитов витамина D. Различают четыре формы Остеомаляция: детскую и юношескую форму, непуэрперальную (у взрослых), пуэрперальную (Остеомаляция у беременных) и старческую форму. Остеомаляция впервые описана арабским врачом Гшузиусом (Gschuzius) в 7 век нашей эры. Английский врач Купер (Cooper) в 1776 год впервые выявил остеомалятический таз. Штейн (G. W. Stein, 1787) описал послеродовую Остеомаляция, а спустя 10 лет Конради (J. Conradi) высказал предположение о значении беременности в возникновении и развитии Остеомаляция (так называемый Остеомаляция беременных — пуэрперальная Остеомаляция). В России первое описание остеомалятического таза принадлежит Н. И. Пирогову. Первые работы по патологический анатомии Остеомаляция относятся к началу 19 век [Лобштейн, Вейдеманн (J. G. Ch. Lobstein, V. Weidemann) и другие]. Дальнейшие патологоанатомические исследования этого заболевания были проведены Ю. Конгеймом, Р. Вирховом и другие Первая классификация Остеомаляция была предложена Килианом (Н. F. Kilian, 1857). Р. Фолькманн (1865) и Хенниг (Неnnig, 1873) обратили внимание на разницу характера изменений костей при различных формах Остеомаляция В работах Фридберга (Friedberg), Фридрейха (N. Friedreich), Гесслина (R. Hosslin), А. Труссо, Ж. Шарко и другие наряду с характерными изменениями костей при Остеомаляция описаны патологический отклонения со стороны психики, нервной и мышечной систем, указаны особенности акушерской помощи и методы медикаментозного лечения при Остеомаляция Данные о распространённости Остеомаляция весьма неполны и противоречивы, так как в странах с хорошо поставленной медицинский статистикой Остеомаляция встречается редко, а по ряду стран о распространении Остеомаляция нет достоверной и полной медицинский статистики. Достоверно лишь, что женщины заболевают Остеомаляция в 10 раз чаще, чем мужчины. Наибольшее число случаев Остеомаляция приходится на возраст старше 40 лет. Известен ряд стран, где Остеомаляция встречается довольно часто (Китай, Индия и другие)> что связано с определённым алиментарным фактором. Этиология и патогенез. В 1887 год Фелинг (Н. Fehling) выдвинул эндокринную теорию происхождения Остеомаляция, разработка которой ещё не окончена. Остаётся неясным вопрос о механизме рассасывания костей: происходит ли разрушение костного вещества за счёт деятельности клеточных элементов или же имеет место декальцинация костной ткани путём галистереза (смотри полный свод знаний) с последующим её рассасыванием. Теория галистереза, предложенная Р. Вирховом, была подтверждена Ф. Реклингхаузепом, А. И. Абрикосовым и другие Однако Лоозер (Е. Looser), С. А. Рейнберг, А. В. Русаков и ряд других исследователей не поддерживают гипотезу Вирхова. Считают, что к развитию Остеомаляция приводит нарушение фосфорно-кальциевого обмена. В его регуляции важную роль играет витамин D, активные метаболиты которого, по данным П. В. Сергеева с соавторами (1974) и Де Лука (G. D. Luca, 1975), по своему действию напоминают стероидные гормоны и стимулируют синтез Са-связывающего белка в слизистой оболочке тонкой кишки. Не исключается связь Остеомаляция с расстройствами эндокринной системы. Причиной этого может быть недостаток витамина D, а также ряд алиментарных факторов, например, в случае Остеомаляция голодающих, и так далее Не исключено, что сочетание факторов, нарушающих ассимиляцию кальция или вызывающих резкое снижение его содержания в организме, может привести к развитию Остеомаляция Процесс костеобразования может быть подавлен продуцируемой остеобластами щелочной фосфатазой, которая отщепляет ион РО4 от органических эфиров фосфорной кислоты, способствуя образованию легко выпадающего из раствора кальция-фосфата. |
С. А. Рейнберг считает, что Остеомаляция— вторичное системное заболевание, которое может возникнуть в результате нарушения поступления кальция и фосфора из организма в костную систему или вследствие их чрезмерных потерь. Так, при почечном ацидозе нередко наблюдается вторичная Остеомаляция, выражающаяся в характерных изменениях в костях (диффузный, или распространённый, остеопороз, деформации костей, переломы и надломы) .
Первичный гиперпаратиреоз вследствие аденомы паращитовидной железы также протекает с остеомалятическими симптомами. Это дало основание В.В. Хворову и другим авторам отнести остеопоротическую форму паратиреоидной остеодистрофии к Остеомаляция
Однако патогенетическая связь Остеомаляция с поражением паращитовидных желёз отрицается рядом крупных специалистов во главе с С. А. Рейнбергом.
Признаки Остеомаляция встречаются при болезни Иценко — Кушинга (смотри полный свод знаний Иценко — Кушинга болезнь), так называемый почечном рахите (смотри полный свод знаний Остеопатия нефрогенная), синдроме де Тони—Дебре — Фанкони, который расценивается как разновидность Остеомаляция детского возраста. До сих пор крайне трудно отдифференцировать остеодистрофию от Остеомаляция при заболеваниях желудочно-кишечные тракта (Остеомаляция кишечная, желчная, печёночная и так далее). По мнению Мейленграхта (Е. Meulengracht), развитие Остеомаляция у пожилых людей может быть связано с ахилией, вызывающей понижение ассимиляции организмом солей кальция; при этом рентгенологически изменения определяются преимущественно в позвонках.
Патологическая анатомия. Морфологически субстратом Остеомаляция является повышенное по сравнению с нормой количество неминерализованной костной ткани (остеоида), замещающей минерализованные костные структуры. От степени этого замещения зависят макроскопические изменения. В тяжёлых случаях Остеомаляция при обычных нагрузках обнаруживаются патологический гибкость и деформация костей.
Остеоид как в условиях патологии, так и в норме состоит из коллагена, гликозаминогликанов, воды и включает остеоциты. Значительная масса остеоида наблюдается и при Остеомаляция как синдроме — проявлении или возможном осложнении ряда болезней и состояний, в том числе при поражении почек, заболеваниях печени и так далее Остеомаляция как синдром отличается от Остеомаляция как самостоятельной болезни наличием поражения соответствующих внутренних органов и ферментных систем; изменения же в костях в обоих случаях одинаковы. Исключение составляют паратиреоидная и гипертиреоидная остеодистрофии, при которых возникающие как осложнение остеомалятические явления наслаиваются на характерные для заболевания изменения в костях.
Остеоид всегда является новообразованным и не возникает в результате прижизненной декальцинации (галистереза) костных структур. При Остеомаляция остеоид, как правило, возникает в отделах скелета, подверженных в данном возрасте наибольшей перестройке. У взрослых «размягчению» и деформациям подвергаются преимущественно позвоночник (кифоз или кифосколиоз с клиновидными или «рыбьими» позвонками), ребра (они сближаются), грудина (вдавливается или выпячивается), таз (вход в него может приобретать форму червонного туза). У юношей изменения сосредоточиваются в метафизах трубчатых костей и могут привести к резкому варусному или вальгусному искривлению нижних конечностей. У стариков процесс наиболее сильно выражен в позвоночнике и рёбрах. Степень деформаций зависит от выраженности Остеомаляция Другие кости, за исключением крайних степеней Остеомаляция, обычно не искривляются. При слабо выраженной Остеомаляция форма и твёрдость костей существенно не изменяются и Остеомаляция выявляется лишь случайно при микроскопическом исследовании. Могут развиваться периостальные остеофиты. Иногда наблюдаются переломы костей (обычно рёбер), часты надломы и так называемый зоны перестройки Лоозера, иногда множественные и симметричные (смотри полный свод знаний Милкмена болезнь), рассматриваемые некоторыми исследователями, например А. В. Русаковым, часть П. Виноградовой., как результат микропереломов.
 |
|  |
Рис. 4. | ||
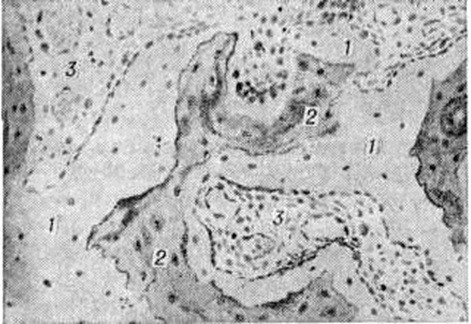
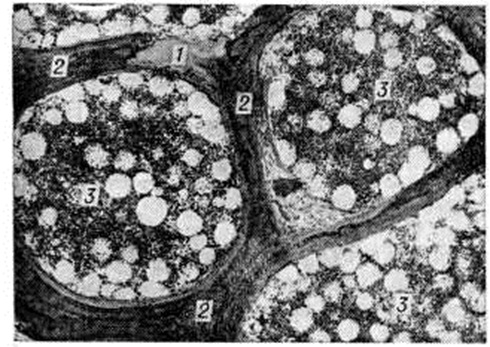
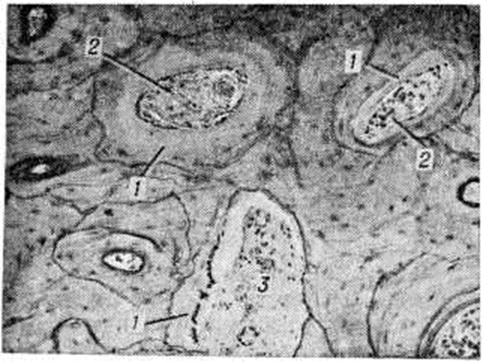
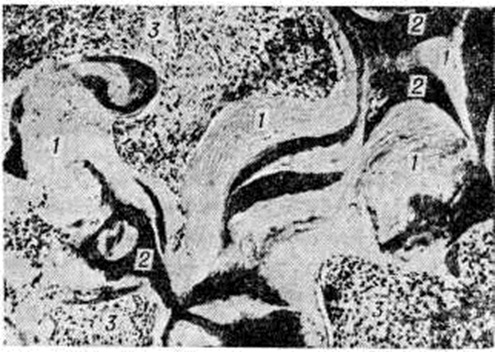
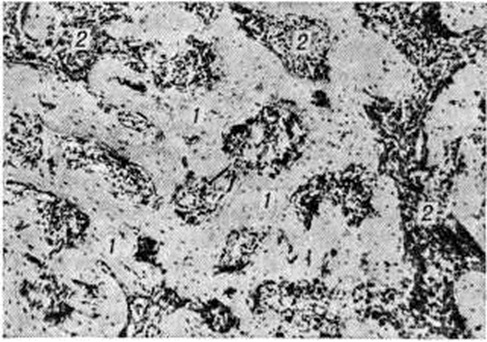
При микроскопическом исследовании костей обнаруживается аппозиция (отложение) остеоида на предсуществующие костные структуры (рисунок 1—3), а также образование остеонов и костных перекладин, целиком представленных остеоидом (рисунок 4). Лишь в отдельных участках остеоида иногда имеются небольшие отложения минерала (рисунок 5). Старые костные структуры подвергаются рассасыванию, нередко с развитием выраженного остеопороза. Слой остеоида на них по распространённости и толщине превышает остеоидные зоны, наблюдаемые в физиологический условиях (обычно не шире одной костной пластинки; в недекальцинированных срезах толщина этих зон в среднем 1 × 103 — 1,6 × 103 нанометров). При Остеомаляция толщина остеоида от 2 × 103 нанометров и более. Для него характерно малое содержание остеоцитов и неравномерное их распределение (рисунок 1). Рассасывание остеоида резко заторможено, поэтому при тяжёлой Остеомаляция остеоид может накапливаться в больших количествах (Остеосклеротическая Остеомаляция). Между остеоидными структурами обнаруживается остеогенная клеточно-волокнистая ткань (часто её неправильно называют фиброзным костным мозгом) — источник образования остеоида (рисунок 1, 4, 5). Нередко встречаются микропереломы и иногда переломы с массивной остеоидной мозолью.
При лечении Остеомаляция остеоид постепенно минерализуется и в соответствии с этим рассасывается и замещается костными структурами.
С помощью современный методов исследования костей получены некоторые новые данные, имеющие как теоретическое, так и практическое значение. Поляризационная микроскопия остеоида при Остеомаляция обычно (но не всегда) выявляет двоякое лучепреломление, отражающее пластинчатую организацию коллагеновых волокон в нем. Электронная микроскопия этих волокон, как правило, обнаруживает свойственные им периодические структуры, свидетельствующие об их зрелости в остеоиде. При микроскопии в ультрафиолетовом свете шлифов образцов недекальцинированных костей больных с Остеомаляция, которым предварительно повторно вводился тетрациклин, обнаруживают уменьшение в сравнении с нормой или вообще не находят включения тетрациклиновой метки в остеоид, что говорит о снижении темпа его минерализации (этот антибиотик включается только в минерализующиеся структуры). Незначительность или отсутствие минерализации остеоида при Остеомаляция чётко выявляется при микроскопии или микрорентгенографии недекальцинированных срезов (шлифов) костей.
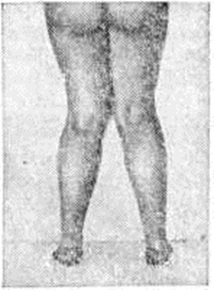
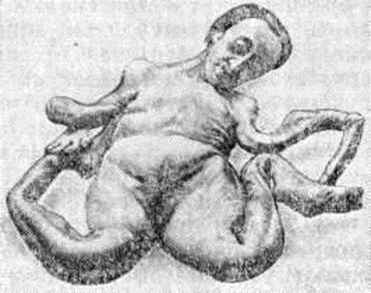
Клиническая картина. На фоне медленного и неуклонного прогрессирования Остеомаляция иногда отмечаются ремиссии. Степень и тяжесть выраженности изменений в костях определяются возрастом больного, формой Остеомаляция и длительностью существования патологический процесса, особенностями этиологии и патогенеза в каждом случае (рисунок 6, 7).
 |
|  |
Рис. 6. | ||
 |
|  |
Рис. 7. | ||
Детская и юношеская форма Остеомаляция развивается чаще у девочек и проявляется распространённым остеопорозом (смотри полный свод знаний), нередко осложняется компрессионными переломами тел позвонков. Непуэрперальная форма встречается у взрослых, чаще у женщин. Эта форма Остеомаляция течёт относительно доброкачественно и длительно, характеризуется нарастанием разрежения костной ткани; лишь в последующем она осложняется множественными переломами, преимущественно тел позвонков, ещё позднее присоединяются переломы плоских и трубчатых костей. Старческая форма Остеомаляция проявляется у женщин в климактерическом и постклимактерическом периодах, у мужчин старше 50 лет. Старческая Остеомаляция прогрессирует очень медленно и сравнительно поздно вызывает деформации и переломы костей. Переломы тел позвонков доминируют над переломами остальных костей.
Пуэрперальная форма Остеомаляция— хронический заболевание, встречается крайне редко. Обычно возникает в детородном возрасте женщины (20—35 лет), начинается во время беременности, осложняет её течение и продолжается в послеродовом периоде. В начале заболевания беременные жалуются на быструю утомляемость, мышечную слабость, затруднения при движении, боли в области тазовых костей и нижних конечностей; происходит нарушение статики («утиная походка»). При пальпации поражённых костей отмечается локальная болезненность. Затем постепенно костная ткань размягчается и кости деформируются, могут развиваться парезы и параличи. Заболевание протекает волнообразно с периодами обострения и ремиссии. При значительных изменениях костей таза роды через естественные родовые пути делаются невозможными, показано кесарево сечение. При тяжёлых формах болезни беременность обычно прерывается самопроизвольно.
 |
|  |
Рис. 8. | ||
 |
|  |
Рис. 9. | ||
Диагноз клинически выраженных форм Остеомаляция обычно затруднений не представляет.
Диагностика начальных форм Остеомаляция должна быть комплексной и основываться на результатах клинических, рентгенологических и лабораторных исследований. Выявляют сопутствующие заболевания и обусловленную ими патологический перестройку скелета. В зависимости от уточнения этиологического факторов и патогенетических механизмов проводят дальнейшее клинические, обследование.
Основным методом диагностики Остеомаляция является рентгенологическое исследование костей. В отдельных случаях может иметь значение радиоизотопная диагностика (смотри полный свод знаний). Для определения степени остеопороза и для динамического контроля за течением патологический процесса рекомендуют рентгеноденситометрию (смотри полный свод знаний), рентгенограмметрию с определением индекса толщины коркового вещества костей.
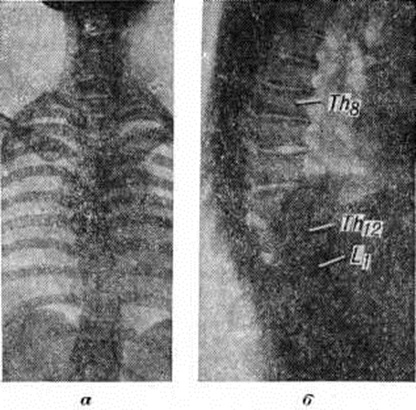
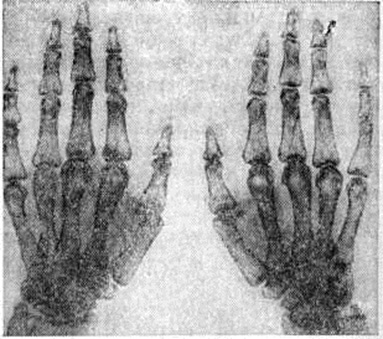
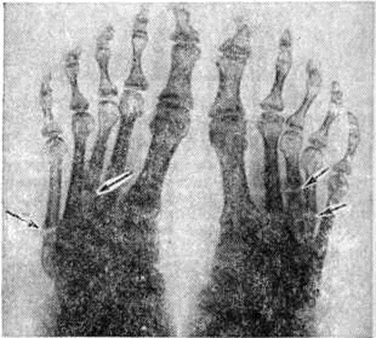
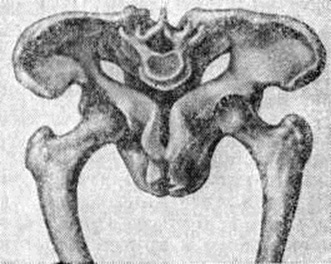
Рентгенологические картина Остеомаляция выражается в появлении системного остеопороза скелета. В начальных стадиях заболевания остеопороз выявляется в костях таза и в позвонках. Постепенно в патологический процесс вовлекаются все новые кости; при выраженной Остеомаляция весь скелет, включая мелкие кости кистей и стоп, подвергается рарефикации в связи с остеопорозом (рисунок 8, 9). Иногда остеопороз выражен неравномерно, изменённые кости становятся прозрачными, трабекулярный рисунок костной структуры определяется нечётко. Корковое вещество истончается, особенно его внутренняя пластинка, и оно приобретает слоистый вид. На фоне порозных костей плохо дифференцируются анатомические линии, образованные истончённым корковым веществом. Замыкающие пластинки тел позвонков и субхондральные пластинки суставных поверхностей костей истончаются и местами едва контурируются. Из-за выраженного остеопороза отсутствует чёткая дифференциация между истончённой поверхностью коркового вещества кости и прилежащими мягкими тканями. Просвет костномозгового канала длинных трубчатых костей расширяется. Изменённые кости искривляются и изгибаются. Характер деформации зависит от анатомической формы кости, особенностей нагрузки на данный отдел скелета и возраста больного. Поэтому кости, особенно конечностей, искривляются почти симметрично, нередко с образованием угловых деформаций. Искривлению костей способствуют множественные надломы и лоозеровские зоны перестройки, локализующиеся иногда на разных уровнях в одной кости, что весьма характерно для Остеомаляция. Реже наблюдаются переломы со значительным смещением отломков. Отмечается преимущественная локализация лоозеровских зон перестройки и надломов в лонных и седалищных костях, на внутренней поверхности шеики и наружной поверхности метафиза бедренной кости, наружном крае лопатки, в костях предплечий и голени, плюсневых и пястных костях, в дужках позвонков. Лоозеровские зоны перестройки выявляются в виде поперечно расположенных линий просветлений, края их нечёткие, смазанные. С началом консолидации края лоозеровских зон уплотняются и между ними появляются костные перемычки. Восстановление замедлено, и костная мозоль обычно бывает неплотной. Истинные переломы встречаются редко. В детском и юношеском возрасте наблюдаются преимущественно деформации костей конечностей; в костях таза и позвонках изменения менее выражены. При пуэрперальной и непуэрперальной формах на первом месте стоит деформация таза, а при старческой форме поражаются грудная клетка и позвоночник. Поражённые кости своеобразно деформируются, таз сужается во фронтальном направлении. Вход в таз напоминает «карточное сердце» (рисунок 10) за счёт сближения его половин. Отмечается угловая деформация симфиза с выступанием его кпереди в виде мыса. Крестец как бы продавлен в таз. Запирательные отверстия деформированы и имеют вид горизонтально лежащих овалов. Ямки подвздошных костей вытянуты и сужены. В отличие от плоского рахитического таза при Остеомаляция резко уменьшается межвертельное расстояние, что имеет решающее дифференциально-диагностическое значение. Позвоночник искривлён, в грудном отделе усилен кифоз (рисунок 11, а), а в поясничном — лордоз. При выраженном остеопорозе тела позвонков напоминают рыбьи позвонки (рисунок 11, б), верхние и нижние площадки вдавливаются в тело (блюдцеобразная деформация). Реже отмечаются пологие вдавления по передней и задней поверхностям тел позвонков, их компрессионные переломы. Чем ярче выражена деформация тел позвонков, тем больше расширяются межпозвоночные пространства. Патологически изменённая грудная клетка напоминает колокол: верхняя часть закруглена, средняя вдавлена, а нижняя расширена; нижние ребра располагаются почти горизонтально. Расстояние между грудной клеткой и тазом уменьшено. Грудина дугообразна или углообразно деформирована и выдаётся кпереди, напоминая пострахитическую деформацию. Кости черепа по сравнению с другими отделами скелета реже вовлекаются в патологический процесс. Чем сильнее выражена степень разрежения костной ткани, тем отчётливее на рентгенограмме проявляется деформация череп а. Средняя черепная ямка как бы приподнята, а передняя и задняя ямки уплощены и опущены. Лобные и затылочные кости нависают над основанием черепа. Череп имеет мелкозернистую или равномерно просветлённую структуру, на фоне которой нивелируются изображения анатомических элементов — швов черепа, сосудистых борозд и грануляций паутинной оболочки (пахионовых грануляций). Наружная и внутренняя пластинки черепа истончены. Длинные трубчатые кости дугообразно искривлены с образованием варусных деформаций бедренной и плечевой костей. Эпифизы костей уплощены. В коротких трубчатых костях кистей и стоп на первое место выступают изменения структуры, расслоение коркового вещества и лоозеровские зоны перестройки.
 |
|  |
Рис. 10. | ||
Дифференциальную диагностику в первую очередь проводят с первичным гиперпаратиреозом (смотри полный свод знаний Паратиреоидная остеодистрофия), нефрогенной остеопатией (смотри полный свод знаний Остеопатия нефрогенная), несовершенным остеогенезом (смотри полный свод знаний Остеогенез несовершенный), витаминной недостаточностью (смотри полный свод знаний), рахитом (смотри полный свод знаний), миеломной болезнью (смотри полный свод знаний).
Лечение. Проводят лечение основного заболевания, вызвавшего изменения в скелете. Кроме того, рекомендуется полноценное питание, богатое витаминами A, D, С, солями кальция и фосфора с дополнительным введением белка. Для исправления искривлённых конечностей рекомендуется корригирующая остеотомия (смотри полный свод знаний). При пуэрперальной форме Остеомаляция в случае неэффективности консервативных методов лечения показано прерывание беременности, а в случае родов — прекращение кормления грудью; в исключительных случаях — кастрация.
Профилактика пуэрперальной формы Остеомаляция заключается в соблюдении беременной правильного гигиенические режима и диеты. Особое значение имеет полноценное питание с достаточным содержанием солей кальция, фосфора и витамина D.
Прогноз зависит от характера и течения основного заболевания. В лёгких случаях Остеомаляция прогноз относительно жизни благоприятный. В тяжёлых случаях Остеомаляция смерть может наступить не столько от основного заболевания, сколько от сопутствующих заболеваний внутренних органов.
|
Кирющенков А.П.; Климова М.К.; Фрейдин Л.М.; Ягодовский В.С. |
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Остеома |
⇓ Полный свод знаний. Том первый А. ⇓ |
Остеомиелит ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |