Остеомиелофиброз |
||
 |
 |
Оглавление
|
ОстеомиелофиброзОстеомиелофиброз (греческий osteon кость + myelos костный мозг + латынь fibra волокно + -osis; синонимы: миелофиброз, миелосклероз, остеомиелосклероз, агностическая миелоидная метаплазия, миелоидная спленомегалия, хронический доброкачественный сублейкемический миелоз, первичный, или идиопатический, миелофиброз, остеомиело дисплазия, остеомиелопоэтическая дисплазия) — клональное неопластическое миелопролиферативное заболевание, часто сопровождающееся ранним реактивным разрастанием соединительной ткани в костном мозге (миелофиброзом) и (или) новообразованием кости (остеомиелосклерозом). Миелофиброз — неспецифический признак Остеомиелофиброз; он наблюдается, хотя и значительно реже, при других миелопролиферативных заболеваниях (смотри полный свод знаний): эритремии (смотри полный свод знаний Полицитемия); хронический миелолейкозе (смотри полный свод знаний Лейкозы); хронический мегакариоцитарном миелозе; при острых лейкозах и лимфопролиферативных заболеваниях, преимущественно при волосатоклеточном лейкозе и болезни Вальденстрема (смотри полный свод знаний Вальденстрема болезнь); при некоторых злокачественных опухолях с метастазами в костную ткань. Общепринятой клинические, классификации Остеомиелофиброз не существует. Выделяют следующие клинико-морфологические формы заболевания: Остеомиелофиброз с миелоидной метаплазией селезёнки, наиболее частая форма заболевания с хроническим, реже с подострым течением; Остеомиелофиброз без миелоидной метаплазии селезёнки, с хронический течением, чаще всего с выраженной тромбоцитемией; острый злокачественный миелофиброз без миелоидной метаплазии селезёнки, с апластическиподобной картиной крови и ранним исходом в острый лейкоз или аплазию кроветворения; клеточно-пролиферативные формы заболевания, обозначаемые отечественными исследователями как сублейкемический миелоз без миелофиброза американскими и английскими исследователями — как миелоидная метаплазия селезёнки без миелофиброза и французскими учёными — как миелоидная спленомегалия без миелофиброза. Заболевание может возникнуть в любом возрасте, развивается преимущественно в 50—70 лет. Мужчины болеют несколько чаще, чем женщины. Этиология и патогенез до конца не выяснены. Доказана неопластическая природа заболевания. Клональность, то есть развитие всей массы лейкозных клеток из одной изменённой клетки, была установлена Джейкобсоном и Фиалковом (R. J. Jacobson, P. J. Fialkov, 1978), которые обнаружили у больных женщин, гетерозиготных по глюкозо-6-фосфатдегидрогеназе, два типа этого фермента в фибробластах костного мозга и один тип в клетках миелопоэза. Специфических цитогенетических маркеров Остеомиелофиброз не получено, но в ряде случаев выявляется цитогенетическая патология (преобладает кариотип с 47 хромосомами и трисомией в группе С). Факторами, вызывающими фиброз и остеосклероз костного мозга, могут быть изменённые межклеточные взаимоотношения, повышенное содержание серотонина и гистамина, усиленный ток крови в костном мозге, изменённое состояние сосудов. Миелоидная метаплазия селезёнки обычно возникает в эмбриональных очагах кроветворения. Широкая миграция стволовых клеток обусловливает их метастазирование по органам кроветворения. Наличие клинико-гематологических и морфологический форм Остеомиелофиброз не выходит за рамки вариабельности течения других хронических лейкозов. Частый симптом заболевания — анемия — имеет различный генез. Так, гемодилюционная анемия связана с увеличением объёма циркулирующей плазмы; гемолитическая анемия возникает в результате гиперспленизма и повышенной механической деструкции эритроцитов, дефекта мембраны эритроцитов, как, например, при ночной пароксизмальной гемоглобинурии, или наличия аутоантител к эритроцитам; анемия может быть обусловлена относительной или абсолютной недостаточностью гемопоэтических факторов (железа или фолиевой кислоты) или неэффективным эритроцитопоэзом (массовой интрамедуллярной гибелью эритроидных элементов на промежуточных стадиях созревания), или истощением эритроцитопоэза; может также возникать парциальная красноклеточная анемия, предположительно иммунного генеза. В большинстве случаев анемия имеет смешанный генез. |
Установление преобладающего механизма развития анемии при остеомиелите имеет практическое значение, так как определяет ведущее направление лечения.
Патологическая анатомия. Патологоанатомическая картина характеризуется спленомегалией (смотри полный свод знаний), гепатомегалией (смотри полный свод знаний Печень), гиперплазией костного мозга (смотри полный свод знаний) и лимфатических узлов (смотри полный свод знаний), редко и в меньшей степени уплотнением и склерозом трубчатых и губчатых костей (смотри полный свод знаний Остеосклероз). Макроскопически на распилах костей наблюдают неравномерное расположение и резкое утолщение костных перекладин, вытесняющих кроветворный костный мозг. В эпифизах трубчатых костей отмечают утолщение и однородность коркового вещества, костные перекладины могут заполнять костномозговую полость. Дистальные отделы кости поражаются реже, но могут встречаться периостальные костные разрастания.
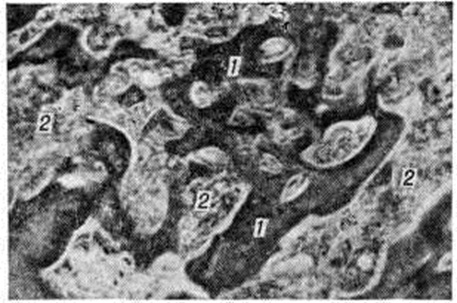
Микроскопически в костях обнаруживают увеличение числа широких диффузно-волокнистых костных перекладин (рисунок 1), бедных остеоцитами, с участками обызвествления. Соотношения между зрелой и новообразованной костью различны. Костномозговые полости заполнены хаотично расположенными костными перекладинами разной ширины, в которых встречаются крупные остеоциты. В компактном веществе наблюдается расширение центральных (гаверсовых) каналов, просветы которых заполнены вновь образованными костными перекладинами. Коллагеновые волокна представлены длинными или короткими извитыми тяжами, среди которых встречаются группы гигантских клеток с крупными ядрами или многоядерные клетки, трудно отличимые от мегакарноцитов. Сохранившиеся костномозговые полости заполнены жировым костным мозгом.
 |
|  |
Рис. 1. | ||
 |
|  |
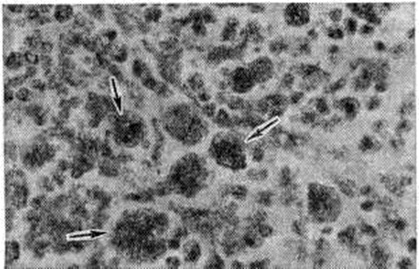
Рис. 2. | ||
Микроскопическая картина кроветворной ткани костного мозга зависит от формы заболевания. Наиболее характерна гиперплазия мегакариоцитарного ростка, отличающегося полиморфизмом клеток, не дающих положительной ШИК-реакции. Отмечают пролиферацию эритроцитарного и гранулоцитарного ростков.
При электронно-микроскопическом исследовании костного мозга выявляют нарушение ядерно-цитоплазматического соотношения в предшественниках эритроцитов, гиперплазию мегакарноцитов, увеличение размеров комплекса Гольджи (пластинчатого комплекса). Под цитоплазматической мембраной мегакарноцитов отмечают накопление гранул серотонина, с воздействием которого связывают усиленный фиброз костного мозга.
Селезёнка увеличена, вес её может достигать нескольких килограммов; капсула утолщена, с рубцами на месте перенесённых инфарктов; на разрезе ткань плотная, серо-красная с бурым оттенком. Микроскопически в селезёнке на фоне сохранённых лимфоидных фолликулов с мелкими светлыми центрами обнаруживают периваскулярный фиброз стромы, склеропигментные узелки и очаги экстрамедуллярного (внекостномозгового) кроветворения со скоплением мегакарноцитов (рисунок 2).
Печень резко увеличена, коричневато-красного цвета; часто наблюдаются признаки портальной гипертензии (асцит). В печени в просветах капилляров находят комплексы незрелых клеток крови, а также развивающийся фиброз стромы. В цитоплазме гепатоцитов обнаруживают гемосидерин. Лимф, узлы брюшной полости незначительно увеличены. В них сохраняются лимфоидные фолликулы и встречаются очаги экстрамедуллярного кроветворения. Изредка очаги экстрамедуллярного кроветворения встречаются в кишечнике, лёгких, надпочечниках и жировой ткани.
Клиническая картина. Заболевание может протекать бессимптомно на протяжении многих месяцев и лет. Ранними субъективными симптомами являются слабость, недомогание, чувство тяжести в левой подрёберной области; объективным симптомом — спленомегалия, которая может выявиться случайно. Увеличение селезёнки зависит от продолжительности заболевания. На ощупь селезёнка обычно плотная; со временем может достигать громадных размеров, с чем связано появление тяжести в левой подрёберной области, а также расстройство функции желудочно-кишечного тракта из-за сдавления желудка и кишок. Спленомегалия часто сопровождается развитием анемии, тромбоцитопении, реже панцитопении, патогенетически связанных с гиперспленизмом.
У некоторых больных развивается скрытая или явная сердечная недостаточность в результате увеличения объёма циркулирующей плазмы, вызванного спленомегалией.
Увеличение печени наблюдается у 2/3 больных, но лишь в единичных случаях гепатомегалия встречается без спленомегалии. Портальная гипертензия (смотри полный свод знаний) развивается у 10— 20% больных, для неё характерны асцит, периферические отеки, а также кровотечения из расширенных вен пищевода и желудка. Лимфатических, узлы в ряде случаев могут быть увеличены.
Клинические, картина часто определяется анемией; у отдельных больных наблюдается эритремический синдром, то есть повышены показатели красной крови. При наличии тромбоцитопении или функциональной неполноценности тромбоцитов (например, нарушение их агрегации, снижение содержания III фактора и другие) нарушается микроциркуляторный гемостаз, при тромбоцитемической и эритремической картине крови возможны тромбозы и геморрагические осложнения (геморрагии); у 15—20% больных возникают оссалгии.
В терминальном периоде наблюдается резкое истощение, снижение сопротивляемости организма к инфекциям. Нередко развивается неинфекционная лихорадка (смотри полный свод знаний), генез которой не ясен. Она может быть предвестником развития острого лейкоза.
Течение заболевания широко варьирует от доброкачественного малосимптомного многолетнего варианта Остеомиелофиброз, при котором наблюдается медленное увеличение селезёнки, до острого, продолжительностью 1—2 года, с быстрым увеличением селезёнки, лихорадкой, ранней анемизацией и другими признаками. Формы Остеомиелофиброз без миелоидной метаплазии селезёнки могут протекать хронически и остро. Течение острого миелофиброза злокачественное; причина смерти при этой форме заболевания — недостаточность кроветворения или острый лейкоз.
По данным И. А. Кассирского, для Остеомиелофиброз характерно сравнительно незначительное (до 20 000—30 000) увеличение количества лейкоцитов, которое длительное время (годами) остаётся неизменным. В редких случаях возможны более высокий лейкоцитоз (до 100 000), а также умеренная лейкопения. Типичные изменения формулы крови — нейтрофилез со сдвигом влево до миелоцитов и промиелоцитов. Возможно наличие бластных клеток (5—10%).
Показатели красной крови могут быть сниженными, нормальными и повышенными. Характерны выраженный анизопойкилоцитоз (грушевидная форма эритроцитов) и нормобластоз; возможны также овалоцитоз, шизоцитоз, базофильная пунктация эритроцитов, их гипери гипохромия, наличие колец Кебота (смотри полный свод знаний Гемограмма). Причинами морфологический изменений эритроцитов могут быть качественная дефектность эритроцитопоэза и деформация эритроцитов в селезёнке и костном мозге в связи со значительным изменением стенок синусоидов, дефицит фолиевой кислоты, реже железа. Степень морфологический изменений эритроцитов коррелирует с тяжестью заболевания и степенью увеличения селезёнки.
Часто определяют ретикулоцитоз (смотри полный свод знаний Эритроциты), иногда значительный; при остром миелофиброзе число ретикулоцитов резко снижено.
Количество тромбоцитов может быть увеличенным, нормальным и сниженным, в терминальном периоде преобладает тромбоцитопения (смотри полный свод знаний).
Тромбоцитообразование при Остеомиелофиброз, по данным Уинфелда (A. Wienfeld) с соавторами (1975), значительно повышено и зависит от величины селезёнки, продолжительность жизни тромбоцитов достоверно снижена, что определяется их повышенной деструкцией в селезёнке (селезёночный пул тромбоцитов составляет 60—90% вместо 30% в норме).
Часто наблюдается изменение размеров, окраски и структуры тромбоцитов; появляются крупные голубые формы. При электронно-микроскопическом исследовании обнаруживают «чистые» тромбоциты, не содержащие гранул, и гигантские гранулированные формы, цитоплазматические обрывки с разбросанными гранулами, а также нарушение структуры микроканалов и мембран тромбоцитов. Часто находят осколки ядер мегакарноцитов, век-рое омоложение их ядер.
Осложнениями Остеомиелофиброз являются нарушения обмена мочевой кислоты — урикемия и урикозурия, клинически проявляющиеся почечнокаменной болезнью (смотри полный свод знаний) и подагрой (смотри полный свод знаний); осложнения развиваются преимущественно у больных с выраженной спленомегалией и неэффективным эритроцитопоэзом. В ряде случаев возможно развитие хронический пиелонефрита (смотри полный свод знаний) и сморщенной почки (смотри полный свод знаний Нефросклероз).
Диагноз устанавливают на основании клинических и лабораторных данных: картины крови, результатов исследования пунктата селезёнки, в которой обнаруживают трехростковую миелоидную метаплазию с преобладанием эритроидных элементов, и трепаната костного мозга, выявляющего миелоидную гиперплазию, ассоциированную с фиброзом стромы и (или) остеосклерозом, которые могут быть главными морфологический маркерами процесса на поздних стадиях.
С помощью биохимических и других методов исследования выявляют: увеличение содержания щелочной фосфатазы нейтрофильных гранулоцитов у 75—80% больных (у остальных оно нормально или снижено); повышение содержания мочевой кислоты в крови (эндогенная гиперурикемия); частота и тяжесть гиперурикемии нарастают параллельно тяжести заболевания, увеличению размеров селезёнки и неэффективности гемопоэза; повышение содержания гистамина и гистидиндекарбоксилазы в крови и моче; повышение активности глюкозо-6-фосфатдегидрогеназы, 6-фосфогидрогеназы, количества восстановленного глутатиона в крови; увеличение содержания витамина В12 в сыворотке крови и ненасыщенной витамином В12-связывающей способности сыворотки крови, что объясняется повышенной продукцией транскобаламина III гранулоцитами больных Остеомиелофиброз; а также гиперплазию ПАС-положительных эритробластов и сидеробластов.
На Остеомиелофиброз указывают нарушение топографии эритроцитопоэза; нарушение адгезивно-агрегационной функции тромбоцитов и их морфологический дефектность; повышенная плотность костей; «пустые», малоклеточные стернальные пунктаты.
Дифференциальный диагноз проводят с хронический миелолейкозом, при котором обнаруживают Ph+ хромосому; с полицитемией и хронический мегакариоцитарным миелозом по комплексу клинико-лабораторных симптомов и морфологии костного мозга; с миелокарциноматозом и с реактивным остеомиелосклерозом, при которых находят раковые клетки в гисто л. препарате пунктата костного мозга. Дифференциальный диагноз по данным морфологический исследования костного мозга и селезёнки проводят также с циррозами печени (смотри полный свод знаний), протекающими со спленомегалией, внепеченочной портальной гипертензией (смотри полный свод знаний), лимфомами селезёнки.
Лечение комплексное. Цитостатические препараты (миелосан, миелобромол, имифос, циклофосфан и другие) назначают при формах Остеомиелофиброз, протекающих с высоким лейкоцитозом и выраженным сдвигом в формуле крови влево, а также при эритроцитемической и тромбоцитемической картине крови. При увеличенной селезёнке и наличии вызываемых ею компрессионных явлений проводят гамма-терапию на селезёнку (разовая доза 50—100 рад, курсовая не более 700 рад).
При анемии гемолитического и особенно иммунного характера, тромбоцитопении или панцитопении, обусловленных гиперспленизмом, при асептической лихорадке назначают глюкокортикоидные гормоны по одной из схем: преднизолон по 2 миллиграмм/килограмм веса в сутки в течение 2 недель с последующим прекращением лечения или переходом на средние (30— 50 миллиграмм) и малые (10—15 миллиграмм) дозы или преднизолон в средних и небольших дозах (30—15 миллиграмм в сутки) в течение 2—3 месяцев
Андрогены и анаболические гормоны рекомендуют при анемии, возникшей вследствие недостаточного образования эритроцитов.
При выявлении дефицита железа или фолиевой кислоты назначают соответствующие препараты.
Спленэктомия (смотри полный свод знаний) показана при выраженной гемолитической анемии (как аутоиммунной, так и гиперспленической), не поддающейся консервативной терапии, геморрагическом тромбоцитопеническом синдроме, не устраняемом глюкокортикоидными гормонами, при резком увеличении селезёнки, сопровождающемся компрессионными явлениями. Спленэктомию при наличии портального блока иногда дополняют наложением спленоренального анастомоза. Противопоказанием являются тромбоцитоз выше 500 000 и нарушение свёртывания крови, особенно синдром диссеминированного внутрисосудистого свёртывания (смотри полный свод знаний Геморрагические диатезы).
При осложнении Остеомиелофиброз урикемией показан аллопуринол (милурит). При падении гемоглобина ниже 10 грамм на 100 миллилитров назначают трансфузии эритромассы; возникающий при этом гемосидероз лечат десфералом.
Прогноз. Продолжительность жизни с момента установления диагноза широко варьирует от 4—5 до 20—30 лет. По данным Ласло (Т. Laszlo) с соавторами (1975), у больных острым миелофиброзом она составляет менее 1 года. Прогноз неблагоприятный при выраженном неэффективном эритроцитопоэзе, тромбоцитопении, лейкемической картине крови, лихорадке, истощении, увеличенной печени, при гемоглобине менее 10 грамм на 100 миллилитров.
|
Демидова А.В.; Сапожникова М.А. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Остеомиелит |
⇓ Полный свод знаний. Том первый А. ⇓ |
Остеонекроз ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |