Пароксизмальная тахикардия |
||
 |
 |
Оглавление
|
Пароксизмальная тахикардияПароксизмальная тахикардия (греческий paroxysmos раздражение, возбуждение; тахикардия) — приступообразное учащение числа сердечных сокращений, обусловленное патологической циркуляцией экстрасистолического возбуждения или патологически высокой активностью очага гетеротопного автоматизма в сердце. Сердечные сокращения при Пароксизмальная тахикардия строго ритмичны, частота их обычно колеблется от 120 до 220 в 1 минут, у детей может достигать 260 в 1 минут, протяжённость приступа — от нескольких секунд до нескольких дней, а иногда и недель, причём частота сокращений не меняется. Клинические, картина Пароксизмальная тахикардия детально была описана Бувре (L. Bouveret, 1899) и Гоффманном (J. Hoffmann, 1900), в связи с чем этот синдром раньше называли болезнью Бувре — Гоффманна. По месту расположения эктопического очага автоматизма, являющегося в период Пароксизмальная тахикардия водителем ритма, выделяют три её формы: предсердную, атриовентрикулярного соединения и желудочковую. Первые две формы называют наджелудочковой Пароксизмальная тахикардия Большинством кардиологов возникновение Пароксизмальная тахикардия под влиянием импульсации, исходящей из синусового узла (синусовой Пароксизмальная тахикардия), не признается, хотя имеются данные о возможной локализации очага импульсации в тканях, непосредственно прилегающих к этому узлу. Граница между групповой экстрасистолией и коротким приступом Пароксизмальная тахикардия проводится условно. Принято считать, что если число следующих друг за другом в частом ритме эктопических сокращений более трёх, то следует говорить уже не о групповой экстрасистолии, а о коротком пароксизме тахикардии. Некоторые кардиологи считают пароксизмом тахикардии серию из большего числа эктопических сокращений. В некоторых случаях короткие приступы Пароксизмальная тахикардия, состоящие из 3—6 эктопических сокращений, чередуются с синусовым ритмом, причём иногда почти постоянно, в течение нескольких месяцев и даже лет. Такие случаи принято называть повторяющейся формой Пароксизмальная тахикардия Иногда эктопическая тахикардия приобретает постоянный характер; в этих случаях она обычно прерывается короткими периодами синусового ритма (так называемый персистирующая тахикардия). Этиология. При наджелудочковой Пароксизмальная тахикардия её связь с заболеванием сердца у 1/3 лиц установить не удаётся. В остальных случаях предсердная Пароксизмальная тахикардия возникает чаще на фоне ревматических пороков сердца, несколько реже — на фоне миокардитического кардиосклероза, ишемической болезни сердца, тиреотоксикоза и гипертонической болезни. Пароксизмальная тахикардия атриовентрикулярного соединения может развиться при передозировке препаратов дигиталиса, операциях на сердце, при ишемической болезни сердца, в том числе при инфаркте миокарда. Желудочковая форма Пароксизмальная тахикардия возникает, как правило, при тяжёлом поражении сердца (его не удаётся выявить лишь в 1/10—1/20 части случаев) у больных с ишемической болезнью сердца, ревматическими пороками, миокардитом, при передозировке сердечных гликозидов, применении хинидина, новокаинамида, адреналина и норадреналина, операциях на сердце, в том числе при катетеризации его камер и коронарографии. При любой форме Пароксизмальная тахикардия появлению приступа могут способствовать эмоциональное или физическое напряжение, глубокое дыхание с гипервентиляцией, акт глотания, резкое изменение положения тела, переедание. Патологическая физиология. Пусковым механизмом Пароксизмальная тахикардия является, как правило, экстрасистола (смотри полный свод знаний: Экстр асистолия). Электрофизиологические механизм, лежащий в основе развития тахикардии, может быть различным. Предсердная форма Пароксизмальная тахикардия чаще обусловлена наличием однонаправленной блокады части атриовентрикулярного соединения (продольная атриовентрикулярная диссоциация). В этом случае импульс от предсердий к желудочкам (антероградное проведение) проводится по одной части узла, другая же его часть способна проводить импульс в обратном направлении (ретроградном). При таком локальном блоке возникает механизм повторного входа возбуждения в миокард (re-entry): возбуждение с предсердий распространяется на желудочки и вновь возвращается в предсердия, циркулируя по замкнутому кругу (circulus movement). |
Нередко предпосылки для реализации повторного входа возбуждения в миокард и возникновения циркуляции волны возбуждения в предсердиях формируются в области синоаурикулярного соединения. Такой же механизм re-entry лежит в основе пароксизма тахикардии при Вольффа — Паркинсона — Уайта синдроме (смотри полный свод знаний); в таких случаях импульс может проводиться антероградно по атриовентрикулярному соединению, а ретроградно — по добавочному пучку Кента. При этом желудочковые комплексы приобретают нормальную ширину (исчезает волна А). Если же возбуждение попадает из предсердий в желудочки по пучку Кента, а возвращается в предсердия по атриовентрикулярному соединению, Пароксизмальная тахикардия характеризуется широкими деформированными желудочковыми комплексами.
Желудочковая форма Пароксизмальная тахикардия, как и предсердная, чаще обусловлена механизмом re-entry, но обе формы могут быть обусловлены также наличием эктопического очага автоматизма, генерирующего импульсы с частотой, превосходящей частоту синусового ритма. В подобных случаях предсердная тахикардия чаще носит персистирующий характер.
Отсутствие признаков органического заболевания сердца примерно у V3 больных предсердной и атриовентрикулярной Пароксизмальная тахикардия дало основание предполагать возможность экстракардиального генеза приступов под влиянием некоторых нервных или нейрогуморальных воздействий (неврозы, гипоталамические расстройства, висцеро-висцеральные рефлексы). В пользу этого предположения свидетельствует возможность экспериментального воспроизведения указанных форм Пароксизмальная тахикардия при электрическом раздражении гипоталамической области, введении воздуха в желудочки мозга. Однако электрофизиологические исследования показали, что в миокарде больных с предсердной и атриовентрикулярной Пароксизмальная тахикардия почти всегда удаётся выявить предпосылки для возникновения циркуляции волны возбуждения: дополнительные пути проведения возбуждения, продольную диссоциацию в атриовентрикулярном соединении. По-видимому, функциональный состояние центральная нервная система или патологический висцеро-висцеральные рефлексы являются в подобных случаях не причиной, а пусковым механизмом Пароксизмальная тахикардия
Клиническая картина. Симптомы Пароксизмальная тахикардия зависят от продолжительности приступа, места расположения эктопического очага и того заболевания, на фоне которого развился пароксизм.
Пароксизмальная тахикардия начинается, как правило, внезапно, иногда ей предшествуют неприятные ощущения «перебоев», «замирания» сердца, связанные с появлением экстрасистолии.
Если приступ продолжается лишь несколько секунд или минут, возникает только неприятное ощущение сердцебиения или неопределённое чувство дискомфорта. При длительных приступах больные не только ощущают сердцебиение, но и испытывают общее беспокойство, страх, иногда возникает головокружение. При очень высокой частоте сердечных сокращений возможно развитие синкопального состояния (смотри полный свод знаний: Обморок). Наджелудочковые формы Пароксизмальная тахикардия в половине случаев сопровождаются другими проявлениями вегетативной дисфункции: дрожанием тела, потливостью, учащённым мочеиспусканием с выделением значительного количества мочи низкого удельного веса, усилением перистальтики кишечника.
При исследовании сердца выслушиваются частые ритмичные тоны. В связи с тем, что диастола укорачивается в большей степени, чем систола, продолжительность их может сравняться; при этом паузы между первым, вторым и следующим первым тоном становятся одинаковыми (так называемый маятникообразный ритм, или эмбриокардия).
Частота сердечных сокращений при наджелудочковой Пароксизмальная тахикардия (140—220 в 1 минут) обычно выше, чем при желудочковой (130—170 в 1 минут). Однако это различие имеет относительное значение; в редких случаях при желудочковой тахикардии частота сердечных сокращений достигает 220—250 в 1 минут и даже превосходит эти величины. Из-за большой частоты подсчёт числа сердечных сокращений бывает очень затруднён. У больных с желудочковой формой Пароксизмальная тахикардия интенсивность первого тона, как правило, меняется в результате нарушения соотношений между систолами предсердий (в норме вызываемыми деятельностью синусового узла) и эктопическим ритмом желудочков. Иногда во время Пароксизмальная тахикардия возникает ритм галопа (смотри полный свод знаний: Галопа ритм). Пульс обычно малого наполнения. АД, особенно пульсовое и систолическое, снижается. Длительный пароксизм, особенно у больных с выраженным поражением миокарда или пороками сердца, может обусловить развитие аритмогенного кардиогенного шока (смотри полный свод знаний) или острой левожелудочковой сердечной недостаточности (смотри полный свод знаний) с отёком лёгких (смотри полный свод знаний). При этом значительно снижается величина сердечного выброса, что ведёт к снижению и коронарного кровотока, которое может проявиться стенокардией, особенно при атеросклерозе венечных артерий сердца, очаговой дистрофией или даже инфарктом миокарда. Клинически выраженные признаки гипоксии мозга наблюдаются редко, но небольшие её проявления часто регистрируются на ЭЭГ.
Пароксизм тахикардии обрывается так же внезапно, как и появляется (или спонтанно, или в результате лечебный мероприятий). Изредка пароксизмы тахикардии сменяются приступами асистолии или очень редкого ритма («синдром тахи-бради», или синдром слабости синусового узла), который может сопровождаться приступами Морганьи — Адамса — Стокса, что обычно указывает на дисфункцию синусового узла. Перед восстановлением синусового ритма возникает так называемый предавтоматическая пауза; длительность её зависит от функциональный состояния синусового узла. Эта пауза у больных с синдромом слабости синусового узла может достигать нескольких секунд, что иногда сопровождается синкопальным состоянием. После восстановления синусового ритма, как и перед Пароксизмальная тахикардия, иногда регистрируются отдельные экстрасистолы, исходящие из того же эктопического очага, активность которого формировала Пароксизмальная тахикардия Постепенный переход к нормальному синусовому ритму наблюдается лишь при Пароксизмальная тахикардия, в основе которой лежит механизм синусового reentry.
Диагноз ставят на основании ощущений больного, характерного начала приступа, данных аускультации сердца. Для уточнения формы Пароксизмальная тахикардия большое значение имеет регистрация ЭКГ во время Пароксизмальная тахикардия
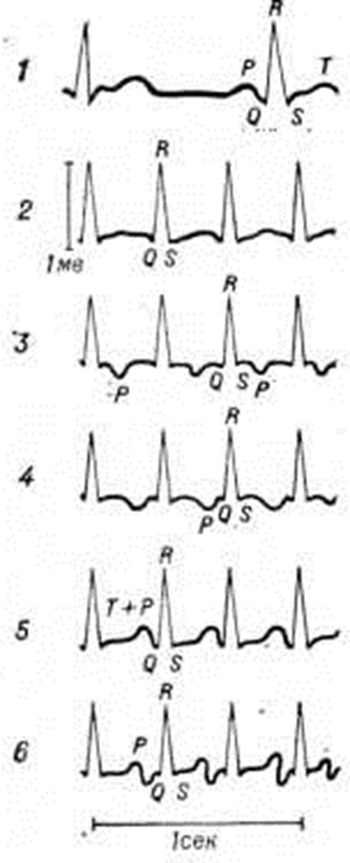
Электрокардиографический диагноз. При предсердной форме Пароксизмальная тахикардия форма желудочкового комплекса на ЭКГ, как правило, не меняется — остаётся такой же, какой она была у данного больного до приступа. Зубец Р может оставаться положительным, но по форме в той или иной степени отличается от зубца Р в период синусового ритма, поскольку ход волны возбуждения по предсердиям меняется. Если эктопический ритм исходит из нижних отделов предсердий, примыкающих к области атриовентрикулярного соединения, зубец Р может быть отрицательным. В связи с тем что возбуждение в желудочки проникает из предсердий, сохраняется обычная последовательность зубцов ЭКГ, то есть зубец Р предшествует комплексу QRS. Обнаружение зубцов Р с регулярно следующими за ними через одинаковые промежутки времени комплексами QRS позволяет отличить данную форму Пароксизмальная тахикардия от других её форм, но выявить зубец Р не всегда легко, так как он может наслаиваться на зубец Т предыдущего цикла; при необходимости его выявления можно прибегнуть к регистрации дополнительных отведений (пищеводного, внутрипредсердного) или записи электрограммы пучка Гиса.
При Пароксизмальная тахикардия, исходящей из атриовентрикулярного соединения, на ЭКГ регистрируется отрицательный зубец Р, в остальном она не отличается от ЭКГ при предсердной Пароксизмальная тахикардия В зависимости от расположения эктопического центра и особенностей ретроградного проведения зубец Р может располагаться непосредственно перед комплексом QRS, сливаться с ним или следовать позже (рисунок 1). Оценка зубца Р при этой форме встречает большие затруднения; там, где она вообще не удаётся, отличить эту форму от предсердной на основе обычной ЭКГ нельзя. Если при Пароксизмальная тахикардия желудочковые комплексы имеют на ЭКГ нормальную форму и ширину, а зубец Р отсутствует, то обычно устанавливают атриовентрикулярную Пароксизмальная тахикардия
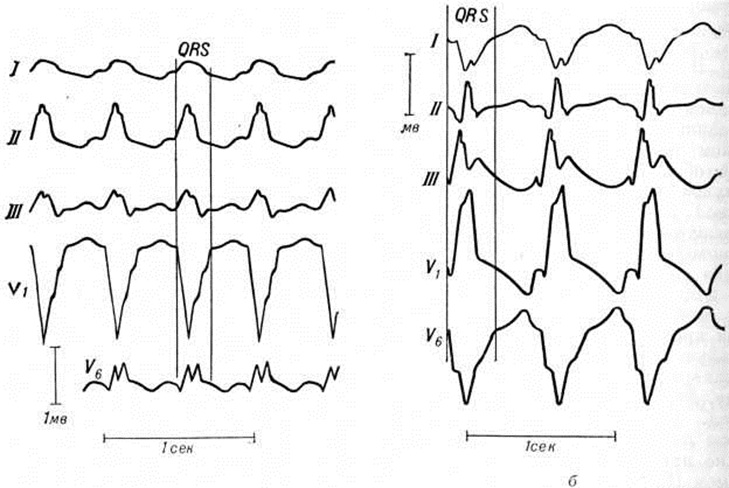
При желудочковой форме Пароксизмальная тахикардия комплекс QRST резко деформируется: продолжительность комплекса QRS, как правило, превосходит 0,12 секунд; начальная и конечная части желудочкового комплекса становятся дискордантными. Отдельный желудочковый комплекс приобретает форму, характерную для желудочковой экстрасистолы. По форме комплекса QRS можно установить, в каком из желудочков расположен эктопический очаг (рисунок 2). Лучше ориентироваться по форме комплекса в первом грудном отведении (V1). При правожелудочковой локализации эктопического очага главный зубец комплекса QRS направлен в этом отведении вниз (рисунок 2, а), а при левожелудочковой — вверх (рисунок 2, б). Установить источник желудочковой Пароксизмальная тахикардия удаётся не всегда. Зубец Р при желудочковой форме Пароксизмальная тахикардия обычно положительный, но в этих случаях он не связан с комплексом QRST, а следует в своём, более редком, чем ритм желудочков, темпе, определяемом активностью синусового узла. Изредка наблюдается ретроградное проведение возбуждения из желудочков в предсердия; в этих случаях за деформированным комплексом QRS следует отрицательный в большинстве отведений зубец Р.
К редким формам желудочковой Пароксизмальная тахикардия относится так называемый двунаправленная форма, при которой чередуются разнонаправленные комплексы QRS (например, все чётные комплексы имеют форму QRS, а все нечётные — форму QS, что, по-видимому, связано с распространением волны возбуждения по разным внутрижелудочковым путям вследствие развивающейся в них поочерёдно после каждого сокращения рефрактерности), а также так называемый torsade de point (вращение балерины на носке), или двунаправленная веретенообразная тахикардия — форма желудочковой тахикардии, характеризующаяся постепенным повторным поворотом электрической оси сердца на 180°. Причины последней формы неясны.
В тех случаях, когда ЭКГ удаётся зарегистрировать в начале и в конце приступа, можно выявить, что первый комплекс, начинающий Пароксизмальная тахикардия, приближен к последнему синусовому комплексу и по существу является экстрасистолой, а при восстановлении синусового ритма перед первым его комплексом имеется предавтоматическая пауза, подобная компенсаторной паузе при экстрасистолии.
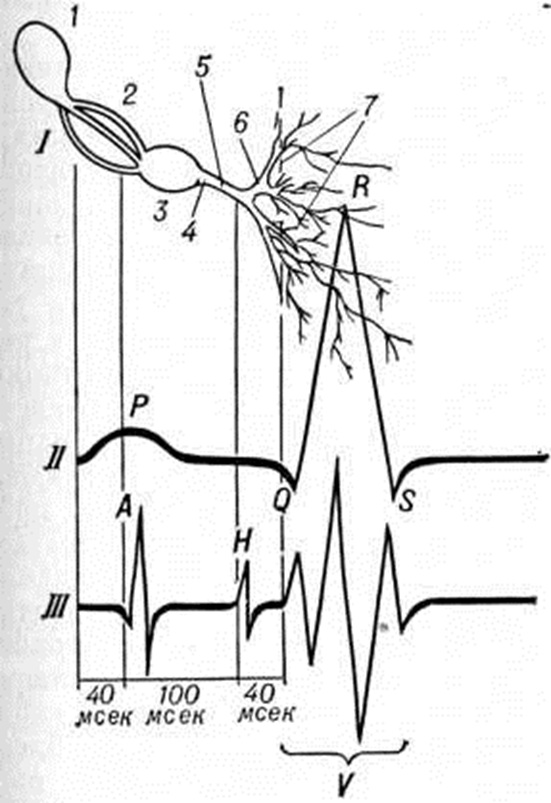
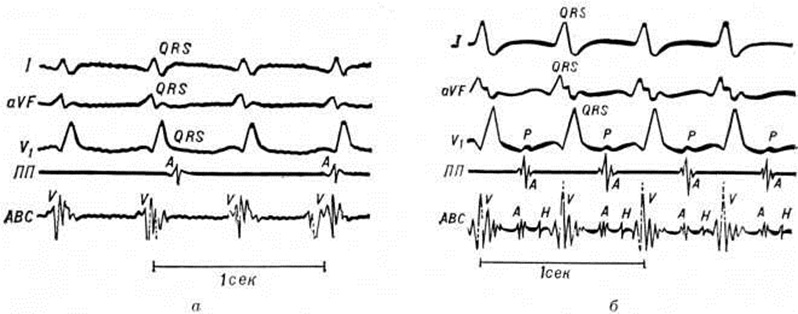
В редких случаях при наджелудочковых формах Пароксизмальная тахикардия может возникнуть нарушение внутрижелудочковой или предсердно-желудочковой проводимости. Нарушение внутрижелудочковой проводимости (аберрантное проведение) возникает в тех случаях тахикардии, когда в каком-то отделе проводящей системы желудочков имеются нарушения, выявляющиеся лишь при тахикардии. В таких участках относительный рефрактерный период увеличен, и они не способны проводить импульсы, если интервалы между ними меньше, чем продолжительность этого периода. В результате при Пароксизмальная тахикардия на ЭКГ может возникнуть картина блокады ножки пучка Гиса. Провести дифференциальный диагноз между наджелудочковой Пароксизмальная тахикардия с аберрантным проведением и желудочковой Пароксизмальная тахикардия очень сложно. О наличии последней формы свидетельствует обнаружение зубцов Р, следующих в своём ритме, более медленном, чем ритм желудочков; их можно выявить, применяя так называемый предсердные или пищеводные отведения. Однако наиболее точный диагноз позволяет получить внутриполостная электрограмма, сердца (рисунок 3 и 4).
На рисунок 4 представлен пример дифференциальной диагностики между желудочковой тахикардией и предсердной тахикардией в сочетании с блокадой правой ножки пучка Гиса на основе данных внутрисердечного электрофизиологического исследования. Электрокардиографические кривые, полученные при наружной регистрации, при желудочковой тахикардии (рисунок 4, а ) и предсердной тахикардии (рисунок 4, б) в соответствующих отведениях довольно сходны между собой. Зубец Р в отведении V1 можно интерпретировать и как признак наджелудочковой тахикардии, и как следствие ретроградного проведения из желудочков в предсердия, иногда наблюдаемого при желудочковой тахикардии. Однако на электрограмме из области атриовентрикулярного соединения (гисограмма), зарегистрированной при желудочковой тахикардии, удаётся идентифицировать только желудочковые осцилляции V, тогда как при предсердной (смотри полный свод знаний: рисунок 4, б) им предшествует предсердный зубец А и потенциал пучка Гиса Н. Отсутствие двух этих компонентов свидетельствует о том, что импульс возбуждения не проводится ни из предсердий в желудочки, ни в противоположном направлении. В то же время на электрограмме, записанной в полости правого предсердия, видны зубцы Л, не связанные во времени с осцилляциями V на электрограмме из области атриовентрикулярного соединения (полная атриовентрикулярная диссоциация). Напротив, при предсердной тахикардии с блокадой правой ножки пучка Гиса на электрограмме из области атриовентрикулярного соединения видны все элементы, имеющиеся в норме и расположенные в обычной последовательности. Это даёт основание прийти к выводу, что в данном случае возбуждение распространяется из предсердий в желудочки обычным путём, то есть тахикардия имеет предсердное происхождение.
При предсердной Пароксизмальная тахикардия может развиться блокада на уровне атриовентрикулярного соединения. Она может быть частичной или полной. При развитии полной блокады сокращения предсердий следуют в очень частом ритме, а желудочки в своём, значительно более редком. Эту аритмию следует дифференцировать с трепетанием предсердий, основываясь на отсутствии при Пароксизмальная тахикардия уширения предсердного комплекса и наличии изоэлектрических сегментов PP.
Редким электрокардиографическим вариантом предсердной тахикардии является так называемый мультифокальная её форма. Частота сердечных сокращений при этом не очень высока (100—120 в 1 минут), но зубец Р меняет свою форму, при этом как минимум отмечаются три
различные его конфигурации, указывающие на наличие нескольких источников импульса или на распространение его по различным внутрипредсердным путям (миграция водителя ритма внутри синусового узла). Такая форма тахикардии часто является предвестником мерцания предсердий.
После окончания приступа Пароксизмальная тахикардия может развиться так называемый посттахикардиальный синдром: инверсия зубцов Т и депрессия сегментов ST. Эти изменения отражают наличие неглубокой дистрофии миокарда и исчезают через 1—3 недель В таких случаях показаны динамическое клинико-электрокардиографическое наблюдение и дополнительные лабораторные исследования, чтобы не пропустить инфаркт миокарда, который, хотя и очень редко, может развиться во время Пароксизмальная тахикардия или (значительно чаще) быть её причиной.
Лечение. При наджелудочковых формах, особенно при предсердной форме Пароксизмальная тахикардия, приступы часто (почти в 80% случаев) удаётся купировать раздражением блуждающего нерва путём массажа каротидного синуса (по 20—30 секунд попеременно с обеих сторон), надавливанием пальцами на глазные яблоки больного в течение 15—20 секунд (проба Ашнера), усиленным натуживанием при закрытой голосовой щели (проба Вальсальвы), вызыванием рвотного рефлекса. Важно одновременно успокоить больного, а также дать ему седативные средства. У пожилых лиц ввиду опасности повреждения поражённых атеросклерозом сонных артерий от массажа каротидного синуса лучше воздержаться.
Если рефлекторные воздействия безуспешны, следует использовать лекарственные средства.
При наджелудочковой Пароксизмальная тахикардия эффективны верапамил (изоптин) в дозе 5 —10 миллиграмм внутривенно, новокаинамид в дозе 50—100 миллиграмм внутривенно или внутримышечно, пропранолол в дозе 3—5 миллиграмм внутривенно. Все эти средства могут снизить АД, что можно предупредить предварительным внутримышечным введением 1 миллилитров 1% раствора мезатона. Изоптин следует вводить в вену медленно, разведя 2—4 миллилитров 0,25% раствора препарата в 20 миллилитров изотонического раствора хлорида натрия. Некоторые кардиологи рекомендуют вводить в вену 10 миллиграмм неразбавленного раствора изоптина быстро, однако при этом чаще наблюдается падение АД. Новокаинамид также вводят медленно или дробно внутривенно (по 2,5 миллилитров 10% раствора с интервалами 2—3 минут до общей дозы 10 миллилитров) или внутримышечно в той же дозе (10 миллилитров 10% раствора). Пропранолол (3—5 миллилитров 1% раствора) перед введением в вену разводят в 20 миллилитров изотонического раствора хлорида натрия и вводят в течение 5—10 минут под контролем ЭКГ. Пароксизм наджелудочковой тахикардии нередко удаётся купировать внутривенным введением сердечных гликозидов или 3—6 приёмами хинидина по 0,2 г через 2 часа. В тех случаях, когда пароксизм возник на фоне передозировки препаратов дигиталиса, хороший эффект даёт введение хлорида калия, который лучше назначать вместе с глюкозой и инсулином (так называемый поляризующая смесь: 4 г хлорида калия, 8 ЕД инсулина в 250 миллилитров 10% раствора глюкозы). Если пароксизм развился на фоне синдрома Вольффа—Паркинсона— Уайта, то рекомендуется начать лечение с внутривенного введения 2 миллилитров 2,5% раствора аймалина в 10—20 миллилитров изотонического раствора хлорида натрия или внутривенного введения лидокаина (120—150 миллиграмм).
При желудочковой форме пароксизмальной тахикардии чаще всего применяют лидокаин, 1% раствор которого вводят внутривенно в дозе 10—15 миллилитров струйно. При необходимости введение лидокаина можно повторять. Эффективен, но чаще вызывает побочные действия новокаинамид.
Если применением лекарственных средств приступ тахикардии купировать не удаётся, особенно в тех случаях, когда нарастает сердечная недостаточность, можно применять другие методы: при наджелудочковой Пароксизмальная тахикардия— так называемый урежающую стимуляцию (смотри полный свод знаний: Кардиостимуляция), а при желудочковой — электроимпульсную терапию (смотри полный свод знаний).
Прогноз зависит от формы Пароксизмальная тахикардия, от основного заболевания, на фоне которого она возникла, и длительности приступа. Наиболее благоприятен прогноз при предсердной Пароксизмальная тахикардия в тех случаях, когда болезнь сердца не определяется. Наиболее тяжёлый прогноз имеют случаи желудочковой Пароксизмальная тахикардия у больных ишемической болезнью сердца, особенно инфарктом миокарда. Неблагоприятен прогноз и при длительно протекающей Пароксизмальная тахикардия Если приступ не удаётся купировать в течение десяти дней или удаётся, но лишь на короткий период, то возможен летальный исход.
Профилактика. Предупреждение рецидивов Пароксизмальная тахикардия производится с учётом её формы, причин возникновения и частоты рецидивов. При редких пароксизмах (один за несколько месяцев или лет) лекарственная их профилактика нецелесообразна, но больному дают рекомендации по поводу образа жизни, трудоустройства (при необходимости); исключаются курение и злоупотребление алкоголем. При Пароксизмальная тахикардия, связанной с болезнью сердца, проводится терапия и профилактика обострений основной болезни. При частых рецидивах Пароксизмальная тахикардия возникает необходимость в применении седативных и антиаритмических средств: пропранолола по 20—40 миллиграмм 4 раза в день, кордарона — 7 дней по 0,6 грамм в сутки, затем 7 дней по 0,4 грамм, после этого длительно по 0,2 грамм в сутки в один приём (больным весом менее 70 килограмм необходимо 1—2 раза в неделю делать перерыв в приёме препарата); хинидина по 0,2—0,4 грамм 4 раза в день (или хинидина-дурулес по 0,25—0,5 грамм 3 раза в день) или препаратов аминохинолинового ряда — хингамина по 0,25 грамм или плаквенила по 0,2 грамм, первые 10 дней 3 раза в день, а в дальнейшем 1 раз, лучше на ночь. В ряде случаев, особенно у больных, получающих диуретики, целесообразно применение препаратов калия (хлорида калия, панангина).
У некоторых больных, в том числе с желудочковой формой Пароксизмальная тахикардия, её предупреждение достигается применением аймалина (смотри полный свод знаний) и содержащих его препаратов.
|
Богословский В.А.; Сумароков А.В. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Пароксизмальная миоплегия |
⇓ Полный свод знаний. Том первый А. ⇓ |
Пароксизмы ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |