Бронхаденит |
||
 |
 |
Оглавление
|
БронхаденитБронхаденит (bronchadenitis; греч. bronchos дыхательное горло + aden железа + -itis) — воспалительный процесс в висцеральных грудных лимф, узлах, прилежащих к крупным бронхам, к трахее, а также расположенных в клетчатке переднего и заднего средостения. Как самостоятельная форма заболевания Б. в большинстве случаев имеет туберкулёзную этиологию. Воспаление лимф, узлов средостения может также наблюдаться при пневмонии, бронхите, бронхопневмонии, при нек-рых детских инфекциях — коклюше, кори. В детском возрасте гиперплазию висцеральных грудных лимф, узлов можно встретить при острых и хрон. заболеваниях носоглотки, гипертрофии миндалин и аденоидных разращениях. Патогенез. Б. развивается по типу регионарного лимфаденита (см.) или как часть общего поражения лимф, узлов. Патогенез туберкулёзного Б. принято связывать с первичным очагом в лёгочной ткани. По теории Ранке (К. Е. Ranke), Б.— часть первичного комплекса, состоящего из очага в лёгких и поражения регионарных лимф, узлов. В тех случаях, когда лёгочный компонент первичного комплекса не выявляется (иногда даже при патологоанатомическом исследовании) или носит характер остаточных изменений (твёрдый, инкапсулированный и обызвествлённый), Б. рассматривают как основное заболевание. По мнению А. А. Киселя, А. Калметта, П. Баумгартена, Б. является первичным заболеванием и не связан с лёгочным очагом. Б. — наиболее частая форма туберкулёза у детей. Самый ранний период туберкулёза, сопровождающийся функциональными расстройствами, нередко связан с поражением висцеральных грудных лимф, узлов. Общая интоксикация может исходить и из других лимф, узлов — шейных, подмышечных, мезентериальных, рассеянные очажки могут локализоваться в костном мозге, в ретикулоэндотелиальной системе печени и селезёнки. Поэтому туберкулёзная интоксикация выделяется в отдельную форму туберкулёза, а к Б. относят заболевания с ясно выраженным поражением висцеральных грудных лимф, узлов. Клиническая картина связана прежде всего с характером патологического процесса в лимф, узлах, с общей реактивностью организма. Клинико-анатомически выделяют следующие формы туберкулёзного лимфаденита: инфильтративный (или гиперпластический), казеозный и индуративный. Инфильтративный лимфаденит возникает более или менее остро. Первая реакция лимфаденоидной ткани на туберкулёзную инфекцию заключается в ее гиперплазии, иногда в ней можно найти микроскопические очажки из эпителиоидных клеток. Период лихорадочного состояния длится недолго (1—2 недели) и в дальнейшем сопровождается явлениями так наз. туберкулёзной интоксикации с кратковременными периодическими повышениями температуры. Гиперплазированные лимф, узлы могут полностью рассосаться. Как показывает цитологический анализ материала, полученного пункцией тонкой иглой, полное рассасывание наступает и при наличии небольших очажков из эпителиоидных клеток. Казеозный лимфаденит сопровождается значительным творожистым некрозом лимфаденоидной ткани и, как правило, наблюдается при первичном туберкулёзе. Клинически заболевание протекает тяжело и длится месяцами. Обычно в процесс вовлекаются прилежащая клетчатка средостения и стенки бронхов, нередко с образованием свищей. Индуративный лимфаденит встречается наиболее часто. Морфологически он представляет сложную картину изменений, в к-рой гиперплазия лимфаденоидной ткани сочетается с образованием специфической гранулемы из эпителиоидных и гигантских клеток и очажков казеоза, оплетенных фиброзными волокнами. Индуративный лимфаденит обычно имеет хрон. течение с временными обострениями и медленно поддаётся действию специфических антибактериальных препаратов. Одним из частых субъективных симптомов Б. являются боли в межлопаточном пространстве. Нек-рые больные страдают от мучительного приступообразного кашля, вызванного воспалительным процессом в клетчатке, окружающей блуждающий нерв, или давлением на последний увеличенных лимф, узлов. При выраженном увеличении висцеральных грудных лимф, узлов иногда отмечается расширение подкожных вен в области верхних межреберий, вызванное расстройством кровообращения в средостении. Резкое уменьшение эластичности клетчатки верхнего переднего средостения, обусловленное воспалением и фиброзом, проявляется образованием при вдохе втяжения яремной ямки (регулярный симптом Равич-Щербо). При фиброзе в нижнем переднем средостении наблюдается неподвижность нижнего конца грудины: ребра при вдохе приподнимаются, а нижний конец грудины остаётся запавшим (симптом Жакку). |
При изменениях в заднем средостении описана болезненность при ощупывании или поколачивают III—VII грудных позвонков (симптом Петрушки). Перкуссия и аускультация выявляют изменения в зависимости от топографии поражённых лимф, узлов, причём вызывает их не столько сам узел, сколько изменения клетчатки средостения и прилежащих органов. Н. Ф. Филатов описал притупление справа от грудины, вызванное увеличением паратрахеальных лимф, узлов, расположенных вправо и кпереди от трахеи. При изменении лимф, узлов в заднем средостении наблюдается притупление в области V и VI грудных позвонков (симптом Кораньи и де ла Кампа), паравертебральное притупление на уровне III—VII грудных позвонков (симптом Крамера), шепотная бронхофония (симптом д′Эспина). Н. С. Морозовский и Б. П. Александровский описали притупление на уровне нижней половины лопатки и хрипы, то влажные, то сухие, а иногда и шум трения плевры. При различной локализации Б. могут встретиться различные комбинации указанных симптомов.
При Б. могут наблюдаться изменения прилежащих органов. Воспалительный процесс вокруг аорты вызывает аорталгию и болезненность при пальпации брюшной аорты (по всему её ходу, а не только в зоне прикрепления брыжейки, как при мезентериоадените). Увеличенные медиастинальные лимф, узлы могут вызывать сдавление пищевода и дисфагию (у взрослых возникает подозрение на рак пищевода).
Описанные симптомы связаны гл. обр. с поражением медиастинальных лимф, узлов и клетчатки средостения. Поражение собственно бронхо-пульмональных лимф, узлов ведёт к изменению в бронхах и легочной ткани. При нек-рых формах Б. наблюдаются тяжёлое общее состояние и лихорадочная температура, при других — лёгочные изменения представляют только рентгенологическую находку. При этом наблюдается два процесса: ателектаз и пневмония. Инфильтративно-пневмонические явления в прикорневой зоне чаще протекают благоприятно, но иногда могут привести к распаду лёгочной ткани. При сдавлении крупного бронха и развитии долевого ателектаза процесс характеризуется тяжёлым течением. Сдавления долевого бронха бронхо-пульмональными лимф, узлами наблюдаются гл. обр. у детей. Б. может вызвать склеротические изменения в прикорневой зоне легкого. Раньше считали, что прикорневой склероз развивается после прикорневой пневмонии. Расстройства лимфообращения, лимфостаз, ретроградный ток лимфы, вызванные Б., сами по себе могут явиться причиной интерстициальных воспалительных изменений и склеротического лимфангита. Прикорневые склерозы могут вызывать периодические кровохарканья и кровотечения. С поражением бронхо-пульмональных лимф, узлов связаны фиброзные изменения не только вокруг корня, но и в других участках лёгкого, чаще всего между головкой корня и ключицей. Поражение бронхиальной стенки, вызванное переходом туберкулёзного процесса с лимф, узла на прилежащий бронх, описал А. И. Абрикосов (1904). Туберкулёзные грануляции, прорастая капсулу лимф, узла и прилежащую к нему клетчатку, достигают слизистых желёз бронха, и туберкулёзные палочки вместе со слизью попадают в дыхательные органы. Реже наблюдается прорыв казеозных масс из бронхо-пульмонального узла в бронх с образованием свища.
 |
 |
 |
Рис. 1. | ||
 |
 |
 |
Рис. 2. | ||
 |
 |
 |
Рис. 3. | ||
Бронхагенное рассеивание казеозного материала ведёт к развитию тяжёлых бронхопневмоний (лобулярио-казеозных). Осложнения. Течение Б. нередко осложняется плевритом (железисто-плевральный синдром); характерны междолевые экссудативные плевриты (чаще при первичном туберкулёзе). При большом увеличении группы лимф, узлов может возникнуть ателектаз сегмента или доли лёгкого.
Длительное существование ателектазов может привести к фибротизации спавшегося участка с образованием бронхоэктазов.
Диагноз ставится на основании комплексного клинико-рентгенологического обследования, анамнеза (контакта с туберкулёзным больным), характера туберкулёзной интоксикации.
Подтверждением туберкулёзной этиологии процесса в висцеральных грудных лимф, узлах является туберкулиновая проба (см. Туберкулинокагностика). При туберкулёзном Б. чаще встречается резко положительная туберкулиновая проба. При туберкулёзном Б. с тяжёлым осложнённым течением туберкулиновые пробы могут быть слабоположительными (состояние анергии).
Выявлению клинически не диагностируемых и осложнённых форм Б. способствует также бронхоскопия (см.), при к-рой нередко обнаруживаются инфильтративные изменения стенки бронха и свищи соответственно расположению патологически изменённого лимф. узла.
Основной метод диагностики Б. — рентгенологический.
Рентгенодиагностика имеет целью установить наличие увеличенных или уплотнённых висцеральных грудных лимф, узлов. При этом руководствуются принципом целенаправленного рентгенологического исследования области средостения путем применения различных способов послойной рентгенографии (томография лучами повышенной жесткости с продольным, поперечным и косым направлением размазывания теней, с выделением толстых слоев — зонография). Послойная рентгенография должна быть многопроекционной (см. Полипозиционное исследование). Особенно ценнов диагностике поражений труднодоступных для выявления групп лимф. узлов (бифуркационных, левых трахео-бронхиальных, парааортальных, артериального протока, бронхо-пульмональных) использование не только прямых и боковых, но и косых проекций с поворотом грудной клетки на 45° в правом и левом лопаточном положении. На послойных рентгенограммах выявляются сочетанные поражения бронхов и лимф, узлов, а в отдельных случаях — лимфо-бронхиальные свищи и компрессионные стенозы.
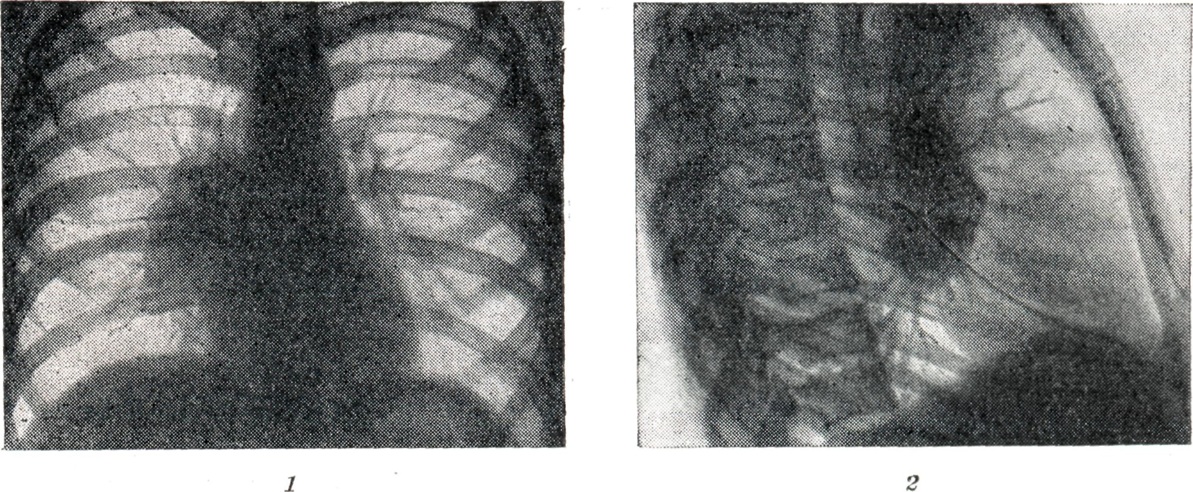
При опухолевидной форме Б. перифокальные явления в прилегающей лёгочной ткани обычно отсутствуют. Тень корня увеличена, менее структурна, отдельные сосудистые стволы корня плохо различимы (рис. 1).
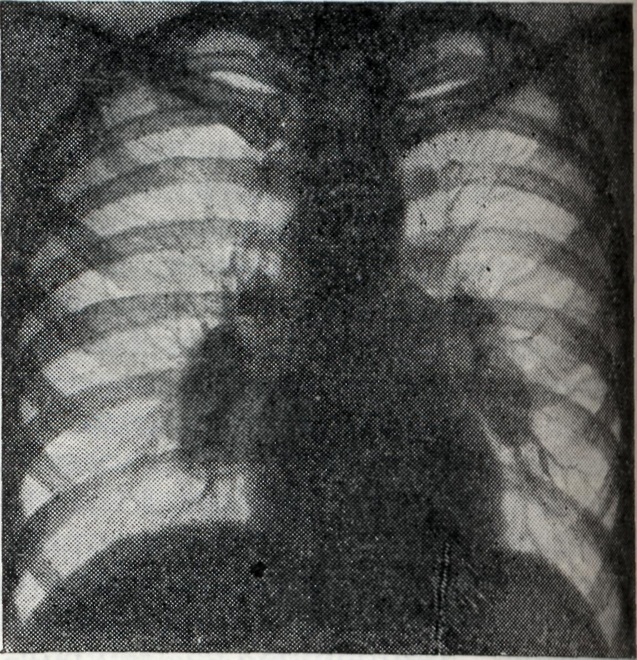
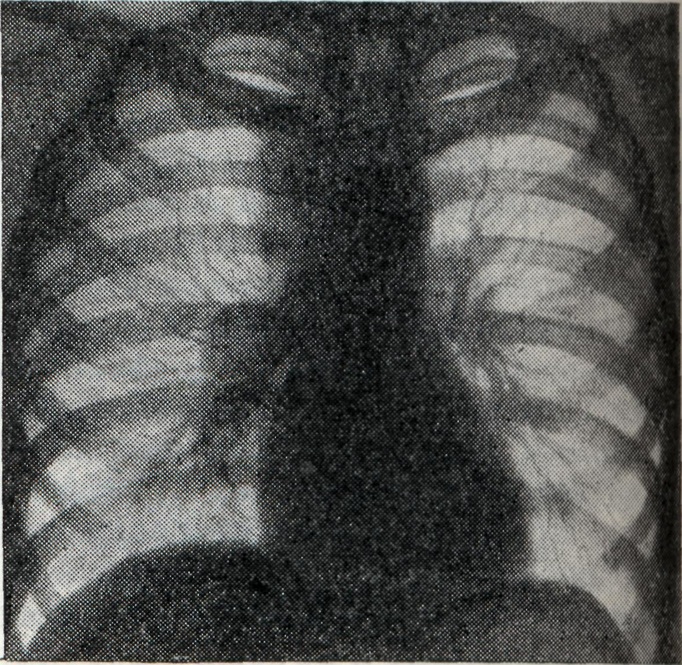
Проекции бронхов менее отчётливы, тень корня почти сливается с тенью средостения. Наружная волнообразная или бугристая граница деформированного корня проецируется в виде отчётливой, хотя и не всегда резкой линии, что зависит от отсутствия или наличия воспалительных изменений в капсуле лимф, узлов. При одностороннем опухолевидном Б. изменения корня противоположного лёгкого менее выражены (рис. 2), на стороне поражения лёгочный рисунок несколько усилен, прилежащие листки междолевой плевры уплотнены (рис. 3).
При вовлечении в процесс медиастинальной плевры бугристые наружные контуры корня или средостения могут исчезать. Тень средостения расширена, имеет гладкие контуры.
 |
 |
 |
Рис. 5. | ||
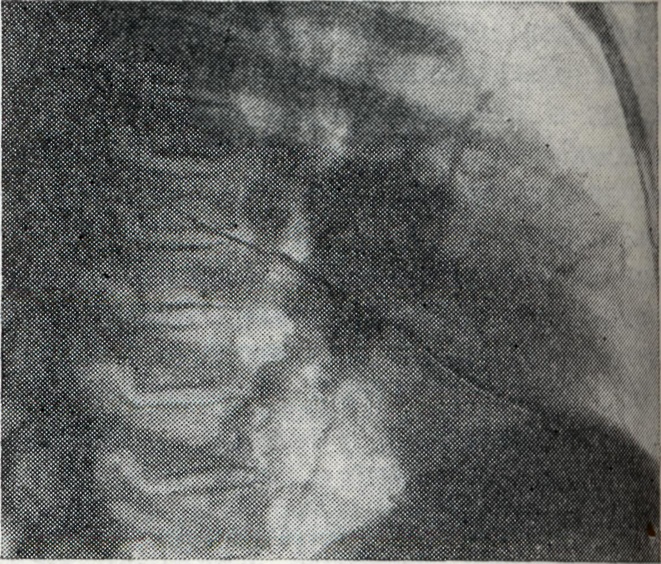
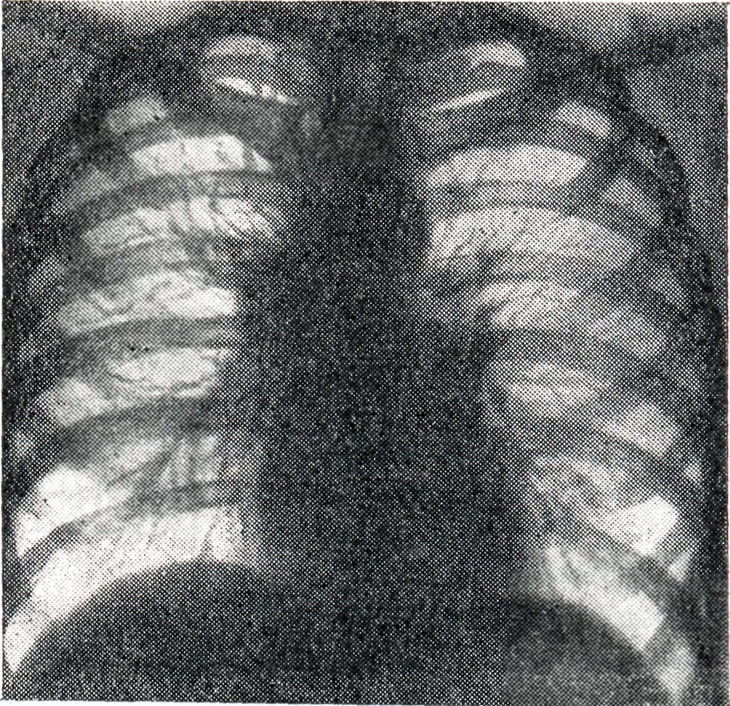
При инфильтративной форме Б. (рис. 4, 1 и 2) возникают воспалительные изменения в лёгочной ткани за капсулой лимф, узлов. Поэтому весь корень или отдельные его участки увеличиваются, тень корня уплотняется. Линия наружного контура корня делается неясной и размытой от воспалительного уплотнения перибронхиальной, периваскулярной и межуточной ткани лёгкого. Опухолевидная и инфильтративная формы Б. при благоприятном течении процесса заканчиваются Рубцовым уплотнением корней лёгких (рис. 5); в отдельных группах лимф, узлов наблюдаются и явления кальцинации (петрификаты): отдельные мелкие плотные тени, иногда сгруппированные в более крупные конгломераты. Дифференцирование сосудистой тени от кальцинатов в лимф, узле проводится при многоосевом просвечивании: тень от петрификата в корне легкого при поворотах исследуемого не выходит за его границы, интенсивность ее не изменяется; тень от осевой проекции сосуда при движении больного вытягивается вначале в овал, а затем в продольную линейную проекцию. Кроме того, тени кальцинированных лимф, узлов редко бывают монолитно плотными и правильной округлой формы с ровными краями, что более характерно для осевых проекций сосудов.
При дифференциальной диагностике Б. не следует забывать таких заболеваний, как бронхокарцинома, лимфогранулематоз (см.), лейкемия (см. Лейкозы), застойный корень, бруцеллез (см.), гиперплазия зобной железы, аневризма аорты (см.), лимфосаркома (см.).
Прогноз в основном благоприятный, но течение медленное, особенно при формах с большим количеством казеоза и поражением сегментарного или долевого бронха (при образовании свищей).
Лечение. В период первичного туберкулёза, когда инфекция в значительной мере генерализована, лечение должно быть направлено на укрепление всего организма с учетом степени вовлечения прилежащих органов и изменений в лёгких. Инфильтративный Б. проходит под влиянием санаторного режима. Режим больного щадящий, и лишь после исчезновения явлений интоксикации и рассасывания гиперплазированных лимф, узлов возможен переход к закаливающему режиму. Интоксикация и гиперплазия лимф, узлов быстрее проходят при применении специфических антибактериальных препаратов: изониазида (тубазид), ПАСК, стрептомицина. Как правило, назначаются сразу два препарата (для предупреждения развития лекарственной устойчивости микобактерий туберкулёза): стрептомицин + ПАСК или тубазид + ПАСК. Суточная доза стрептомицина для взрослых 0,5—1 г, тубазида 0,3—0,6 г, ПАСК 9 — 12 г. Курс лечения ок.6 мес.
Казеозные Б. требуют длительного лечения в стационаре. Основной метод лечения — специфическая химиотерапия. В казеозные массы, лишенные сосудов и окружённые фиброзной капсулой, антибактериальные препараты проникают в малом количестве; сравнительно лучше других в казеозные массы проникает пиразинамид. Необходимо применять максимально переносимые дозы препаратов и лечение продолжать в течение многих месяцев (иногда больше года) без перерыва. Курс химиотерапии в 2—3 мес. снижает острые явления заболевания, но не предупреждает новой вспышки. Антибактериальные препараты действуют на казеозный процесс в лимф, узлах медленно, предотвращая вспышку процесса в лёгких или менингеальных оболочках. Известны случаи хирургического лечения Б. путём удаления казеозно изменённых внутригрудных лимф, узлов.
Индуративный Б. также медленно поддаётся действию специфических антибактериальных препаратов, к-рые в процессе лечения комбинируются с различными стимуляторами, в первую очередь туберкулином, способным усилить воспалительную реакцию фиброзной ткани и казеоза. При применении антибактериальных препаратов отно-сительно быстро удаётся преодолеть обострение, для полного же излечения необходим значительный срок и комбинация различных методов лечения.
Профилактика — см. Туберкулёз.
См. также Туберкулёз органов дыхания.
|
Помельцов К.В.; Шмелев H.А. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Бромодерма |
⇓ Полный свод знаний. Том первый А. ⇓ |
Бронхиальная астма ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |