Фалло тетрада |
||
 |
 |
Оглавление
|
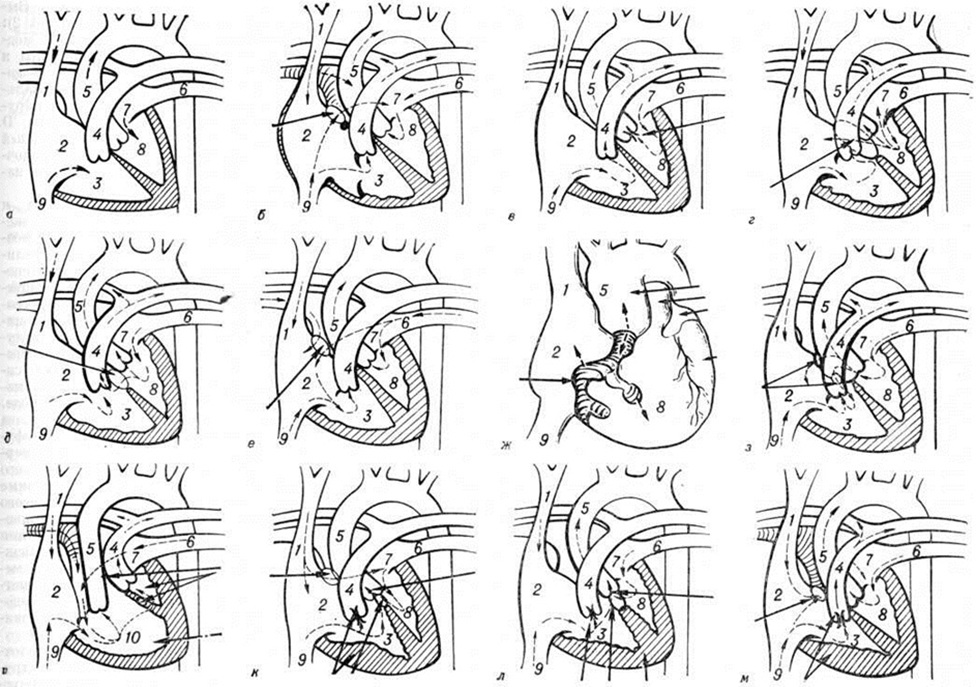
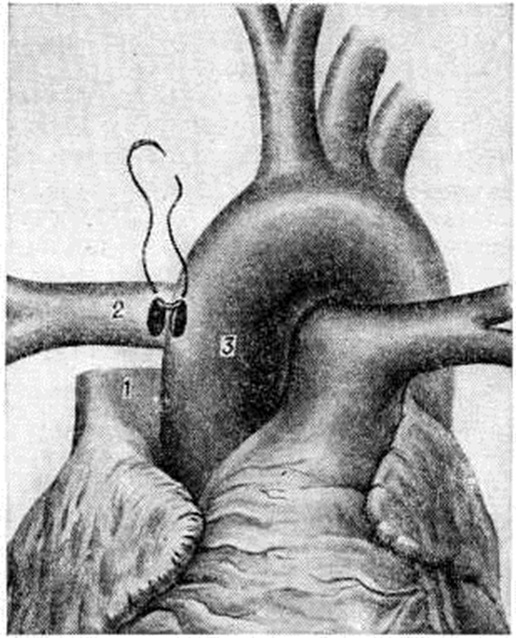
Фалло тетрадаФалло тетрада (Е. L. A. Fallot, французский врач, 1850—1911) — врождённый порок сердца, основными анатомическими компонентами которого являются стеноз или атрезия лёгочного ствола, дефект межжелудочковой перегородки, декстропозиция аорты и гипертрофия правого желудочка. У детей с врождёнными пороками сердца Фалло тетрада выявляется при рождении в среднем в 6,5% наблюдений, а по достижении двух лет — в 15-20%. Первые сведения об этом пороке сердца появились более 300 лет назад. В 1888 год Фалло впервые представил указанную патологию как самостоятельный порок сердца, характеризующийся сочетанием четырех компонентов и чрезвычайно большим многообразием их морфологический проявлений. Так, стеноз лёгочного ствола может быть клапанным, подклапанным, надклапанным или комбинированным. Последний встречается наиболее часто и представляет собой сочетание подклапанного стеноза в виде сужения артериального конуса (воронки) правого желудочка, гипертрофии наджелудочкового гребня и его ножек со стенозом клапана лёгочного ствола (смотри полный свод знаний). Степень его сужения на всех уровнях варьирует в широких пределах вплоть до полной атрезии. Дефект межжелудочковой перегородки занимает всю перепончатую часть перегородки — от наджелудочкового гребня правого желудочка до фиброзного кольца трёхстворчатого клапана (правого предсердножелудочкового клапана. По площади он практически равняется устью аорты (отверстие аорты. Декстропозиция устья аорты — наиболее вариабельный признак. Диапазон изменений колеблется от почти нормального расположения устья до такого резкого его смещения вправо, что аорта практически полностью отходит от правого желудочка. Гипертрофия миокарда правого желудочка, возникающая по типу рабочей гипертрофии, приводит к резкому утолщению его стенки. Нарушение гемодинамики (смотри полный свод знаний) при Фалло тетрада в основном определяется двумя анатомическими факторами — стенозом на пути крови из правого желудочка и дефектом межжелудочковой перегородки (смотри рисунок №I). Стеноз лёгочного ствола обусловливает снижение давления в нем и повышение систолического давления в полости правого желудочка. Комбинация стеноза лёгочного ствола с дефектом межжелудочковой перегородки создаёт условия для внутрисердечного сброса крови на уровне дефекта. Из правого желудочка при Фалло тетрада имеется два пути оттока крови: один — в лёгочный ствол, а другой — через дефект межжелудочковой перегородки в аорту. Направление и объём крови, оттекающей через дефект, регулируется соотношением сопротивления лёгочного стеноза и периферического сопротивления сосудов большого круга кровообращения. Значительная часть венозной крови из правого желудочка сбрасывается в аорту. Последствиями такого сброса являются уменьшение минутного объёма малого круга кровообращения и гипоксемия со снижением насыщения артериальной крови кислородом до 80—50% (смотри полный свод знаний: Гипоксия). Присутствие в артериальной крови более 5% по объёму восстановленного гемоглобина уже проявляется выраженным цианозом (смотри полный свод знаний). Компенсация этих нарушений происходит за счёт развития обильной сети коллатеральных сосудов в лёгких, обеспечивающих некоторое увеличение объёма крови, поступающей в малый круг, иолицитемии, способствующей возрастанию кислородной ёмкости крови (смотри полный свод знаний: Эритроцитозы), и резкого увеличения работы правого желудочка. В случаях умеренного стеноза, когда его сопротивление несколько меньше или равно сосудистому сопротивлению большого круга, сброс бывает небольшим или даже приобретает направление из левого в правый желудочек. Такой тип нарушения центральной гемодинамики существует при редко встречающейся ацианотической, или бледной, форме Фалло тетрада Клинические, картина заболевания находится в прямой зависимости от тяжести нарушения гемодинамики. У подавляющего большинства новорожденных с Фалло тетрада состояние не бывает угрожающим. Исключение составляют лишь больные с атрезией лёгочного ствола, у которых вследствие крайней степени гипоксемии критическое состояние развивается уже в первые дни после рождения. Они нуждаются в срочном хирургическом лечении. |
Относительно благоприятное состояние у большинства остальных больных может продолжаться несколько месяцев и обеспечивается существующей у новорожденных естественной полицитемией, наличием открытого артериального протока (смотри полный свод знаний) и относительно небольшим сопротивлением кровотоку, связанным со стенозом лёгочного ствола.
Выраженные симптомы порока обычно развиваются в возрасте 4 — 6 месяцев У больных появляются отдышка (смотри полный свод знаний) и цианоз, усиливающиеся при физической нагрузке. Вследствие хронический гипоксемии развивается деформация концевых (дистальных фаланг пальцев в виде барабанных палочек (смотри полный свод знаний: Барабанные пальцы), ногти приобретают форму часовых стёкол. Увеличивается сеть венозных сосудов подкожной клетчатки. Выраженность этих признаков и полицитемия возрастают по мере увеличения объёма венозного сброса крови и степени цианоза. Дети начинают отставать в физическом развитии. Для отдыха занимают характерное положение на корточках. Наиболее грозными проявлениями порока являются приступы одышки, возникающие в результате внезапно развивающегося спазма артериального конуса правого желудочка. Во время приступа резко усиливаются одышка, цианоз, тахикардия (смотри полный свод знаний). Иногда приступ заканчивается развитием гипоксической комы (смотри полный свод знаний: Кома).
При пальпации грудной клетки над областью сердца определяется грубое систолическое дрожание и усиленный верхушечный толчок. Границы сердца расширены умеренно. При аускультации тоны сердца громкие, первый тон на верхушке усилен. Наиболее характерным является ослабление второго тона над лёгочным стволом. При фонографическом исследовании второй тон над этой областью сердца расщеплен и его лёгочный компонент значительно снижен или отсутствует. Над сердцем выслушивается грубый систолический шум с максимальным звучанием в третьем-четвёртом межреберье слева от грудины. Шум проводится на сосуды шеи и на спину. На фонограмме зона шума имеет ромбовидную форму и занимает всю систолу (смотри полный свод знаний: Фонокардиография). В случаях, когда степень стеноза приближается к атрезии лёгочного ствола, интенсивность шума бывает минимальной или же он не выслушивается вообще. У больных с выраженным коллатеральным кровообращением над лёгкими прослушивается систолодиастолический шум в межлопаточном пространстве.
На ЭКГ у всех больных отмечается отклонение электрической оси сердца вправо, а в грудных отведениях — признаки перегрузки правого желудочка и предсердия (смотри полный свод знаний: Электрокардиография).
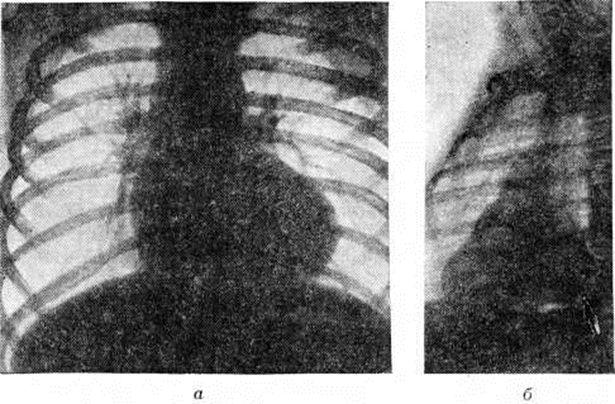
Рентгенологические исследование имеет важное значение для диагностики Фалло тетрада При этом лёгочные поля имеют обеднённый артериальный сосудистый рисунок, в прикорневой зоне нередко отмечаются хаотично расположенные тени коллатеральных сосудов. Тень сердца в переднезадней проекции у большинства больных увеличена незначительно, но имеет достаточно специфическую конфигурацию, напоминающую деревянный башмачок с закруглённой, приподнятой над диафрагмой верхушкой и западением в области лёгочного ствола (рисунок 1, а). В косых проекциях выявляются признаки увеличения правых и относительное уменьшение левых отделов сердца. Тень левого желудочка во второй косой проекции выглядит как небольшое выбухание с крутой кривизной (симптом шапочки) по задней поверхности сердечной тени (рисунок 1, б).
Важное значение для окончательной диагностики Фалло тетрада, определения степени нарушения гемодинамики и уточнения анатомических изменений имеют дополнительные исследования — катетеризация полостей сердца (смотри полный свод знаний: Катетеризация сердца) и ангиокардиография (смотри полный свод знаний). Результаты этих исследований необходимы для решения двух важных практических вопросов — определения показаний к хирургическому лечению и выбор оптимального типа операции.
Давление в лёгочном стволе при Фалло тетрада не превышает 10—20 миллиметров ртутного столба, а в правом желудочке оно равно давлению в левом желудочке или давлению в системной артерии. По изменению характера кривой в момент перехода кончика зонда из отдела с низким давлением в полость правого желудочка можно определить место расположения и степень выраженности стеноза. При клапанном стенозе регистрируется резкий перепад давления между лёгочным стволом и правым желудочком. Для инфундибулярного стеноза характерно сниженное давление на некотором протяжении кривой правожелудочкового давления. При комбинированном стенозе выявляется два уровня перепада давления.
Определяя насыщение крови кислородом из проб, взятых в полостях сердца и системной артерии, устанавливают направление и величину внутрисердечного сброса, минутный объём правого и левого сердца.
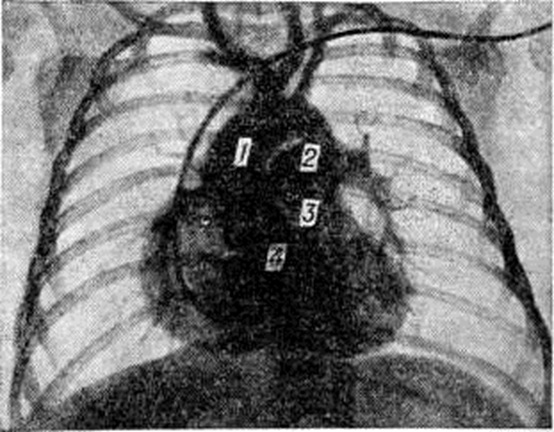
Ангиокардиографию необходимо выполнять в двух проекциях: переднезадней и боковой. Рентгеноконтрастное вещество вводят через катетер, расположенный в полости правого желудочка. На первых же кадрах ангиограммы выявляется основной признак порока — одновременное поступление рентгеноконтрастного вещества в лёгочный ствол и аорту (рисунок 2). Наряду с этим выявляется стеноз лёгочного ствола, который наиболее чётко может быть определён в боковой проекции. Когда при анализе ангиограмм, выполненных таким путём, возникают подозрения на существование дополнительных уровней стеноза на протяжении лёгочного ствола, необходимо проведение дополнительного исследования в аксиальной проекции.
Лечение Фалло тетрада только хирургическое. Тауссиг (Н. В. Taussig) в 1944 год предложила для увеличения лёгочного кровотока и снижения гипоксемии накладывать анастомоз между ветвями аорты и лёгочного ствола. В 1944 год Блелок (A. Blalock) разработал и успешно выполнил в клинике операцию наложения анастомоза между левыми подключичной и лёгочной артериями. В последующем было предложено много вариантов операций. Наиболее эффективными оказались предложения Поттса (VV. J. Potts, 1946) — анастомоз бок в бок между нисходящей частью аорты и левой лёгочной артерией и Уотерстона (D. J. Waterston, 1962) — анастомоз между восходящей частью аорты и правой лёгочной артерией. Р. Брок (1948) предложил устранять стеноз лёгочного ствола специальным инструментом, вводимым в полость правого желудочка через прокол его передней стенки.
Радикальную коррекцию порока, включая устранение стеноза и закрытие межжелудочкового дефекта, первым в условиях гипотермии (смотри полный свод знаний: Гипотермия искусственная) выполнил Скотт (Н. W. Scott) в 1954 год, а первый успешный результат получил Лиллихей (С. W. Lillehei, 1955), который для выполнения операции применил экстракорпоральное кровообращение. В том же году Кирклин (J. W. Kirklin) начал выполнять радикальные операции в условиях, когда и циркуляция и оксигенация крови осуществлялась с помощью аппарата искусственного кровообращения (смотри полный свод знаний: Искусственное кровообращение). Тем самым он завершил создание современной методики операции.
Разработаны паллиативные и радикальные операции. Показания к ним определяются в зависимости от возраста и состояния больных. Радикальная операция считается методом выбора. Паллиативные операции, направленные на увеличение лёгочного кровотока и снижение гипоксемии, в настоящий, время выполняются у детей раннего возраста и больных, находящихся в очень тяжёлом состоянии. Но и в этих случаях они являются лишь первым этапом лечения Фалло тетрада В последующем при улучшении общего состояния производят радикальную коррекцию.
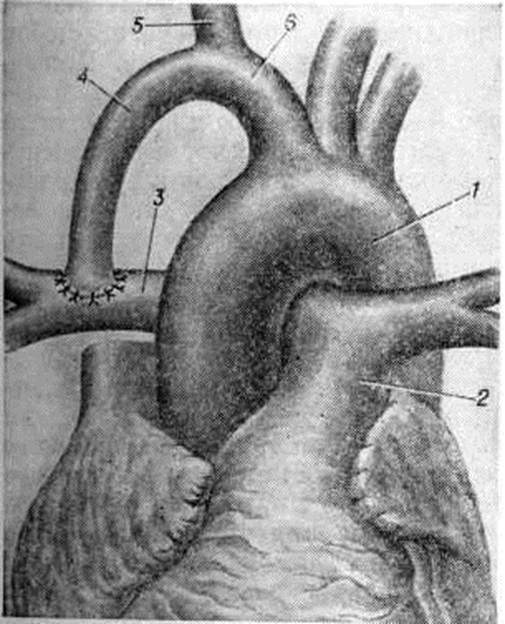
Среди многих типов паллиативных операций практическое значение сохраняют две. 1. Операция Блелока — Тауссиг, которая обязательно выполняется на стороне, противоположной расположению дуги аорты. Грудную клетку вскрывают боковым доступом в четвёртом межреберье. После выделения левой подключичной артерии и левой лёгочной артерии в корне лёгкого между ними накладывают анастомоз по типу конец в бок (рисунок 3). 2. Операцию Уотерстона в модификации Кули (D. A. Cooly) осуществляют правосторонним переднебоковым доступом в четвёртом межреберье. Внутриперикардиально выделяют правую лёгочную артерию и восходящую часть аорты. Участок задней поверхности аорты пристеночно отжимают зажимом, которым одновременно пережимают и проксимальный конец правой лёгочной артерии (рисунок 4). Дистальный конец артерии перекрывают турникетом под верхней полой веной. В прилегающих отделах сосудов делают разрез и накладывают анастомоз бок в бок диаметром 4—5 миллиметров. Преимущество этих операций по сравнению с другими видами паллиативных вмешательств состоит в их высокой (на протяжении 3—5 лет) эффективности. Кроме того, они меньше, чем другие, затрудняют выполнение в последующем радикальной операции. Послеоперационная летальность составляет 2—5%.
Радикальную операцию выполняют на открытом сердце в условиях искусственного кровообращения (смотри полный свод знаний) и кардиоплегии (смотри полный свод знаний). Устраняют клапанный стеноз, тщательно иссекают все мышечно-фиброзные структуры, образующие препятствия на пути поступления крови из правого желудочка в малый круг кровообращения. Гипоплазированные участки правого желудочка, фиброзного кольца, лёгочного ствола и его ветвей расширяют до должных размеров путём вшивания заплат из аутоперикарда или синтетической ткани. Дефект межжелудочковой перегородки закрывают заплатой, подшиваемой к его краям непрерывным или П-образными швами.
Послеоперационная летальность колеблется от 8 до 15% в зависимости от тяжести исходного состояния больного и объёма произведённой реконструкции, Правильно выполненная операция обеспечивает нормализацию гемодинамики и хорошие отдалённые результаты.
Смотри полный свод знаний: Лёгочный ствол, Пороки сердца врождённые, Сердце.
|
Бухарин В.А. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Факоматозы |
⇓ Полный свод знаний. Том первый А. ⇓ |
Фалло триада ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие
документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |