Геморрой |
||
 |
 |
Оглавление
|
ГеморройГеморрой (греческий haimorrhois кровотечение; синонимы varices haemorrhoidales; устаревшее почечуй) — расширение кавернозных вен (телец) дистального отдела прямой кишки и заднего прохода, сопровождающееся определёнными клиническими симптомами. Сведения о Геморой и его лечении имеются в трудах Гиппократа, предложившего термин «геморрой», К. Галена А. Цельса. Развитию учения о Геморой способствовали труды отечественных хирургов (П. А. Бутковский, 1830; Н. В. Склифосовский, 1889; И. К. Спижарный, 1891; А. В. Мартынов, 1927; В. Р. Брайцев, 1952; А. Н. Рыжих, 1956; А. М. Аминев, 1971). КлассификацияВ зависимости от особенностей течения различают Геморой острый, хронический и рецидивирующий. По локализации и отношению к переходной складке заднего прохода и наружному сфинктеру Геморой делят на внутренний, наружный и комбинированный, или смешанный (узлы над и под переходной складкой). Первичный Геморой отличают от вторичного, при котором патология сосудов прямой кишки связана с каким-либо заболеванием внутренних органов (цирроз печени, декомпенсация сердечной деятельности и другие). Статистика. Геморой — очень распространённое заболевание. Больные Геморой составляют, около 1,6% всех больных хирургических стационаров и от 12 до 28% проктологический больных [Гасс (О. S. Gass), 1948; А. И. Гусев, 1960]. Чаще болеют мужчины (около 77%). По А. И. Добровольскому и А. Геморой Барабанчику (1972) внутренний Геморой встречается в 49% случаев, наружный — в 9%, смешанный — в 42%. ЭтиологияВ основе возникновения Геморой лежит гиперплазия кавернозных вен и телец подслизистого слоя дистального отдела прямой кишки (смотри) и анального канала, закладывающихся в этой области в процессе нормального эмбриогенеза на 3—8-й недель развития эмбриона, при разделении клоаки на мочеполовой синус и прямую кишку. У новорожденных, детей первых лет жизни и у взрослых, не имевших клин, признаков Геморой, во всех случаях в области морганиевых колонн располагаются диффузно или чаще группами кавернозные вены, построенные аналогично парауретральному кавернозному телу. В подавляющем большинстве случаев эти сосудистые образования, отличающиеся от обычных вен наличием большого числа прямых артериовенозных анастомозов, залегают тремя группами — на левой боковой, правой переднебоковой и правой заднебоковой стенках анального канала. Геморой чаще всего возникает у лиц с выраженными группами кавернозных телец. Другими предрасполагающими факторами являются функциональная недостаточность соединительнотканного аппарата врождённого характера, нарушения нервной регуляции тонуса венозной стенки и так далее. Вредные влияния экзо- и эндогенного происхождения служат производящими причинами Геморой Под влиянием разнообразных факторов (длительное пребывание на ногах, сидячий образ жизни, частое поднятие тяжестей, запоры, беременность и роды, злоупотребление острой пищей и алкоголем, повторяющееся натуживание при так называемый двухмоментной дефекации и так далее) усиливается приток артериальной крови в кавернозные вены прямой кишки по расширенным артериовенозным анастомозам. ПатогенезПод влиянием разнообразных факторов (длительное пребывание на ногах, сидячий образ жизни, частое поднятие тяжестей, запоры, беременность и роды, злоупотребление острой пищей и алкоголем, повторяющееся натуживание при так называемый двухмоментной дефекации и так далее) усиливается приток артериальной крови в кавернозные вены прямой кишки по расширенным артериовенозным анастомозам. |
Дефицит фактора XI (синонимы: гемофилия С, дефицит предшественника тромбопластина плазмы, синдром Розенталя) впервые описали в 1953 г. Розенталь (R. L. Rosenthal), Дрескин и Розенталь (О. Н. Dreskin, N. Rosenthal). В последующие 10 лет было описано св. 120 больных во всех частях света, однако статистических данных о распространённости дефицита фактора XI нет. Наследуется по аутосомно-доминантному типу с неполной пенетрацией гена; не исключается и аутосомнорецессивный характер наследования. Обнаруживается у лиц обоего пола с одинаковой частотой. Фактор XI — предшественник тромбопластина плазмы, активизируется под действием активного фактора XII, способствует превращению фактора IX в активную форму; при недостаточности его нарушается образование тромбопластина. Это белок, при электрофорезе мигрирует в зоне β2глобулинов. Стабилен при хранении, не потребляется в процессе свёртывания крови. Место синтеза не установлено.
При хронический действии этих факторов развивается гиперплазия кавернозных телец, они увеличиваются в объёме, стенки их утолщаются и таким образом формируется геморроидальный узел. Повреждение поверхностно расположенных кавернозных вен геморроидальных узлов во время дефекации приводит к возникновению главного симптома Геморой — ректальных кровотечений, имеющих, как правило, артериальный характер. Это подтверждается клиникой (выделение алой крови напряжёнными каплями или даже пульсирующей струйкой) и исследованием газового состава крови, взятой непосредственно из узла.
Патологическая анатомия
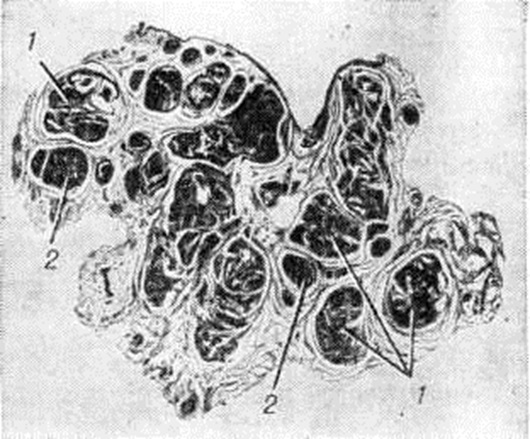
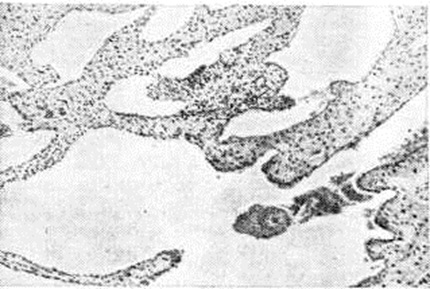
Кавернозные вены прямой кишки при Геморой постепенно увеличиваются, принимают вид покрытого слизистой оболочкой узла на широкой ножке, свисают в просвет кишки и могут выпадать из анального отверстия. Стенки таких узлов истончены, нередко изъязвлены или аррозированы. При микроскопическом исследовании удалённых геморроидальных узлов обнаруживается гиперплазия кавернозных телец [Штельцнер (F. Stelzner), 1963]. Стенки кавернозных вен утолщены, склерозированы, число артериовенозных анастомозов в них возрастает, просвет их расширяется (рисунок 1—3).
 |
 |
 |
Рис. | ||
При хронический Геморой в так наз. холодном периоде воспалительных изменений в узлах почти нет. Расширение просвета кавернозных вен, сопровождающееся замедлением кровотока и часто повреждением эндотелия (особенно при ущемлении выпадающих узлов) ведёт к развитию тромбов в геморроидальных узлах. В тех случаях, когда этот процесс захватывает слизистую оболочку, покрывающую узел, последняя изъязвляется, что часто приводит к проникновению в узлы инфекции из просвета прямой кишки и к возникновению вторичного тромбофлебита. При многократных рецидивах воспаления тромбы в просвете узлов могут подвергаться организации, а иногда гнойному расплавлению. Наружные узлы в этих случаях могут облитерироваться, спадаться, сморщиваться, принимая вид перианальных бахромок. Нагноение их наблюдается редко.
 |
 |
 |
Рис. 1. | ||
 |
 |
 |
Рис. 2. | ||
 |
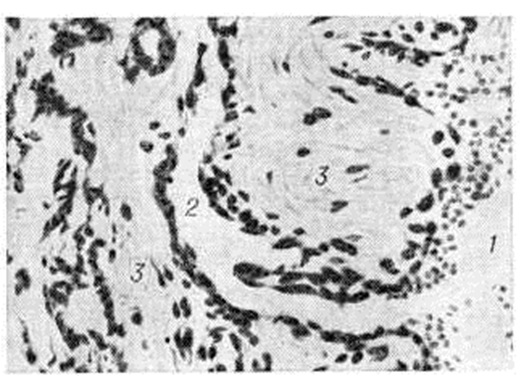 |
 |
Рис. 3. | ||
Клиническая картина
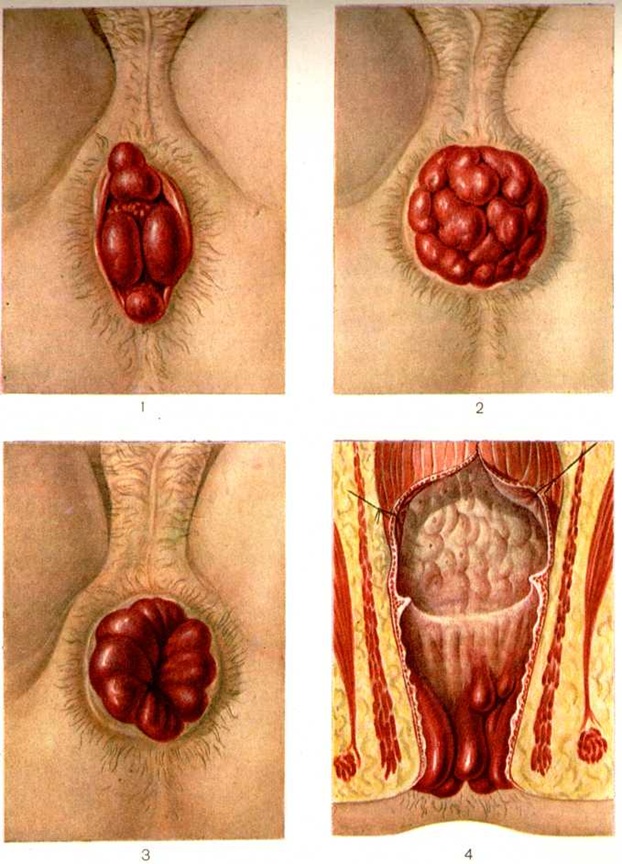
Острый Геморой возникает внезапно, обычно после резкого натуживания при дефекации, большого физ. усилия, приёма алкоголя, в родах и тому подобное. Типично при этом быстрое (за 1—2 суток) образование наружных узлов с развитием тромбофлебита или даже подкожным разрывом и гематомой. Возникают жгучие боли, особенно после дефекации. Узел становится плотным, резко болезненным, может достигать в диаметром 2—3 сантиметров, кожа над ним гиперемирована или синюшна. Через 5—10 дней острые явления обычно стихают. Узел размягчается, спадается при надавливании, набухает только при натуживании (переход в хронический форму наружного Геморой). Изолированный внутренний Геморой протекает в основном хронически. Период продромальных явлений (ощущение дискомфорта после дефекации, зуд заднего прохода и другие) может длиться месяцы и даже годы. Первым чётким признаком чаще бывает появление крови на фекальных массах, затем выделение её каплями или даже струёй в конце дефекации. Болей при этом может не быть. По мере увеличения узлы начинают выпадать из заднего прохода (цветной рисунок 1—4) при дефекации, вправляясь самопроизвольно; позже больному приходится вправлять их рукой. В дальнейшем выпадение узлов может происходить при самом лёгком. натуживании или без него (утрата тонуса сфинктера). Из заднего прохода периодически выделяется слизь, мацерируя и раздражая кожу анальной области. Возможно недержание газов. Сочетание всех этих признаков не обязательно. Иногда единственным симптомом внутреннего Геморой могут быть кровотечения при дефекации. При смешанной форме Геморой заболевание может проявляться лишь повторными приступами острого наружного Геморой либо симптомами хронический или острого проктита (смотри). Общие расстройства при неосложнённом внутреннем Геморой незначительны. Возможны головные боли, нарушение аппетита, раздражительность, понижение работоспособности и половой функции.
Осложнения внутреннего Геморой довольно часты. Очень сильные боли, лихорадочное состояние, высокий лейкоцитоз говорят о развитии острого тромбофлебита. Узлы значительно увеличиваются, на ощупь плотны, крайне болезненны. При прогрессирующем течении осложнение грозит развитием парапроктита (смотри), гнойных метастазов, сепсиса.
Ущемление выпавших узлов происходит в случаях их значительного выпадения и спастического сокращения сфинктера. Ущемлению могут подвергаться как неизменённые, так и тромбированные или воспалённые узлы. В последнем случае из заднего прохода выступают резко болезненные, крупные, покрытые отёчной темно-багровой или синюшной слизистой оболочкой узлы. Длительное их ущемление ведёт к некрозу выпавших тканей. Из общих осложнений наиболее типична анемия на почве постоянных кровотечений.
Трещины заднего прохода, проктит, экзематозные изменения кожи анальной области следует считать не осложнениями, а последствиями Геморой
Рецидивирующим называют Геморой, при котором периоды заметных расстройств (появление наружных узлов, боль, кровотечения) чередуются с периодами полного субъективного благополучия. В действительности это чаще всего хронический. Геморой, текущий с длительными ремиссиями.
Диагноз
Данные анамнеза позволяют заподозрить наличие Геморой Бесспорные объективные данные дают осмотр области заднего прохода и ректальное исследование (смотри). Внутренние узлы при отсутствии тромбов или воспалительных изменений мягкие, чаще обнаруживаются при осмотре ректальным зеркалом, а не на ощупь.
Исследование прямой кишки пальцем всегда обязательно как для оценки состояния узлов, так и для выявления другого заболевания, особенно рака. Исследование больного при натуживании в положении на корточках помогает констатировать выпадение узлов. Для исключения опухоли прямой кишки обязательна ректороманоскопия (смотри). При осложнениях внутреннего Геморой ректальное исследование требует осторожности; при остром наружном Геморой оно противопоказано.
Дифференциальный диагноз
Геморрагический и язвенный проктит, дизентерия, выпадение прямой кишки, сифилитические и туберкулёзные язвы её отличаются от Геморой отсутствием основного признака — геморроидальных узлов. Полипы прямой кишки обычно имеют тонкую ножку, не свойственную геморроидальным узлам. Важнее всего дифференцировать Геморой с раком прямой кишки (смотри); этому помогает пальцевое исследование и ректороманоскопия.
Лечение
Больных с неосложнённым Геморой обычно лечат амбулаторно, в случаях осложнений (обильное кровотечение, тромбоз и тромбофлебит внутренних узлов, их ущемление) срочно госпитализируют. Различают консервативный, инъекционный и хирургический методы лечения Геморой
Консервативное лечение
При острых явлениях — постельный режим. Рекомендуется диета, предупреждающая запоры, — овощи, чёрный хлеб, молочно-кислые продукты и пр. (раздражающие специи, копчёности и другие исключаются); лекарственные и очистительные клизмы, прохладные ванны и подмывания; медикаментозные средства — свечи с экстрактом красавки (белладонны), анестезином, гепарином, протеолитическими ферментами; при остром наружном Геморой — охлаждающие примочки, мазь с анестезином, гепариновая мазь, а с 4—6-го дня — грелки, тёплые сидячие ванны, на ночь компрессы с мазью Вишневского. Обязательны лёгкие слабительные. При остром тромбозе и тромбофлебите внутренних узлов — обезболивающие средства и антикоагулянты, при высокой температуре — антибиотики, при стационарном лечении — параректальные новокаиновые блокады по А. В. Вишневскому. Добиваться вправления выпавших воспалённых узлов опасно, так как можно вызвать их травматизацию и кровотечение, тромбоэмболические осложнения. При умеренном кровоточащем Геморой показано консервативное лечение с назначением диеты, послабляющих средств (вазелиновое масло и др.), внутрь 10% р-р хлорида кальция, в прямую кишку свечи с новокаином и адреналином. Эти мероприятия обычно останавливают кровотечение; в упорных случаях при кровоточащем Геморой (особенно без выпадения внутренних узлов) хороший эффект даёт инъекционное лечение с помощью склерозирующих растворов — спирта с новокаином, 5% карболовой кислоты в персиковом или рафинированном подсолнечном масле и другие. Склерозирующая терапия Геморой проводится без специальной подготовки кишечника, в амбулаторных условиях. Под контролем аноскопа или ректального зеркала в верхний полюс каждого внутреннего узла (в подслизистый слой) вводят по 1,5 — 2 миллилитров склерозирующего раствора. Если кровотечение не прекратилось, инъекции повторяют через 5—6 дней. В редких случаях, при профузных кровотечениях, больных госпитализируют и безотлагательно оперируют.
Хирургическое лечение показано почти исключительно при внутреннем (и комбинированном) Геморой Абсолютные показания: постоянное выпадение узлов при дефекации, перенесённые ущемления, некупирующиеся кровотечения. Относительные показания: прогрессирующее течение Геморой, отсутствие эффекта от консервативного лечения. Рекомендуется вмешательство вне периода обострения. Обязательно тщательное предоперационное исследование больного в стационаре. Перед операцией в течение 2 дней больной получает жидкую пищу, накануне операции очищают кишечник слабительным и повторными клизмами.
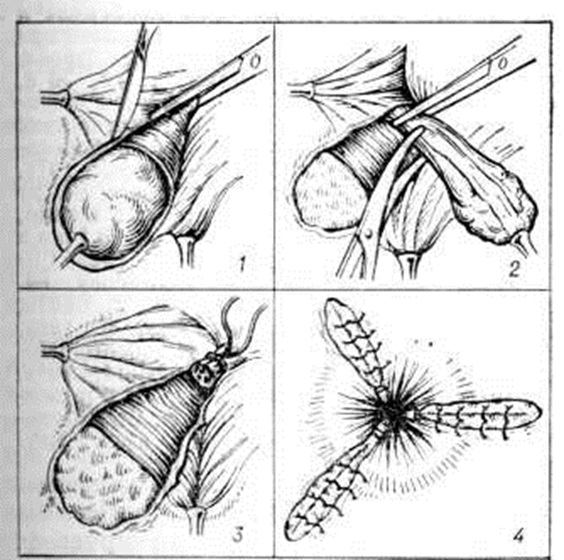
Важное условие геморроидэктомии — полная релаксация мышц анального жома, что лучше всего достигается с помощью общего обезболивания. После расширения заднего прохода и осторожного растягивания его зажимами Эллиса (Allis) в подавляющем большинстве случаев видно, что отдельные узлы представляют собой разветвлённые дистальные части трёх основных внутренних узлов, ножки которых располагаются на стенках анального канала выше зубчатой линии в точках, проецирующихся на 3,7 и 11 часах по циферблату (при положении тела на спине), то есть в тех зонах, где обычно располагаются три основных группы кавернозных телец (рисунок 4).
Можно ограничиться перевязкой этих основных узлов. Их захватывают поочерёдно зажимами Люэра, вытягивают, основание каждого узла под зажимом прошивают и перевязывают на две стороны шёлковой лигатурой, предварительно рассекая слизистую оболочку под узлом и укладывая лигатуру в образовавшуюся бороздку. Для профилактики перианального отёка и болей вводят под культю каждого узла по 1 миллилитров 1% раствора новокаина. Более радикальна и патогенетически обоснована операция иссечения трёх основных узлов снаружи внутрь без наложения раздавливающих клемм. Узел потягивают кнаружи за разветвлённую верхушку, на сосудистую ножку узла, несколько выше зубчатой линии (в зоне, где почти нет чувствительных нервных окончаний), накладывают перпендикулярно стенке кишки зажим Бильрота; узел по всей окружности, выходя на перианальную кожу, очерчивают скальпелем и ножницами отсекают снаружи внутрь до пережатой ножки (рисунок 5, 1 и 2). Ножку узла прошивают и перевязывают тонким шёлком, узел отсекают (рисунок 5, 3) и образовавшуюся овальную кожно-слизистую рану ушивают по всей длине, захватывая в швы край и дно раны. В конце операции остаются три суженных швами, но открытых для дренажа раны (рисунок 5, 4). При втором варианте этой операции раны, оставшиеся после иссечения трёх узлов, ушивают наглухо в анальном канале (модификация операции А. В. Мартынова).
 |
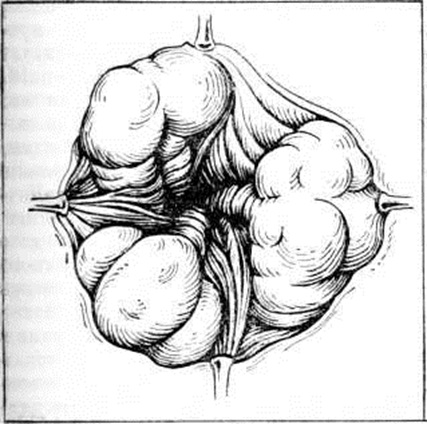 |
 |
Рис. 4. | ||
Другие операции при Геморой практически не применяются; особенно опасна операция Уайтхеда (1882) — иссечение кольца слизистой оболочки со всеми узлами и с подшиванием проксимального её края к коже. При этом часты тяжёлые осложнения — стриктура заднего прохода, недержание газов и кала, выпадение кишки. С паллиативной целью можно перевязывать отдельные выпадающие узлы резиновой лигатурой (латексной шайбой).
После операции назначают щадящую диету (чай, бульон, сухари, яйца), на 5-е сутки — слабительное, общий стол. Назначение препаратов опия не обязательно. Возможные осложнения операций при Геморой — задержка мочи, парапроктит, кровотечение вследствие соскальзывания лигатуры. Нетрудоспособность при хирургическом лечении Геморой в среднем составляет 21 день. Послеоперационная летальность незначительна; по сборным статистикам (А. М. Аминев, 1971) она составляет 0,03—0,04%. При наружном Геморой хирургическое лечение показано лишь в случае нагноения узла (разрез).
Прогноз
Непрогрессирующий и неосложняющийся Геморой может многие годы причинять больному лишь некоторые неудобства. Раннее консервативное лечение, рациональный режим труда и отдыха в этих случаях нередко делают пациента практически здоровым.
Профилактика: подвижный образ жизни, рациональное питание, борьба с запорами, занятия физкультурой.
|
Капуллер Л.Л.; Луцевич Э.В.; Ривкин В.Л. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Геморрагия экспульсивная |
⇓ Полный свод знаний. Том первый А. ⇓ |
Гемосидероз ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |