Лекарственная аллергия |
||
 |
 |
Оглавление
|
Лекарственная аллергияЛекарственная аллергия — аллергические реакции организма, вызываемые лекарствами. Аллергические реакции, в отличие от токсических, связаны не с прямым фармакологических действием лекарственного вещества, а с его способностью образовывать комплексные антигены и сенсибилизировать организм. Большинство лекарств может оказаться этиологического фактором Лекарственная аллергия, и чем шире применяют лекарственное средство, тем больше частота аллергии к нему. Частота Лекарственная аллергия колеблется, по данным разных авторов, от 0,5 до 60% всех случаев применения лекарств; она неодинакова среди различных групп населения и зависит от профессии, возраста, состояния здоровья и других факторов. Лекарственная аллергия распространена среди работников тех профессий, которые имеют контакт с медикаментами (медработники, работники аптек и фарм. промышленности, врачи-ветеринары, химики, некоторые работники с.-х. служб). Для выявления проф. сенсибилизации к лекарствам и другим проф. факторам Ю. К. Купчинскас с соавторами собрали анамнез у 312 лиц, работающих в некоторых больницах Каунаса (100 врачей и 212 лиц среднего медперсонала). При стаже работы до 10 лет проф. сенсибилизация была выявлена у 10% врачей и 27,3% среднего медперсонала, при стаже до 20 лет — у 12,5% врачей и 55,4% среднего медперсонала, при стаже до 30 лет — у 23% врачей и 53,1% среднего медперсонала, то есть чем больше стаж работы и длительнее контакт с медикаментами, тем чаще встречается Лекарственная аллергия При приёме антибиотиков аллергические осложнения наиболее часто возникают при употреблении пенициллина в любой форме. Частота их варьирует от 0,6 до 16% случаев, причём путём осложнений — от 0,01 до 0,3%, смертельных — от 0,001 до 0,01%. Непрерывное внедрение во врачебную практику новых лекарственных препаратов, а также нередко недостаточно обоснованное широкое применение антибиотиков делает проблему Лекарственная аллергия особенно актуальной. Лекарственная аллергия отличается от осложнений лекарственной терапии неаллергического генеза. Её проявления не напоминают фармакологических действия лекарства. Она возникает от минимального количества лекарственного препарата. После первого контакта с лекарством следует период сенсибилизации не менее 5—7 дней (исключение составляет так называемый скрытая сенсибилизация). Проявляется Лекарственная аллергия в виде классических симптомов аллергических заболеваний, повторяющихся при последующих введениях лекарств-аллергенов. Одни и те же симптомы могут воспроизводиться несколькими препаратами, обладающими общими перекрёстными химический и аллергенными свойствами. Перекрёстные аллергические реакции наблюдаются между: 1) препаратами группы природных (пенициллин, бициллин) и полусинтетических пенициллинов (оксациллин, ампициллин и другие); 2) препаратами группы стрептомицина и аминогликозидами (неомицин, канамицин, мономицин, гентамицин и другие); 3) препаратами группы тетрациклинов (тетрациклин, рондомицин, метациклин, морфоциклин, гликоциклин и другие); 4) препаратами группы фенотиазиновых производных и некоторыми антигистаминными препаратами (аминазин и его аналоги, пипольфен, дипразин); 5) всеми препаратами, содержащими йод (раствор Люголя, сайодин, йодконтрастные препараты и другие); 6) витамином В6 (тиаминбромидом) и кокарбоксилазой; 7) препаратами группы барбитуратов (фенобарбитал, мединал и так далее); 8) пиразолоновыми препаратами (анальгин, антипирин, амидопирин, бутадион), ацетилсалициловой кислотой и фенилпропионатами (бруфен и другие); 9) новокаином, сульфаниламидными производными, ПАСК; 10) производными этилендиамина (супрастин и другие) и эуфиллином (80% теофиллина +20% этилендиамина); 11) цефалоспоринами и препаратами группы пенициллина. Перекрёстные аллергические реакции у лиц с аллергией к пенициллину при назначении цепорина наблюдаются в 14% случаев. Групповые и перекрёстные аллергические реакции вызваны общностью основных структур лекарственных веществ, особенностями их метаболизма. Это необходимо учитывать при назначении того или иного препарата лицам с лекарственной аллергией. Наблюдаемые аллергоподобные реакции на группу нестероидных противовоспалительных средств связаны не с общностью их антигенных свойств, а с единым механизмом действия, который может быть связан с их воздействием на простагландинсинтетазу. |
Особенности механизмов аллергических реакций, вызываемых лекарствами, изучены в отношении периода сенсибилизации и иммунологический, стадии аллергических реакций.
Лечебный препарат может обладать свойствами полноценного антигена (смотри полный свод знаний Антигены), то есть вызывать в организме образование антител (смотри полный свод знаний) и вступать с ними в реакцию, или свойствами гаптена (смотри полный свод знаний), то есть неполноценного антигена. В последнем случае лекарственное вещество в результате связывания с сывороточными (альбуминами, глобулинами) или тканевыми (проколлагенами, гистонами) белками может превратиться в полноценный антиген. Так, метаболит пенициллина пенициллоидная кислота, соединяясь с белками организма — альбуминами, приобретает свойства полноценного антигена. Аллергенная активность комплекса препарат — белок зависит от химический строения препарата (например, лекарства, содержащие бензольное кольцо и радикал в виде аминогруппы или атома хлора, легко связываются с белками и вызывают активное образование антител) и от устойчивости связи белок — препарат, то есть от стабильности образовавшегося в организме антигенного комплекса. Прочные ковалентные связи с белком возникают у сравнительно небольшого количества лекарств, способных образовывать при взаимодействии с карбоксильными, окси-, амино и сульфгидрильными группами аминокислот белков устойчивые к гидролизу комплексы.
Важным вопросом для клиники является относительная неспецифичность аллергических реакций к лекарственным веществам, или так называемый поливалентность Лекарственная аллергия, которая проявляется в нескольких формах. Первой формой поливалентности, как считает А. Д. А до, является аллергия у одного человека к нескольким близким по химический строению лекарственным веществам. Так, пенициллины — производные 6-аминопенициллановой кислоты отличаются друг от друга присоединёнными радикалами. Результаты кожных тестов и серологический исследования показали, что существует антигенное родство различных пенициллинов. Поэтому можно ожидать развития перекрёстных аллергических реакций. У больных с повышенной чувствительностью к анестезину нередки случаи аллергии к прокаину, сульфаниламидам и другим производным парааминобензойной кислоты.
Второй формой поливалентности является аллергия у одного человека ко многим лекарствам различного химический строения и фармакологических действия, то есть общая непереносимость лекарств. Подобных случаев в клинические, практике встречается много, и их количество возрастает. Эта форма нередко сочетается или переходит в третью форму поливалентности Лекарственная аллергия, при которой повышенная чувствительность к различным лекарственным препаратам сочетается с аллергией к пищевым веществам, пыли, пыльце растений или любому другому виду инфекционных или неинфекционных аллергенов.
Иммунологический механизмы указанных форм поливалентности Лекарственная аллергия различны и изучены недостаточно. При первой форме поливалентности имеется химический близость активных гаптенных групп в различных лекарствах, к которым развивается аллергия у больного, например, в производных парааминобензойной кислоты, различных пенициллинах и многих других группах лекарств, имеющих близкое химический строение.
При второй форме аллергии можно допустить возникновение сенсибилизации (смотри полный свод знаний) одновременно к нескольким лекарственным веществам или развитие последовательной сенсибилизации вначале к одному, затем к другому препарату. Общая наследственно конституциональная предрасположенность служит благоприятным фоном для развития поливалентной аллергии.
Так же можно объяснить и третью форму Лекарственная аллергия. При поливалентной Лекарственная аллергия имеется общая, чаще всего наследственно-конституциональная реакция, которая с детства выражается различными проявлениями экссудативно-катарального диатеза (смотри полный свод знаний). В дальнейшем профилактические прививки, встреча с другими аллергенами инфекционного и неинфекционного происхождения постепенно формируют тот тип аллергической конституции, который становится особенно благоприятным фоном для воздействия любого лекарства как аллергена.
Клинические проявления. Общепринятой классификации клинические, проявлений Лекарственная аллергия нет. Некоторые авторы классифицируют Лекарственная аллергия, как и другие аллергические болезни, по патогенетическому принципу, то есть клинические, проявления аллергических реакций могут быть. В-зависимого (немедленного) и Т-зависимого (замедленного) типа. Однако практически в клинике встречаются синдромы, принадлежность которых к определённому типу аллергических реакций установить трудно (например, LE-синдром, аллергический лекарственный гепатит и другие).
А. Д. Адо (1968) аллергические реакции, вызываемые различными лекарствами в сенсибилизированном организме, разделяет по быстроте их развития и течению на три группы. К первой группе относятся реакции острого типа, возникающие иногда мгновенно или в течение часа после попадания лекарств в организм (анафилактический шок, острая крапивница, отёк Квинке, приступы бронхиальной астмы, острая гемолитическая анемия). Аллергические лекарственные реакции подострого типа (вторая группа) возникают в первые сутки после введения лекарства (агранулоцитоз, тромбоцитопения, макулопапулезная экзантема, иногда лихорадка). Реакции затяжного типа (третья группа) развиваются в течение нескольких суток после введения лекарства (сывороточная болезнь, аллергические васкулиты и пурпуры, воспалительные процессы в суставах, лимфатических, узлах и в различных внутренних органах). К этой группе относится также панцитопения.
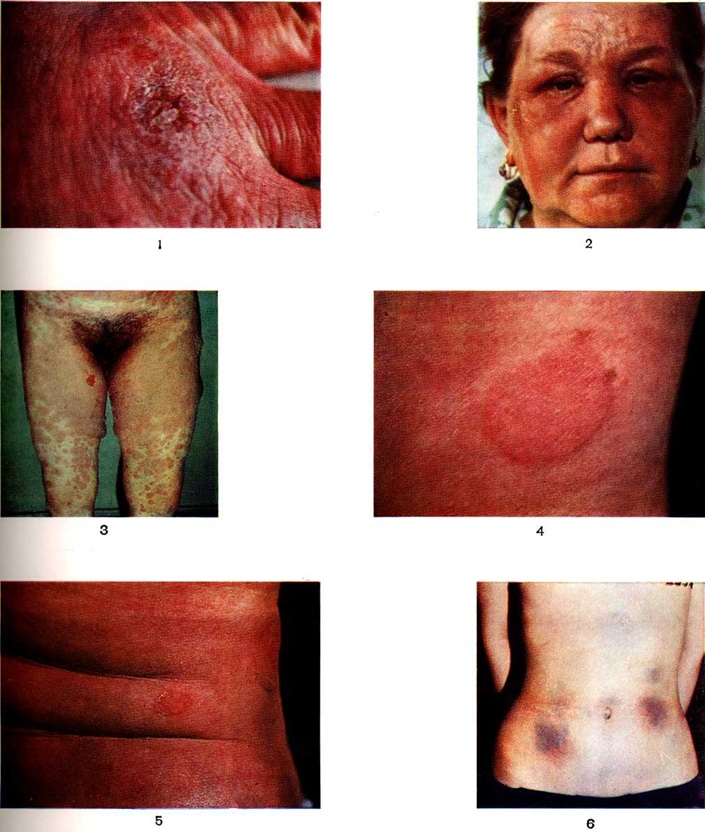
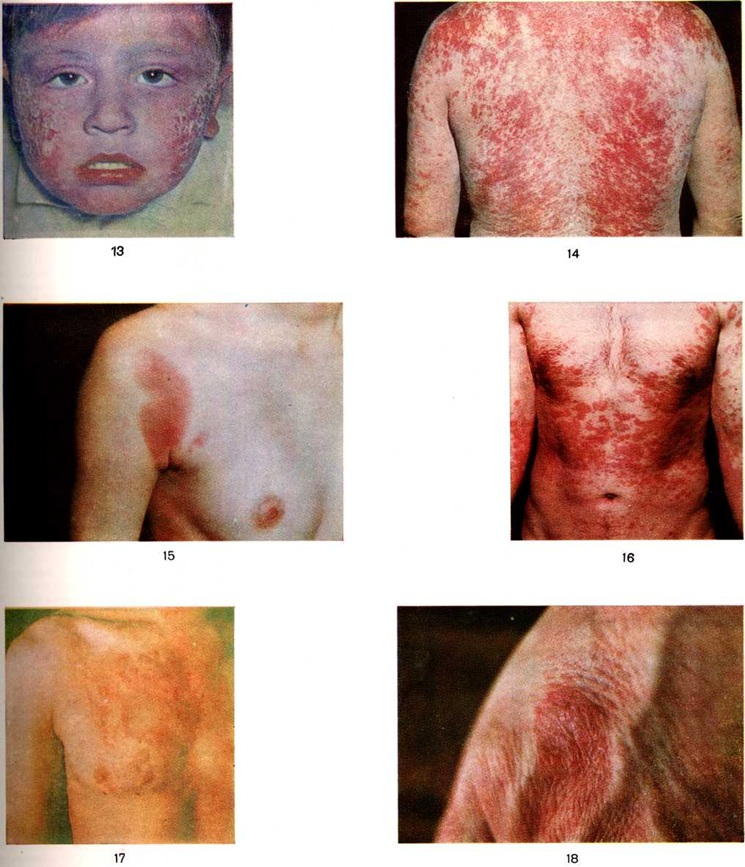
Особенности клинического течения. Характерно внезапное приступообразное начало, часто с тяжёлыми общими симптомами; в отдельных случаях Лекарственная аллергия проявляется лихорадочной реакцией. В патологический процесс вовлекается одновременно несколько систем и органов. Наблюдается относительная независимость симптомов от воздействующего препарата. Симптомы Лекарственная аллергия не являются характерными для данного препарата. Одно и то же лекарство может вызвать самые различные аллергические изменения (цветной рисунок 1, 2, 3), и один и тот же аллергический симптом может возникнуть в результате воздействия самых различных препаратов (цветной рисунок 4, 5, 6). Так, крапивница и отёк Квинке возможны при воздействии различных препаратов. В то же время у одного и того же больного под влиянием одного и того же лекарства могут появляться разнообразные симптомы. Однако несмотря на критерий независимости симптомов от воздействующего лекарства, установлено, что приём отдельных препаратов сопряжён с более или менее характерными проявлениями. Напр., сывороточно-подобные реакции чаще возникают на препараты депо-пенициллина (бициллин), скарлатино-подобные, кореподобные высыпания — на витамины группы В, хинин и другие, полиморфная генерализованная сыпь в сочетании с поражением внутренних органов — на сульфаниламидные препараты, пиразолоновые производные, ацетилсалициловую кислоту, рецидивирующая эритема с пигментацией — на фенолфталеин, антипирин, эритема девятого дня — на сальварсановые препараты и другие
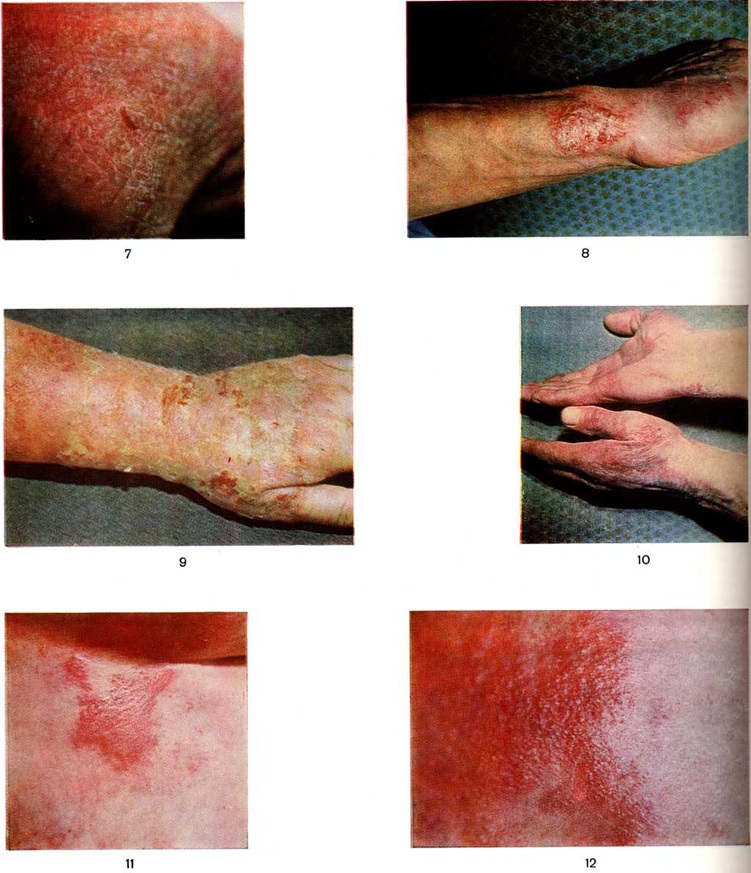
Особенности кожных проявлений. Лекарственные сыпи отличаются полиморфизмом и могут быть пятнистыми, папулезными, уртикарными, везикулезными, буллезными, папулезно-везикулезными, эритемосквамозными. Клинические, проявления Лекарственная аллергия могут напоминать таковые при экземе (цветной рисунок 7, 8, 9, 10), экссудативной эритеме, розовом лишае, красном плоском лишае и так далее Часто наблюдается несколько элементов сыпи сразу (папулы, везикулы, пятна, геморрагические элементы и так далее), а иногда одни элементы постепенно трансформируются в другие, сначала высыпания могут быть мономорфными, а в дальнейшем переходят в полиморфные (цветной рисунок 11, 12 и цветной рисунок 13, 14, 15, 16). Кожные проявления могут осложняться пиодермией.
Острая крапивница (смотри полный свод знаний) и отёк Квинке (смотри полный свод знаний Квинке Отёк) — наиболее часто встречающиеся проявления Лекарственная аллергия, которые могут быть как единственными симптомами Лекарственная аллергия (цветной рисунок 17), так и сочетаться с другими аллергическими реакциями. Причиной лекарственной крапивницы чаще всего бывает пенициллин. При первом курсе лечения и отсутствии скрытой сенсибилизации крапивница возникает на 5—50-й день лечения и позднее, при повторном курсе высыпания могут появляться сразу после приёма препарата. Острая лекарственная крапивница может принимать хронический течение даже после устранения непосредственной причины, вызвавшей её. Причиной этого могут быть ничтожные количества аллергена, например, поступающие с пищей антибиотики (особенно при аллергии к пенициллину). Отёк Квинке часто сочетается с крапивницей.
Узловатая эритема (смотри полный свод знаний Эритема узловатая) составляет 3—4% всех аллергических проявлений Лекарственная аллергия. Локализуется чаще на дистальных отделах конечностей, но может распространиться по всему кожному покрову. Причиной чаще всего бывают сульфаниламидные препараты; заболевание развивается обычно на 1—2-й недель лечения. При повторном попадании аллергена в организм узловатая эритема рецидивирует.
Многоформная экссудативная эритема (смотри полный свод знаний Эритема экссудативная многоформная) локализуется на тех же местах, где и узловатая эритема. Вариант тяжёлого течения (поражение кожи, слизистой оболочки полости рта, глаз, половых органов) носит название синдрома Стивенса— Джонсона (смотри полный свод знаний Эритема).
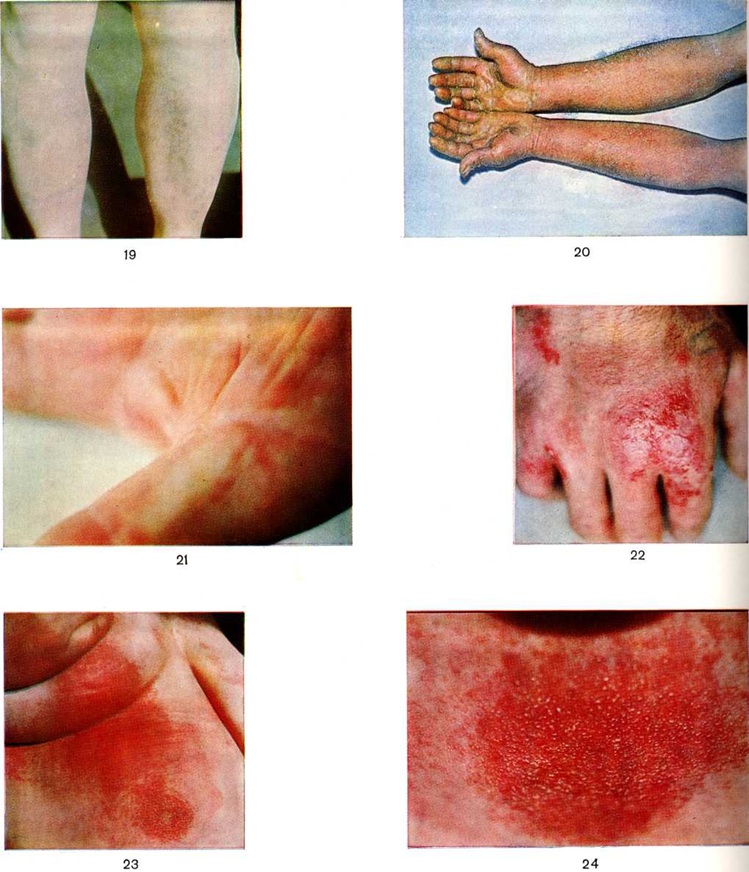
Фиксированные дерматиты — изменения, возникающие на строго ограниченных местах после повторного приёма лекарства-аллергена. Фенолфталеин, сульфаниламиды, йод, антипирин, висмут — наиболее частые причины фиксированных дерматитов (цветной таблица, ст. 193, рисунок 18). Они характеризуются наличием первичных элементов (папулы, пятна, везикулы, буллы и другие), которые появляются на коже разных участков тела, а также на слизистых оболочках. Сыпь может быть мономорфная или полиморфная.
Геморрагический васкулит (смотри полный свод знаний Шенлейна—Геноха болезнь) является аллергическим и чаще вызывается антибиотиками, барбитуратами (цветной таблица, ст. 193, рисунок 19). Для него характерны мелкие точечные кровоизлияния — петехии, которые могут сочетаться с другими кожными проявлениями аллергии (эритемой, крапивницей), а также с лекарственной лихорадкой, артралгиями. Возможны случаи трансформации геморрагических высыпаний в эпидермальный некролиз — синдром Лайелла (смотри полный свод знаний Некролиз эпидермальный токсический). После отмены лекарства-аллергена петехии держатся от 5 до 14 дней, оставляя слабую пигментацию.
Своеобразной формой реакции на некоторые препараты (сальварсановые, тиоурацил, соли висмута, препараты золота, редко антибиотики и сульфаниламиды) является эритема девятого дня. На девятый день лечения возникает диффузная или крупно-пятнистая эритема на коже туловища, реже лица и конечностей. Эритема сопровождается повышением температуры, головными болями, редко нефропатией и гепатитом, течение благоприятное, и реакция завершается через 5—10 дней.
Лекарственная аллергия может проявляться реакцией типа феномена Артюса (смотри полный свод знаний Артюса феномен), аллергическим ринитом, конъюнктивитом, контактным аллергическим дерматитом (цветной рисунок 20, 21, 22, 23, 24), бронхиальной астмой (смотри полный свод знаний), синдромом Леффлера (смотри полный свод знаний Леффлера синдром), тромбозом венечных сосудов, поражением полости рта (стоматитом, гингивитом и другие), гастритом, энтероколитом, гепатитом, нефритом, анафилактическим шоком (смотри полный свод знаний), гематологические синдромами (тромбоцитопенией, гемолитической анемией, агранулоцитозом, панцитопенией).
Диагноз. Наибольшее диагностическое значение при Лекарственная аллергия, как и при других аллергических заболеваниях, имеет аллергический анамнез и лабораторный методы специфической диагностики. Иногда рекомендуются кожные и провокационные аллергические пробы.
Перед назначением любого лекарственного препарата врач должен выяснить: 1) наличие у больного или его родственников каких-либо аллергических заболеваний; 2) получал ли ранее больной данный лекарственный препарат и были ли у него аллергические реакции при его применении; 3) какими лекарствами больной лечился ранее; 4) были ли обострения основного заболевания, сыпи, кожный зуд после приёма лекарств и через какое время; 5) наблюдались ли осложнения после инъекций сывороток и вакцин; 6) наличие грибковых заболеваний кожи и ногтей, так как известно, что у 7—8% больных, страдающих микозами, возникают острые аллергические реакции при первом введении пенициллина за счёт общих аллергенных свойств пенициллина с эпидермофитоном и трихофитоном; 7) наличие контакта с лекарственными препаратами или другими химический веществами.
Тесты лабораторный диагностики Лекарственная аллергия имеют вспомогательное значение. Их оценка проводится только с учётом данных аллергологический анамнеза и клиники заболевания. Перспективным методом диагностики аллергических реакций немедленного типа к пенициллину является радиоаллергосорбентный метод (смотри полный свод знаний). Относительную ценность представляют следующие тесты in vitro: тест специфического освобождения гистамина лейкоцитами для диагностики аллергии к пенициллину, базофильный тест (смотри полный свод знаний), реакция деструкции тучных клеток (смотри полный свод знаний), реакция торможения миграции лейкоцитов крови (смотри полный свод знаний Торможение миграции макрофагов), тест бластотрансформации лимфоцитов (смотри полный свод знаний), тест розетко-образующих клеток (смотри полный свод знаний Розеткообразования тест).
Кожные пробы (смотри полный свод знаний) ставят только по следующим показаниям: 1) необходимость применения препаратов, с которыми был постоянный или длительный проф. контакт; 2) необходимость назначения препарата, который (предполагается) давал аллергические осложнения в анамнезе; 3) витальные показания к назначению 2—3 препаратов, от которых были аллергические осложнения в анамнезе; 4) витальные показания к назначению пенициллина у больных с грибковыми поражениями кожи и ногтей; 5) необходимость назначения высокоаллергенного препарата, ранее многократно применявшегося больным с аллергическими заболеваниями.
Постановку кожных проб с лекарствами проводит только врач-аллерголог. При этом испытывают один препарат в день. В аллергологический кабинете должен быть противошоковый набор. Персонал необходимо проинструктировать о возможных осложнениях.
Методика постановки кожных аллергических проб с пенициллином и стрептомицином может быть капельной, скарификационной и внутрикожной. При капельных пробах больным с Лекарственная аллергия в анамнезе концентрацию веществ последовательно увеличивают в 10 раз от 0,5 —1,0 единиц в 1 миллилитров до 100—500 единиц в 1 мл; для больных, не имеющих Лекарственная аллергия в анамнезе, концентрация веществ составляет от 1000 до 10 000 единиц в 1 миллилитров. Если через 10—15 минут реакция отрицательная, то ставят скарификационную пробу с теми же концентрациями препаратов; в случае отрицательного результата, проводят внутрикожную пробу введения 0,01—0,02 миллилитров лекарства в той же концентрации.
Кожные пробы с препаратами группы тетрациклина малодостоверны, так как часто бывают ложноположительными за счёт резко кислой реакции растворов тетрациклинов. Новокаин для кожных проб применяют в концентрации 0,25%.
Контактные аллергические дерматиты диагностируют с помощью капельной и аппликационной проб.
Оценка кожных аллергических проб немедленного типа проводится по общепринятой методике.
Постановка кожных проб противопоказана с лекарствами, вызывавшими (и неоднократно) анафилактические реакции в анамнезе; в остром периоде любого аллергического заболевания, а также при декомпенсированных болезнях сердца, печени, почек, тиреотоксикозе, беременности, тяжёлом сахарном диабете.
Провокационные пробы (смотри полный свод знаний) бывают нескольких видов. При Лекарственная аллергия провокационную подъязычную пробу проводит только врач и чрезвычайно осторожно. Больной принимает ¼ разовой терапевтической дозы испытуемого препарата (таблетку или раствор нужно держать под языком, не глотая). При положительной реакции через 5—15 минут у больного появляется отёк губ, кожный зуд, крапивница и другие симптомы аллергии. При появлении первых симптомов больной должен выплюнуть препарат, прополоскать рот, не глотая жидкость. Провокационные назальную и ингаляционную пробы проводят только в специализированных аллергологический стационарах по особым показаниям.
Лечение. Существуют специфические и неспецифические методы лечения. Первые направлены на устранение причины, вызвавшей лекарственную аллергическую реакцию,— исключение лекарственного аллергена. Неспецифические методы включают воздействие на все три стадии аллергической реакции (смотри полный свод знаний Аллергические болезни).
Профилактика тесно связана с предупреждением развития аллергии и аллергических заболеваний. Она включает мероприятия по устранению основных и дополнительных факторов, способствующих сенсибилизации организма или вызывающих развитие клинические, проявлений аллергии. Профилактические меры могут быть первичными, направленными против сенсибилизации, и вторичными, предупреждающими усиление аллергической реактивности, расширение её диапазона (полисенсибилизации) и возможность повторных реакций у ранее сенсибилизированных больных.
Различают меры индивидуальной и общественной профилактики. Первое место среди них занимает назначение лекарств строго по показаниям и с учётом индивидуальных особенностей организма. При этом врач должен помнить о вреде полипрогмазии, учитывать анамнестические указания на переносимость лекарственных препаратов и аллергические заболевания. Больным с аллергическими заболеваниями или перенёсшим сывороточную болезнь следует осторожно применять антибиотики и другие препараты с выраженными аллергизирующими свойствами, так как их приём сопряжён с определённым риском; назначать эти препараты целесообразно с небольших доз. Лечение немедленно прекращается при появлении первых признаков лекарственной непереносимости (зуд, крапивница и тому подобное). Следует своевременно проводить санацию очагов фокальной инфекции (хронический тонзиллит, кариес и другие), лечение микозов, так как они вызывают развитие выраженной поливалентной сенсибилизации. Необходимо ограничить наружное применение (на кожу и слизистые оболочки) антибиотиков и других сильных аллергенов.
В общественной профилактике различают следующие направления: санитарно-гигиенических и санитарно-технические меры по предупреждению профессиональные аллергии, особенно на заводах медицинский препаратов и в лечебный учреждениях; уменьшение сенсибилизации населения, что достигается сокращением применения антибиотиков для лечения и откорма скота (отмена препаратов за неделю до убоя).
Значительная часть медикаментозных осложнений возникает в результате самолечения. Поэтому необходимо постоянно проводить разъяснительную работу среди населения (в стационарах, поликлиниках, диспансерах, аптеках, лекториях) о вреде самолечения. Решающее значение в предупреждении самолечения имеет резкое ограничение продажи лекарственных препаратов без рецепта врача. Население следует шире знакомить с основными проявлениями Лекарственная аллергия и мерами её профилактики, привлекая для этой цели печать, радио, телевидение. Смотри, полный свод знаний Аллергия.
|
Адо В.А.; Горячкина Л.А.; Владимиров В.В. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Лейшманиозы |
⇓ Полный свод знаний. Том первый А. ⇓ |
Лекарственная болезнь ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |