Парапроктит |
||
 |
 |
Оглавление
|
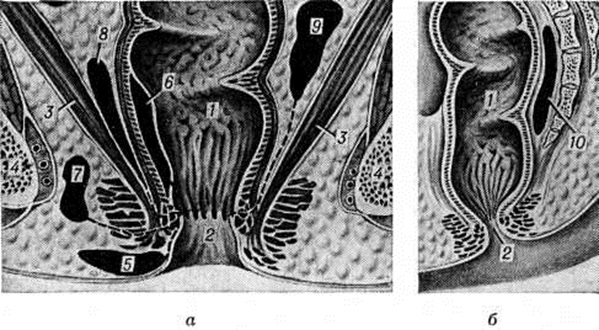
ПарапроктитПарапроктит (paraproctitis; греческий para около проктит) — воспаление околопрямокишечной клетчатки, связанное с наличием очага инфекции в стенке прямой кишки. Воспалительные процессы околопрямокишечной клетчатки, возникающие в связи с заболеванием других органов — предстательной железы, уретры, бульбоуретральных (куперовских) желёз, органов женской половой сферы, костей таза, позвоночника и другие, к данной нозологической форме относить не следует. Классификация. По этиологического признаку различают неспецифический и специфический Парапроктит По течению воспалительного процесса Парапроктит делят на острый, хронически рецидивирующий и хронический, являющиеся по существу стадиями единого процесса. По глубине локализации различают Парапроктит: подкожный, подслизистый, ишиоректальный и пельвиоректальный (рисунок 1, а), а по отношению к стенкам прямой кишки — ретроректальный (рисунок 1, б), боковой и подковообразный, при котором процесс локализуется позади и по бокам прямой кишки, охватывая большую часть её окружности. Передние Парапроктит, почти исключительно подкожные, редки. Статистика. По данным А. М. Аминева (смотри полный свод знаний: т. 10, доп. материалы), среди заболеваний дистального отдела прямой кишки парапроктит стоит на третьем месте после колита и геморроя, конкурируя по частоте с анальными трещинами. Наиболее часто им страдают лица в возрасте 20—50 лет» У женщин заболевание встречается в два раза реже, чем у мужчин. Число больных острым Парапроктит в общехирургических стационарах составляет 0,4 — 0,5% всех больных и 2,3% — от числа больных с заболеваниями прямой кишки. При профилактических осмотрах населения выявляется в среднем 50 больных со свищами прямой кишки на 10 000 обследованных лиц, а среди лиц с заболеваниями прямой кишки больные со свищами составляют 15,1%. Этиология и патогенез. Возбудителем Парапроктит чаще всего является смешанная неспецифическая микрофлора с преобладанием кишечной палочки. Встречается также гнилостная и анаэробная флора и крайне редко — специфические микроорганизмы. Входными воротами инфекции в подавляющем большинстве случаев являются воспалённые кишечные (морганиевы) крипты, куда открываются устья анальных желёз. Отсюда воспалительный процесс (в конечном итоге гнойного характера) переходит на околопрямокишечную клетчатку, распространяясь по имеющимся здесь клетчаточным пространствам (смотри полный свод знаний: Прямая кишка, Таз). Однако возбудители инфекции могут проникать в клетчатку и при других заболеваниях дистального отдела прямой кишки — проктите, геморрое, анальных трещинах, реже при микротравмах слизистой оболочки прямой кишки, повреждении стенки кишки во время операций, в результате повреждений. Клиническая картина. Острый неспецифический парапроктит в типичных случаях проявляется весьма характерными признаками. Больной отмечает боль в промежности, чувство дискомфорта во время акта дефекации; температура тела повышена. Местно при образовании гнойника в подкожной клетчатке имеется гиперемия кожи и воспалительный инфильтрат соответственно стороне поражения. При более глубоком, ишиоректальном Парапроктит общие расстройства выражены гораздо резче, а местные изменения раньше всего удаётся обнаружить, исследуя прямую кишку пальцем (смотри полный свод знаний: Ректальное исследование). Для пельвиоректального Парапроктит характерна картина тяжёлого общего заболевания; в первые дни болезни пальцевое исследование не всегда выявляет имеющийся глубокий инфильтрат. Изменение кожи появляется поздно, при распространении гнойного воспаления в сторону клетчаточных пространств, расположенных ближе к кожному покрову. Выраженность жалоб и клинические, картины зависит от реактивности организма, вирулентности инфекции и локализации гнойника; так, пельвиоректальный Парапроктит может. долгое время не вызывать болей. При распространении гнойного воспалительного процесса на несколько клетчаточных пространств таза может развиться тазовая флегмона (смотри полный свод знаний). Крайне редко высокорасположенный гнойник самопроизвольно вскрывается в брюшную полость. Весьма тяжело протекает Парапроктит, вызванный анаэробной флорой (смотри полный свод знаний: Анаэробная инфекция). А. М. Аминев (1973) делит Парапроктит данной этиологии на гнилостно-гангренозный, анаэробный с восходящим лимфангиитом (смотри полный свод знаний) и Парапроктит с преобладающими явлениями сепсиса (смотри полный свод знаний). |
Характерным для анаэробного Парапроктит является быстрое распространение процесса, выраженная инфильтрация тканей, не всегда имеющая чётко определяемый центральный очаг воспаления. У больных наблюдается снижение АД, резкая тахикардия при умеренном повышении температуры тела. При преобладании в микробной флоре Вас. perfringens отмечается крепитация.
Острый Парапроктит может иметь три исхода: выздоровление (если вскрытие гнойника сопровождается рубцеванием отверстия в стенке кишки, послужившего входными воротами инфекции), развитие хронически рецидивирующего Парапроктит, возникновение хронический Парапроктит с формированием свища прямой кишки.
Неспецифический хронически рецидивирующий парапроктит проявляется периодически остро возникающим нагноением в околопрямокишечной клетчатке при отсутствии наружных свищей. Причиной рецидивов может быть не полностью закрывшийся дефект стенки кишки, через который происходит постоянное инфицирование околопрямокишечной клетчатки, или наличие в последней латентной инфекции. Рецидив может возникнуть также под влиянием провоцирующих факторов (травма, воспаление слизистой оболочки прямой кишки), когда нежный поверхностный рубец в области дефекта кишки нарушается и происходит повторное инфицирование клетчатки или активизация латентной инфекции. В промежутках между рецидивами возможна полная ремиссия.
Хронический неспецифический парапроктит характеризуется наличием свища прямой кишки, который имеет внутреннее отверстие (в стенке кишки); встречается и несколько свищевых ходов и наружных отверстий. В стенке кишки и клетчаточных пространствах таза обнаруживаются перифокальные воспалительные и рубцовые изменения. В течение длительного времени единственным симптомом заболевания являются гноевидные выделения из наружного отверстия свища, которое может располагаться на коже промежности, ягодичной области, бедра, на стенке влагалища. По отношению к волокнам сфинктера прямой кишки различают свищи простые — интрасфинктерные (подкожные и подслизистые), транссфинктерные — чрессфинктерные и сложные — экстрасфинктерные (высокие). У 70% больных, страдающих свищами прямой кишки, в анамнезе отмечаются обострения воспалительного процесса, каждое из которых может повлечь за собой образование новых свищевых разветвлений, гнойных полостей, рубцовых изменений в стенке кишки и мышцах запирательного аппарата. Все это усложняет радикальное лечение хронический Парапроктит
Из специфических парапроктитов некоторое значение может иметь сифилитический Парапроктит, встречающийся чрезвычайно редко. В отличие от острого неспецифического Парапроктит болезнь развивается медленно; вокруг прямой кишки образуется плотный неподвижный инфильтрат, суживающий её просвет. При распаде гуммы на стенке кишки образуется характерная гуммозная язва (смотри полный свод знаний: Сифилис). Ещё реже встречаются туберкулёзные поражения прямой кишки и окружающей клетчатки, актиномикоз и другие специфические заболевания этой области.
Диагноз. Диагноз острого Парапроктит основывается на характерных клинические, данных. Значительную трудность может представить ранняя диагностика пельвиоректального Парапроктит, особенно если не помнить о нем как о возможной причине тяжёлого лихорадочного состояния и не проводить повторных тщательных исследований прямой кишки. Для хронически рецидивирующего Парапроктит характерны периодические обострения воспалительного процесса. Дифференциальный диагноз острого и хронически рецидивирующего Парапроктит следует проводить с фурункулом заднепроходной области, нагноившейся эпидермоидной параректальной кистой, тромбозом геморроидальных узлов, раком анального канала с перифокальным гнойным расплавлением околопрямокишечной клетчатки.
Диагностика свища прямой кишки основывается на наличии внутреннего и наружного свищевых отверстий и свищевого хода. При исследовании прямой кишки пальцем определяют локализацию внутреннего отверстия свища, которое, по данным Ю. В. Дульцева и К. Н. Саламова (1979), чаще всего располагается в одной из задних крипт анального канала, реже в передних и ещё реже в одной из боковых крипт. Важным методом исследования является зондирование свищевого хода (смотри полный свод знаний: Зондирование), маркировка его и внутреннего отверстия красящим веществом, аноскопия. Более точно характер свищевого хода, наличие гнойных полостей и затёков определяют при фистулографии (смотри полный свод знаний).
Дифференциальную диагностику неспецифического свища прямой кишки следует проводить с тератоидными образованиями околопрямокишечной клетчатки, эпителиальным копчиковым ходом, остеомиелитом костей таза, актиномикозом и сифилисом околопрямокишечной клетчатки и промежности, свищом прямой кишки при болезни Крона. При необходимости осуществляют серологические исследования на сифилис, актиномикоз, кожные пробы с туберкулином, биопсию (смотри полный свод знаний) для исключения рака и другие.
Лечение. В ранней стадии острого Парапроктит, когда отсутствуют признаки гнойного расплавления тканей, проводят противовоспалительную терапию (антибиотики, сульфаниламиды, микроклизмы с раствором колларгола, ромазуланом, настойкой ромашки, тёплые сидячие ванны, физиотерапевтические процедуры), назначают щадящую диету с исключением раздражающих пищеварительный тракт продуктов, медикаменты, регулирующие стул и облегчающие дефекацию. Кроме того, в зависимости от общего состояния больного вводят средства иммунотерапии (смотри полный свод знаний), трансфузионные среды (кровь, белковые кровезаменители, дезинтоксикационные средства, растворы электролитов и другие), проводят витаминотерапию (смотри полный свод знаний). Большое значение для лечения больных Парапроктит имеет соблюдение гигиенические режима.
При наличии гнойника показано оперативное вмешательство, которое предпринимается после очистки толстой кишки с помощью клизмы. Операцию предпочтительно выполнять под наркозом. Перед тем как произвести разрез кожи, прямую кишку исследуют пальцем и осматривают её стенки с помощью ректального зеркала. Затем осуществляют чрескожную пункцию гнойника. Извлечённый гной направляют на микробиологические исследование. В полость гнойника вводят 0,5% раствор метиленового синего пополам с 4% раствором перекиси водорода; полость гнойника окрашивается, а поступление красящего вещества в просвет кишки помогает установить локализацию дефекта в стенке кишки.
По вопросу о характере оперативного вмешательства среди хирургов нет единого мнения. В. Р. Брайцев (1956), В. И, Стручков и А. В. Григорян (1954), А. М. Аминев (1973) рекомендуют, вскрыв гнойник дугообразным разрезом, обследовать полость его пальцем, разрушить перемычки, промыть раствором антисептика и ввести в рану тампон. Такая операция, по их мнению, позволяет избежать травмы сфинктера заднего прохода (смотри полный свод знаний) и в 60—80% случаев добиться выздоровления.
А. Н. Рыжих (1951), А. А. Заремба (1978), Бейкон (Н. Е. Bacon, 1949), Габриэль (W. В. Gabriel, 1949), Голихёр (J. С. Goligher, 1975) сообщают о лучших результатах более радикальной операции, при которой одновременно с опорожнением гнойника иссекается поражённая крипта, а следовательно, ликвидируется источник инфекции. При поверхностном Парапроктит они рекомендуют производить радиальный разрез, а при глубоком — дугообразный (для вскрытия и дренирования гнойника) и дополнительный радиальный в сторону источника инфекции, хотя радиальные разрезы сопряжены с повреждением волокон сфинктера.
При локализации входных ворот инфекции на задней стенке анального канала А. А. Заремба (1978), Голихер (1975) и другие хирурги предлагают после вскрытия гнойника (дугообразным разрезом) проводить лигатуру через свищевой ход с выводом её в анус и последующим затягиванием лигатуры (медленное прорезывание сфинктера лигатурой сопровождается постепенным образованием рубца). По данным этих хирургов, проведение лигатуры позволяет радикально излечить больного при высоких Парапроктит, предупреждая развитие недостаточности анального сфинктера.
Низко расположенные подслизистые гнойники могут быть вскрыты через стенку прямой кишки. Данный метод не может быть рекомендован для вскрытия гнойников, расположенных далеко от стенки прямой кишки, в связи с тем что при этом остаётся большая полость, постоянно инфицируемая из просвета кишки и способствующая формированию высокого неполного внутреннего свища, лечение которого сопряжено с большими трудностями. Такие гнойники большинство хирургов опорожняют через ткани промежности.
Лечение рецидивирующего Парапроктит в стадии инфильтрата аналогично лечению острого Парапроктит в раннем периоде, а при гнойном расплавлении показана операция.
Лечение свищей прямой кишки, как правило, оперативное. При выборе способа операции учитывают локализацию внутреннего отверстия свища, отношение свищевого хода к волокнам сфинктера.
В предоперационном периоде определяют микрофлору отделяемого из свища и чувствительность её к антибиотикам; свищевой ход промывают раствором антибиотиков и антисептиков. За 2—3 дня до операции кожу промежности начинают ежедневно обрабатывать 2% спиртовым раствором йода. Перед операцией проводят очищение кишечника с помощью клизм.
При простых (интра и транссфинктерных) свищах операция может быть выполнена под местной анестезией, при более сложных — под наркозом. Оперируют под контролем красящего вещества, введённого в наружное отверстие свища.
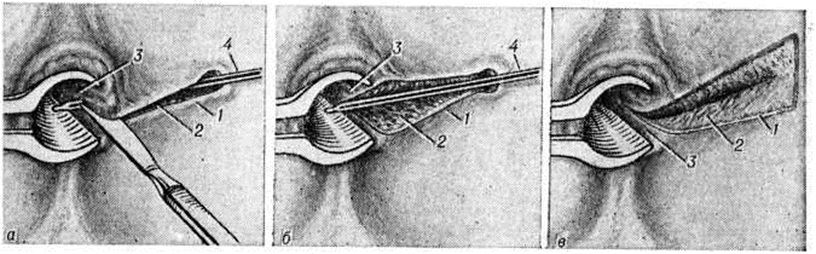
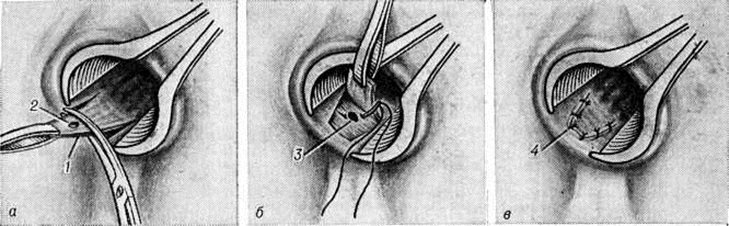
При интрасфинктерных свищах прямой кишки выполняют операцию Габриэля — иссечение свища в просвет прямой кишки (рисунок 2).
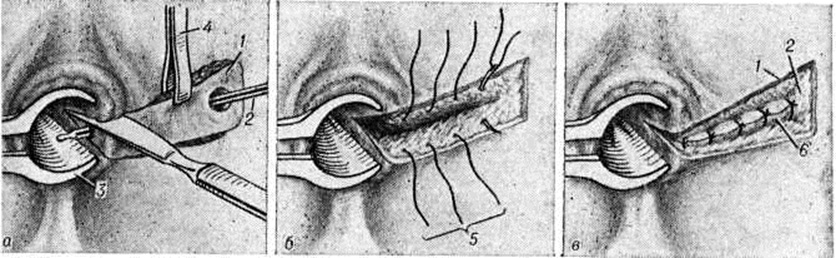
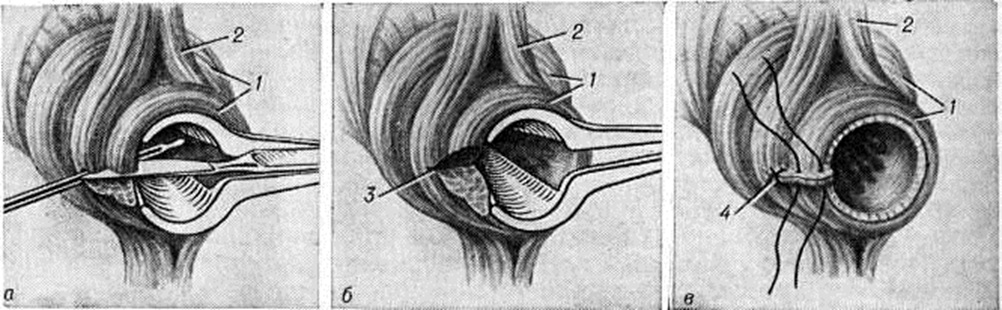
При чрессфинктерных свищах большинство хирургов производит иссечение свища в просвет прямой кишки с ушиванием дна раны и пересечённых волокон сфинктера (рисунок 3). Полное удаление свищевого хода и восстановление пересечённой части сфинктера, производимые при этой операции, обеспечивают сохранение нормальной функции сфинктера заднего прохода.
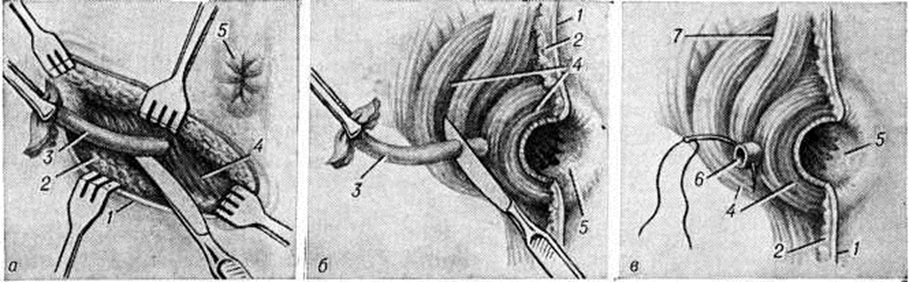
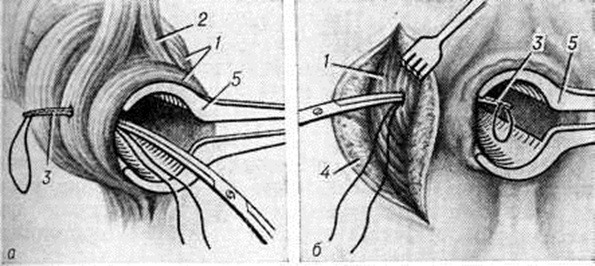
При экстрасфинктерных свищах прямой кишки, когда приходится рассекать большую часть мышц сфинктера заднего прохода при наличии обычно выраженных рубцовых и активных воспалительных процессов, указать единый метод оперативного вмешательства не представляется возможным. В. Д. Федоров с соавторами (1976) выделяют четыре степени сложности экстрасфинктерных свищей, для каждой из которых может быть рекомендован соответствующий тип операции. При экстрасфинктерных свищах прямой кишки без выраженного рубцового процесса в стенке кишки и воспалительного процесса в околопрямокишечной клетчатке (1-я степень сложности) возможно выполнение операции с дозированной (при отсутствии нарушения функции держания) сфинктеротомией на глубине до 0,6— 0,8 сантиметров 1 предложенной А. Н. Рыжихом (рисунок 4). В случае нарушения функции держания эту операцию проводят без сфинктеротомии или выполняют одну из операций с перемещением слизистой оболочки прямой кишки и иссечением свища (рисунок 5). При выраженном рубцовом процессе в области внутреннего отверстия свища, но отсутствии воспаления в околопрямокишечной клетчатке (2-я степень сложности) пластические операции невозможны, показано выполнение операции иссечения свища с ушиванием сфинктера (рисунок 6). Экстрасфинктерные свищи без выраженного рубцового процесса, но с наличием гнойных полостей в околопрямокишечной клетчатке (3-я степень сложности) в зависимости от того, насколько удалены гнойные полости от стенки кишки, могут быть ликвидированы путём операций с перемещением слизистой оболочки прямой кишки (рисунок 5) или иссечением свища с проведением лигатуры. У больных с экстрасфинктерными свищами при наличии значительного рубцового процесса в стенке анального канала, у внутреннего отверстия свища, и гнойных полостей в околопрямокишечной клетчатке (4-я степень сложности) возможно выполнение операции иссечения свища (без рассечения сфинктера) с проведением через свищевой ход лигатуры (рисунок 7). Метод с проведением через свищевой ход лигатуры в подавляющем большинстве случаев применяют при задних свищах прямой кишки; он недопустим при передних свищах у женщин.
Послеоперационное ведение больных аналогично принятому при лечении инфицированных ран (смотри полный свод знаний: Раны, ранения). После операции раны перевязывают ежедневно. Недопустима длительная тампонада послеоперационной раны, поскольку она способствует формированию широкого рубца, препятствующего герметичному смыканию заднего прохода. Первая дефекация осуществляется с помощью очистительной клизмы на 3—4-й день после операции по поводу простых свищей и на 5—7-й день после операции по поводу сложных свищей прямой кишки. При необходимости дефекацию задерживают назначением медикаментозных средств. Питание должно быть калорийным с малым содержанием шлаков. Постельный режим отменяют после первого акта дефекации.
Анаэробный Парапроктит лечат по тем же принципам, что и газовую гангрену (смотри полный свод знаний: Анаэробная инфекция). Для лечения специфических Парапроктит применяют препараты направленного действия (смотри полный свод знаний: Актиномикоз, Сифилис, Туберкулёз).
Прогноз при своевременном и правильном лечении благоприятный. Неудача лечения объясняется сохранением дефекта в стенке прямой кишки или наличием гнойного затёка. Повторные оперативные вмешательства могут привести к слабости сфинктера заднего прохода.
Профилактика. Соблюдение гигиенического режима, предохраняющего от заболеваний прямой кишки, своевременное лечение таких заболеваний. Безотлагательное радикальное лечение острого Парапроктит предупреждает образование свищей прямой кишки.
Особенности парапроктита у детей. Парапроктит у детей встречается значительно реже, чем у взрослых. По данным А. Т. Пулатова и Б. А. Ткаченко (1972), число больных Парапроктит детей составляет 0,7% от общего числа детей с хирургическими заболеваниями и 7% — от всех детей с заболеваниями прямой кишки.
 |
|  |
Рис. 8. | ||
 |
|  |
Рис. 9. | ||
К факторам, способствующим развитию Парапроктит у детей, относятся запоры, поносы, травмирование слизистой оболочки прямой кишки и заднего прохода инородными телами, мацерация кожи промежности, воспаление слизистой оболочки прямой кишки на фоне энтеровирусной инфекции; несколько реже развитию Парапроктит способствуют дивертикулы прямой кишки, кальциноз, глистная инвазия, операции на промежности и органах таза. Возбудителем является кишечная палочка как моноинфекция и в сочетании со стафилококком и тетракокком.
Наиболее часто у детей встречается подкожная форма острого Парапроктит, реже — подкожно-подслизистая, подслизистая, седалищно и тазовопрямокишечная; изредка возможно тотальное поражение околопрямокишечной клетчатки анаэробной инфекцией.
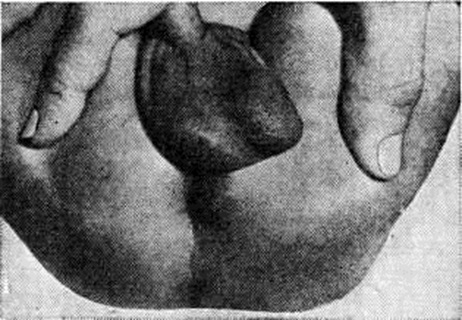
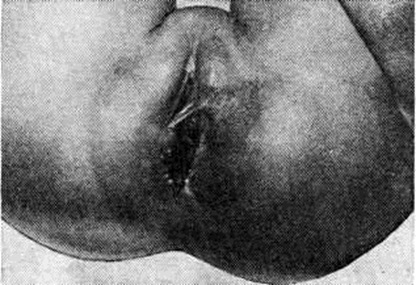
Клинические, картина острого Парапроктит зависит от распространённости процесса и стадии его течения. У новорожденных и детей первого года жизни на первый план выступают общие симптомы: беспокойство при изменении положения и пеленании, отхождении газов и акте дефекации, повышение температуры до 38°, отказ от еды. К концу первых суток появляются местные симптомы. При подкожной форме определяется инфильтрат, локализующийся рядом с прямой кишкой (рисунок 8). Подслизистый инфильтрат определяется при ректальном исследовании; на 2—3-и сутки обычно появляется гноетечение из заднего прохода. При седалищно-прямокишечной форме путём ректального исследования выявляют инфильтрат, который не имеет чётких границ, верхний полюс его достигается с трудом. Ранним признаком данной формы являются остро возникшие общие симптомы, а со вторых суток — обильное отделение слизи из заднего прохода. При тазово-прямокишечной форме инфильтрат можно определить путём бимануального исследования через прямую кишку и переднюю брюшную стенку. Анаэробный Парапроктит характеризуется гангренозно-гнилостным процессом, приводящим к обширным разрушениям клетчатки промежности и околопрямокишечного пространства, стенки прямой кишки, влагалища (рисунок 9). Осложнением острого Парапроктит является формирование прямокишечно-промежностных и прямокишечно-влагалищных свищей, через которые постоянно или периодически выделяются гной, газы, иногда кал. Для детей характерно формирование полных чрессфинктерных, прямокишечных свищей.
Диагноз Парапроктит у детей основывается на тех же данных, что и у взрослых. Дифференциальный диагноз проводят с тазовой флегмоной новорожденного, абсцессом ягодицы, тератомами и жировыми придатками промежности, осложнёнными гемангиомой.
Дети с Парапроктит подлежат госпитализации в экстренном порядке. Принципы лечения аналогичны описанным у взрослых. При оперативном вмешательстве особое внимание уделяют сохранению волокон сфинктера, что тем важнее, чем младше ребёнок.
Прогноз зависит от своевременности диагностики и оперативного лечения.
Профилактика включает комплекс мероприятий, направленных на правильный гигиенические режим ребёнка, рациональное вскармливание, предупреждение вирусных и гнойничковых заболеваний.
|
Дульцев Ю.В.; Плотников А.Н.; Саламов К.H.; Ситковский Н.Б. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Параплегия |
⇓ Полный свод знаний. Том первый А. ⇓ |
Парапсориаз ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |