Переломы |
||
 |
 |
Оглавление
|
ПереломыПереломы (fractura, единственное число) — повреждения кости с нарушением её целости. Различают Переломы травматические и патологические. Травматические Переломы обычно возникают в результате внезапного воздействия значительной механической силы на нормальную кость. В отличие от них патологический Переломы происходят в изменённой каким-нибудь предшествовавшим патологический процессом кости при сравнительно незначительной травме или даже спонтанно. Патологический Переломы наблюдаются реже травматических.Переломы костей всех локализаций чаще встречаются у мужчин, за исключением Переломы шейки и вертельной области бедренной кости, Переломы шейки плечевой кости и костей предплечья в типичном месте. Среди больных с Переломы около 55% приходится на возраст 21—50 лет. Наиболее часто травматические Переломы возникают при дорожно-транспортных происшествиях. Оглавление Переломы в судебно-медицинском отношении Травматические переломыКлассификация. При Переломы обе части разъединившейся кости называют отломками, более мелкие фрагменты повреждённой в зоне Переломы кости — осколками. Травматические Переломы в зависимости от состояния покровов (кожи, слизистых оболочек) делят на закрытые и открытые. При закрытых Переломы целость покровов сохранена либо имеются ссадины. При открытом Переломы в его области имеется рана, через которую повреждённая кость или зона окружающих мягких тканей могут инфицироваться. В зависимости от плоскости Переломы различают поперечные, продольные, косые, винтообразные, Т-образные, Y-образные, звездчатые и дырчатые переломы. Переломы могут быть со смещением отломков или без смещения. Переломы костей с уцелевшей надкостницей, чаще у детей, обозначают как поднадкостничные. При сколоченных Переломы происходит сцепление зубчатых поверхностей отломков. Вколоченный Переломы характеризуется внедрением одного отломка в другой, при этом вклиненный отломок разрушает и раздвигает осколки последнего. В губчатой кости могут иметь место так называемый компрессионные (от сдавления) Переломы, при которых происходят структурные разрушения кости. По локализации различают диафизарные Переломы, эпифизарные (внутрисуставные) и метафизарные (околосуставные). Переломы могут сопровождаться взаимным смещением суставных поверхностей — вывихами или подвывихами (например, лодыжечные Переломы с подвывихами стопы). Эти Переломы относятся к группе так называемый переломовывихов. При наличии двух отломков — проксимального и дистального—говорят о простом Переломы, при наличии двух и более крупных сегментарных фрагментов на протяжении кости — полифокальном Переломы (двойные, тройные и так далее). Некоторые травматологи называют эти Переломы множественными. Переломы с одним или несколькими осколками принято считать оскольчатыми. Если кость на значительном протяжении превращается в массу мелких и крупных осколков, Переломы обозначают как раздробленный. Переломы в пределах одного анатомо-функционального образования называют изолированными, Переломы в двух и более анатомо-функциональных образованиях в одном или нескольких сегментах конечности — множественными; например, Переломы диафизов двух бедренных костей или одновременный Переломы бедренной и плечевой кости или костей двух голеней и тому подобное Переломы с одновременным повреждением внутренних органов принято называть сочетанными; например, Переломы таза с повреждением мочевого пузыря, Переломы позвоночника с повреждением спинного мозга. В детском и юношеском возрасте отмечается особый вид Переломы— так называемый эпифизеолизы — соскальзывание (отделение) эпифизов костей по линии неокостеневшего росткового хряща. |
Для уточнения локальной диагностики Переломы используют анатомические термины, присвоенные данной области; например, Переломы хирургической шейки плеча, субкапитальный Переломы шейки бедра, надлодыжковый Переломы Ряд Переломы, возникающих при сходном механизме повреждения, имеющих одну и ту же морфологический картину, называют типичными или классическими. Часто им присваивается имя автора, впервые описавшего такой Переломы; например, Переломы лучевой кости в типичном месте: разгибательный перелом Коллиса (смотри полный свод знаний: Коллиса перелом) и сгибательный перелом Смита (смотри полный свод знаний: Предплечье), Переломы лодыжек Дюпюитрена (смотри полный свод знаний: Дюпюитрена перелом), Переломы таза Мальгеня (смотри полный свод знаний: Мальгеня переломы) и другие.
Механизм возникновения переломов лучше всего объясняется на основе положений науки о сопротивлении твёрдых материалов. Живая человеческая кость представляет собой твёрдое тело со сравнительно низким пределом упругости. Под влиянием внешней силы, не превышающей пределов её упругости, кость кратковременно деформируется и снова принимает свою первоначальную форму. Если же воздействующая внешняя сила превышает этот предел, целость кости нарушается. В зависимости от характера воздействующей силы (сжатие, растяжение, сдвиг) возникает соответствующая деформация: сплющивание, разрыв и сдвиг, однако чистые виды деформаций наблюдаются редко. Форма разрушения кости зависит от двух главных моментов: 1) величины, продолжительности и направления воздействия внешней силы; 2) физических свойств самой кости — её структуры, твёрдости, упругости. Эти свойства кости неодинаковы у людей разного возраста и в разных костях скелета. В зависимости от точки приложения силы различают Переломы от прямой травмы (Переломы непосредственно в зоне приложения силы; например, при прямом ударе) и от непрямой травмы (Переломы возникает вдали от места приложения силы; например, Переломы позвоночника при падении на ноги с высоты). С учётом направления действующей силы различают Переломы от сдвига (или среза), от вклинения, от изгиба, от сплющивания, от кручения, от отрыва и от раздробления. Сила, действующая в поперечном к оси диафиза кости направлении, под влиянием сдвига его частей вызывает поперечные или косые Переломы Под влиянием толчка, действующего в продольном направлении, происходит вклинение отломков с образованием многооскольчатого Переломы Под влиянием сгибания кости Переломы возникает сперва на выпуклой стороне изгиба кости, где структура её подвергается растяжению, а затем на вогнутой её стороне, где кость подвергается сжатию; при этом здесь часто образуется клиновидный осколок, располагающийся между концами отломков. Давление на губчатую кость в продольном направлении вызывает её сплющивание, при этом образуются компрессионные и вколоченные Переломы Типичным Переломы такого типа являются компрессионные Переломы позвоночника. При действии скручивающей силы возникают винтообразные, или спиральные, Переломы Такие Переломы голени обычно образуются у лыжников в момент падения с одновременным резким поворотом туловища в сторону при прочно фиксированной стопе. При непосредственном воздействии особенно большой силы на кость нередко происходит её раздробление. Дырчатые и краевые Переломы наблюдаются при непосредственном воздействии ранящего оружия, обычно при огнестрельных ранениях. В ряде случаев точный механизм Переломы установить не удаётся из-за сложного взаимодействия травмирующих моментов.
Смещение отломков и сопутствующие повреждения окружающих тканей. С клинической точки зрения в понятие «перелом» включается не только нарушение целости кости, но и одновременное повреждение окружающих мягких тканей, обусловленное как внешней травмой, так и воздействием сместившихся отломков. Степень и характер этих повреждений могут быть весьма разнообразными. Чаще всего имеют место небольшие разрывы мышц и мелких сосудов, в результате которых в зоне Переломы образуется гематома (смотри полный свод знаний). Объем излившейся крови в зону Переломы и окружающие ткани, даже при отсутствии повреждения крупных сосудов, колеблется в широких пределах. Так, например, при Переломы костей голени он достигает 500 миллилитров, при вертельных Переломы бедренной кости — от 100 до 500 миллилитров и более, при Переломы диафиза бедренной кости — от 700 миллилитров до 1 литров, Переломы таза — от небольшого количества до 2 литров и более. Нередко органы, располагающиеся по соседству с повреждённой костью или находящиеся внутри костных полостей, повреждаются отломками кости, что может быть опаснее самого Переломы (например, повреждение мочевого пузыря и мочеиспускательного канала при Переломы таза, головного или спинного мозга при Переломы черепа или позвоночника и другие) Сместившиеся отломки могут повредить крупные сосуды и нервы, а также кожу или слизистую оболочку, тогда закрытый Переломы превращается в открытый. Это наблюдается чаще всего при Переломы костей голени и нижней челюсти.
Направление и степень смещения отломков при Переломы зависят от характера и локализации Переломы; от направления действия и величины силы, вызывающей травму; от формы и механики суставов, с которыми связаны центральный и периферический отломки; от тяжести периферической части конечности; от рефлекторного сокращения (ретракции) мышц, Наблюдаются следующие виды смещений отломков: 1) продольное смещение, или смещение по длине, когда отломки заходят один за другой или вклиниваются друг в друга> вследствие чего происходит укорочение конечности; реже отломки расходятся (например, при поперечном Переломы надколенника); 2) боковое смещение, или смещение по ширине отломков; 3) смещение отломков па оси, при котором они располагаются под углом друг к другу; 4) ротация отломков вокруг продольной оси конечности. Обычно смещение отломков происходит одновременно в нескольких плоскостях и направлениях. При смещении отломков возможно ущемление между ними мышц, сосудов, нервов (интерпозиция тканей). Несвоевременное их освобождение может быть причиной паралича, нарушения кровообращения конечности, несращения отломков.
Патологическая анатомия. Микроскопически вскоре после травмы в зоне перелома отмечаются реактивные изменения, вначале в виде расстройства кровообращения с паралитическим расширением сосудов микроциркуляторного русла со стазом крови. Уже в первые часы появляется и быстро прогрессирует отёк. При достаточной обездвиженности отломков и отсутствии обширных повреждений костных сосудистых сетей через 1—2 суток после Переломы стаз и парез сосудов сменяются активной гиперемией, продолжающейся в течение всего периода мозолеобразования. Вслед за развитием гиперемии в зоне Переломы появляются лейкоцитарная инфильтрация и фибринозный выпот, что рассматривают как проявление асептического серозного воспаления (смотри полный свод знаний), свойственного каждой травме. Фибрин при Переломы, по определению А. В. Русакова, является своего рода «первичным клеем» и субстратом для будущего развития специфических элементов костной мозоли (смотри полный свод знаний). В него вскоре проникают клетки, и начинается процесс образования клеточно-волокнистой ткани.
На фоне ранних реактивных изменений в зоне Переломы появляются дистрофические и некробиотические изменения: в мягких тканях — с конца первых суток после травмы, в костной ткани — с 3—7-х суток При закрытых диафизарных Переломы в костномозговом канале на протяжении 0,5 сантиметров от краёв отломков виден тканевой детрит, пропитанный распадающимися эритроцитами и нитями фибрина; ядра остеоцитов не окрашиваются. В более отдалённых участках диафиза обнаруживают некробиоз лишь отдельных остеоцитов. В костномозговом канале некротические массы подвергаются лизису, что приводит к формированию множественных микрокист, заполненных плазмоподобной жидкостью. По мнению А. В. Русакова, некроз остеоцитов ещё не является показателем омертвения всей костной ткани, жизнеспособность которой может проявиться в реактивном рассасывании костного вещества. Эта реакция со стороны костных отломков выявляется к 3—5-му дню после травмы в виде мелких зазубрин по плоскости излома, в расширении сосудистых каналов этой зоны, что можно трактовать как проявление остеодистрофии.
При обычных закрытых эпифизарных Переломы, при Переломы губчатых и плоских костей обнаруживают те же явления, что и при диафизарных, но отёк тканей костномозговых пространств, некробиотические и дистрофические изменения выражены в меньшей степени.
Заживление переломов. Характер восстановления целости кости зависит от ряда общих и местных факторов. Среди первых нужно отметить возраст больного, его физическое и нервно-психическое состояние, конституцию, функцию эндокринной системы, обмен веществ, состояние питания и др. У детей сращение происходит значительно скорее, чем у взрослых. Так, сращение неосложнённого закрытого Переломы бедренной кости у младенца наступает в течение 1 месяцев, у подростка 15 лет — через 1½—2 месяцев, у 30-летнего мужчины — через 2½—3 месяцев, у 50—60-летнего — через 3—4 месяцев Замедленное сращение Переломы наблюдается при авитаминозе, диабете, лучевой болезни, в период беременности и лактации, у лиц с выраженной анемией и гипопротеинемией и при некоторых других заболеваниях. Длительное введение кортизона, гидрокортизона, преднизолона также ухудшает процесс заживления Переломы Однако на процесс сращения Переломы в значительно большей степени влияют местные факторы. При благоприятных местных условиях и правильном лечении значение общих факторов проявляется лишь некоторым удлинением срока сращения. На скорость сращения оказывают влияние такие местные факторы, как локализация, степень смещения и подвижности отломков, тип Переломы Косые и винтообразные Переломы с большими, хорошо соприкасающимися поверхностями изломов срастаются быстрее, чем поперечные. Значительно скорее срастаются вколоченные Переломы Таким образом, чем точнее сопоставлены и чем менее подвижны отломки, тем скорее они срастаются. Процесс образования мозоли нарушается при интерпозиции мягких тканей или крупного осколка повернувшегося между основными отломками. Большое значение для мозолеобразования имеют степень васкуляризации и жизнеспособность костных отломков. Чем значительнее нарушение кровообращения отломков в результате травмы или операции, тем медленнее протекает процесс восстановления кости. Так, двойные Переломы диафизов срастаются медленно в связи с плохим кровоснабжением среднего фрагмента. В образовании мозоли имеет большое значение механический фактор. Умеренное давление, действующее перпендикулярно к плоскости Переломы, благоприятствует процессу мозолеобразования, а растягивающие, сдвигающие и вращающие силы — неблагоприятны. Недостаточная, не исключающая движение отломков, кратковременная или часто прерываемая иммобилизация является нередкой причиной задержки сращения и резорбции неокрепшей мозоли, несращения Переломы и образования ложного сустава (смотри полный свод знаний).
Местные условия для сращения Переломы при лечении различными методами
неодинаковы. Так, при лечении гипсовой повязкой или вытяжением, в отличие от оперативного лечения, не происходит дополнительного повреждения тканей, в том числе сосудов, в зоне Переломы, что является благоприятным для мозолеобразования фактором. Вместе с этим репозиция и обездвижение отломков при этом менее совершенны, чем при устойчивом остеосинтезе (смотри полный свод знаний), осуществлённом, например, погружными фиксаторами. Условия для репаративной регенерации при закрытом внутрикостном остеосинтезе иные, чем при открытом. Процесс заживления Переломы при экстрамедуллярном металло-остеосинтезе винтами и пластинками отличается от заживления Переломы при внутрикостном остеосинтезе. При первом внутрикостное кровоснабжение хорошо сопоставленных и удерживаемых отломков обычно сохраняется или мало страдает. Определённые особенности имеют восстановительные процессы при закрытом или открытом внеочаговом компрессионно-дистракционном остеосинтезе. При этом не только достигается полная неподвижность отломков, но и отсутствует дополнительное повреждение внутрикостного и периостального кровоснабжения. При открытых Переломы, особенно в тех случаях, когда развивается инфекция, условия для репаративных процессов менее благоприятны, чем при закрытых Переломы
При определении сроков сращения отломков, выздоровления больного и восстановления трудоспособности следует учитывать рентгенологическое и клинические, данные о функциональный выносливости сращённой кости и восстановлении функции конечности. Иногда при сращении Переломы повторная травма вновь вызывает Переломы (рефрактура); чаще это имеет место при неокрепшей костной мозоли вследствие преждевременного прекращения иммобилизации или удаления фиксатора.
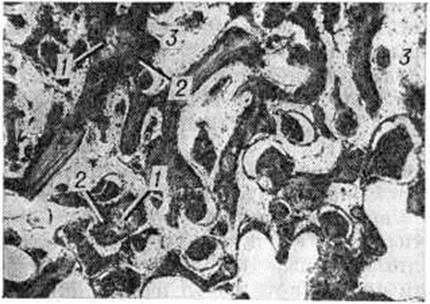
При точном сопоставлении отломков возможно прямое костное сращение с помощью интермедиарной костной мозоли, что именуют первичным костным сращением. Когда сращение отломков наступает после предварительного соединения их костно-хрящевой провизорной мозолью, на основе которой постепенно будет формироваться окончательная интермедиарная костная мозоль, говорят о вторичном костном сращении. Первичное костное сращение может произойти только в строго определённых условиях: при достаточном кровоснабжении отломков, точности их сопоставления, достаточности их обездвижения. Микрофотографии кости при первичном сращении в разные сроки консолидации представлены на рисунок 1 и 2.
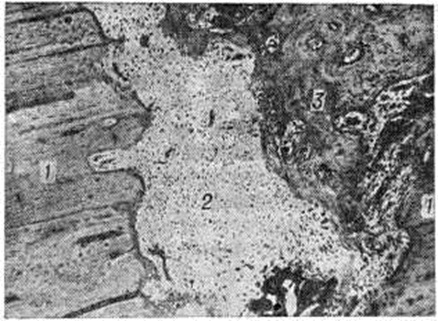
В подавляющем большинстве случаев из-за трудностей обеспечения всех необходимых условий костное сращение бывает вторичным, при котором в разные сроки (но не ранее 6—8-й недель и до многих месяцев) после Переломы формируется окончательная костная мозоль. Такой вариант является проявлением адаптационных механизмов организма, направленных на восстановление целости кости в неблагоприятных условиях для заживления костных ран. Невозможность мобилизации таких приспособительных реакций приводит к несращению отломков повреждённой кости. Наиболее благоприятными для проявления адаптационных возможностей организма являются Переломы тех отделов костей, где имеется надкостница и окружающий её мышечный массив, например, диафизарные Переломы трубчатых костей. Переломы лишённых надкостницы эпифизов костей при отсутствии условий, необходимых для первичного костного сращения, не могут срастаться путём приспособительного вторичного костного сращения, поэтому без применения остеосинтеза отломки часто не срастаются, например, при медиальных Переломы шейки бедренной кости. Микрофотография кости при вторичном сращении представлена на рисунок 3.
 |

|  |
Рис. 2. | ||
Открытые Переломы нередко осложняются развитием воспалительного процесса, что проявляется более выраженными явлениями нарушения кровообращения и большим скоплением сегментоядерных лейкоцитов в прилегающих к зоне Переломы костномозговых пространствах и окружающих кость мягких тканях. В дальнейшем появляется грануляционная ткань (смотри полный свод знаний) со значительной примесью сегментоядерных лейкоцитов. Выявляются зоны некроза и рассасывания костной ткани. Проявление в зоне Переломы репаративных процессов при этом задерживается, и сращение наступает только после ликвидации острого воспалительного процесса, затягиваясь на месяцы и даже годы.
Морфологически картина заживления Переломы в разных костях скелета имеет свои особенности. Так, в позвоночнике, где чаще возникают компрессионные Переломы тел позвонков с вколачиванием отломков и деструкцией костных пластинок, репаративные процессы в зоне повреждения характеризуются новообразованием костных пластинок, напластовывающихся на старые костные пластинки губчатого вещества. В дальнейшем происходит созревание костной ткани и упорядочение структуры губчатого вещества. Заживление Переломы рёбер, имеющих довольно толстое корковое вещество и находящихся в условиях подвижности, происходит путём вторичного костного сращения с предварительным формированием периостальной костно-хрящевой мозоли. При Переломы тела нижней челюсти при неправильном лечении сращение может вовсе не наступить, так как в силу анатомо-физиологических условий (жевательные движения) не всегда возможно создать условия достаточной обездвиженности отломков.
Клиническая картина. Общее состояние пострадавших при большинстве Переломы бывает удовлетворительным, средней тяжести, реже — тяжёлое. Однако при множественных Переломы, особенно при наличии открытых травм, а также при сочетанных повреждениях у больных, как правило, быстро развивается тяжёлое и часто крайне тяжёлое состояние, нередко с симптомокомплексом травматического шока (смотри полный свод знаний). Тяжесть состояния больного при сочетанных повреждениях определяется не столько повреждением скелета, сколько степенью повреждения внутренних органов.
В области Переломы обычно отмечают припухлость и кровоподтёк. Функция конечности в большинстве случаев немедленно нарушается. Активные и пассивные движения болезненны и ограничены. Однако иногда, например, при вколоченных Переломы шейки бедренной кости, некоторые больные продолжают даже передвигаться, что может привести к смещению отломков и превращению вколоченного Переломы в невколоченный. Безусловными симптомами Переломы являются деформация конечности, ненормальная подвижность на месте Переломы, крепитация отломков и укорочение конечности. Наряду с этими наблюдаются другие, менее характерные признаки, например, иррадиирующая боль вдали от места Переломы, нарушение звукопроводимости кости и др. При трещинах, поднадкостничных, вколоченных, внутрисуставных и околосуставных Переломы часть симптомов может отсутствовать. Имеется также ряд симптомов, характерных для определённых видов Переломы, например, усиленная пульсация бедренных сосудов и боль при пальпации под паховой (пупартовой) связкой при медиальных, особенно варусных, Переломы шейки бедра (симптом Гирголава); расположение большого вертела над линией Розера — Нелатона при Переломы шейки и вертельных Переломы бедра со смещением (смотри полный свод знаний: Тазобедренный сустав), образование двух неравных (острого и тупого) смежных углов между продольной осью плеча и линией, соединяющей оба мыщелка плечевой кости (вместо равных прямых углов в норме), при надмыщелковых Переломы плечевой кости и др. При внутрисуставных Переломы определяется гемартроз (смотри полный свод знаний), а также ротационные, боковые смещения и движения, не свойственные данному суставу.
При обследовании больного с Переломы необходимо проверить наличие пульса ниже уровня Переломы При подозрении на повреждение магистрального сосуда показана ангиография (смотри полный свод знаний). Исследование кожной чувствительности, активных движений и мышечной силы позволяет судить о возможном повреждении элементов периферической или центральной нервной системы. Особенно тщательно надо исследовать больных, находящихся в бессознательном состоянии или состоянии тяжёлого алкогольного опьянения. При наличии Переломы у них могут остаться своевременно не диагностированными опасные для жизни повреждения, например, разрывы внутренних органов, мочевого пузыря и мочеиспускательного канала, тяжёлая травма головного и спинного мозга и другие.
 |
|  |
| ||
Особого внимания заслуживают открытые Переломы Характер их определяется механизмом травмы, локализацией Переломы, обширностью и степенью повреждения мягких тканей (кожа, мышцы, фасции, сухожилия, сосуды, нервы и др.), расположением раны, микробным загрязнением её. Течение открытых Переломы зависит в значительной мере от особенностей анатомического строения травмированной области, реактивности, обширности и степени тяжести повреждения мягких тканей и вида самого Переломы Как правило, микробное загрязнение тканей (и вероятность развития инфекции) при небольших ранах меньше, чем при обширных глубоких и тяжёлых повреждениях кожи и подлежащих мягких тканей. Нередко зона повреждения мягких тканей значительно обширнее, чем размеры кожной раны. При открытых Переломы, возникающих в результате прокола тканей отломками изнутри, мягкие ткани повреждаются меньше, чем при открытых Переломы, возникающих при нанесении ранения извне. Сломанная кость может быть обнажена на большем или меньшем протяжении или совсем не видна. В некоторых случаях первоначально закрытый Переломы превращается в открытый спустя несколько дней (так называемый вторичные открытые Переломы). Это наблюдается при некрозе кожи в результате самой травмы или под влиянием давления изнутри конца смещённого отломка. Наиболее часто некроз возникает на голени. Опасность инфицирования открытых Переломы больше на нижних конечностях, чем на верхних. На нижней конечности имеется больший массив мышц, кожа сильнее загрязнена и больше вероятность загрязнения раны почвой. Бактериологических исследование ран при свежих открытых Переломы показывает, что в преобладающем большинстве случаев (90% и более) раны бактериально загрязнены. Наиболее часто посевы дают рост стафилококков или различные сочетания микробной флоры (стафилококковая, кишечная палочка, синегнойная и др.). Чем обширнее, глубже и тяжелее повреждения кожи и подлежащих мягких тканей при открытых Переломы, тем больше вероятность перехода микробного загрязнения в тяжёлую инфекцию — гнойную, анаэробную или гнилостную. При открытых Переломы значительно чаще, чем при закрытых, имеет место повреждение магистральных сосудов, которое может привести к нарушению кровоснабжения конечности вплоть до развития ишемической гангрены.
Открытые Переломы многообразны по своим клинические, формам, и поэтому диагноз «открытый перелом» не даёт полного представления о тяжести травмы.
Предложено несколько классификаций открытых Переломы. Наиболее широкое распространение получила классификация А. В. Каплана и О. Н. Марковой, предложенная в 1967 год (таблица 1). Она учитывает обширность и характер повреждения кожи и всех подлежащих тканей, повреждение магистральных сосудов, локализацию и характер Переломы, то есть базируется на основных факторах, определяющих тяжесть и особенности открытого Переломы
Классификация позволяет не только уточнить диагноз открытого Переломы, но и более правильно установить показания к применению того или иного метода лечения, прогнозировать исход и проводить дифференциальный анализ исходов лечения в зависимости от тяжести открытого Переломы
Особенности травматических переломов у детей. Переломы у детей имеют свою специфику, обусловленную возрастными анатомо-физиологическими особенностями детского организма. Чем меньше возраст ребёнка, тем больше выражены эти отличия.
Травмы у детей бывают довольно часто, однако в большинстве случаев это ушибы, ссадины, а если возникает Переломы, то он, как правило, носит изолированный характер. При этом механизм травмы чаще непрямой. Множественные и сочетанные Переломы у детей встречаются значительно реже, чем у взрослых, и в основном являются результатом дорожно-транспортных происшествий. Переломы у детей нередко возникают при падении с деревьев, заборов, во время спортивных занятий, на уроках физкультуры при дефектах контроля.
Переломы верхних конечностей наблюдаются значительно чаще, чем нижних,— соответственно 69 и 31% (у взрослых соотношение обратное).
У детей существуют определённые отличия в частоте и локализации Переломы Так, например, чаще всего у детей возникают II. в области локтевого сустава (над и чрезмыщелковые Переломы, отрывные Переломы медиального надмыщелка, сочетающиеся с вывихом костей предплечья, Переломы блока и головки мыщелка плечевой кости, шейки лучевой кости и локтевого отростка, отрывные Переломы венечного отростка). Довольно часты у детей Переломы обеих костей предплечья, в основном поперечные в нижней трети на одном уровне. Весьма распространены изолированные Переломы большеберцовой кости. У детей при травме голени, как правило, ломается большеберцовая кость и не ломается, а лишь прогибается в силу своей эластичности малоберцовая кость. В связи с этим отломки большеберцовой кости, как правило, смещаются незначительно и лишь под углом друг к другу. Переломы лодыжек у детей и разрывы межберцового синдесмоза наблюдаются крайне редко, чаще возникают трансэпифизарные Переломы внутреннего края большеберцовой кости. Переломы костей кисти встречаются довольно часто, значительно реже ломаются кости стопы.
Переломы у новорожденных могут возникать во время родов. Диагностика их не представляет особых трудностей. Чаще ломается ключица и бедренная кость. Срастаются такие Переломы обычно за 7—10 дней, но иногда на всю жизнь остаются угловые деформации.
Детская кость растёт главным образом за счёт хрящевых зон роста эпифизов и апофизов. Поэтому только у детей наблюдаются эпифизеолизы (остеоэпифизеолизы) и апофизеолизы. При подобных повреждениях возможно повреждение зон роста и в связи с этим преждевременное их замыкание, что может привести в последующем к укорочению и угловой деформации конечности. Так, например, Переломы и эпифизеолизы в области проксимального конца плечевой кости и остеоэпифизеолизы дистального конца бедренной кости нередко заканчиваются отставанием роста соответствующего сегмента конечности. Остеоэпифизеолизы дистального конца лучевой кости при правильном консервативном лечении редко приводят к отставанию роста лучевой кости и лучевой косорукости (смотри полный свод знаний). При трансэпифизарных Переломы дистального конца большеберцовой кости повреждается медиальный отдел ростковой зоны, что нередко заканчивается отставанием роста медиального края большеберцовой кости с последующей варусной деформацией голеностопного сустава. Остеоэпифизеолизы дистального конца большеберцовой кости, как правило, не оставляют последствий.
У детей плотная и сравнительно толстая надкостница, кости содержат большое количество органических соединений. В связи с этим кости ребёнка по сравнению с костями взрослых более гибкие. Поэтому нередки поднадкостничные Переломы по типу «зелёной ветки», при которых нарушается целость кортикального вещества, а целость надкостницы сохраняется.
При полных переломах отломки часто смещаются в пределах неповреждённой надкостницы и не перфорируют кожу. Этому же препятствует сравнительно хорошо развитая подкожная клетчатка на конечностях. В связи с этим открытые Переломы сравнительно редки (в 4 раза реже, чем у взрослых).
Определённые отличия имеются и в клинические, картине Переломы Травма конечности у детей, особенно верхней, всегда сопровождается значительным отёком мягких тканей. Отсюда вытекает необходимость значительно более частого применения лонгетных гипсовых повязок и строгого контроля за состоянием кровообращения повреждённой конечности, особенно, если пришлось наложить циркулярную гипсовую повязку. Необходимо обращать внимание на состояние периферических нервов, повреждение которых у детей очень часто наблюдается в области локтевого сустава.
Особенности травматических переломов в пожилом и старческом возрасте. Переломы— частая травма у лиц пожилого и старческого возраста. Среди пострадавших преобладают женщины. Частым Переломы у пожилых способствуют инволютивные процессы в опорно-двигательном аппарате, остеопороз (смотри полный свод знаний), хрупкость и ломкость костей, потеря эластичности хрящей, что снижает их амортизирующую роль при травме. Жертвами несчастных случаев часто бывают пешеходы в возрасте старше 60—65 лет, что, очевидно, связано с ухудшением у них ориентировки и снижением быстроты реакции на опасность. Некоторые локализации Переломы чаще встречаются в преклонном возрасте, чем у более молодых. Переломы шейки бедренной кости и вертельной области, хирургической шейки плечевой кости, позвоночника, предплечья в типичном месте и некоторые другие специфичны для людей преклонного возраста не только потому, что часто встречаются, но и потому, что возникают при сравнительно небольшой травме на фоне сенильного остеопороза. В связи с этим у многих старых людей на протяжении короткого периода (2—5 лет) может возникнуть несколько Переломы разной локализации.
Переломы у людей пожилого и старческого возраста обычно хорошо срастаются, если для этого создаются необходимые условия. Основное различие окончательно сформировавшейся мозоли у старого и молодого человека состоит в том, что в первом случае мозоль, так же как и кость, менее плотна, более остеопорозна, хрупка и обладает пониженной прочностью.
Осложнения. У больных с Переломы, особенно при множественных и сочетанных травмах, при открытых переломах, Переломы таза и Переломы бедра, может развиться шок, жировая эмболия (смотри полный свод знаний), травматический токсикоз (смотри полный свод знаний), анемия (смотри полный свод знаний). У пожилых людей Переломы нередко осложняются пневмонией, у алкоголиков — острым психозом (смотри полный свод знаний: Delirium acutum). При открытых и огнестрельных Переломы, особенно при обширных повреждениях тканей, нередко развивается поверхностное или глубокое нагноение, остеомиелит (смотри полный свод знаний), значительно реже — анаэробная инфекция (смотри полный свод знаний), столбняк (смотри полный свод знаний). При закрытых Переломы гнойная инфекция возникает редко — гематогенным путём или от поверхностных ссадин, как осложнение после остеосинтеза погружными фиксаторами. Самые разнообразные осложнения могут развиться в связи с сопутствующими повреждениями, например, кровеносных сосудов—гангрена конечности, тромбозы, недостаточность кровоснабжения конечности, фолькманновская контрактура (смотри полный свод знаний), при повреждении нервов (парезы, параличи, невриты, остеопороз). К поздним осложнениям Переломы относят замедленное сращение и образование ложного сустава (смотри полный свод знаний), неправильное сращение Переломы, развитие пятнистого посттравматического остеопороза Зудека (смотри полный свод знаний: Зудека атрофия), образование гетеротопических оссификатов (смотри полный свод знаний), травматические артрозы (смотри полный свод знаний), миогенные и артрогенные контрактуры (смотри полный свод знаний), посттравматические отеки и др.
У детей функция повреждённой конечности восстанавливается в сравнительно короткие сроки. Но погрешности и ошибки, допущенные при диагностике и лечении, нередко влекут за собой тяжёлые последствия, лечение которых представляет большие трудности, часто не приводит к выздоровлению ребёнка, заканчивается инвалидностью. К таким последствиям (осложнениям) относятся нарушение кровообращения (фолькманновская контрактура), выпадение функции периферических нервов, несращение костей (ложные суставы, дефекты костей), ограничение функции сустава и деформация костей и суставов.
Диагноз. Для диагностики Переломы большое значение имеет хорошо собранный анамнез, направленный на выяснение условий и механизма травмы. Обстоятельства и механизм возникшего Переломы часто бывают весьма типичны. Например, для компрессионного Переломы позвоночника характерно падение с высоты на ягодицы, для пяточных костей — на ноги, для Переломы таза и рёбер — сдавление в переднезаднем или боковом направлении; для Переломы шейки бедра и вертельных Переломы бедренной кости, особенно у пожилых людей,— падение на бок и ушиб в области большого вертела; для Переломы костей стопы — падение тяжести на стопу; для перелома Дюпюитрена — подвёртывание стопы кнаружи; для Переломы предплечья в типичном месте — падение на вытянутую руку в положении тыльного разгибания кисти. Некоторые виды Переломы наблюдаются чаще в определённые периоды года; например, Переломы шейных позвонков нередко возникают у ныряльщиков при купании, винтообразные Переломы костей голени — зимой у лыжников. Локальную диагностику Переломы производят на основании определения описанных выше симптомов.
Для дифференциальной диагностики между свежим и старым Переломы, между травматическим и некоторыми формами патологический Переломы, диагностики ложных суставов, посттравматических асептических некрозов кости и др., помимо обычного рентгено-исследования, используют радиоизотопные и ультразвуковые методы исследования (смотри полный свод знаний: Радиоизотопная диагностика, Ультразвуковая диагностика), ангиографию и др. Нужно помнить о возможности повреждений внутренних органов в зоне Переломы, по соседству с ним или вдали от него (сосудов, головного и спинного мозга, органов грудной и брюшной полости).
Диагностика Переломы имеет свою возрастную специфику. Так, у новорожденных и в раннем детском возрасте она базируется в основном на рентгенологическое обследовании. У пожилых людей иногда необходим дифференциальный диагноз между травматическим Переломы на фоне остеопороза и патологический Переломы на почве возможного метастаза злокачественной опухоли или другого патологический процесса. Дифференциальный диагноз особенно труден при Переломы позвоночника.
Большое значение для диагностики Переломы имеет рентгенологическое метод. Рентгенограмма даёт возможность распознать не только Переломы со смещением отломков, но и трещины, вколоченные и другие Переломы, при которых характерные клинические, признаки отсутствуют. Рентгенологические метод позволяет установить характер смещения отломков, является средством наблюдения за развитием костной мозоли, обеспечивает контроль за самим лечением и его анатомическим результатом. Поэтому лечение каждого больного с Переломы должно начинаться и кончаться рентгенографией.
При рентгенологическое исследовании Переломы снимки следует производить не менее чем в двух взаимно перпендикулярных проекциях. На рентгенограммах должны получить отображение не только повреждённые, но и соседние здоровые отделы костей на достаточном протяжении. Если позволяют размеры плёнок, снимки должны захватывать оба смежные с Переломы сустава.
Обязательным условием для правильного распознавания Переломы является высокое качество снимков, определяемое прежде всего наличием отчётливо видимого костного рисунка. Чёткое и контрастное изображение повреждённых отделов кости на рентгенограммах может быть получено при соблюдении следующих условий: экспозиция должна быть, по возможности, очень короткой; во время экспозиции снимаемый объект для предотвращения смещения должен быть плотно фиксирован; положение рентгеновской трубки должно обусловить перпендикулярное направление лучей к области Переломы и кассете.
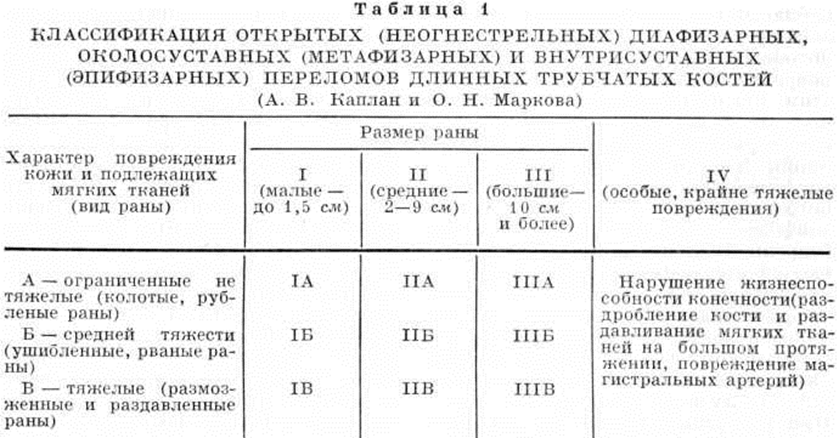
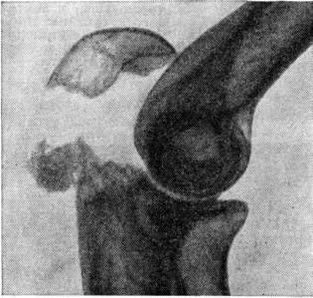
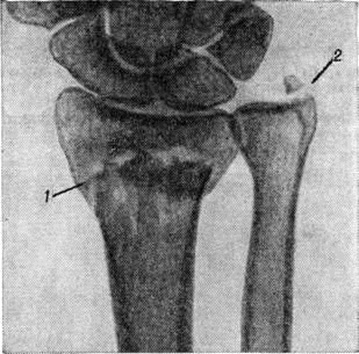
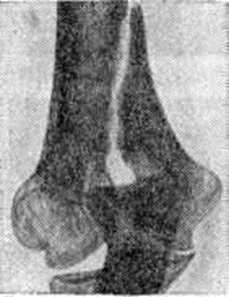
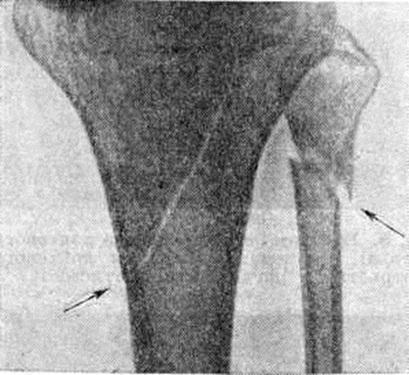
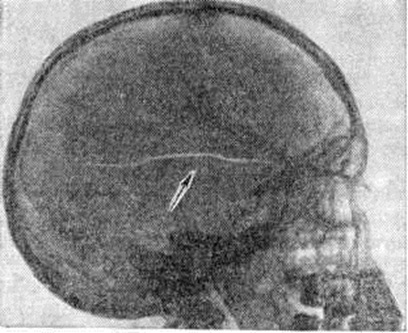
Основной рентгенологическое признак нарушения целости кости — линия Переломы Большое диагностическое значение имеет смещение отломков, наличие которого настолько бесспорно доказывает нарушение целости кости, что надобность в дифференциальной диагностике отпадает. Как бы подробно ни была описана рентгенологическое картина Переломы, наиболее полное и правильное представление о степени и характере смещения отломков врач может составить лишь при непосредственном просмотре снимков. Захождение отломков одного за другим при продольном смещении на рентгенограмме в одной проекции может сопровождаться наслоением теней концов отломков — так называемый суперпозицией теней. В этом случае точное определение смещения отломка возможно на основании данных снимков во второй проекции. При Переломы плоских костей (лопатка, ребра, таз и другие), при которых по техническим причинам производство снимка во второй проекции затруднено, суперпозиция отломков часто является единственным достоверным признаком Переломы Распознавание продольных смещений с расхождением отломков обычно не представляет каких либо затруднений. Подобного рода смещения наблюдаются при Переломы надколенника с разрывом связочного аппарата, локтевого отростка, вертелов бедра, отрывах костных выступов, к которым прикрепляются мышцы, сокращающиеся при повреждениях и приводящие к расхождению. Интерпозиция мягких тканей между отломками костей при рентгенологическое исследовании не распознается. Различные виды Переломы в наиболее информативных проекциях представлены на рисунок 4—11.
 |

|  |
Рис. 4. | ||
 |
|  |
Рис. 5. | ||
 |
|  |
Рис. 6. | ||
 |

|  |
Рис. 7. | ||
 |

|  |
Рис. 8. | ||
 |
|  |
Рис. 9. | ||
 |
|  |
Рис. 10. | ||
 |
|  |
Рис. 11. | ||
При нарушении целости кости без смещения отломков на рентгенограмме соответственно плоскости Переломы (как в губчатом, так и в корковом веществе кости) определяется узенькая полоска перерыва костной структуры. Наиболее отчётливо она прослеживается в корковом веществе. Линия Переломы обычно имеет неровные края, а ход и направление её различны в зависимости от вида Переломы
Если линия Переломы на снимке не достигает противоположного края кости, Переломы называют неполным, или трещиной. Начавшись у одного края кости и постепенно суживаясь, трещина исчезает в структуре неизменённого костного вещества. Чаще всего трещины возникают в плоских и губчатых костях, в первую очередь в костях черепа, пяточных костях; гораздо реже они встречаются при травмах трубчатых костей. Внутрисуставным считают Переломы, при котором нарушение целости кости распространяется на её суставной конец.
Трещины и Переломы без смещения отломков нередко настолько слабо выражены, что отчётливо увидеть их на рентгенограмме удаётся лишь с помощью лупы. В этих случаях для уточнения диагноза большое значение имеют томография (смотри полный свод знаний) и рентгенография с прямым увеличением изображения. Если тщательное изучение рентгенограмм не позволяет установить признаков нарушения целости кости, а клинические, картина говорит в пользу него, вопрос может быть решён повторным рентгенологическое
исследованием через 5—10 дней. К этому сроку вследствие рассасывания части некротизированных костных пластинок и трабекул в повреждённой области линия Переломы становится более широкой и ясно видимой на рентгенограмме. Большое значение рентгенологическое метод исследования имеет в распознавании вколоченного Переломы Хорошо технически выполненные рентгенограммы позволяют в этих случаях обнаружить не только линию Переломы, но и небольшую деформацию кости с укорочением соответствующего отдела (шейки бедренной кости, плечевой кости и др.).
Наличие зон роста и ядер окостенения у детей приводит к определённым трудностям рентгенологическое диагностики Переломы Это прежде всего относится к локтевому суставу, в котором суставные концы костей состоят в значительной мере из хрящевой ткани и на рентгенограммах не видны, а наличие большого количества ядер окостенения и зон роста нередко является причиной грубых диагностических ошибок. Ядра окостенения и зоны роста принимаются за Переломы, и наоборот — смещённый в полость локтевого сустава медиальный надмыщелок расценивается как ядро окостенения и своевременно не извлекается из полости локтевого сустава. У детей, особенно у новорожденных, при сращении Переломы наблюдается образование обширной мозоли, при рентгенографии нередко принимаемой за саркому. Рентгенологические распознавание эпифизеолиза возможно лишь с возраста, когда появляются ядра окостенения, и в том случае, если Переломы сопровождается смещением. При эпифизеолизе линия Переломы часто проходит на границе зоны предварительного обызвествления эпифизарного хряща и костной части метафиза так, что при этом отламывается клиновидный кусочек кости от метафиза. В чистом виде эпифизеолиз наблюдается обычно в области шейки бедренной кости и часто осложняется асептическим некрозом её головки.
В дифференциальной диагностике Переломы особое значение приобретают обнаруживаемые иногда на снимках теневые изображения, напоминающие линию Переломы, трещину и даже смещения отломков. Источником диагностических ошибок могут быть полосы, линейные тени и пятна, появляющиеся на рентгенограммах в связи с дефектами на рентгеновских плёнках и усиливающих экранах (артефакты). Складки одежды или кожных покровов, различного рода повязки, остатки мази и пластыря, как и наложение поясничных мышц и газового пузыря кишечника, могут дать тени, напоминающие линию Переломы той или иной кости. Дифференциальная диагностика базируется на том, что такая линия выходит за контуры кости, в то время как при Переломы она заканчивается в пределах кости.
Наиболее часто за Переломы принимают апофизарные и эпифизарные ростковые хрящевые зоны, псевдоэпифизы (добавочные эпифизы), сосудистые каналы, добавочные косточки и зоны перестройки Лоозера (смотри полный свод знаний: Лоозера зона). Распознавание ростковых и хрящевых зон в отличие от Переломы основывается на знании сроков окостенения различных костей, учёте анамнестических и клинические, данных и большом опыте врача, производящего исследование. Дифференциально-диагностическим признаком Переломы в области ростковых зон служит более или менее выраженное смещение отломков, в частности ядра окостенения повреждённой стороны по сравнению со здоровой. Таковы же основы дифференциальной диагностики Переломы псевдоэпифиза. Часто за линию Переломы или трещину принимают сосудистые каналы (особенно для a. nutricia), имеющиеся почти в каждой кости и местами выделяющиеся на фоне коркового вещества, а также в костях черепа. О том, что это сосудистый канал, а не Переломы, говорят характерное расположение ровные контуры и прямолинейное направление достаточно широкого щелевидного просветления.Затруднения в дифференциальной диагностике Переломы может вызвать наличие добавочных и двойных сесамовидных костей стопы и кисти. В этих случаях полезным может оказаться исследование симметричной области, хотя подобного рода варианты развития скелета могут быть и односторонними. Добавочные косточки имеют всегда ровные чёткие округлые контуры, в то время как для Переломы характерны зазубренные, неровные контуры,, а при сопоставлении краёв отломков зазубренные контуры должны полностью совпадать и зубцы одной кости заполнять выемки другой. Внешнее сходство с линией Переломы на рентгенограмме имеют так называемый зоны перестройки Лоозера. В рентгеновском изображении такая зона представляется в виде узенькой полосы просветления, очень похожей на линии Переломы, особенно при наличии небольших периостальных наслоений на соответствующем уровне кости, симулирующих костную мозоль. Дифференциальная диагностика между истинным Переломы и зоной перестройки на основе одних рентгенологическое данных очень трудна. Диагностике помогают характерная для зон перестройки локализация (метатарзальные, большеберцовая кости, дистальный конец бедренной кости и другие) и отсутствие в анамнезе травмы, а также наличие дистрофических заболеваний и функциональный перегрузки отдельных костей или скелета в целом, которые могут обусловить появление зон перестройки Лоозера (рахит, болезнь Педжета и другие). Симметричные и множественные изменения всегда говорят в пользу зон перестройки.
Рентгенодиагностика при заживлении Переломы основана на наблюдении ряда сменяющих друг друга стадий этого процесса — смотри, полный свод знаний: Костная мозоль.
Лечение имеет целью сохранение жизни пострадавшего, предупреждение возможных осложнений Переломы и восстановление в кратчайший срок анатомической целости кости, функции конечности и трудоспособности больного. Для достижения указанных целей лечение Переломы базируется на определённых принципах.
Лечение должно начинаться на месте происшествия. Основными задачами первой медпомощи при открытом Переломы являются борьба с шоком, болью, кровотечением, предупреждение вторичного микробного загрязнения раны, иммобилизация повреждённой конечности с помощью транспортных шин (смотри полный свод знаний: Шины, шинирование) и подготовка больного к эвакуации, бережная транспортировка пострадавшего в лечебный учреждение для оказания квалифицированной помощи. На месте происшествия рану закрывают защитной стерильной повязкой. Если кожа повреждена и кости торчат наружу, вправлять их не следует. Наложенная на рану давящая ватно-марлевая повязка не только защищает рану от загрязнения, но и, как правило, останавливает кровотечение. Необходимость в наложении кровоостанавливающего жгута возникает редко. При иммобилизации повреждённой конечности обязательно обездвиживаются два сустава — выше и ниже Переломы (смотри полный свод знаний: Иммобилизация). Первая медпомощь пострадавшим с закрытыми Переломы сводится в основном к временной иммобилизации транспортной шиной. При диафизарных Переломы бедра, плеча, обеих костей голени или предплечья возможна резкая деформация конечности за счёт углового смещения отломков. Желательно устранить искривление настолько, насколько требуется для наложения шины, при этом необходима крайняя осторожность. Противошоковые и другие мероприятия общего характера — по показаниям. При оказании первой помощи службой скорой помощи проводится комплекс мероприятий по борьбе с шоком, в том числе местная анестезия Переломы или футлярная анестезия выше места Переломы по Вишневскому (смотри полный свод знаний: Анестезия местная).
Лечение пострадавших в лечебный учреждениях строится на принципах неотложной хирургии, и в первую очередь, при необходимости, осуществляются реанимационные мероприятия (смотри полный свод знаний: Реанимация).
Оказание неотложной медпомощи пострадавшим с Переломы при сочетанной и множественной травме проводится по принципу доминирующего повреждения (смотри полный свод знаний: Политравма). В первую очередь неотложные мероприятия должны быть направлены на коррекцию опасных для жизни функциональный нарушений с одновременным выявлением повреждений, определяющих тяжёлое состояние пострадавшего. Выбор метода лечения Переломы определяется общим состоянием больного. Чем тяжелее состояние больного, тем менее травматичным и более простым должен быть способ лечения Переломы После выведения больного из шока проводят рентгенологическое обследование. Приоритет в очерёдности лечения при множественных Переломы отдаётся открытым Переломы При закрытых множественных Переломы метод лечения избирается в зависимости от состояния больного и проводится одновременно или поэтапно.
Профилактика раневой инфекции (смотри полный свод знаний) — важнейшая задача лечения открытого Переломы В комплексном лечении основными методами её являются тщательная первичная хирургическая обработка раны (смотри полный свод знаний: Хирургическая обработка ран) и обездвижение отломков. Наряду с этим проводят антимикробную терапию (антибиотики и др.), применяют средства, повышающие реактивность организма (антистафилококковая сыворотка, гамма-глобулин, переливание крови и другие).
Все лечебный мероприятия, в том числе вправление отломков, иммобилизация и др., должны обеспечиваться адекватным обезболиванием (смотри полный свод знаний). Боль вызывает рефлекторное сокращение мышц, что удерживает отломки в смещённом состоянии и препятствует их вправлению. Обезболивание способствует выведению больного из шока и, устраняя напряжение мышц, облегчает репозицию. Наиболее часто при свежих Переломы применяют местное (в зону Переломы) введение 20—40 миллилитров 1—2% раствора новокаина. Реже используют футлярную, внутрикостную, проводниковую анестезию или один из видов наркоза.
Сместившиеся отломки должны быть точно сопоставлены, что обеспечивает анатомическое восстановление длины, оси и формы конечности, а также создаёт оптимальные условия для сращения Переломы и наиболее полного восстановления функции конечности (смотри полный свод знаний: Репозиция).
Сопоставленные отломки должны находиться в обездвиженном состоянии до костного сращения. При неподвижности отломков уменьшаются боли, стихают воспалительные явления, восстанавливается крово и лимфообращение конечности, ограничивается инфекционные процесс, нормализуются биологические, биохимические и физические условия, обеспечивающие условия для заживления раны и сращения Переломы
Лечение Переломы должно быть функциональным и включать своевременное применение активных движений с вовлечением возможно большего количества суставов, ритмичных сокращений и расслаблений мышц иммобилизированного сегмента конечности. Такой метод предупреждает тугоподвижность суставов, атрофию мышц, остеопороз, отеки, улучшает крово и лимфообращение конечности, способствует быстрому сращению Переломы, функциональный восстановлению конечности и трудоспособности больного.
В процессе лечения при соответствующих показаниях следует применять средства, способствующие нормализации репаративной регенерации (неробол, ретаболил, кальцитонин, витамины и другие), и соответствующее питание.
Основными методами лечения Переломы костей являются скелетное вытяжение (смотри полный свод знаний), гипсовая повязка (смотри полный свод знаний: Гипсовая техника), наружный чрескостный компрессионно-дистракционный: остеосинтез с помощью различных аппаратов (смотри полный свод знаний: Дистракционно-компрессионные аппараты) и оперативный остеосинтез погружными (внутренними) фиксаторами (смотри полный свод знаний: Остеосинтез). Каждый из этих методов имеет свои показания и противопоказания. Они дополняют друг друга и не должны противопоставляться.
Скелетное вытяжение чаще всего используют при Переломы таза, вертельных и диафизарных, преимущественно винтообразных и оскольчатых Переломы костей голени или бедренной кости. При Переломы костей нижней конечности вытяжение осуществляется на шинах Белера, Шулутко, Томаса и др. (смотри полный свод знаний: Шины, шинирование). В процессе вытяжения проводят функциональный лечение, лечебный гимнастику. Обычно костное сращение у взрослых при сложных 11. таза и Переломы бедренной кости наступает в течение 3—4 месяцев При Переломы костей голени скелетное вытяжение часто применяют как первый этап лечения. Спустя 3—6 недель накладывают гипсовую повязку до проксимальной трети бедра. Костное сращение при Переломы костей голени обычно наступает через 2—4 месяцев Скелетное вытяжение применяют также в начале лечения в качестве подготовительного этапа до операции при Переломы шейки бедренной: кости и вертельных Переломы бедренной; кости для репозиции отломков, а также в тех случаях, когда при других видах Переломы из-за тяжёлого состояния больного имеются временные противопоказания к остеосинтезу. Часто это имеет место при множественных или сочетанных травмах или при наличии ссадин в зоне предполагаемой операции и др. Скелетное вытяжение при переломах плечевой кости осуществляется на отводящей: шине за локтевой отросток в течение 1—2 месяцев
Преимущество скелетного вытяжения заключается в том, что при: этом методе обычно достигается хорошая репозиция отломков и возможность проводить функциональный Лечение.
Недостатком метода является то, что он не обеспечивает прочного обездвижения отломков после их репозиции до образования первичной мозоли, а также вынужденный длительный постельный режим для больного. Накожное (клеевое, лейкопластырное и другие) постоянное вытяжение применяется крайне редко.
Гипсовая повязка (глухая и лонгетная) как самостоятельный метод лечения Переломы применяется часто: почти при всех Переломы без смещения отломков, а также нередко для иммобилизации после одномоментной ручной или аппаратной репозиции (например, при Переломы лодыжек, костей предплечья, ключицы, внутрисуставных и околосуставных Переломы, переломах диафиза костей голени и другие). Гипсовую повязку накладывают после первоначального лечения скелетным вытяжением, а также в качестве дополнительной иммобилизации после •оперативного лечения Переломы Она может быть использована как временная иммобилизация при Переломы в тех случаях, когда из-за тяжести состояния больного нельзя применить другие методы лечения, а также при Переломы почти всех локализаций как транспортная иммобилизация. Гипсовую повязку при Переломы обычно накладывают психически больным и при бредовых состояниях пострадавших.
Продолжительность иммобилизации зависит от локализации и вида Переломы, а также от возраста больного. При Переломы костей предплечья в типичном месте гипсовую повязку взрослым накладывают на 4—5 недель, при диафизарных Переломы костей предплечья — на 2—3 месяцев и более, при Переломы лодыжек — на 6—12 недель, при Переломы костей голени — на 2—4 месяцев При вколоченных Переломы хирургической шейки плечевой кости продолжительность лечения путём наложения гипсовой лонгеты — 7—12 дней, а затем применяют функциональный метод.
Положительная сторона гипсовой повязки состоит в том, что она хорошо моделируется, плотно и равномерно прилегает к телу, быстро твердеет, легко снимается и может быть применена в любых условиях и при большинстве закрытых и открытых Переломы Покой, достигаемый её применением, способствует уменьшению боли, нормализации раневого процесса при открытых и инфицированных Переломы Гипсовая повязка обладает хорошей гигроскопичностью. В неё хорошо всасывается гнойное отделяемое при инфицированных Переломы, что даёт возможность исключить частые перевязки. При инфицированных Переломы с обильным гнойным отделяемым мостовидные и окончатые гипсовые повязки дают возможность перевязывать раны, не нарушая обездвижения отломков.
Необходимо учитывать, что после одномоментной репозиции отломков и наложения гипсовой повязки в связи с сокращением мышц и уменьшением отёка возможно повторное смещение отломков кости. Поэтому через 7—8 дней после наложения гипсовой повязки необходимо сделать контрольную рентгенограмму. Кроме этого, повязка ограничивает применение функциональный лечения в полном объёме. Длительная гипсовая иммобилизация приводит в большинстве случаев к временному ограничению движений в обездвиженных суставах, реже к стойким контрактурам.
Для лечения Переломы применяется наружный чрескостный компрессионный остеосинтез аппаратами Гудушаури, Волкова — Оганесяна, Илизарова, Калнберза, Сиваша и др. (смотри полный свод знаний: Дистракционно-компрессионные аппараты). При помощи этих аппаратов удаётся репонировать отломки, создать плотный контакт между ними и обеспечить их устойчивую неподвижность. Остеосинтез осуществляется без погружения фиксатора в зону Переломы В процессе лечения больной имеет возможность ходить. Положительные стороны этого метода особенно проявляются при лечении больных с открытыми и инфицированными Переломы, при множественных Переломы, при замедленном сращении Переломы и при ложных суставах.
Наиболее частыми осложнениями при лечении Переломы с помощью дистракционно-компрессионных аппаратов являются боли, воспалительные явления, нагноение, а иногда и остеомиелит в местах проведения спиц. Постоянное наблюдение и уход за областью проведения спиц имеют большое значение для профилактики этих осложнений.
Срочное оперативное вмешательство при Переломы показано при наличии симптомов повреждения сосудов и нарушения кровообращения конечности, при резких болях, вызванных возможным сдавлением отломками нервных стволов; в случаях, когда закрытое вправление отломков сопряжено с риском повредить сосудисто-нервный пучок; когда при закрытом вправлении может произойти прорыв кожи или некроз её, то есть имеется опасность превращения закрытого Переломы в открытый. Оперативное лечение показано при интерпозиции между отломками мягких тканей, иногда костного отломка, что наблюдается при Переломы диафиза длинных трубчатых костей, при большинстве отрывных Переломы с расхождением отломков — Переломы коленной чашки, локтевого отростка и др. Все аддукционные Переломы шейки бедренной кости, если позволяет состояние больного, следует лечить оперативно. Операция показана при лечении невправляемых или трудно-вправляемых Переломы, а также легко-вправляемых, но трудно-удерживаемых (нестабильных) Переломы При отсутствии противопоказаний со стороны общего состояния или местных условий такие Переломы лечат оперативным путём без всякой предварительной попытки применить обычные закрытые приёмы репозиции отломков.
Оперировать при Переломы следует в ближайшие дни после травмы, когда выясняется, что вправление отломков одномоментным способом или вытяжением не увенчалось успехом и сращение Переломы в порочном положении может привести к функциональный нарушениям. В равной степени это относится к тем случаям, когда после репозиции в гипсовой повязке произошло трудно устранимое повторное смещение отломков.
Оперативное лечение противопоказано при тяжёлом общем состоянии больного, сердечно-сосудистой недостаточности и других тяжёлых соматических заболеваниях. Любой гнойный процесс в организме служит противопоказанием к оперативному лечению.
У детей, учитывая их психологические особенности, при диафизарных и метафизарных Переломы предпочтение следует отдавать консервативным методам лечения и устранять прежде всего угловые, ротационные смещения и большие смещения по длине.
Показания к открытой репозиции возникают, как правило, при внутрисуставных Переломы Однако в отличие от взрослых для лечения Переломы, у которых используют различные металлоконструкции, у детей для фиксации внутрисуставных Переломы применяют в основном спицы Киршнера, практически не травмирующие зоны роста. Переломы у детей протекают благоприятно и срастаются в более короткие сроки, но необоснованное расширение показаний к открытой репозиции диафизарных Переломы или, наоборот, несвоевременная фиксация внутрисуставных Переломы нередко приводят к их несращению и развитию ложного сустава.
Лечение Переломы у людей пожилого и старческого возраста нередко приходится проводить на фоне возрастных изменений и заболеваний жизненно важных систем и органов, остеопороза, дегенеративных изменений в суставах и позвоночнике, атрофии мышц, нарушения кровоснабжения повреждённой конечности. Все это диктует необходимость особого подхода.
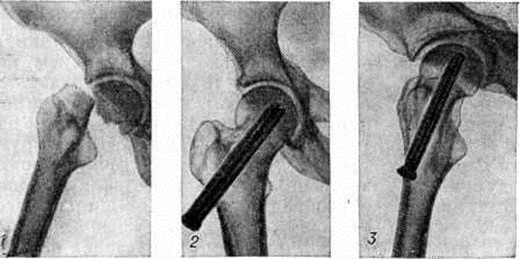
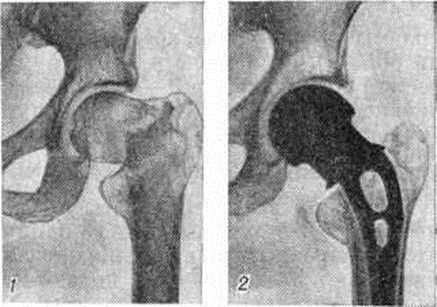
При выборе метода лечения Переломы (особенно оперативного) важно выяснить адаптационно-компенсаторные возможности и резервные силы организма. Пожилым ослабленным больным предпочтительно применять простые, легко переносимые и сравнительно безопасные приёмы лечения. Следует избегать методов лечения, вынуждающих длительно лежать в постели и затрудняющих передвижение. У данного контингента больных значительно возрастает степень операционного риска. Поэтому оперативное вмешательство по поводу Переломы у пожилых людей нужно применять тогда, когда консервативные методы не эффективны, а также в тех случаях, когда оперативный способ может быть легче перенесён больным, чем консервативный. Оперативное лечение наиболее часто применяют при аддукционных (варусных) медиальных Переломы шейки бедренной кости. В этих случаях показан остеосинтез трёхлопастным гвоздём или другим фиксатором, а также эндопротезирование (рисунок 12 и 13). При соответствующих показаниях вертельные и диафизарные Переломы бедра также лечат оперативно.
Важное место в комплексном лечении Переломы занимает лечебный физкультура. Целью её является улучшение течения репаративных процессов, восстановление опорно-двигательной функции, предупреждение нарушений общего состояния больного и развития трофических изменений в мышечно-связочном аппарате, суставах, костях. Противопоказания к назначению физических упражнений с лечебный целью — общее тяжёлое состояние больного, опасность кровотечения, нарушение анатомических взаимоотношений отломков, резкая болевая реакция при ЛФК. Применяют следующие средства ЛФК: лечебный гимнастику, физические упражнения в воде, тренировку навыка ходьбы и бытовых навыков, механотерапию, трудотерапию, массаж (смотри полный свод знаний: Лечебная физкультура). Общие принципы ЛФК при Переломы: 1) назначение физических упражнений в ранние сроки после Переломы и адекватно течению процессов репарации костной ткани; 2) выполнение физических упражнений на фоне расслабления мышц и без болевой реакции; 3) использование преимущественно активных физических упражнений; 4) комплексное сочетание различных средств лечебный физкультуры; 5) правильная дозировка физической нагрузки в соответствии с общим функциональный состоянием и состоянием поражённых отделов опорно-двигательного аппарата.
Методика применения ЛФК определяется локализацией Переломы, способом и периодом его лечения, возрастом больного. В остром периоде используют общеукрепляющие и дыхательные упражнения, движения в периферических отделах конечностей, направленные на улучшение кровообращения, а также ритмичные мышечные напряжения. В периоде консолидации отломков применяют строго дозированные активные облегчённые упражнения лечебный гимнастики и физические упражнения в тёплой воде, а в периоде остаточных явлений— упражнения, укрепляющие мышцы конечностей и направленные на растяжение периартикулярных тканей, тренировку в ходьбе, механотерапию.
При диафизарных Переломы в периоде иммобилизации используют помимо общеукрепляющих упражнений изометрические ритмичные мышечные напряжения, движения свободных от иммобилизации суставов, а после прекращения иммобилизации — осторожные активные движения в суставах зоны повреждения. При внутрисуставных Переломы физические упражнения используют в более ранние сроки; они носят активный характер, выполняются при расслаблении мышц многократно на протяжении дня.
При иммобилизации гипсовой повязкой применяют общеукрепляющие и дыхательные упражнения, ритмические напряжения мышц поражённой конечности, движения в суставах, свободных от иммобилизации, и суставах непоражённой конечности.
 |
|  |
Рис. 13. | ||
При использовании скелетного вытяжения помимо перечисленных упражнений назначают осторожные активные движения в суставах, расположенных вблизи от места поражения (например, движения в коленном и голеностопном суставах при Переломы бедренной кости), а также массаж мышц поражённой конечности, стимулирующий процесс образования костной мозоли. Применение дистракционно-компрессионного и нередко внутрикостного остеосинтеза также позволяет в ранние сроки осуществлять движения в суставах, расположенных вблизи от места повреждения, и раньше приступить к нагрузке на поражённую нижнюю конечность.
Определёнными особенностями отличается методика ЛФК при переломах позвоночника (смотри полный свод знаний) и таза (смотри полный свод знаний).
ЛФК у больных пожилого и старческого возраста направлена на улучшение функции дыхательной и сердечно-сосудистой систем (предупреждение гипостатических явлений), как можно более ранний подъём больных. Физическая нагрузка должна быть строго дозирована. У детей, в зависимости от возраста, используют игровую или иммитационную формы лечебный гимнастики, упражнения повторяют многократно на протяжении дня (занятия должны быть непродолжительными).
Помимо ЛФК при Переломы широко используют физиотерапевтические методы лечения. Их назначают уже со 2—3-го дня после вправления отломков и иммобилизации конечности при закрытых Переломы с целью обезболивания места Переломы, усиления кровообращения, ликвидации отёка и спазма сосудов и мышц больной конечности. Для этого применяют электрическое поле УВЧ (поперечно на область Переломы в слаботепловой дозе в течение 10—15 минут) ежедневно, на курс 8—10 процедур; ультразвук на область Переломы (через окно в гипсовой повязке) в непрерывном режиме, интенсивностью 0,6—1,0 ват/сантиметров2 в течение 10 минут лабильно, ежедневно, на курс 10—12 процедур; индуктотермию на область Переломы в слаботепловой дозе ежедневно, на курс 10—12 процедур; электрофорез новокаина на область Переломы, а при наличии гипсовой повязки — выше и ниже её, в течение 30 минут ежедневно, на курс от 3 до 6—8 процедур. При резко выраженном болевом синдроме и повышенной раздражительности назначают электрофорез брома на воротниковую зону по 15 минут, на курс 12—15 процедур.
При Переломы диафиза бедренной или плечевой костей, костей голени или предплечья применяют У Ф-об л учения области Переломы, а при невозможности облучения этой зоны — сегментарных зон или симметричной зоны здоровой конечности; начинают с 2—3 биодоз, при повторных облучениях дозу увеличивают на 1 биодозу, каждое поле облучают 4 раза.
После снятия гипсовой повязки для лечения мышечной атрофии, помимо массажа и лечебный физкультуры, назначают электростимуляцию мышц ежедневно, на курс 15—25 процедур; общие хвойно-солёные ванны t° 36—37° по 12—15 минут через день, на курс 12—15 процедур; хлоридные натриевые и радоновые ванны; ультразвук на область ослабленных мышц в импульсном режиме (10 микросекунд), интенсивностью 0,4— 0,6 ват/сантиметров2, по 10—15 минут ежедневно или через день, на курс 10—15 процедур.
При контрактурах предпочтителен ультрафонофорез гидрокортизона в непрерывном режиме на область поражённого сустава по вышеописанной методике.
При замедленном образовании костной мозоли применяют на область Переломы ультразвук в непрерывном режиме, подвижной методикой, интенсивностью 0,4—0,6 ват/сантиметров2, по 5—8 минут через день, на курс 8—10 процедур; парафиновые аппликации t° 46—48° по 30—40 минут ежедневно, всего 10—12 процедур; электрофорез кальция по вышеописанной методике, на курс 15—20 процедур; общие ванны (хвойно-солёные, радоновые, хлоридные натриевые). Электропроцедуры и ванны назначают в один день с общими УФ-облучениями.
После погружного остеосинтеза по показаниям применяют переменное магнитное поле низкой частоты по 10—20 минут ежедневно, на курс 15—20 процедур; индуктотермию по 15—20 минут ежедневно или через день, на курс 8—10 процедур; электрическое поле УВЧ, продольно, по 10—15 минут ежедневно или через день, на курс 10 процедур; при отсутствии гипса применяют грязевые аппликации на всю повреждённую поверхность t° 40—42° по 15—20 минут через день, всего 12—15 процедур
После снятия гипсовой повязки главная задача физиотерапии — улучшение трофики тканей, борьба с отёком, мышечной атрофией, разработка подвижности суставов больной конечности, лечение контрактур. В этих целях при осложнённых конечности назначают местные световые ванны, облучение лампой соллюкс по 30—40 минут ежедневно, на курс 8—10 процедур; электрическое поле
УВЧ, продольно на конечность в слаботепловой дозировке по 10—15 минут ежедневно, на курс 3—6 процедур; местные солевые ванны с температурой воды 38—39°, по 15—20 минут ежедневно. При разработке движений в суставах используют пресные местные ванны t° 38°, по 15—20 минут ежедневно или 2 раза в день, на курс 15—20 процедур; парафиновые, озокеритовые аппликации t° 48—50° по 30—40 минут ежедневно или через день, всего 10—12 процедур; грязевые аппликации t° 38—39°, по 15 минут через день, на курс 12—15 процедур; ультразвук в непрерывном режиме, интенсивностью 0,4—0,6 ват/сантиметров2, подвижной методикой по 8—10 минут ежедневно, на курс 6—10 процедур. При сильных болях в суставах, ограничивающих движения, применяют диадинамофорез новокаина на область сустава двухтактным непрерывным током по 10 минут ежедневно, на курс 4—8 процедур; синусоидальные модулированные токи на область сустава в первом режиме по 3—5 минут (глубина модуляций 50—75%, частота 80—100 герц по 2—4 секунд в сериях) ежедневно, на курс 4—8 процедур; переменное магнитное поле низкой частоты на область сустава, в непрерывном синусоидальном режиме, по 10— 20 минут ежедневно, на курс до 20 процедур.
При избыточной костной мозоли назначают электрофорез йода (2% раствор йодида калия) на очаг поражения, поперечно, по 15 минут ежедневно, на курс 15—20 процедур; парафиновые, озокеритовые или грязевые аппликации (температура грязи 44—48°) по 20—30 минут ежедневно, на курс 15—20 процедур; ультрафонофорез по вышеописанной методике, на курс 12—15 процедур.
При открытых Переломы задача физиотерапии предупредить развитие инфекции в ране и содействовать заживлению её первичным натяжением. В этих целях после первичной хирургической обработки раны назначают УФ-облучения раны и окружающей кожной поверхности (10—12 сантиметров от краёв раны) начиная с 3—4 и до 6—8 биодоз, через день, на курс
5 облучений; со 2-го дня после травмы — электрическое поле УВЧ на область Переломы и раны в олиготермической дозировке, по 8—10 минут ежедневно, на курс 8—10 процедур. После заживления раны дальнейшее лечение проводится, как при закрытых Переломы
В детском возрасте при Переломы применяются те же методы физиотерапии, что и у взрослых, но в меньших дозах: назначают электрическое поле УВЧ (продолжительность процедуры 10 минут), ультразвук в дозе до 0,6 ват/сантиметров2 по 5—6 минут, УФ-облучение области Переломы, начиная с 2 биодоз.
Патологические переломы
Патологический Переломы (спонтанные) возникают самопроизвольно под влиянием незначительной травмы (или даже без всякой травмы) кости, изменённой каким-либо предшествовавшим патологический процессом, чаще всего деструктивным. Они бывают при доброкачественных и злокачественных новообразованиях кости (смотри полный свод знаний), при остеодистрофии (смотри полный свод знаний), фиброзной остеодисплазии (смотри полный свод знаний), при метастазах в кость (например, карциномы молочной железы, гипернефромы, рака лёгких, рака щитовидной железы). Нередко патологический Переломы при метастазах носят множественный характер, особенно при поражениях тел позвонков. Ломкость костей наблюдается при миеломной болезни. Патологический Переломы у взрослых возникают при болезни Педжета (смотри полный свод знаний: Педжета болезнь) и паратиреоидной остеодистрофии (смотри полный свод знаний), при артропатиях (смотри полный свод знаний) на почве сухотки спинного мозга (смотри полный свод знаний: Спинная сухотка) и сирингомиелии (смотри полный свод знаний), многократные Переломы при несовершенном остеогенезе (смотри полный свод знаний: Остеогенез несовершенный). Реже они наблюдаются при воспалительных заболеваниях костей — остеомиелите, туберкулёзе и третичном сифилисе.
Частота и локализация патологический Переломы определяется характером основного заболевания. Значительно чаще, чем в других костях, патологический Переломы возникают в позвоночнике, на бедренной кости, затем по убывающей частоте — на большеберцовой кости, плечевой кости, рёбрах и так далее Тщательно собранный анамнез позволяет заподозрить патологический Переломы, возникающий при незначительной травме при движении конечности, при небольшой нагрузке и тому подобное Такой Переломы может быть первым признаком наличия первичной злокачественной опухоли в каком-либо органе. Нередко из анамнеза удаётся выяснить, что в прошлом до Переломы больные оперировались или лечились по поводу онкологическое заболевания. При первичных опухолях костей больные до Переломы нередко испытывают боли в этой зоне, не придавая им значения. Смещение отломков при патологический Переломы наблюдается редко или оно бывает небольшим.
Ценную информацию о природе патологический процесса даёт рентгенологическое исследование зоны патологический Переломы и других отделов костно-суставной системы. Лаб., клинические, биохимический, изотопные и другие методы исследования позволяют уточнить диагноз. В. сомнительных случаях диагноз уточняют на основании гистологический исследования патологически изменённой ткани, полученной при биопсии. Выбор метода лечения зависит от основного заболевания, характера патологический процесса в кости в области Переломы, его локализации, распространённости, операбельности, а также прогноза. Нередко при лечении патологический Переломы наступает костное сращение. Даже при метастатической злокачественной опухоли сращение в отдельных случаях не исключается. Частичная репаративная регенерация может идти лишь от остаточной, не поражённой опухолевым процессом, кости и надкостницы. Вновь образованная костная мозоль обычно располагается вокруг опухолевой массы и крайне редко прорастает на небольшую глубину в раковую опухоль. Такое сращение патологический Переломы является временным и ненадёжным, так как растущая первичная или метастатическая злокачественная опухоль разрушает образовавшуюся мозоль. При доброкачественных опухолях отломки могут срастись достаточно прочной мозолью, дающей возможность в ограниченной степени пользоваться конечностью.
Прогноз при патологический Переломы зависит от основного процесса.
При патологический Переломы в результате метастазов и первичных злокачественных опухолей, если нет показаний к операции, конечность должна быть иммобилизирована обычным способом.
При патологический Переломы длинных трубчатых костей нижней конечности нередко применяют внутрикостный остеосинтез длинным металлическим гвоздём. При этом не преследуют цель устранения метастазов или создание условий для сращения патологический Переломы Таким образом на какой-то период фиксируют отломки и создают «внутренний протез» кости. Больной получает возможность в течение некоторого времени передвигаться с помощью костылей, и это создаёт иллюзию улучшения. При первичных злокачественных опухолях и в ряде случаев при солитарном метастазе после удаления первичной опухоли по поводу патологический Переломы производят ампутацию (смотри полный свод знаний) или экзартикуляцию (смотри полный свод знаний) конечности. При патологический Переломы на почве некоторых медленно развивающихся злокачественных опухолей, а также при доброкачественных опухолях применяют сберегательные операции, направленные на сохранение конечности. Производят частичную или полную резекцию очага поражения без костной пластики или с костной аллопластикой, остеосинтез различными конструкциями, эндопротезирование (смотри полный свод знаний).
Лечение патологический Переломы на почве хронический воспалительных процессов должно быть направлено на ликвидацию процесса в кости и создание условий для костного сращения Переломы (гипсовая иммобилизация, наружный дистракционно-компрессионный остеосинтез и другие).
Переломы военного времени
Переломы в военно-полевых условиях. В военное время чаще встречаются огнестрельные Переломы костей, которые классифицируют по локализации ранения, виду ранящего снаряда (пулевые, осколочные и др.)> характеру ранения (сквозные, слепые, касательные), виду Переломы (дырчатые, краевые, вколоченные, крупнооскольчатые, мелкооскольчатые, поперечные, косые, продольные), а также по сопутствующим повреждениям мягких тканей, крупных сосудов, нервов, суставов. Ранения конечностей, сопровождающиеся переломами, по частоте преобладают над ранениями других локализаций. По данным А. Н. Максименкова, огнестрельные переломы верхних конечностей наблюдаются в 57%, нижних — в 43% (таблица 2). Изолированные, оскольчатые и многооскольчатые Переломы преобладали над краевыми и дырчатыми.
Ранения конечностей современными видами огнестрельного оружия характеризуются множественностью повреждений, точечными входными и широкими выходными отверстиями, сложным строением раневого канала, значительными зонами первичного и вторичного некроза, частыми повреждениями крупных сосудов и нервов. Краевые и дырчатые Переломы костей встречаются редко. В основном бывают оскольчатые Переломы, сопровождающиеся значительным разрушением кости на протяжении. Во время Великой Отечественной войны наиболее часто осложнялись шоком огнестрельные Переломы бедренной кости (7,7%), реже костей голени (5,3%) и плечевой кости (2,5%). Ранения крупных артерий встречались у 10% пострадавших с Переломы костей. Повреждение нервов отмечено при огнестрельных Переломы плечевой кости (35,6%), костей предплечья (30,5%), костей голени (22,2%) и бедренной кости (10,6%). Анаэробная инфекция при огнестрельных Переломы бедренной кости установлена у 12,3% раненых, костей голени — у 10,0%, плечевой кости — у 5,0% и костей предплечья — у 2,1%. Гнойные осложнения зарегистрированы у 61,6% раненых при Переломы бедренной кости, у 56,7% — при Переломы костей голени, у 47,2% — при Переломы плечевой кости.
 |

|  |
| ||
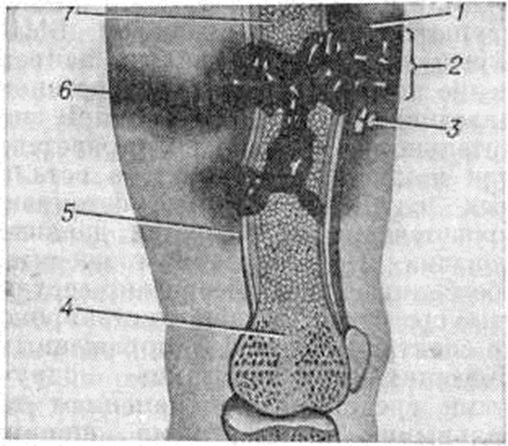
Действие огнестрельного снаряда на живые ткани слагается из силы прямого удара, воздействующего на ткани участка, где пуля или осколок непосредственно соприкасаются с ними, и силы бокового удара, возникающего за пределами раневого канала в тканях, расположенных на различном расстоянии от места прохождения ранящего снаряда (рисунок 14). При многооскольчатых Переломы костные осколки играют роль вторичных снарядов и вызывают значительные разрушения мягких тканей. Наличие большого количества некротических тканей по ходу раневого канала и в окружающей зоне создаёт благоприятную среду для развития гнойных осложнений.
Первая помощь. На поле боя (в очаге поражения) поражённым с огнестрельными Переломы костей осуществляют временную остановку кровотечения давящей повязкой или кровоостанавливающим жгутом (смотри полный свод знаний: Кровотечение), накладывают асептическую повязку. Иммобилизацию конечности проводят с помощью подручных средств, а при отсутствии последних — путём прибинтовывания повреждённой нижней конечности к здоровой, а верхней конечности — к туловищу (смотри полный свод знаний: Иммобилизация). Вводят анальгетики.
Доврачебная помощь осуществляется фельдшером БМП, который проводит контроль и исправление повязок, шин и кровоостанавливающих жгутов. Только при значительном артериальном кровотечении накладывается жгут, в остальных случаях с целью остановки кровотечения применяется давящая повязка. По показаниям вводятся обезболивающие, сердечно-сосудистые средства и антибиотики широкого спектра действия. У поражённых, имеющих иммобилизацию подручными средствами, её заменяют табельными стандартными шинами (смотри полный свод знаний: Шины, шинирование).
Первая врачебная помощь. При проведении медицинский сортировки на полковом медицинском пункте (смотри полный свод знаний) выделяют: 1) поражённых с повреждениями конечностей, нуждающихся в первой врачебной помощи по неотложным показаниям в перевязочной (поражённые с наложенным жгутом, неостановленным кровотечением, в состоянии шока); нуждающихся в оказании помощи в приёмно-сортировочной в порядке подготовки к эвакуации в МСБ;
поражённых, которым помощь может быть отложена до МСБ. В перевязочной контролируют правильность показаний к наложению жгута, временную остановку кровотечения достигают наложением давящей повязки, а иногда зажима на кровоточащий сосуд в ране; осуществляют противошоковые мероприятия; обезболивают область Переломы, вводят анальгетики; улучшают транспортную иммобилизацию; проводят трансфузионную терапию противошоковыми и кровезамещающими растворами. Вводят антибиотики, противостолбнячную сыворотку и столбнячный анатоксин. В приёмно-сортировочной контролируют и при необходимости исправляют или заменяют повязки, шины, а также вводят антибиотики, противостолбнячную сыворотку и столбнячный анатоксин.
Квалифицированная медицинская помощь. На этапах, осуществляющих квалифицированную медпомощь во время медицинский сортировки, выделяют следующие группы поражённых: 1) нуждающихся в квалифицированной хирургической помощи в первую очередь (по неотложным показаниям), в том числе находящихся в состоянии шока; 2) нуждающихся в квалифицированной хирургической помощи во вторую очередь; 3) поражённых, которым квалифицированная медицинская помощь может быть отложена до госпитальной базы.
В зависимости от боевой и медицинской обстановки в МСБ можно осуществлять полный или сокращённый объем помощи. Вне зависимости от обстановки всем поражённым с огнестрельными Переломы по показаниям применяют антибиотики, обезболивающие средства, совершенствуют транспортную иммобилизацию.
При сокращённом объёме квалифицированной медицинской помощи проводят окончательную остановку кровотечения путём перевязки сосуда в ране. При нежизнеспособности конечности и явной угрозе возникновения осложнений осуществляют её ампутацию в пределах здоровых тканей (смотри полный свод знаний: Ампутация). Проводят комплексное лечение шока. При массивной кровопотере, кроме введения противошоковых и кровезамещающих растворов, переливают кровь. Если течение раневого процесса осложняется анаэробной инфекцией, срочно проводят хирургическую обработку рани (смотри полный свод знаний) с широким рассечением ее. Рану оставляют открытой и орошают растворами антибактериальных препаратов. Назначают внутримышечно большие дозы антибиотиков широкого спектра действия; капельно внутривенно — смесь противогангренозных антитоксических сывороток (лечебный доза 150 000 ME) и изотонической жидкости не менее 2—4 литров в сутки. При быстро распространяющейся форме анаэробной инфекции с глубоким распространением инфекционного очага прибегают к ампутации.
При полном объёме квалифицированной помощи в МСБ проводят хирургическую обработку повреждений и у поражённых, нуждающихся в помощи во вторую очередь. К ним относят поражённых с Переломы костей и обширными разрушениями мягких тканей, а также с загрязнением ран продуктами ядерного взрыва и стойкими отравляющими веществами. Во время проведения хирургической обработки ран вмешательства на костях не проводят, ограничиваются удалением свободно лежащих в ране костных осколков.
Специализированная медицинская помощь пострадавшим с Переломы осуществляется в лечебных учреждениях госпитальной базы. Поражённых с Переломы мелких костей кисти, стопы, сопровождающимися незначительным повреждением мягких тканей, направляют из МСБ для лечения в госпиталь для легкораненых, остальных поражённых с Переломы— в соответствующий госпиталь госпитальной базы. В госпиталях проводят рентгенологическое обследование пострадавших и хирургическую обработку ран у лиц, нуждающихся в ней, открытую или закрытую репозицию (смотри полный свод знаний) и фиксацию отломков, лечебный иммобилизацию, сшивают сосуды (смотри полный свод знаний: Сосудистый шов) и нервы (смотри полный свод знаний: Нервный шов); осуществляют оперативные вмешательства по поводу осложнений (нагноительных процессов, некроза конечности и кожных покровов, контрактуры и др.). На завершающих этапах эвакуации осуществляется полный комплекс лечебных мероприятий, включая реабилитацию.
Оказание первой медпомощи при Переломы в условиях МСГО производится силами личного состава сандружин, а также в порядке само и взаимопомощи. Она слагается из временной остановки наружного кровотечения, наложения асептической повязки при открытых Переломы, введения обезболивающих средств, осуществления транспортной иммобилизации с помощью стандартных либо импровизированных шин. Особое внимание обращают на введение обезболивающих средств и эффективную транспортную иммобилизацию как наиболее действенные средства профилактики травматического шока.
Пострадавших с Переломы из очага поражения направляют в отряд первой медицинской помощи (смотри полный свод знаний) — ОПМ. В первую очередь эвакуируют пострадавших с наложенными кровоостанавливающими жгутами и в тяжёлом состоянии.
В ОПМ осуществляют исправление повязок и транспортной иммобилизации, вводятся обезболивающие и сердечно-сосудистые средства. Профилактически применяются антибиотики, противостолбнячная сыворотка, столбнячный анатоксин. Нуждающимся осуществляют санитарную обработку и дезактивацию. Поражённые в состоянии шока направляются в противошоковое отделение для осуществления комплексной терапии. На ОПМ проводится окончательная или, при неблагоприятной обстановке, временная остановка кровотечения путём наложения кровоостанавливающего зажима на кровоточащий сосуд, ампутация нежизнеспособной конечности и другие неотложные мероприятия, которые в совокупности направлены на спасение жизни и создание условий для последующей эвакуации поражённых с Переломы в больничную базу (смотри полный свод знаний). При этом в учреждения больничная база в первую очередь подлежат эвакуации пострадавшие, у которых произведена временная остановка кровотечения, после выведения из шока, а также с признаками развивающейся анаэробной инфекции.
Специализированная помощь в больничная база при Переломы осуществляется в профилированных больницах. При поступлении проводят медицинский сортировку пострадавших с целью выявления нуждающихся в комплексной терапии травматического шока, синдрома длительного раздавливания, а также в первичной хирургической обработке. Особую группу составляют пострадавшие, у которых Переломы осложнились анаэробной инфекцией. Их немедленно изолируют и помещают для лечения в анаэробное отделение.
В профилированной больнице возможно применение различных методов лечения Переломы, однако предпочтение должно быть отдано наименее трудоёмким, простым способам. Наиболее широко осуществляется лечение гипсовой повязкой и скелетным вытяжением. Лечение компрессионно-дистракционными аппаратами показано при оскольчатых открытых (в том числе огнестрельных) и закрытых Переломы длинных трубчатых костей, преимущественно костей голени и плеча, множественных Переломы, а также переломов, сочетающихся с ожогами.
В профилированных больницах больничная база пострадавшие с Переломы находятся на лечении вплоть до выздоровления, в связи с чем предусматривается применение различных методов реабилитации.
Переломы в судебно-медицинском отношении
В судебно-медицинской отношении факт наличия Переломы свидетельствует не только о бывшей травме, но и о значительной силе, с которой повреждение было причинено. По особенностям Переломы можно судить о виде ранящего орудия (предмета), его форме, направлении и силе удара, а также о других деталях механизма травмы.
В судебно-медицинской практике большое место занимают исследования Переломы костей черепа, которые делят на прямые и непрямые. Прямые Переломы свода черепа возникают в месте приложения силы. К ним относятся вдавленные, дырчатые, оскольчатые Переломы (рисунок 15 и 16). Вдавленные и дырчатые Переломы иногда повторяют поверхность и форму ударяющего предмета, что используют для идентификации орудия. При ударах орудиями с гранями (например, молотком) не перпендикулярно, а под острым углом происходит неравномерное распределение действующей силы на область повреждения. В местах большего действия силы образуется продавливание, в местах с меньшим давлением — только растрескивание, что придаёт Переломы вид лестницы, состоящей из 2—3 ступенек. Такие Переломы называются террасовидными.
Вдавленные Переломы часто сопровождаются образованием трещин. По расположению трещин можно в известной степени судить о направлении удара. Если удар нанесён перпендикулярно, то трещины равномерно расходятся от места вдавления по радиусам, а если под углом в каком-то направлении, то в этом направлении отходит большинство образующихся трещин. Подобная закономерность наблюдается и при возникновении Переломы на основании черепа. Поперечные Переломы основания черепа чаще отмечаются при ударах сбоку, особенно если голова находилась на какой-нибудь твёрдой опоре. Продольные Переломы основания черепа наблюдаются при сильных ударах спереди или сзади. Если большой твёрдый предмет действует с большой силой, то образуются оскольчатые Переломы свода и основания черепа. Непрямые Переломы черепа, образующиеся не в месте удара, возникают либо при сдавлении головы между двумя тупыми твёрдыми предметами, либо в результате травмы твёрдым тупым предметом с большой ударяющей поверхностью.
 |
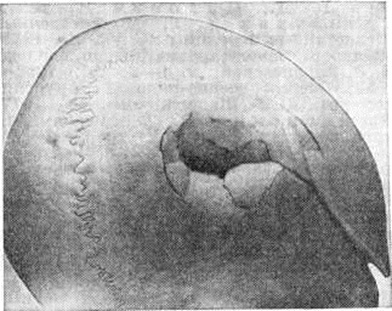
|  |
Рис. 15. | ||
 |
|  |
Рис. 16. | ||
 |

|  |
Рис. 17. | ||
В судебно-медицинской отношении имеют значение также так называемый бампер-переломы костей голени и бедренной кости, прямые и непрямые Переломы рёбер, Переломы костей таза. Бампер-перелом происходит от удара бампером автомобиля, движущегося с большой скоростью. При этом образуется клиновидный осколок кости, основание которого соответствует стороне наезда (рисунок 17).
Прямые Переломы рёбер образуются в месте удара. При этом на внутренней костной пластинке ребра отмечается ровная линия Переломы с зиянием, на наружной — края Переломы расщеплены, зияние отсутствует. Непрямые Переломы рёбер возникают не в месте приложения силы, а в точке наибольшего их сгибания. При таком Переломы на наружной костной пластинке линия Переломы прямая с зиянием, на внутренней — края Переломы расщеплены, нечёткие, без зияния.
Обширные Переломы таза с повреждением в переднем и заднем отделах характерны для удара или сдавления большой силы. При ударе частями автомобиля, движущегося с небольшой скоростью, Переломы костей таза ограничиваются чаще изолированным повреждением отдельных костей (верхняя ветвь лобковой кости, крыло подвздошной кости).
Переломы отдельных частей скелета — смотри, полный свод знаний: соответствующие статьи (например, Бедро, Голень, Грудная клетка, Плечо, Позвоночник, Таз и другие)
|
Владимирова H.А.; Громов А.П.; Зедгенидзе Г.А.; Каплан А.В.; Каптелин А.Ф.; Лаврищева Г.И.; Русаков А.Б.; Тер-Егиазаров Г.М.; Ткаченко С.С. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Перегревание организма |
⇓ Полный свод знаний. Том первый А. ⇓ |
Перемежающаяся хромота ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |