Сифилис |
||
 |
 |
Оглавление
|
СифилисСифилис [syphilis (по имени героя поэмы Дж. Фракасторо пастуха Сифилуса (Syphilus); синонимы: lues, lues venerea] — хроническое инфекционное венерическое заболевание, вызываемое бледной трепонемой, поражающее все органы и ткани человека, характеризующееся прогрессирующим течением. Выделяют приобретённый и врождённый сифилис. Термин «сифилис» впервые появился в поэме выдающегося итал. Учёного Дж. Фракасторо «О сифилисе, или галльской болезни» (1530). По имени описанного в поэме пастуха Сифилуса заболеванию дали название «сифилис». Согласно другой версии название происходит от упомянутого у Овидия сына Ниобы Сифилуса. Оглавление ИсторияПо одним источникам, Сифилис появился в Европе лишь после открытия Америки, по другим — он существовал в Европе с древних времён. Аретей (Aretaios) описал язвенные поражения мягкого неба и языка, которые могут рассматриваться как сифилитические. При раскопках могильников в различных районах Европы и Азии в костях людей периода неолита были обнаружены явления гуммозного остеомиелита и остеопериостита, сифилитические изменения костей черепа у детей. Д. Г. Рохлин и А. Е. Рубашова обнаружили при рентгено-палеонтологических исследованиях изменения, аналогичные сифилитическим, в костях скелетов из захоронений, относящихся к периоду от середины II тысячелетия до нашей эры до 1 век нашей эры. Возможно, что Сифилис существовал в древние времена как в Европе и Азии, так и на Вест-Индских островах, а возникшая эпидемия Сифилис в Европе в конце 15 и начале 16 век была связана с длительными войнами, массовыми передвижениями населения и ростом проституции. Ряд исследователей считает родиной сифилиса Африку, откуда вследствие войн, торговых связей и вывоза рабов заболевание распространилось в Америку и Азию. К началу 16 век Сифилис стал известен почти во всех странах Европы. Распространению Сифилис способствовали особенности эпохи зарождающегося капитализма: разорение крестьянства, рост городов, развитие торговых связей, длительные войны, массовые передвижения населения. Обусловили заметное распространение Сифилис также почти неограниченная свобода половой Жизни мужчин, рост проституции. В этот период Сифилис отличался особой тяжестью течения. Связь Сифилис с половыми сношениями дала повод назвать его «половой чумой». В первые годы после начала эпидемии Сифилис в Европе было уделено значительное внимание изучению клинические, признаков этого заболевания. Дж. Фракасторо, Ф. Рабле, А. Паре, Парацельс, Г. Фаллопий в первой половине 16 век подробно описали проявления Сифилис на коже, слизистых оболочках, в костях. Были описаны сифилитическое выпадение волос, врождённый Сифилис До 18 век господствовала доктрина унитаристов о тождественности «ядов» гонореи (смотри полный свод знаний), сифилиса и мягкого шанкра (смотри полный свод знаний). Лишь в 19 век появляются исследования, в которых эта догма отвергается, — Сифилис и гонорея рассматриваются как различные болезни. В 30-х годы 19 век Ф. Рикором на основании произведённых им совершенно недопустимых опытов на здоровых людях было доказано, что Сифилис и гонорея — различные заболевания. Во второй половине 19 — начале 20 век в связи с большими успехами микробиологии стало общепризнанным, что гонорея, мягкий шанкр и сифилис — различные заболевания. |
Большая заслуга в развитии учения о Сифилис принадлежит выдающемуся сифилидологу А. Фурнье, который помимо детального описания клинические, картины сифилитических поражений кожи и слизистых оболочек установил связь прогрессивного паралича Сем.) и спинной сухотки (смотри полный свод знаний) с Сифилис Ранние поражения сифилисом центральная нервная система были изучены В. М. Тарковским и Мориаком (Ch. М. Т. Mauriac, 1875, 1881). Исследованием висцерального Сифилис в 19 век занимались Р. Вирхов, Сифилис П. Боткин и другие
Важным этапом в развитии учения о Сифилис явилось положенное И. И. Мечниковым и Э. Ру начало изучения экспериментального Сифилис, работы Матценауэра (R. Matzenauer, 1903) о передаче Сифилис плоду только через плаценту, открытие в 1905 год Ф. Шаудинном и Э. Гоффманном возбудителя — бледной трепонемы, разработка в 1906 год А. Вассерманом серодиагностики Сифилис, введение в 1943 год Махони, Арнольдом и Харрисом (J. F. Mahoney, R. Сифилис Arnold, A. Harris) совместно с А. Нейссером и Бруком (Сифилис Bruck) пенициллина в терапию Сифилис, предложенная в 1949 год Нелсоном и Мейером (R. A. Nelson, М. М. Mayer) реакция иммобилизации бледных трепонем для диагностики скрытых форм Сифилис и другие
Распространение Сифилис в России относится к концу 15 и началу 16 век Во второй половине 18 век был опубликован ряд исследований, посвящённых изучению сифилиса. А. Г. Бахерахт в 1775 год издал книгу о венерических болезнях. В 1846 год было издано руководство Федора Коха по сифилису. Большую роль в изучении вопросов сифилидологии сыграли основоположники отечественной медицины М. Я. Мудрое, Н. И. Пирогов, И. Е. Дядьковский, Г. А. Захарьин, Сифилис П. Боткин и другие Создателями сифилидологической школы в России были В. М. Тарновский, А. Г. Полотебнов, А. И. Поспелов, М. И. Стуковенков. Их исследования нашли дальнейшее развитие в работах П. В. Никольского, И. Ф. Зеленева, Т. П. Павлова и другие П. В. Никольский внёс значительный вклад в разработку вопросов лечения Сифилис Он является автором специального руководства для врачей и студентов «Сифилис и венерические болезни».
Многочисленные исследования по изучению возбудителя Сифилис провели Д. К. Заболотный, И. Ф. Зеленев, А. А. Боголепов и другие Д. К. Заболотный, кроме обычных бледных трепонем, описал другие формы — тонкие нити небольших размеров с сильно преломляющими свет зёрнами на концах. Важное значение для диагностики Сифилис имеют исследования Д. К. Заболотного и П. П. Маслаковца о феномене склеивания бледных трепонем в присутствии сыворотки крови больных сифилисом, Н. М. Овчинникова и В. В. Делекторского по ультраструктуре бледной трепонемы.
Сифилис имел широкое распространение в царской России. С первых дней существования советской власти борьба с венерическими болезнями (смотри полный свод знаний) стала одной из важнейших задач органов здравоохранения. Успехам в борьбе с Сифилис способствовала большая научно-исследовательская работа советских учёных в области экспериментальной сифилидологии, иммунитета, реи суперинфекции, серологический диагностики. Детально разработаны вопросы патогенеза, диагностики, клиники, лечения и профилактики врождённого сифилиса. В СССР организовано производство всех современных антисифилитических средств и детально изучено их действие.
Этиология
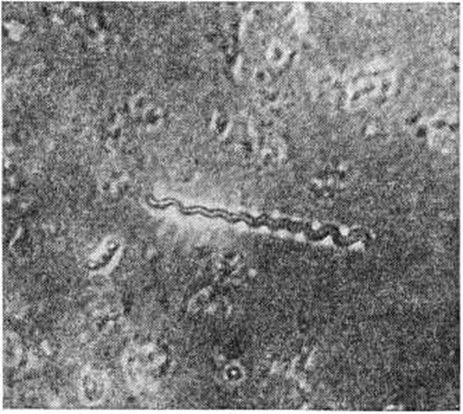
Возбудитель Сифилис— бледная трепонема (Treponema pallidum) — открыт в 1905 год Ф. Шаудинном и Э. Гоффманном. Согласно классификации Берджи, она относится к отряду Spirochaetales, семейству Spirochaetaceae Treponemataceae Schaudinn, к роду Treponema Schaudinn. Название «бледная» трепонема получила из-за слабой способности воспринимать окраску. Бледная трепонема — микроорганизм спиралевидной формы (рисунок 1) длиной от 4 до 14 микрометров и диаметром 0,2—0,5 микрометров с равномерными завитками, высота которых по направлению к концам трепонем уменьшается. Число завитков во время движения бледной трепонемы может меняться, в связи с чем меняется и её толщина.
При электронно-микроскопическом исследовании установлено, что бледная трепонема покрыта снаружи чехлом, на концах имеет головчатые образования, к ним прикреплены фибриллы (поверхностные и глубокие), с помощью которых она передвигается. Бледная трепонема обладает способностью к вращательным движениям вокруг своей продольной оси, поступательным и волнообразным движениям. Плавные поступательные движения бледной трепонемы являются важным дифференциально-диагностическим признаком. На ультратонких срезах видна наружная стенка, под ней цитоплазматическая мембрана; и та и другая состоят из трёх слоёв. В цитоплазму вкраплены мелкие гранулы — рибосомы (смотри полный свод знаний), иногда мезосомы и ядерная вакуоль. Доказано, что бледная трепонема может делиться пополам или на несколько частей (рисунок 2), из которых при благоприятных условиях образуются обычные спиралевидные формы. Наряду со спиралевидной описаны другие формы бледной трепонемы — в виде цист, гранул, L-форм (смотри полный свод знаний: L-формы бактерий) и другие Цисты и L-формы устойчивы к внешним воздействиям. В 1947 год А. Я. Виленчук доказал проходимость бледных трепонем через коллодийные мембраны. Сифилис Е. Корбут (1979) установил, что бледная трепонема может проходить через фильтры с величиной пор 0,22 микрометров. П. Лепин высказал предположение, что бледная трепонема представляет собой одну из фаз эволюционного цикла возбудителя Сифилис, его невирулентную форму; вирулентной формой является ультрамикроскопическая фаза. Донах (J. Donagh) предложил схему развития бледной трепонемы, подобную схеме развития малярийного плазмодия. Кжисталович (F. Krzystalowicz) предположил наличие у бледной трепонемы полового цикла.
При посеве материала, полученного непосредственно от больного, бледная трепонема на обычных питательных средах не растёт. Ряд исследователей, например А. Вассерман (1922), Р. Р. Гельтцер (1929), Н. М. Овчинников, добились роста бледных трепонем, но они теряли патогенность. Культуральная бледная трепонема толще патогенной и несколько отличается от неё по своим биологический свойствам. Однако антигенные компоненты культуральной и патогенной бледных трепонем настолько близки, что антиген, приготовленный из культуральных бледных трепонем, широко применяется при серодиагностике Сифилис Установлено три основных антигена бледной трепонемы: термолабильный белок, разрушающийся при нагревании до 76—78°, термостабильный полисахарид, выдерживающий нагревание до 100°, и липоидный антиген, идентичный по своим свойствам липоидному экстракту бычьего сердца. В отдельных исследованиях удалось заразить кроликов культуральной бледной трепонемой. Некоторые исследователи, например Мейнике (К. Meinicke, 1960), отрицают принадлежность выделенных культур к бледной трепонеме, считая их сапрофитами. Оптимальная температура для роста бледной трепонемы 35°. Повышение температуры до 40° вызывает быстрое разрушение её, понижение ниже 35° ограничивает размножение.
 |
|  |
Рис. 1. | ||
 |

|  |
Рис. 2. | ||
Устойчивость бледных трепонем к внешним воздействиям невелика. На предметах домашнего обихода она сохраняет свою заразительность до высыхания. При t° 40—42° активность бледной трепонемы сначала повышается, затем она погибает; при t° 55° она гибнет в течение 15 минут Низкая температура не оказывает на неё губительного действия. В опытах Тернера и Холлендера (Т. В. Turner, D. Н. Hollander) бледные трепонемы, хранившиеся при t° —70° в течение 9 лет, не потеряли своей заразительности для кроликов. Хранение бледных трепонем при t° —20° является одним из методов содержания их для заражения кроликов и для реакции иммобилизации. Бледные трепонемы хорошо сохраняются в ткани трупов. Цитратная кровь, содержащая бледные трепонемы и хранившаяся при t° 4—6°, остаётся заразительной для кроликов в течение 3 дней. Вне организма бледная трепонема весьма чувствительна к различным химический веществам. При длительном соприкосновении с ними у неё развивается устойчивость, но не так быстро и не в такой степени, как у других микроорганизмов.
Для получения культуры бледных трепонем использовали полусвернувшуюся лошадиную сыворотку, мясопептонный бульон, к которому добавляли кусочки различных органов (почки, печени, яичка и так далее), сывороточную воду с кусочками свежих органов, бульон бычьих сердец, к которому добавляли тиогликолевый натрий, цистин и так далее Выращивание производилось главным образом в анаэробных условиях, а также при добавлении смеси азота с углекислым газом. Перри (W. Perry) выращивал трепонемы в тканях яичка кролика, помещённых в плазму крови цыплёнка. Бледные трепонемы, полученные от больных Сифилис людей, патогенны для кроликов, хомяков, обезьян. Патогенность для человека сохраняется, несмотря на большое количество пассажей на кроликах. При заражении бледной трепонемой белых мышей и крыс заболевание протекает латентно, при заражении кроликов взвесью из органов мышей у них развивается сифилис. У морских свинок заражение наступает в 15—30% случаев.
Следует иметь в виду, что существуют и другие патогенные трепонемы, это необходимо учитывать при постановке диагноза. К ним относятся: Treponema pertenue (возбудитель явса), Treponema carateum (возбудитель пинты), Treponema bejel (возбудитель беджеля), Treponema macrodentium и Treponema macrodentium встречаются у людей в полости рта. Сходны с бледной трепонемой также Treponema refringens, Treponema balanitidis, Treponema bronchiale, Treponema buccale, Treponema cuniculi и ряд других трепонем, не имеющих специального названия. При микроскопическом исследовании они трудно отличимы от бледной трепонемы. Доказано наличие перекрёстного иммунитета между ними. Нередко трудно отличить их серологически. Легче распознать часто встречающуюся, особенно в загрязнённых язвах половых путей, Treponema refringens. Она толще, чем бледная трепонема, завитки у неё значительно грубее, движения быстрые; в глубине тканей она встречается редко; легко красится раствором метиленового синего, фуксина и другие Отдельные исследователи находили непатогенные трепонемы в лимфатических, узлах.
Смотри полный свод знаний: Спирохеты.
Приобретённый сифилис
Эпидемиология. По данным ВОЗ, с начала 60-х годы за 10 лет число больных Сифилис в мире увеличилось на 90% и составило около 20 миллионов человек. К 1980 год во многих странах мира наметилась стабилизация или даже уменьшение заболеваемости Сифилис, однако общий уровень заболеваемости остаётся ещё высоким. Приведённые по материалам ВОЗ статистические данные занижены, поскольку в большинстве стран лечение болезней, передаваемых половым путём, производится преимущественно частнопрактикующими врачами. Так, в США до 80% больных Сифилис, по данным Харриса (J. W. R. Harris, 1975), получают лечение у частнопрактикующих врачей. Лукас (J. В. Lucas, 1972) указывает, что только о 19% всех выявленных больных ранними формами Сифилис сообщается в департаменты здравоохранения; по данным Уиллкокса (R. R. Willcox, 1972), 7 из 10 больных первичным и вторичным Сифилис не регистрируются.
Распространению Сифилис способствуют многие факторы: неполное выявление источников заражения и контактов, самолечение, миграция населения, в том числе вызванная поиском работы в связи с безработицей, рост туризма, наркоманий, алкоголизма, снижение числа браков, урбанизация, акцелерация, проституция, гомосексуализм, половая распущенность, а также низкий уровень санитарный просвещения и другие
Человек заражается Сифилис от больного. Заражение, как правило, происходит половым путём, значительно реже — через различные предметы, загрязнённые отделяемым эрозированных сифилитических элементов кожи или слизистых оболочек, так как во влажной среде вне организма больного бледная трепонема сохраняет жизнедеятельность в течение многих часов. Возможно заражение через поцелуи, укусы, а также через предметы домашнего обихода (ложки, стаканы, папиросы и другие) — так называемый бытовой сифилис.
Особенно заразны больные с такими проявлениями Сифилис, как эрозивный или язвенный твёрдый шанкр, эрозивные папулы кожи и слизистых оболочек половых органов, полости рта, гипертрофические папулы (широкие кондиломы), в которых обычно обнаруживают большое количество бледных трепонем. В пустулёзных сифилидах их значительно меньше и располагаются они в более глубоких частях кожи. Гуммы и бугорки третичного периода Сифилис (несмотря на доказанную в эксперименте их заразительность) практически не заразны, так как бледные трепонемы в незначительном количестве располагаются лишь в краевой зоне нераспавшегося инфильтрата.
Заразительность мочи и пота не доказана; в слюне могут находиться бледные трепонемы в том случае, когда имеются специфические высыпания на слизистой оболочке полости рта. Возможно заражение через молоко кормящей матери, больной Сифилис, а также через сперму при отсутствии каких-либо изменений половых органов. Однако в этих случаях не исключено, что специфические элементы располагались по ходу выводных протоков молочных желёз или по ходу мочеиспускательного канала (известны случаи шанкров уретры).
Медперсонал может заразиться при осмотре больных Сифилис, проведении лечебный процедур, при соприкосновении с внутренними органами больных Сифилис (например, во время оперативного вмешательства), при вскрытии трупов (особенно новорожденных с ранним врождённым Сифилис). Эти случаи относятся к профессиональному Сифилис
В исключительных случаях возможно заражение при переливании крови, взятой от доноров, больных Сифилис,— так называемый трансфузионный Сифилис
Патогенез. Возбудитель Сифилис проникает в организм через повреждённый роговой слой кожи или эпителий слизистой оболочки. Причём повреждение может быть столь незначительным, что остаётся невидимым для глаза, или располагается в местах, недоступных для обследования. Хотя заражение происходит далеко не во всех случаях полового и тесного бытового контакта здорового с больным Сифилис, ввиду того что отсутствуют надёжные тесты заражённости и не установлена длительность инкубационного периода, всем лицам, бывшим в тесном контакте с больным Сифилис и не имеющим клинические, проявлений инфекции, проводится профилактическое лечение. Хотя кровь не является благоприятной средой для бледных трепонем, однако в результате клинические, наблюдения и путём экспериментов на животных доказано, что они имеются в крови (возможно, как в транспортной среде) во все периоды болезни.
Экспериментальный сифилис. История экспериментального Сифилис начинается в 19 век Ф. Рикор в 1860 год безуспешно заражал материалом, полученным от больных Сифилис, собак, кошек, индийских свиней, голубей. Тюренн (J.-A. Auzias Turenne) в 1878 год разработал методику накожного заражения животных. Перевивка материала от заражённого им животного одному врачу вызвала на 5-й день появление эрозии, края которой сделались к 10-му дню плотными. Н. П. Домашнев (1882, 1883) получил поражение у поросят, не отличавшееся по патогистологическим данным от поражений у человека. Э. Ф. Шперк привил Сифилис 46 обезьянам, 3 козам, 2 овцам, телёнку, 3 кроликам и 2 поросятам. Заражение производилось содержимым шанкра, папул, а также кровью и молоком больных Сифилис женщин. Много попыток заражения животных делали и другие исследователи. Большинство их было неудачно, а описанные положительные результаты не были вполне убедительными; подтвердить их бактериоскопическими исследованиями не представлялось возможным, так как возбудитель ещё не был открыт.
Только опыты заражения человекообразных обезьян, выполненные И. И. Мечниковым и Э. Ру в 1903 год на двух шимпанзе, получили всеобщее признание. В 1904 год И. И. Мечников, проведя большое количество опытов на обезьянах, описал проявления вторичного периода Сифилис у шимпанзе, а в 1905 год опубликовал результаты опытов на 22 шимпанзе, с подробным описанием клинические, картины Сифилис (шанкры, вторичные явления, Сифилис нервной системы). Опыты И. И. Мечникова на 120 макаках и павианах не увенчались успехом, ни у одной обезьяны не были обнаружены настоящие вторичные явления сифилиса. И. И. Мечников доказал, что возбудитель Сифилис не проходит через бактериальные фильтры, сделал попытку профилактической вакцинации, установил профилактическое значение каломельной мази и другие Данные, полученные И. И. Мечниковым и Э. Ру, были подтверждены Лассаром (О. Lassar, 1903) и А. Нейссером. Затем в течение короткого времени появилось большое число исследований, также подтверждающих эти данные. Окончательно они были подтверждены, когда у заражённых Сифилис обезьян была найдена бледная трепонема.
Большой вклад в учение об экспериментальном Сифилис сделал Д. К. Заболотный. Проделав в 1898 год безуспешные опыты на макаках, он первый в 1904 год предложил использовать для заражения Сифилис павианов. Д. К. Заболотный, как и И. И. Мечников, производил опыты по активной иммунизации при Сифилис После повторных впрыскиваний материала, содержащего бледную трепонему, иммунитета у животных не наступало. Не было получено профилактического эффекта и после введения сыворотки иммунизированных обезьян. Он доказал, что перевивка от обезьяны к обезьяне удаётся легче, чем от человека к обезьяне. Опыты Д. К. Заболотного были подтверждены Г. Н. Габричевским, М. А. Членовым, Фингером (Е. A. F. Finger), К. Ландштейнером, А. Нейссером и другие
А. Нейссер в экспедиции на Зондских островах за короткий срок провёл опыты на 50 орангутангах, 50 гиббонах и более чем на 1000 низших обезьянах. Подтвердив опыты И. И. Мечникова, он установил, что нет принципиальной разницы в восприимчивости к Сифилис высших и низших обезьян, но течение его у тех и других различное.
Широкое распространение в лабораторной практике экспериментальный Сифилис получил после того, как удалось заразить кроликов. Заражение производилось введением материала в переднюю камеру глаза или втиранием его в скарифицированную поверхность роговицы. Однако результаты опытов были спорны, так как они не были подтверждены лабораторно. Пароди (Раrodi, 1907) впервые ввёл кусочек сифилитической папулы кролику под tunica vaginalis яичка и через 4 недель получил на этом месте инфильтрат с большим количеством бледных трепонем в содержимом. Э. Гоффманн, Лохе (Н. Lohe) и Мульцер (P. Mulzer, 1908) вводили серум (жидкость, полученную при раздражении шанкра) кролику в яичко, в результате чего развивался шанкр. Кроликов заражают различными способами: под кожу мошонки, в яичко, в кожу спины, в переднюю камеру глаза,, субокципитально, внутривенно и так далее Наиболее распространены первые два способа.
Заражение кроликов производится материалом, взятым непосредственно от человека (кусочком шанкра или вторичными элементами, особенно мокнущими папулами). Заражение удаётся без большого труда, хотя и не каждого кролика. Для получения ранних орхитов у кроликов им внутрь яичка вводят взвесь бледных трепонем, полученных из яичек кроликов, больных сифилитическим орхитом. С. Т. Павлов предложил эпикутанный способ заражения, который наиболее близок к естественным условиям заражения. П. Г. Оганесян заражал кроликов внутрикожно, вводя взвесь бледных трепонем в депилированные участки кожи туловища. При заражении в вену чаще отмечаются проявления генерализованного Сифилис у кроликов, так же как у людей, является общим заболеванием, при котором поражаются все органы и системы.
После инкубационного периода, продолжающегося, как правило, 2—3 недель, на месте введения материала появляется небольшое, постепенно увеличивающееся уплотнение, достигающее консистенции хряща. Через некоторое время в центре уплотнения возникает некроз, шанкр покрывается тонкой корочкой, которая постепенно увеличивается и окружается плотным инфильтратом. В плотной части инфильтрата при исследовании находят бледные трепонемы. Постепенно шанкр становится мягче, распад на поверхности усиливается, количество бледных трепонем уменьшается, и в течение 1½—3 месяцев он исчезает. Одновременно с развитием шанкра увеличиваются регионарные лимфатических, узлы. При удалении шанкра на его месте иногда образуется второй шанкр (реиндурация). В среднем у 10% кроликов после заражения даже большим количеством бледных трепонем шанкр не образуется и не возникает других проявлений Сифилис (нуллеры). Но при перевивках здоровым кроликам подколенных лимфатических, узлов, взятых от нуллеров, у них выявляется сифилис.
Такие вторичные проявления Сифилис, например, как розеолы у человека, у кролика не встречаются. Чаще наблюдаются папулёзные и папулокорочковые высыпания, характерные для генерализованного сифилиса. В их содержимом находят бледные трепонемы. Наиболее характерными местами высыпаний при вторичном Сифилис у кроликов являются корни ушей, морда, конечности, спина. Процент обнаружения вторичных явлений у кроликов в зависимости от ряда условий (штамм, способ заражения, порода кроликов и другие) различен. Кроме того, кролик покрыт шерстью, и вторичные проявления Сифилис часто просматриваются. Вторичный Сифилис у кроликов длится от нескольких месяцев до 2 лет. Нередко у них отмечается кератит (вторичный), отличающийся торпидностью течения.
Проявления третичного сифилиса и Сифилис нервной системы у кроликов описаны мало. Объясняется это тем, что за кроликами не вели наблюдение столько времени, сколько необходимо для образования проявлений третичного периода. Ю. А. Финкельштейн описал 6 случаев гуммозных опухолей, располагавшихся на конечностях кролика. Клинические, проявления поражения нервной системы в виде судорог, параличей задних конечностей, параплегий описали Бертарелли (Bertarelli), Ю.А. Финкельштейн и другие Ю. А. Финкельштейн получил положительный результат при прививке мозга заражённых Сифилис животных. К. Левадити не наблюдал сифилис центральная нервная система у кроликов.
В эксперименте изучались также вопросы иммунитета. При Сифилис выявлен инфекционный иммунитет. В. Нолле установил, что кролики не восприимчивы к суперинфекции тем же штаммом, но восприимчивы к заражению гетерологичным штаммом. А. Нейссер и В. Колле высказали положение, согласно которому образование твёрдого шанкра при повторном заражении свидетельствует об излечённости первой инфекции. Однако Сифилис Т. Павлов опроверг его. Он установил, что лечение новарсенолом в субтерапевтических дозах в период, когда первичные сифиломы находятся в стадии развития и инфекционный иммунитет ещё не образовался (до 24-го дня), ведёт к срыву иммунитета, и кролики могут быть заражены Сифилис повторно.
Н. М. Овчинников после длительной иммунизации кроликов вакцинами, приготовленными различными способами, установил, что вакцинация не обеспечивает устойчивости их к повторному заражению Сифилис, вопреки мнению некоторых зарубежных исследователей, доказывающих наличие приобретённого иммунитета при Сифилис
Несмотря на отсутствие естественного иммунитета, при Сифилис могут образовываться некоторые антитела. Так, описаны и нашли практическое применение агглютинины, преципитины, комплементсвязывающие антитела. У больных Сифилис кроликов становятся положительными осадочные реакции (цитохолевая, Кана и другие), реакция связывания комплемента с неспецифическими органными экстрактами и специфическими трепонемальными антигенами. Обнаружены также трепонемолизины и тромбоцитобарины, иммобилизины.
Существует значительное количество штаммов экспериментального Сифилис, поддерживаемого на кроликах в различных лабораториях мира. Наиболее распространённым является штамм Николса, полученный прививкой цереброспинальной жидкости. В СССР чаще применяют штаммы 8 ЦКВИ, 1 Иркутский, Будапештский и штамм Николса. Каждый из них имеет свои особенности.
Экспериментальный Сифилис является хорошей моделью для успешного изучения ряда вопросов сифилидологии. Течение экспериментального Сифилис у кроликов сходно с течением Сифилис у человека настолько, что Ю. А. Финкельштейн говорил о тождестве этих заболеваний.
У морских свинок экспериментальный Сифилис протекает обычно бессимптомно, примерно в 15% случаев наблюдаются шанкры. У белых мышей шанкры развиваются редко—до 0,5% случаев, но перевивка лимфатических, узлов или введение взвеси, приготовленной из органов больных Сифилис мышей, здоровым кроликам вызывает у них развитие шанкра, в котором находят бледные трепонемы.
Иммунитет. Врождённого иммунитета к Сифилис не существует. В некоторых работах указывается на наличие в организме человека веществ (идентичных пропердину или иммобилизинам), при высоком титре которых может происходить лизис бледных трепонем. У излеченного от Сифилис человека стойкого иммунитета не развивается, поэтому возможно повторное заражение Сифилис (реинфекция). При диагностике реинфекции следует придерживаться таких критериев, как достоверность первого заражения (подтверждено медицинский специализированным учреждением), полноценность лечения по поводу первого заражения, соответствие сроков негативации стандартных серологический реакций и исчезновения сифилидов в процессе терапии первого заражения обычным средним показателям. Реинфекция подтверждается нахождением бледных трепонем в сифилидах, положительными результатами серологический реакций, высоким титром реагинов. Учитываются также результаты конфронтации (выявление партнёров). При большом промежутке времени между первым и вторым заражением вероятность реинфекции увеличивается.
При сифилитической инфекции в организме больного развивается так называемый нестерильный (инфекционный) иммунитет (смотри полный свод знаний). Он возникает как ответная реакция организма на бледную трепонему и существует до тех пор, пока в организме имеется возбудитель. Нестерильный иммунитет сопровождается инфекционной аллергией (смотри полный свод знаний). Таким образом, при Сифилис реактивность организма меняется: может как повышаться (аллергия), так и понижаться (иммунитет). По данным Райки (Е. Rajka, 1966), это происходит поочерёдно в различные периоды, а в некоторые периоды одновременно.
Важнейшим фактором иммунитета является фагоцитоз (смотри полный свод знаний). При Сифилис в ответ на нахождение в организме антигена (бледной трепонемы) образуются антитела (смотри полный свод знаний) — иммуноглобулины (смотри полный свод знаний). В зависимости от периода Сифилис появляются различные антитела. В начале заболевания Сифилис обнаруживаются более крупные антитела класса IgM и IgA; при поздних формах приобретённого и врождённого Сифилис— антитела класса IgG. Антитела усиливают фагоцитоз, выполняя транспортную функцию, то есть «подводя» антиген к макрофагам, и усиливая ферментативную деятельность макрофагов. В иммунном ответе организма на внедрение бледной трепонемы участвуют макрофаги, Т и В-лимфоциты (смотри полный свод знаний: Иммунокомпетентные клетки). При экспериментальном Сифилис и при Сифилис у человека наблюдается незавершённый фагоцитоз. Однако при регрессе элементов раннего Сифилис (например, первичного склероза) в макрофагах чаще наблюдается завершённый фагоцитоз.
Наличие в организме больного Сифилис спиралевидных бледных трепонем и их трансформация при неблагоприятных для возбудителя условиях в цисты, гранулы, полимембранные фагосомы, L-формы (формы устойчивого существования, формы резистентности) на фоне завершённого и незавершённого фагоцитоза обусловливают многообразие исходов при контакте человека с больным заразной формой Сифилис и различия в течении сифилитической инфекции.
Суперинфекцией называют такое состояние больного Сифилис, при котором в его организм поступают новые порции бледных трепонем (повторное заражение неизлеченного больного), происходит как бы наслоение новой сифилитической инфекции на уже имеющуюся. Суперинфекция в различные периоды Сифилис проявляется по-разному. Так, в инкубационном периоде (обычно он укорочен до 10—15 дней) и в первые 10—14 дней первичного периода Сифилис, когда отсутствует выраженный инфекционный иммунитет, повторное заражение приводит к последовательному развитию нового шанкра — так называемый последовательный шанкр. Считается, что в другие периоды Сифилис при суперинфекции появляются высыпания того периода, при котором произошло повторное заражение (например, при вторичном скрытом Сифилис возникают папулы, розеолы, при третичном скрытом — бугорки, гуммозные инфильтрации).
Гистленд (Giestland, 1955) и Роккуэлл (D. Н. Rockwell) с соавторами (1964) предположили возможность самоизлечения Сифилис Считают, что около 30% нелеченых больных, перенёсших ранние формы Сифилис, самоизлечиваются, приблизительно у 30% нелеченых больных на всю жизнь остаются только положительные серологические реакции (возможно, вследствие образования в организме бледных трепонем в виде цист) и у 40% развиваются разные формы позднего Сифилис
Патологическая анатомия. При первичном периоде Сифилис гистологический исследование выявляет в области твёрдого шанкра воспалительный инфильтрат в толще дермы или слизистой оболочки, состоящий из лимфоидных, плазматических, а иногда и эпителиоидных клеток с примесью небольшого количества нейтрофильных гранулоцитов. Отмечают характерные изменения сосудов в виде эндартериита, сопровождающегося набуханием эндотелия и пролиферацией его, что приводит к сужению, а иногда и к закрытию просвета сосудов, в связи с чем могут наблюдаться мелкие очаги некроза (смотри полный свод знаний). При обработке срезов методом Левадити (смотри полный свод знаний: Левадити метод) выявляется большое количество бледных трепонем вокруг сосудов, а также в их стенках. При электронномикроскопическом исследовании (смотри полный свод знаний: Электронная микроскопия) бледные трепонемы обнаруживают в фаголизосомах эндотелиоцитов, периэндотелиальном пространстве, макрофагах, нейтрофильных гранулоцитах и плазмоцитах, а также между клетками эпидермиса. Нередко инфильтрат распространяется по ходу сосудов и нервов за пределы поверхностных фасций, например, в область кавернозной ткани полового члена, вызывая специфический эндофлебит.
Морфологически изменения в лимфатических, узлах при первичном Сифилис неспецифичны и соответствуют изменениям при подостром гиперпластическом лимфадените. Они выражаются в отёке и гиперплазии герминативных (светлых) центров лимфоидных фолликулов коры, нечётко отграничивающихся от мантийной зоны фолликула. Синусы расширены, вокруг них выраженная плазмоцитарная инфильтрация. В сосудах отмечаются эндоваскулит (смотри полный свод знаний: Васкулит) и тромбоваскулит (смотри полный свод знаний).
Во вторичном периоде Сифилис гистологический картина в зоне розеол характеризуется резким расширением сосудов дермы, набуханием их эндотелия и наличием небольших периваскулярных инфильтратов, состоящих из лимфоидных и плазматических клеток. В зоне папулёзных высыпаний выражены явления васкулита с поражением как поверхностных, так и глубоких сосудов. Эндотелий набухший, стенки утолщены, нередко инфильтрированы лимфоцитами и плазмоцитами. Инфильтрат в дерме чаще диффузного характера и состоит из лимфоидных элементов и мелких эпителиоидных гранулем (Смотри, полный свод знаний: Гранулема); в области широких кондилом наблюдается также значительный акантоз с межклеточным и внутриклеточным отёком эпидермиса, экзоцитозом. Гистологический картина пустулёзных высыпаний характеризуется наличием острого воспалительного инфильтрата в верхнем отделе собственно дермы и проникновением нейтрофильных гранулоцитов в эпидермис с образованием в нем пустул. При вторичном рецидивном Сифилис в зоне пустул, кроме того, можно видеть небольшие гранулемы из эпителиоидных клеток, иногда с наличием гигантских. В дерме обнаруживаются специфические для вторичного периода изменения сосудов и периваскулярная, преимущественно плазмоцитарная инфильтрация.
В лимфатических, узлах гистологический картина неспецифична. В отдельных случаях можно обнаружить пролиферацию эпителиоидных клеток с примесью гигантских клеток типа Пирогова — Лангханса (смотри полный свод знаний: Гигантские клетки) в результате чего картина напоминает туберкулёз.
Во вторичном периоде Сифилис поражаются внутренние органы (печень, почки, нервная и костная системы). Так, при исследовании материала, полученного при биопсии печени, обнаружены перихолангит и очаговые некрозы паренхимы; в почках — пролиферативные изменения в клубочках почечных телец, а при иммунофлюоресцентной микроскопии (смотри полный свод знаний: Иммунофлюоресценция) на их базальных мембранах — отложения IgG.
В третичном периоде Сифилис образуются узлы — гуммы различной величины, которые локализуются в коже, подкожной клетчатке, костях, оболочках мозга, в печени, мышце сердца и другие (гранулема сифилитическая), состоящие из лимфоцитов с примесью плазматических клеток и моноцитов, могут встречаться эпителиоидные и гигантские клетки. Границы гумм часто расплывчаты; гуммы переходят в окружающую ткань. незаметно в виде гуммозных инфильтратов. Как правило, гуммы подвергаются некрозу и распаду, напоминающему творожистый некроз при туберкулёзе. С течением времени некротические массы гуммы обызвествляются, окружающая их грануляционная ткань превращается в плотную рубцовую с образованием плотных втянутых рубцов.
В третичном периоде Сифилис в печени, поджелудочной железе, надпочечниках, лёгких, яичках развивается диффузный сифилитический склероз, или цирроз, который может также являться исходом гуммозных инфильтратов; в печени развивается дольчатость. Часто это сопровождается развитием сифилитического васкулита, при котором поражаются в основном артерии, например, сифилитический мезаортит с аневризмой (смотри полный свод знаний: Аневризма аорты, А ортит), облитерирующий эндартериит сосудов головного мозга.
В коже наблюдаются поражения в виде бугоркового сифилида, для которого характерно наличие в дерме гранулем, состоящих из небольшого количества эпителиоидных и многоядерных гигантских клеток типа клеток инородных тел, окружённых большим количеством плазматических и лимфоидных клеток. Казеозный некроз выражен слабо или отсутствует. При гуммозном узловатом Сифилис гранулематозные изменения выражены более интенсивно, чем при бугорковом сифилиде, и захватывают не только дерму, но и подкожную клетчатку. В центре очага поражения имеется казеозный некроз, вокруг которого располагаются многочисленные липоидные и многоядерные гигантские клетки и по периферии очага — плазмоциты. В патологический процесс вовлекаются сосуды дермы и подкожной клетчатки.
В позднем периоде Сифилис развиваются диффузные, по преимуществу дистрофические, процессы со стороны нервной системы—спинная сухотка (смотри полный свод знаний) и прогрессивный паралич (смотри полный свод знаний). Сифилис, как любая хронический инфекция, нередко сопровождается глубокими и прогрессирующими расстройствами обмена веществ, которые, например, могут выражаться амилоидозом внутренних органов (селезёнки, почек, печени, кишечника).
Общие закономерности течения.
Реакция организма на внедрение возбудителя G. сложна и многообразна. Заражение может не произойти, возможны случаи Сифилис классического течения, а также длительный бессимптомный (асимптомный) Сифилис. Приобретённый Сифилис может привести к развитию поздних форм болезни (Сифилис нервной системы, внутренних органов, костей и суставов).
Заражение может не произойти, если в организм проникает небольшая порция возбудителя или если в сыворотке крови практически здоровых людей отмечается высокий уровень термолабильных трепонемостатических и трепонемоцидных веществ, которые могут вызвать неподвижность, а в ряде случаев лизис бледных трепонем.
При длительном бессимптомном течении Сифилис (асимптомный Сифилис) больной как бы «проскакивает» ранние активные формы болезни. При этом диагностировать ранний скрытый Сифилис не удаётся, так как стандартные серологические реакции остаются отрицательными. В этих случаях, вероятно, бледная трепонема трансформируется в L-формы, полимембранные фагосомы, что и определяет отсутствие клинические, картины и отрицательные результаты серологических реакций. У таких больных Сифилис диагностируется как скрытый неуточнённый или скрытый поздний почти всегда случайно через много лет после заражения по положительным результатам стандартных серологических реакций, а также по реакции иммобилизации бледных трепонем — РИБТ, или РИТ (смотри полный свод знаний: Нелсона—Мейера реакция), реакции иммунофлюоресценции (смотри полный свод знаний), или РИФ, по наличию поздних, характерных для третичного периода Сифилис поражений кожи, опорно-двигательного аппарата, нервной системы или внутренних органов при отсутствии анамнестических данных о заболевании Сифилис Подразделение скрытого Сифилис (lues latens) на ранний и поздний имеет большое эпидемиологические значение, так как при раннем скрытом Сифилис проводят те же противоэпидемические мероприятия, что и при заразных формах Сифилис При невозможности дифференциальной диагностики между ранним и поздним скрытым Сифилис ставят диагноз скрытого неуточнённого Сифилис
В эпидемиологии Сифилис особое значение имеет его классическое течение, при котором различают четыре периода: инкубационный период (смотри полный свод знаний) и три клинических (первичный, вторичный и третичный). Они последовательно сменяют друг друга. Инкубационный период длится в среднем 3 — 4 недель (по данным ряда исследователей, он удлинился). Укороченный инкубационный период до 8—15 дней отмечается при биполярном расположении твёрдых шанкров; удлинение инкубационного периода до 108—190 дней может быть следствием приёма больным антибиотиков по поводу других заболеваний, что приводит также к извращению течения Сифилис
Инкубационный период заканчивается появлением на месте внедрения бледной трепонемы твёрдого шанкра. В течение этого периода попавшие в организм бледные трепонемы быстро распространяются, как правило, лимфогенно-гематогенным путём, а иногда нейрогенным (в эпиперииэндоневрии).
Первичный период Сифилис (lues I) начинается с момента появления твёрдого шанкра, или первичной сифиломы. Он продолжается 6—7 недель до возникновения на коже и слизистых оболочках множественных сифилитических высыпаний. Через 5—7 дней после появления твёрдого шанкра начинают увеличиваться близлежащие лимфатических узлы (специфический бубон, или регионарный склераденит), может развиться воспаление лимфатических, сосудов (специфический лимфангиит), а спустя 3—4 недель отмечается увеличение всех лимфатических, узлов — специфический полиаденит. Ряд исследователей установили, что регионарный склераденит отсутствует в 4,4—6,3% случаев, специфический лимфангиит у мужчин наблюдается примерно в 40% случаев, а специфический полиаденит часто отсутствует.
Первичный период Сифилис делится на первичный серонегативный период (lues I seronegativa), при котором результаты стандартных серологический реакций отрицательны, и первичный серопозитивный (lues I seropositiva), когда они становятся положительными, что происходит в среднем через 3—4 недель после возникновения твёрдого шанкра и объясняется образованием в организме достаточного количества антител (реагинов) в ответ на антиген — бледную трепонему. Положительные результаты реакции Колмера — реакции связывания комплемента на холоду (смотри полный свод знаний: Реакция связывания комплемента) И РИФ в этот период не являются основанием к постановке диагноза первичного серопозитивного сифилиса, так как они более чувствительны, но менее специфичны, чем стандартные серологический реакции.
Массовое размножение бледных трепонем и их распространение по организму происходит в конце первичного и начале вторичного периода Сифилис Наступает своеобразный так называемый трепонемный сепсис, сопровождающийся нередко слабостью, недомоганием, бессонницей, головными болями, потерей аппетита, повышенной раздражительностью, иногда болями в костях и суставах по ночам, повышением температуры до 38—39°, а также развитием полиаденита.
Во вторичном периоде Сифилис (lues II) на коже и слизистых оболочках появляются розеолезные, папулёзные и пустулёзные высыпания, поражаются также внутренние органы (печень, почки и другие) нервная и костная системы. Вторичный период Сифилис с первыми (яркими и обильными) высыпаниями на коже и слизистых оболочках при наличии первичного склероза или его остатков называют вторичным свежим Сифилис (lues II recens). Наличие в организме большого количества антигена (бледной трепонемы) приводит к выраженным иммунологический реакциям, вследствие чего часть бледных трепонем погибает, и высыпания вторичного периода, просуществовав несколько недель, самопроизвольно проходят, не оставляя никаких следов. Наступает скрытый, или латентный, период вторичного Сифилис (lues II latens). Затем следует волнообразное, стадийное течение инфекции: клинические, рецидивы заболевания (lues II recidiva), которые возникают при отсутствии лечения или недостаточной его эффективности, сменяются скрытыми периодами болезни. При вторичном рецидивном Сифилис количество высыпаний с каждым последующим рецидивом уменьшается, сами высыпания становятся крупнее и характеризуются склонностью к группировке в виде колец, дуг, овалов, гирлянд и так далее Без лечения вторичный период Сифилис продолжается в среднем 3—4 года и может сопровождаться несколькими рецидивами. В 60—80-х годы 20 век у больных G. отмечено снижение частоты пустулёзных сифилидов (раньше они наблюдались в 10,7% случаев, в наст, время — в 1%), особенно сифилитических эктим, рупий; более часто регистрируется папулезный сифилид ладоней и подошв (нередко только подошв) — до 14—20% по отношению к другим локализациям папулезного сифилида.
При отсутствии лечения или при недостаточном лечении спустя 3— 4 года и более наступает третичный период Сифилис (lues III), при котором в организме с трудом удаётся обнаружить единичные бледные трепонемы. В этот период организм, будучи сенсибилизированным к бледным трепонемам и их токсинам, реагирует даже на небольшое их число своеобразной анафилактической реакцией — образованием третичных сифилидов (бугорков и гумм), развитие которых завершается характерным распадом, некрозом и последующим рубцеванием. Бугорки образуются на коже, слизистых оболочках, гуммы — в подкожной клетчатке, на слизистых оболочках, в костях, внутренних органах и нервной ткани. Располагаясь в жизненно важных органах, они могут представлять опасность для жизни больного. Возможно чередование активных и скрытых (lues III latens) периодов. Третичный Сифилис может длиться десятилетиями. В этом периоде большое значение придаётся травмам, например, физической, психической, а также другим факторам, ослабляющим защитные силы организма (хронический инфекции, интоксикации, в частности алкоголем). Независимо от проявлений третичного Сифилис у недостаточно леченных или нелеченых больных возможны поздние поражения нервной системы (спинная сухотка, прогрессивный паралич, диффузный менинговаскулярный Сифилис и другие) и внутренних органов (кардиоваскулярный Сифилис, сифилитический аортит и другие).
Одним из вариантов течения Сифилис является злокачественный Сифилис, который характеризуется острым и тяжёлым течением. Особенно выражено поражение кожи и слизистых оболочек. Первичный период укорочен; наблюдаются тяжёлые общие явления, глубокие пустулёзные сифилиды, изъязвление слизистых оболочек, поражение костей, надкостницы, нервной системы и внутренних органов, а также орхит при отсутствии реакции лимфатических, узлов и, как правило, отрицательных результатах серологических реакций. Эта форма сифилиса в настоящее время почти не встречается.
Клинические проявления и дифференциальная диагностика. В клинические, течении приобретённого Сифилис выделяют первичный, вторичный и третичный периоды, а также висцеральный Сифилис, сифилис нервной системы и сифилис костей и суставов.
Первичный период сифилиса, или первичный сифилис, начинается с появления небольшого красноватого пятна или папулы на месте внедрения в организм бледных трепонем. В течение нескольких дней этот элемент увеличивается до размера горошины, одновременно в его основании выявляется плотный склеротический инфильтрат (первичный склероз). В центральной части элемента происходит поверхностный некроз и в зависимости от его глубины образуется первичная эрозия или язва, носящая название первичной сифиломы («первичного аффекта»), или твёрдого шанкра (смотри полный свод знаний: Аффект первичный). Твёрдому шанкру сопутствуют изменения регионарных лимфатических, узлов и сосудов (смотри полный свод знаний: Первичный комплекс).
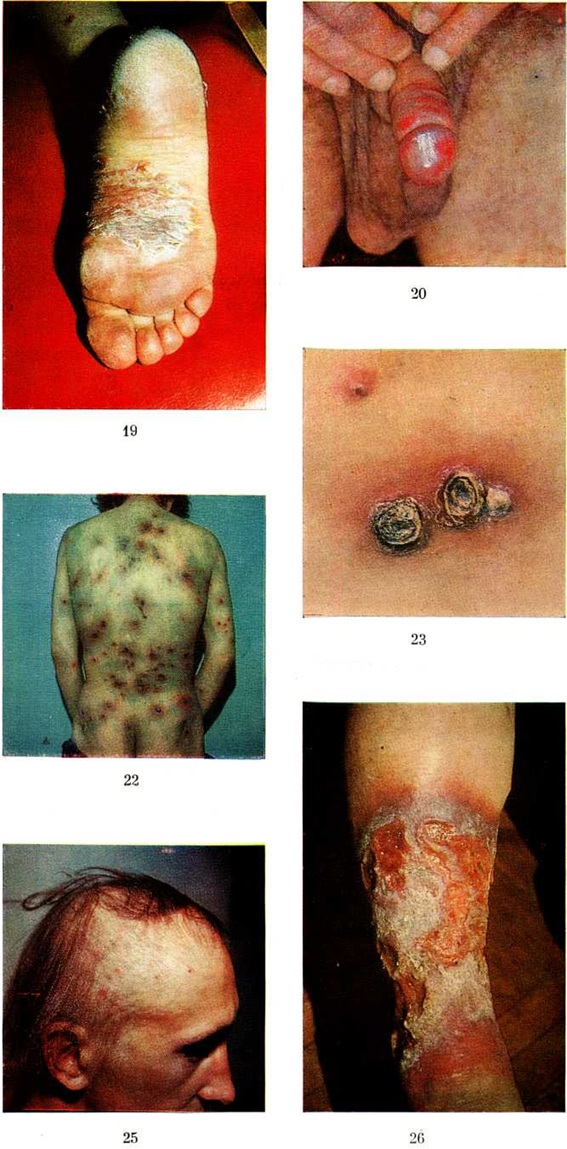
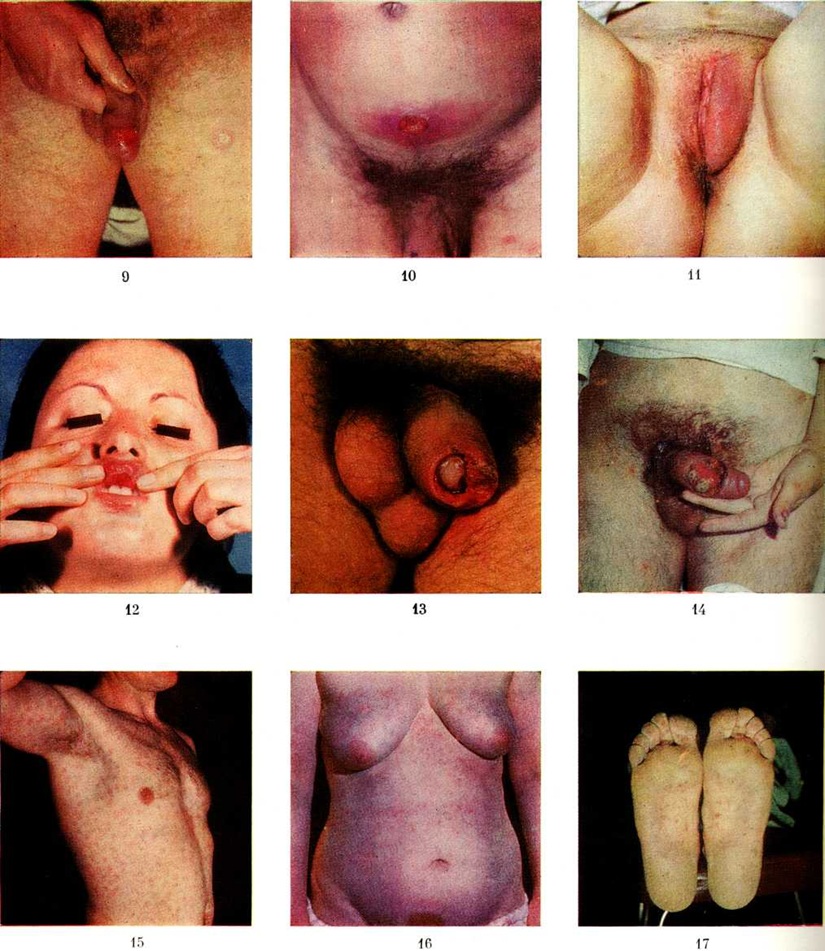
Характерными признаками твёрдого шанкра являются поверхностная эрозия или язва круглой или овальной формы размером от 0,5 до 1 сантиметров в диаметром с ровными резко ограниченными и слегка возвышающимися над здоровой кожей краями (цветной рисунок 9). В основании прощупывается инфильтрат в форме тонкой (пергаментной) пластинки или массивного уплотнения, напоминающего по плотности хрящ ушной раковины; воспалительные явления по периферии и субъективные ощущения отсутствуют. Поверхность эрозии или язвы гладкая, насыщенного красного цвета, блестит благодаря наличию серозного отделяемого, в котором при исследовании обнаруживается много бледных трепонем. В ряде случаев на поверхности твёрдого шанкра образуется плотный налёт серовато-жёлтого цвета (цвета испорченного сала) или точечные кровоизлияния темно-красного цвета (петехиальный твёрдый шанкр). Твёрдый шанкр, расположенный на открытых участках кожи, нередко покрыт толстой слоистой темно-бурой коркой. Размер твёрдого шанкра может быть меньше обычного (карликовый шанкр) или значительно превышать его (гигантский шанкр). Гигантские шанкры чаще всего развиваются на коже лобка (цветной рисунок 10), нижней части живота, на внутренней поверхности бёдер, на подбородке (при внеполовом заражении) у ослабленных больных.
Твёрдый шанкр, расположенный, например, в анальной складке, может приобрести вид линейной трещины или щелевидной эрозии; при локализации в зоне препуциального мешка может развиться обширная поверхностная эрозия темно-красного цвета, напоминающая эрозивный баланит, баланопостит (смотри полный свод знаний), с нежным пластинчатым склерозом в основании (комбустиформный шанкр, сифилитический баланит Фолльманна).
Твёрдый шанкр чаще бывает одиночным, реже возникают одновременно 2—3 и более шанкров. Множественные твёрдые шанкры находятся примерно в одинаковой стадии развития. В редких случаях наблюдается последовательное развитие нескольких твёрдых шанкров у лиц, подвергшихся повторным заражениям в течение инкубационного периода или в первые 10—12 дней существования твёрдого шанкра, когда ещё отсутствует так называемый шанкерный иммунитет. Изредка отмечается одновременное развитие твёрдых шанкров на коже наружных половых органов и на отдалённых от них участках — губах, груди и другие (биполярные шанкры).
При заражении половым путём твёрдый шанкр обычно локализуется на половых органах: у мужчин — чаще всего на внутреннем листке крайней плоти (препуциальной складки), в области венца головки полового члена, на спинке полового члена и на головке полового члена, реже — на коже мошонки и лобка, ещё реже — в области наружного отверстия уретры и в ладьевидной ямке; у женщин — на больших и малых половых губах, у клитора и уздечки половых губ, на бёдрах, реже — в зоне маточного зева (в форме резко очерченной эрозии кольцевидной или полулунной формы с блестящей красного цвета поверхностью), крайне редко — на слизистой оболочке влагалища. Иногда в окружности твёрдого шанкра при расположении его на больших половых губах образуется массивный безболезненный индуративный отёк ткани, вызываемый специфическим поражением мелких лимфатических, сосудов кожи и подкожной клетчатки. В редких случаях индуративный отёк скрывает место проникновения инфекции, представляя собой как бы самостоятельное проявление первичного Сифилис— атипичный твёрдый шанкр (цветной рисунок 11).
При внеполовом заражении твёрдый шанкр чаще всего локализуется на губах, языке, миндалинах, дёснах, на небе; значительно реже — на подбородке, конъюнктиве век и глазного яблока, в области соска молочной железы. Могут наблюдаться самые необычные случаи заражения, а следовательно, и локализации твёрдого шанкра. Твёрдый шанкр миндалин обычно бывает одиночным, односторонним, при этом могут быть умеренные воспалительные явления с резким увеличением миндалины (шанкр-амигдалит). Эрозии и язвы имеют темно-красное или опалового цвета дно, покрытое грязно-серым налётом; в основании язв или эрозий — плотная инфильтрация (индуративный отёк), чем объясняются незначительная болезненность и некоторое затруднение при глотании. Общие явления (лихорадка, головная боль и другие) отсутствуют; сопутствующим признаком является одностороннее увеличение подчелюстных (поднижнечелюстных и шейных (иногда и околоушных) лимфатических, узлов, слегка болезненных при пальпации.
Твёрдый шанкр может располагаться на пальцах рук, чаще у медперсонала, в частности у гинекологов и акушеров. Инфекция проникает через мелкие травмы и заусенцы и вызывает нередко, помимо типичного твёрдого шанкра, картину глубокого панариция (шанкр-панариций). При этом дистальная фаланга пальца становится синюшного цвета, булавовидно утолщается, отмечается разлитой индуративный отёк. Вокруг ногтя обнаруживается глубокая полулунной (подковообразной) формы язва с неровными краями; дно её покрыто гнойным распадом. Шанкры-панариции резко болезненны. Без специфического лечения они могут существовать длительное время.
Твёрдый шанкр в области соска молочной железы у женщин обычно имеет вид узкой, довольно глубокой полулунной трещины с пластинчатым уплотнением у основания. Твёрдый шанкр слизистой оболочки рта и красной каймы губ представляет собой ограниченную эрозию блюдцеобразной формы с пластинчатым уплотнением у основания (цветной рисунок 12). В отличие от афты (смотри полный свод знаний) он малоболезнен и не окружён зоной гиперемии. Твёрдый шанкр на губах нередко сопровождается значительным отёком. В углах рта, на дёснах, в кожных складках твёрдый шанкр приобретает вид трещин. На спинке языка он обычно резко выступает над окружающей здоровой тканью.
К первичному Сифилис может присоединиться вторичная инфекция. Острая воспалительная реакция приводит к отеку окружающей ткани, отделяемое твёрдого шанкра становится серозно-гнойным, в нем с трудом можно обнаружить бледные трепонемы. При локализации твёрдого шанкра на внутреннем листке крайней плоти или в венце головки полового члена может возникнуть фимоз (смотри полный свод знаний), при котором не всегда удаётся прощупать первичный склероз; в отделяемом из препуциального мешка с трудом могут быть найдены бледные трепонемы. При этом наблюдается специфический лимфангиит (смотри полный свод знаний) и типичное уплотнение паховых лимфатических, узлов (смотри полный свод знаний: Лимфаденит), в пунктате которых обнаруживают бледные трепонемы. Более редким осложнением твёрдого шанкра у мужчин является парафимоз (смотри полный свод знаний). У ослабленных больных, особенно у страдающих алкоголизмом, твёрдый шанкр может осложниться гангренозным процессом, нередко вследствие присоединения фузоспириллёзной инфекции. При этом развивается некроз ткани, и на поверхности твёрдого шанкра образуется грязно-серый или тёмный струп, окружённый широкой зоной воспаления (цветной рисунок 13). При распространении некроза ткани по периферии и в глубину твёрдого шанкра возникает так называемый фагеденический (разъедающий) шанкр (цветной рисунок 14).
При заражении одновременно сифилисом и мягким шанкром (смотри полный свод знаний) возникает смешанный шанкр. При этом сначала развивается клинические, картина мягкого шанкра, а после истечения инкубационного периода Сифилис
присоединяются признаки твёрдого шанкра — характерное уплотнение основания язвы и постепенное сглаживание её дна. В отделяемом язвы можно обнаружить бледные трепонемы.
Сифилитический склераденит возникает на 5—7-й день после появления твёрдого шанкра. Лимф, узлы при этом не спаяны между собой и с окружающими тканями, имеют плотноэластическую консистенцию, достигают размера крупной фасоли или сливы, легко смещаются и безболезненны при пальпации. Нередко они располагаются в виде цепочки, причём узел, ближайший к твёрдому шанкру, больше других. При локализации твёрдого шанкра на половом члене, иногда на спинке полового члена наблюдается специфический лимфангиит в виде безболезненного плотного не спаянного с окружающими тканями тяжа. Склераденит разрешается медленно и может сохраниться при наличии симптомов свежего вторичного Сифилис
В конце первичного периода наблюдается увеличение всех лимфатических, узлов (полиаденит), особенно чётко увеличиваются шейные, локтевые, затылочные, подмышечные; причём подмышечные имеют плотноэластическую консистенцию, не спаяны с окружающими тканями, безболезненны при ощупывании. Полиаденит может наблюдаться несколько месяцев, медленно разрешаясь.
 |
|  |
| ||
 |
|  |
| ||
Диагноз Сифилис в первичном периоде подтверждают исследованием серозного отделяемого с поверхности язвы (эрозии) на наличие бледной трепонемы. В тех случаях, когда получить отделяемое трудно (фимоз, твёрдый шанкр уретры и другие), исследуют пунктат из регионарных лимфатических, узлов. В обязательном порядке проводят серологический исследование крови. Рекомендуется также конфронтация, то есть осмотр партнёра, являющегося возможным источником заражения, что важно для диагностики и для организационных мер по борьбе с распространением Сифилис
Дифференциальную диагностику проводят с мягким шанкром по виду язв, состоянию лимфатических, узлов, которые при мягком шанкре представляют собой островоспалительные бубоны, спаянные в общий пакет, и в дальнейшем могут нагноиться, размягчиться и вскрыться; с простым герпесом (смотри полный свод знаний) при локализации высыпаний на половых органах (в пользу герпеса свидетельствует острота течения, наличие жжения или зуда, отсутствие регионарного аденита и уплотнения в основании эрозии, имеющей обычно фестончатые очертания). Кроме того, твёрдый шанкр необходимо дифференцировать с шанкриформной эктимой (смотри полный свод знаний) пиогенного или чесоточного происхождения, локализующейся на коже половых органов, для которой характерны отрицательные результаты повторных исследований на бледную трепонему и серологических реакций; с эрозивным баланитом, характеризующимся обширными поверхностными эрозиями красного цвета, с извилистыми краями, при котором отсутствует уплотнение в основании эрозий (смотри полный свод знаний: Баланит, баланопостит)\ раковыми язвами, которые чаще встречаются у пожилых людей, отличаются длительным течением, медленным развитием по периферии и в глубину, имеют неправильные очертания, нередко вывороченные края, изрытое кровоточащее дно, болезненны при ощупывании, в соскобе из раковой язвы обнаруживают атипичные клетки.
Сифилитический склераденит следует отличать от лимфаденита при пиодермии (смотри полный свод знаний), характеризующегося болезненным увеличением лимфатических, узлов (в острых случаях одновременно могут возникнуть явления лимфангиита и общая реакция в виде лихорадочного состояния); от лимфаденита при туберкулёзном поражении лимфатических, узлов (смотри полный свод знаний: Туберкулёз нелёгочный, периферических лимфатических узлов), когда наблюдается их медленное пастозное увеличение и вовлечение в процесс окружающей ткани с развитием периаденита, нередко кожа над воспалёнными лимфатических, узлами также вовлекается в процесс, при этом она постепенно истончается, образуются фистулы и вялые язвы с нависающими краями; от пахового лимфогранулематоза (смотри полный свод знаний: Лимфогранулематоз паховый).
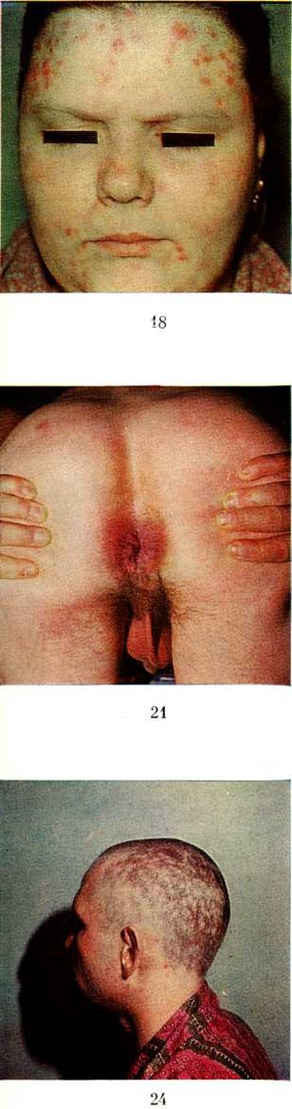
Вторичный период сифилиса, или вторичный сифилис, наступает спустя 6—7 недель после появления твёрдого шанкра. Между первичным и вторичным периодами резкой границы не существует; обычно при появлении свежих вторичных высыпаний ещё сохраняется твёрдый шанкр и лимфаденит. Примерно в 15—20% случаев, преимущественно у ослабленных больных, чаще у женщин, за 7—10 дней до появления сыпи могут наблюдаться продромальные явления в виде субфебрильной температуры, слабости, головных болей, а также болей в костях, суставах и мышцах, усиливающихся в ночное время, и другие На коже и видимых слизистых оболочках обнаруживаются различные высыпания (вторичные сифилиды) — наиболее часто розеолезные (розеолезный сифилид), папулёзные (папулезный сифилид), реже — пустулёзные (пустулёзный сифилид), а также пигментный сифилид, или сифилитическая лейкодерма (смотри полный свод знаний); наблюдается выпадение волос (сифилитическое облысение). Вид сифилидов зависит от реактивности организма, их локализации и воздействия раздражающих внешних факторов. Закономерны обилие и симметричность первой сыпи вторичного периода и более ограниченный, обычно сгруппированный характер рецидивных высыпаний.
Высыпания имеют характерные признаки: розеолезные высыпания — блеклого цвета (бледно-розовые), папулёзные и пустулёзные — застойно-синюшного и буровато-коричневатого (ветчинный, медно-красный); обычно они не сливаются между собой, остаются чётко отграниченными друг от друга (исключение составляют высыпания в складках кожи и на участках, подвергающихся мацерации и трению); высыпания, как правило, не сопровождаются субъективными ощущениями, поэтому нередко вначале больной их не замечает; высыпания часто полиморфны: у больного можно наблюдать одновременно наличие розеолезных и папулёзных, папулёзных и пустулёзных высыпаний (истинный полиморфизм). Однородные элементы сыпи обычно появляются не сразу, а приступами, поэтому они находятся в различной стадии развития (эволюционный, или ложный, полиморфизм). Вторичные высыпания (за исключением глубоких пустулёзных) носят доброкачественный характер и не оставляют после себя атрофии или рубцов. Они отличаются высокой заразительностью (особенно эрозивные папулы в складках кожи и на слизистых оболочках), поскольку содержат большое количество бледных трепонем.
Розеолезный сифилид (сифилитическая розеола, или пятнистый сифилид) — бледно-розовое пятно, размером от 0,5 до 1 сантиметров в диаметре. Пятна высыпают обильно и симметрично на коже туловища и конечностей, не сливаются друг с другом (цветной рисунок 15). Субъективные ощущения, а также шелушение в течение всего периода существования пятен отсутствуют. Вначале пятна имеют розовый цвет, затем постепенно бледнеют и приобретают едва заметный буровато-желтоватый оттенок, особенно отчётливо выявляющийся при дермоскопии (смотри полный свод знаний). Просуществовав в среднем 15—20 дней, розеолезные высыпания исчезают, не оставляя следа.
Описаны единичные случаи шелушащихся розеолезных элементов, уртикароподобных, слегка отёчных розеол и розеол с мелкоточечной зернистостью на поверхности. Иногда при вторичном рецидивном Сифилис наблюдаются розеолезные высыпания, которые по сравнению со свежими менее обильны, группируются на ограниченных участках кожи, часто образуя кольцевидные или дугообразные фигуры, по размерам несколько крупнее, имеют цианотично-розовую окраску.
При дифференциальной диагностике сифилитические розеолы следует отличать от отрубевидного лишая (смотри полный свод знаний: Лишай отрубевидный), при котором обнаруживается, как правило, симптом шелушения при поскабливании пятен; от розового лишая (смотри полный свод знаний: Лишай розовый), для которого характерны более яркая розовая окраска, пятна овальной формы с отчётливым шелушением в центральной части, пятна крупнее розеол, и высыпания часто сопровождаются зудом, характерно наличие первичного крупного пятна — «материнской» бляшки. Сифилитическую розеолу необходимо также дифференцировать с высыпаниями, возникающими при других заболеваниях. Так, при токсидермиях (смотри полный свод знаний) пятнистые сыпи отличаются более острым течением, обилием, яркой окраской, склонностью к слиянию, появлением зуда, иногда жжения кожи. Спустя несколько дней выявляется шелушение сначала в центре, затем по периферии высыпаний. При брюшном и сыпном тифе (смотри полный свод знаний: Брюшной тиф, Сыпной тиф эпидемический) появление розеол сопровождается тяжёлым общим состоянием; пятна менее обильны и нередко приобретают геморрагический характер. Пятна от укусов площиц (смотри полный свод знаний: Вши) имеют серовато-фиолетовый оттенок, не исчезающий при дермоскопии, располагаются главным образом на нижней поверхности передней брюшной стенки, боковых частях туловища, на внутренней поверхности бёдер, реже на ягодицах и пояснице. Обнаружение площиц подтверждает диагноз.
Папулезный сифилид в виде свежей сыпи вторичного периода встречается реже, чем розеолезный; особенно часто он наблюдается при вторичном рецидивном Сифилис По величине элементов различают милиарный (мелко-папулезный, лихеноидный), лентикулярный (крупно-папулезный) и монетовидный (нуммулярный) сифилиды. Наиболее часто встречающийся лентикулярный папулезный сифилид характеризуется высыпаниями плотных резко ограниченных округлых папул диаметром 3—5 миллиметров. Цвет их темно-красный с синюшным или желтовато-буроватым оттенком, напоминает тусклый цвет красной меди или ветчины (цветной рисунок 16). Поверхность папул в первые дни гладкая, в дальнейшем папулы начинают шелушиться. Шелушение появляется в центре и заканчивается раньше, чем на периферии, благодаря чему можно видеть краевое шелушение в виде венчика («воротничок Биетта»). Давление на центр папулы тупым зондом вызывает резкую болезненность (симптом Ядассона). Папулёзные элементы появляются на коже постепенно, поэтому можно видеть папулы в различных стадиях развития. При свежем вторичном Сифилис папулы рассеяны симметрично по коже. При рецидивах папулезная сыпь менее обильна и имеет тенденцию к группировке с образованием колец, полудуг или гирлянд. После их разрешения на месте папул длительно остаётся заметная пигментация.
Различают следующие клинические, разновидности лентикулярного сифилида: себорейный, псориазиформный, кольцевидный, кокардоподобный, папулезный сифилид ладоней и подошв (цветной рисунок 17), а также эрозивный, или мокнущий, и вегетирующий сифилид.
При себорейном сифилиде папулы покрыты жирными массивными чешуйками — корками желтоватого или серо-жёлтого цвета. Папулы локализуются на участках кожи, богатых сальными железами,— в области лба (цветной рисунок 18), в складках кожи, на волосистой части головы.
Псориазиформный сифилид характеризуется появлением обильного серебристого шелушения на поверхности папул. Отсутствие терминальной плёнки, точечного кровотечения и периферического роста папул с образованием крупных бляшек отличает эту форму сифилиса от чешуйчатого лишая (смотри полный свод знаний: Псориаз).
Кольцевидный (цирцинарный, или орбикулярный) сифилид с кольцевидным расположением рецидивных папул чаще всего бывает на коже полового члена, мошонки.
Кокардоподобный сифилид и близкий к нему коримбиформный сифилид характеризуются своеобразным расположением папул: в центре одна крупная папула, а по окружности или беспорядочно разбросаны мелкие папулы.
При папулёзном сифилиде ладоней и подошв папулы сначала мало возвышаются над уровнем кожи и просвечивают в виде резко ограниченных красновато-фиолетовых или желтоватых пятен, в основании которых прощупывается плотная инфильтрация. В дальнейшем папулы покрываются плотными трудно удаляемыми чешуйками. Иногда, сливаясь, образуют кольца и массивные бляшки, похожие на очаги ладонно-подошвенного псориаза (цветной рисунок 19). Обнаружение типичных бляшек псориаза на других местах, симметричность поражений, характерные изменения ногтей, псориатическая триада и отсутствие отчётливого плотного инфильтрата вокруг очагов исключают Сифилис В редких случаях наблюдается значительное утолщение рогового слоя эпидермиса над папулами, которое приводит к образованию сифилитических мозолей, бородавчатых образований.
Эрозивный, или мокнущий, сифилид характеризуется появлением мокнущих или эрозивных папул чаще всего в крупных складках кожи, на половых органах (цветной рисунок. 20). Они возникают в результате мацерации и слущивания рогового слоя и имеют тенденцию к периферическому росту и слиянию в бляшки с крупно-фестончатыми краями. С их поверхности постоянно отделяется серозный экссудат, содержащий большое количество бледных трепонем, поэтому они отличаются наибольшей заразительностью. Под влиянием длительного раздражения мокнущие папулы могут вегетировать (вегетирующий сифилид): поверхность их становится бугристой, неровной, покрытой серозными чешуйками или сероватым клейким налётом, содержащим значительное количество бледных трепонем. Вегетирующие папулы, или широкие кондиломы (кондиломы сифилитические), достигают иногда больших размеров. Они особенно часто образуются в межъягодичной складке, на половых губах, у корня полового члена, в области мошонки, заднего прохода (цветной рисунок 21) и, реже, пупка, под молочными железами, в подмышечных впадинах и в межпальцевых складках ног.
Сифилитические кондиломы необходимо отличать от остроконечных кондилом (смотри полный свод знаний: Бородавка), которые располагаются на мягком и узком, в виде ножки, основании; от очагов вегетирующей пузырчатки (смотри полный свод знаний), характеризующихся рыхлостью и сочностью разрастаний, отсутствием плотного инфильтрата и наличием свежих пузырей по периферии; от геморроидальных узлов (смотри полный свод знаний: Геморрой), которые болезненны, гладки, склонны к кровотечениям, имеют характер мягких эктазированных венозных узлов; от ложносифилитических папул Липшютца, наблюдаемых, как правило, у женщин в форме плотных сухих папул бледно-розового цвета, полусферических, величиной от чечевицы до горошины, нередко зудящих, как правило, неэрозирующихся, располагающихся линейно по краям больших половых губ, реже в области пахово-генитальных складок, на промежности и в области заднего прохода (смотри полный свод знаний: Псевдосифилис папулезный.)
Милиарный сифилид характеризуется высыпанием на коже туловища и конечностей конических папул величиной с маковое или просяное зерно, буровато-красноватого или медно-красного цвета, плотной консистенции, склонных к группировке с образованием кругов, колец, бляшек с зубчатыми краями и мелкозернистой поверхностью. При рассасывании папул могут выявляться вдавленные пигментированные рубчики. Милиарный сифилид чаще наблюдается у больных вторичным рецидивным Сифилис, нередко у ослабленных, истощённых больных, у больных туберкулёзом и хронический алкоголизмом. Отличается хронический течением и плохо поддаётся специфическому лечению.
Милиарный сифилид дифференцируют с лихеноидным туберкулёзом, который наблюдается преимущественно в детском и юношеском возрасте, характеризуется внелёгочным туберкулёзным очагом (смотри полный свод знаний: Туберкулёз внелёгочный) и положительной кожной пробой на туберкулин (смотри полный свод знаний: Туберкулинодиагностика); с фолликулярным кератозом (смотри полный свод знаний); красным волосяным лишаем (смотри полный свод знаний: Девержи болезнь), отличающимся резко выраженным ороговением в устьях фолликулов волос, локализацией на разгибательных поверхностях конечностей, хронический течением, отсутствием группировки элементов; с лихеноидным трихофитидом, возникающим на фоне очагов глубокой трихофитии, (смотри полный свод знаний) по типу токсидермии.
Монетовидный сифилид отличается от лентикулярного сифилида появлением крупных папул (с 10—20-копеечную монету) и массивностью инфильтрата. Единичные папулы обычно группируются, при их рассасывании остаются выраженные пигментные пятна. Нередко они комбинируются с другими вторичными сифилидами. Наблюдаются обычно у больных вторичным рецидивным Сифилис В редких случаях крупные папулёзные элементы сливаются в бляшки величиной с детскую ладонь и больше (бляшковидный, или сплошной, сифилид).
Редкой формой вторичного Сифилис является герпетиформный сифилид, состоящий из маленьких папул, на верхушке которых образуется пузырёк. Содержимое пузырька быстро засыхает, образуется корочка, после отпадения которой обнажается шелушащаяся поверхность папул. Иногда папулы группируются, образуя бляшки медно-красного цвета размером с ноготь и больше. После рассасывания остаётся пигментированное пятно с мельчайшими рубчиками на поверхности, постепенно сглаживающимися.
Пустулёзный сифилид возникает,, как правило, при тяжёлом (злокачественном) течении Сифилис Появление пустулёзной сыпи нередко сопровождается лихорадочным состоянием. Различают следующие разновидности пустулёзного сифилида: угревидный, оспенновидный, импетигинозный, эктиматозный, рупиоидный.
Угревидный сифилид чаще является симптомом свежего вторичного Сифилис Для него характерны пустулы размером с конопляное зерно конусовидной формы, имеющие в основании небольшой папулезный инфильтрат, локализованный в окружности фолликулов волос или сальной железы. Они появляются чаще на коже спины, груди, конечностей. Гнойный экссудат подсыхает в буроватую корочку, после отпадения которой и разрешения инфильтрата остаётся едва заметный пигментированный рубчик. Дифференцировать его следует с вульгарными угрями (смотри полный свод знаний), как правило, развивающимися на фоне себореи, и более остро возникающими йодистыми и бромистыми сыпями, которые легко распознаются на основании анамнеза (приём препаратов брома и йода).
Оспенновидный сифилид чаще является проявлением свежего вторичного Сифилис Эволюция оспенновидных элементов, достигающих размера чечевицы, не связанных с волосяными фолликулами, почти такая же, как при угревидном сифилиде. Его необходимо дифференцировать с натуральной оспой (смотри полный свод знаний: Оспа натуральная) и ветряной оспой (смотри полный свод знаний), которые отличаются более острым течением и (нередко) тяжёлым общим состоянием. При оспе наблюдается продромальная сыпь, расположенная обычно на внутренней поверхности бёдер, боковых участках лица и шеи, на предплечьях; у оспенных пустул отсутствует характерный для Сифилис ограниченный плотный в основании инфильтрат медно-красного цвета.
Импетигинозный сифилид наблюдается чаще в сочетании с папулёзной сыпью свежего вторичного Сифилис Он локализуется главным образом на коже волосистой части головы и на лице. Появляются папулы темно-красного цвета размером с мелкую монету, в центре их через несколько дней возникают пустулы, которые быстро засыхают, образуя массивную рыхлую импетигинозную корку. Пигментное пятно на месте этого сифилида бесследно исчезает. Наряду с поверхностной наблюдается глубокая форма импетигинозного сифилида (обычно при позднем рецидивном вторичном Сифилис). От пиококковых импетигинозных высыпаний (смотри полный свод знаний: Импетиго) импетигинозный сифилид отличается отсутствием признаков быстрого периферического роста элементов сыпи и наклонности к слиянию, наличием вокруг корок типичного валика резко ограниченного плотного инфильтрата синюшно-красного цвета и других симптомов Сифилис
Эктиматозный сифилид — тяжёлая злокачественная форма пустулёзного сифилида, возникает у ослабленных людей не ранее 5—6-го месяца после заражения, асимметрично на коже голеней, реже лица и туловища (количество элементов — эктим — 5—10). Появляется темно-красное слегка инфильтрированное ограниченное пятно, на фоне которого в центре возникает глубокая пустула, постепенно засыхающая с образованием плотной серовато-бурой, почти чёрной корки, окаймлённой валиком плотного специфического инфильтрата. В связи с периферическим ростом эктимы могут достигать размера металлического рубля и больше. Под толстой коркой обнаруживается язва круглой или овальной формы с круто спускающимися краями и дном, покрытым желтовато-серым распадом. Инфильтрированные края язвы в форме узкого валика медно-красного цвета слегка возвышаются над уровнем окружающей кожи (цветной рисунок 22). После разрешения эктим на их месте остаются углублённые сильно пигментированные рубцы, впоследствии приобретающие перламутрово-белый цвет. Сифилитические эктимы следует дифференцировать с вульгарными эктимами (смотри полный свод знаний), которые развиваются непосредственно из стрептогенных фликтен; в их окружности имеется разлитая воспалительная реакция кожи и отсутствует периферический папулезный валик, типичный для сифилитических эктим.
Рупиоидный сифилид (или сифилитические рупии) является разновидностью тяжело протекающих сифилитических эктим, с резко выраженной тенденцией воспалительного процесса распространяться как по периферии, так и в глубину. В результате эксцентрического роста инфильтрата и последовательного его распада вширь и вглубь образуются корки, имеющие вид многослойной, конусообразной устричной раковины (цветной рисунок 23). В сифилитической рупии можно наблюдать три зоны: в центре расположена рупиоидная корка, по периферии — валик папулезного инфильтрата фиолетово-красного цвета, а между ними кольцевидная зона изъязвления. В отделяемом и инфильтратах сифилитических эктим и рупий содержится сравнительно мало бледных трепонем, и реакция Вассермана (смотри полный свод знаний: Вассермана реакция)в ряде случаев может быть отрицательной.
Пигментный сифилид, или сифилитическая лейкодерма, возникает на 5—6-м месяце после заражения, реже во второй половине первого года, обычно на задней и боковой поверхности шеи (ожерелье Венеры), реже в других местах. На фоне несколько пигментированной кожи появляются беловатые пятна округлых очертаний. В ряде случаев при сифилитической лейкодерме у больных обнаруживаются патологический изменения цереброспинальной жидкости (смотри полный свод знаний).
Для сифилитических паронихий (смотри полный свод знаний) при вторичном Сифилис характерно образование вокруг ногтя резко ограниченного воспалительного инфильтрата, который в дальнейшем рассасывается или изъязвляется. Изъязвление, особенно при пустулёзном сифилиде, сопровождается резкой болезненностью, обильным выделением гноя, отторжением ногтевых пластинок. Изъязвление, захватившее матрикс и ложе ногтя, приводит к его гибели.
Поражения слизистых оболочек полости рта, зева, гортани, верхних дыхательных путей, половых органов возникают во вторичном периоде Сифилис одновременно с кожными сыпями или изолированно (при рецидивах). Часто они не сопровождаются субъективными ощущениями, поэтому нередко просматриваются и могут быть источником заражения. Различают пятнистые, папулёзные и пустулёзные сифилиды слизистых оболочек. Пятнистый сифилид слизистых оболочек рта, чаще на миндалинах, нёбном язычке, мягком небе, на нёбно-язычных (передних) и нёбно-глоточных (задних) дужках в виде резко очерченных сливных эритематозных очагов синюшно-красного цвета наблюдается одновременно с кожными высыпаниями (розеолезными и папулезными) свежего вторичного Сифилис Субъективно возможно ощущение незначительной сухости в горле, боли при глотании.
Папулезный сифилид слизистых оболочек часто сопровождает кожные высыпания. Папулы вначале размером 0,5 сантиметров в диаметре или больше, плотные, синюшно-красного цвета, могут разрастаться до 1 — 2 сантиметров в диаметре или сливаться в крупные бляшки с резко очерченными фестончатыми краями. Центральная часть папул вследствие мацерации эпителия быстро приобретает серовато-беловатый (опаловый) оттенок, по периферии сохраняется узкая кайма инфильтрата синюшно-красного цвета. Возможно образование эрозированных и даже изъязвившихся папул, отграниченных от здоровой слизистой оболочки валиком нераспавшегося инфильтрата синюшно-красного цвета. Чаще всего папулёзные элементы обнаруживаются на миндалинах, твёрдом и мягком небе, на слизистых оболочках губ и дёсен, на языке. Располагаясь на местах, подвергающихся постоянному раздражению (например, по краю языка или в углах рта), они могут гипертрофироваться, вегетировать. Такие папулы значительно выступают над уровнем окружающей здоровой кожи, покрыты утолщённым эпителием серовато-белого цвета, плотны на ощупь. При сохранившемся эпителиальном покрове папулы, даже расположенные на нёбных миндалинах и мягком небе, вызывают лишь ощущение небольшого затруднения при глотании: эрозированные и изъязвлённые папулы, особенно в углах рта, как правило, причиняют значительную боль. Папулёзные высыпания в области голосовых складок (смотри полный свод знаний: Гортань) вызывают осиплость и изредка полную афонию.
Папулезный сифилид слизистых оболочек следует отличать от инфекционной ангины, в том числе ангины Венсана (смотри полный свод знаний: Ангина) и дифтерии зева (смотри полный свод знаний: Дифтерия), которые протекают более бурно, сопровождаются резкой болезненностью и острыми общими явлениями; от афтозного стоматита (смотри полный свод знаний), при котором также наблюдается острое начало, имеются воспалительные реакции в окружности афт и резкая болезненность. Проводят дифференциальную диагностику с красным плоским лишаем, характеризующимся высыпанием на слизистых оболочках рта мелких безболезненных белых папул, образующих поражение в виде рисунка (например, папоротника); при внимательном осмотре всего кожного покрова иногда обнаруживают типичные элементы красного плоского лишая (смотри полный свод знаний: Лишай красный плоский); с очагами лейкоплакии (смотри полный свод знаний), которые более стабильны, имеют белый или серовато-белый цвет, локализуются главным образом на слизистой оболочке губ, вдоль линии смыкания зубов, в углах рта и на щеках, отличаются неправильными очертаниями и не имеют воспалительного инфильтрированного венчика по периферии.
Пустулёзный сифилид слизистых оболочек встречается крайне редко, обычно при пустулёзных высыпаниях на коже. Покрышки пустул, быстро лопаясь, обнажают болезненные язвы размером от 0,5 до 1 — 2 сантиметров в диаметре. Дно язв покрыто серовато-гнойным распадом.
Сифилитическое облысение, или сифилитическая плешивость, наблюдается преимущественно при вторичном рецидивном, реже — при вторичном свежем Сифилис Различают мелкоочаговую, диффузную и смешанную сифилитическую плешивость. Мелкоочаговая плешивость характеризуется мелкими, величиной до 1,5 сантиметров в диаметре очажками неполного облысения (цветной рисунок 24), преимущественно в затылочной и височной областях, а также бровей («омнибусный», или «трамвайный», сифилид), ресниц (симптом Пинкуса). Диффузная плешивость (цветной рисунок 25) проявляется поредением волос на всей волосистой части головы и не имеет каких-либо характерных признаков (её диагноз устанавливают на основании других проявлений вторичного Сифилис и положительных серологических реакций). Смешанное облысение — сочетание диффузного и мелкоочагового (смотри полный свод знаний: Алопеция).
Сифилитические онихия и паронихия чаще наблюдаются одновременно с папулёзным сифилидом ладоней и подошв. Сифилитические папулы, расположенные под ногтем, сначала просвечивают в виде буро-красных пятен, затем ноготь над пятнами становится белесоватым, ломким и легко крошится. Поражения ногтей, наблюдаемые изредка при пустулёзном сифилиде, отличаются резкой болезненностью. Расположенный под ногтевой пластинкой или у матрикса инфильтрат подвергается гнойному распаду, в результате ногтевые пластинки отторгаются от ногтевого ложа в большей или меньшей степени, становятся хрупкими, ломкими, с кратерообразными углублениями у корня ногтя. В отдельных случаях может наблюдаться утолщение ногтей, превышающее нормальную толщину в 3—4 раза.
Третичный период сифилиса, или третичный сифилис, характеризуется изменениями деструктивного характера, заканчивающимися образованием рубца и нарушением функций поражённого органа. Проявления третичного Сифилис носят обычно локализованный характер, причём могут поражаться не только кожа и слизистые оболочки, но и внутренние органы, опорно-двигательный аппарат, центральная нервная система
Третичные сифилиды кожи носят характер бугорковых или гуммозных образований (разница между бугорком и гуммой количественная, зависящая от величины и глубины элемента). При бугорковом сифилиде в толще дермы прощупываются чётко контурированные округлые плотные образования, возвышающиеся над окружающими тканями, с полушаровидной поверхностью, величиной от 0,3 до 1 сантиметров в диаметре (кожа над ними приобретает красновато-синюшный цвет). Бугорки, появляясь в разное время, обнаруживают тенденцию группироваться в кольца, дуги, гирлянды или кучно. Характерна так называемый фокусность сыпи, при которой чётко определяется своеобразный характер каждого бугорка в отдельности. Разрешение бугорков может быть различным. Обычно в центре бугорков происходит некротический распад, что ведёт к образованию небольших язвочек правильной округлой формы с крутыми почти отвесными краями и дном, покрытым плотным тканевым распадом. Края таких язв плотные, валикообразной формы. После заживления язв остаются небольшие сгруппированные рубчики, окружённые пигментной каймой. В редких случаях бугорки рассасываются и по прошествии нескольких недель или 2—3 месяцев исчезают, оставляя после себя участок нежной атрофичной кожи, окружённой пигментированной каймой. В стадии шелушения бугорковый сифилид мало чем отличается от сгруппированного папулезного сифилида; лишь остающиеся атрофические изменения позволяют установить истинный характер высыпаний.
Неодновременное появление бугорков, различная длительность их существования и различный характер разрешения объясняют наблюдаемую в ряде случаев пёструю картину бугоркового сифилида. При постепенном появлении новых изолированных очагов поражения процесс может захватить обширные участки кожи в виде распространённого поверхностного сгруппированного бугоркового сифилида. Очаги сгруппированного сифилида приобретают своеобразный вид, когда происходит прогрессирующий рост инфильтрата за счёт появления новых бугорков по периферии очага. Одновременно наблюдается изъязвление более старых бугорков, последовательно переходящее в рубцевание (цветной рисунок 26). Такой сливной бугорковый инфильтрат, распадаясь, начинает увеличиваться в определённом направлении в виде дуги или гирлянды, как бы наползая на участки здоровой кожи и оставляя после себя зону рубцово-изменённой кожи,— поверхностный серпигинозный бугорковый сифилид. Рубцы после такого сифилида носят мозаичный характер из-за неравномерной пигментации, неодинаковой глубины и формы отдельных рубчиков, которые, в свою очередь, зависят от различной величины и глубины формирования отдельных бугорков.
В редких случаях происходит слияние группы бугорков в один сплошной плотный инфильтрат в виде резко ограниченной обширной бляшки (площадки) синюшно-красного цвета величиной с ладонь и больше. На отдельных её участках можно заметить шелушение, на других — изъязвление.
Бугорковый сифилид следует отличать от туберкулёзной волчанки (смотри полный свод знаний: Туберкулёз внелёгочный, кожи), при которой бугорки имеют мягкую консистенцию, легко продавливаются тупым зондом, при диаскопии принимают характерную окраску яблочного желе, оставляют после себя сплошные атрофические рубцы, на которых могут появляться свежие бугорки. Начинаясь преимущественно в детском возрасте, туберкулёзная волчанка без лечения приобретает хронический течение.
Гуммозный сифилид (сифилитическая гумма) представляет собой безболезненный узел плотноэластической консистенции, расположенный в глубоких слоях дермы и гиподерме, вначале не спаянный с окружающей тканью. Спустя 2—4 недель гумма спаивается с кожей, превращаясь в возвышающееся над поверхностью здоровой кожи опухолевидное образование темно-красного цвета размером до 1,5 сантиметров в диаметре. В дальнейшем центральная часть гуммы начинает размягчаться, флюктуировать, кола над ней истончается, некротизируется. Гумма вскрывается с выделением из перфорационного отверстия клейкой тягучей жидкости, похожей на гуммиарабик. Сформировавшаяся гуммозная язва глубокая, имеет правильные округлые очертания, плотные валикообразные отвесные края и дно, покрытое желтовато-гнойным тканевым распадом (гуммозный стержень). Без лечения она может существовать длительное время. При этом увеличивается в размерах, нередко поражает здоровую кожу в одном направлении в виде дуги, гирлянды; одновременно на старых участках идёт рубцевание (серингинирующий гуммозный сифилид).
Гуммы чаще бывают одиночными; нередко встречаются на лице, на коже вблизи суставов, на передней поверхности голеней. При близком расположении нескольких гумм может образоваться сливной массивный гуммозный инфильтрат (гуммы площадкой), впоследствии вскрывающийся в нескольких местах с образованием язв, сливающихся затем в обширную язву с плотными резко очерченными фестончатыми краями. При неблагоприятных условиях гуммы могут разрастаться и в глубину, вызывая обезображивание и даже утрату некоторых органов — носа, глаза, яичка и так далее (иррадиирующие, мутилирующие гуммы). Регрессируя, гуммозная язва очищается от некротических масс и заполняется грануляциями. После заживления на её месте образуется плотный втянутый в центре рубец, окаймленный поясом нежной атрофичной пигментированной кожи. Значительно реже наблюдается постепенное рассасывание гуммозного инфильтрата с замещением соединительной тканью.
Особой разновидностью гумм являются околосуставные узловатости Жансельма—Лютца, развивающиеся вблизи крупных суставов (смотри полный свод знаний: Узловатости околосуставные). Они могут существовать годами, не вызывая субъективных ощущений; трудно поддаются лечению.
Сифилитическую гумму следует отличать от скрофулодермы (смотри полный свод знаний: Туберкулёз внелёгочный, кожи), которая возникает обычно в области лимфатических, узлов, отличается мягкой консистенцией и распадается во всей своей массе с последующим расплавлением кожи и образованием обычно нескольких свищевых ходов, из которых выделяется жидкое гнойно-кровянистое отделяемое. Развившаяся язва имеет мягкие нависающие неровные края, дно её покрыто вялыми желеподобными грануляциями. Заживление происходит медленно с образованием «лохматых» рубцов, с сосочками и кожными мостиками. Гуммозный сифилид дифференцируют с индуративной эритемой Базена (смотри полный свод знаний: Туберкулёз внелёгочный, кожи), которая чаще развивается симметрично в нижней трети голеней в виде нескольких узлов расплывчатой формы. Наблюдаемый в некоторых случаях распад узлов приводит к образованию язв с мягким основанием, с неровными синюшно-красноватого цвета краями, с вялым и медленным течением. Необходимо отличать гуммозную язву от раковой, которая часто бывает болезненна, имеет основание деревянисто-плотной консистенции, вывороченные края, дно её кровоточит.
Редкое проявление третичного Сифилис— третичная эритема, или третичная розеола Фурнье, которая наблюдается главным образом в период от 2 до 5 лет от начала заболевания. Характеризуется скудностью и ограниченностью эритематозных элементов, их крупными размерами и своеобразной конфигурацией в виде колец, дуг и гирлянд, а также медленным течением и резистентностью к специфическому лечению. В некоторых случаях очаги третичной эритемы слегка инфильтрированы, иногда одновременно имеются высыпания буровато-красноватых папулобугорковых элементов.
В третичном периоде Сифилис поражения слизистых оболочек чаще проявляются малоболезненными гуммозными инфильтратами застойно-красного цвета, расположенными в области мягкого и твёрдого неба, в костной части носовой перегородки, реже на задней стенке глотки и в тканях языка. При распаде гуммозного инфильтрата возникает язва. Она глубокая, дно её покрыто гноем и тканевым распадом, края кратерообразные, окружённые валиком плотного инфильтрата. Он может распространяться на костную ткань, которая подвергается разрушению с секвестрацией. Так, при расположении язвы на слизистой оболочке носа происходит перфорация перегородки носа, а при вовлечении в процесс верхних отделов костной перегородки носа деформируется нос (седловидный, лорнетообразный нос). Язвы, расположенные в переднем отделе мягкого нёба (смотри полный свод знаний), на границе с твёрдым небом, обычно сопровождаются перфорацией мягкого неба, в результате чего образуется сообщение между полостью рта и полостью носа. При развитии гуммозного процесса на границе мягкого неба, нёбных дужек и язычка изъязвление приводит к их разрушению; образуются грубые лучистые рубцы с приращением нёбной занавески к задней стенке глотки и рубцовое сужение зева с соответствующими функциональными расстройствами. Гуммозные язвы твёрдого неба могут ограничиваться поверхностным распадом костной ткани. В более тяжёлых случаях кость перфорируется и образуется сообщение между полостью рта и полостью носа, что приводит к нарушению фонации (гнусавости) и попадании пищи в нос. Гуммозное поражение задней стенки глотки (смотри полный свод знаний) приводит к образованию язвы, резко отграниченной от здоровой ткани валиком плотного инфильтрата. Дно язвы покрыто гнойно-некротическим налётом. После заживления образуется своеобразный лучистый втянутый рубец.
Гуммозные поражения языка проявляются в виде гуммозного или диффузного склерозного, или интерстициального глоссита (смотри полный свод знаний).
Третичные поражения мягкого и твёрдого неба могут проявляться в виде бугоркового сифилида. При этом на слизистой оболочке возникают сгруппированные бугорки, плотные на ощупь, насыщенно-красного цвета с синюшным оттенком. В дальнейшем бугорки чаще рассасываются или распадаются с образованием изолированных глубоких язвочек, оставляющих после себя втянутые фокусные рубчики белого цвета. Группировки рубчиков характерна для бугоркового сифилида.
Висцеральный сифилис. Поражение внутренних органов может встречаться при первичном серопозитивном, вторичном и третичном Сифилис, иногда совместно с поражением нервной системы, костей и суставов. Поражения внутренних органов при вторичном, раннем скрытом периоде Сифилис и в отдельных случаях в первичном периоде, как правило, протекают благоприятно и успешно поддаются противосифилитическому лечению, что нередко является одним из подтверждений специфической природы этих поражений. Чаще всего они носят функциональный характер, не беспокоят больных и распознаются только при специальных, целенаправленных методах исследования.
При раннем Сифилис, по данным А. В. Давыдова (1950), у 15% больных отмечается лихорадка, у 35% больных — изменение деятельности сердечно-сосудистой системы, у 50% больных — функциональные расстройства желудочно-кишечные тракта, нарушение функции почек, изменения в моче; как правило, в процесс вовлекается печень, иногда селезёнка, нарушается проницаемость капилляров, изменяется картина крови, появляются функциональные нарушения эндокринных желёз.
Поражения печени (смотри полный свод знаний: Печень, сифилис) возможны в период окончания первичного серопозитивного или начале вторичного периода Сифилис (чаще через 6—8 месяцев после заражения). При этом печень увеличивается в размерах, болезненна, нарушается её пигментная, антитоксическая, углеводная и другие функции. Одновременно может увеличиваться в размерах селезёнка (сифилитический гепатоспленит). Больше, чем при вирусном гепатите, повышается в крови количество билирубина, глобулинов, в моче — желчных пигментов и уробилина, часто повышается температура, отмечаются головные боли, то есть симптоматика идентична проявлениям вирусного гепатита, но отличается отсутствием преджелтушных диспептических расстройств или они слабо выражены. Очень редко развивается специфический гепатит без желтухи. Диагностику облегчают клинические, симптомы вторичного Сифилис и, как правило, резко положительные серологические реакции. Специфическая терапия тяжёлых благоприятный эффект, но применять бийохинол не рекомендуется.
Поражение почек (смотри полный свод знаний: Почки, сифилис) при раннем Сифилис может проявиться доброкачественной протеинурией (смотри полный свод знаний) или сифилитическим липоидным нефрозом. При этом больной бледен, у него появляются отеки и изменения в моче (моча мутная); плотность мочи до 1,040 и выше, в осадке — цилиндры, лейкоциты, эпителий, жировые клетки, редко — эритроциты, белок — 20—30°/00, общий диурез уменьшен, изменений глазного дна и АД не наблюдается. Крайне редко регистрируется острый или подострый сифилитический нефрит, существование которого при ранних формах Сифилис некоторыми исследователями отрицается.
Поражение сердечно-сосудистой системы встречается в виде диффузного межуточного миокардита (смотри полный свод знаний), имеющего аутоаллергическое происхождение вследствие токсико-инфекционной дистрофии миокарда, диагностируемого, как правило, при электрокардиографическом исследовании. Иногда больные жалуются на быструю утомляемость, слабость, одышку, головокружение. В ряде случаев повышается температура, тоны сердца становятся глухими, появляется аритмия. На фоне небольшой лейкопении, тромбоцитопении, моноцитоза почти всегда повышается РОЭ. Инструментально-функциональное исследование сердечно-сосудистой системы (артериальное и венозное давление, скорость кровотока в большом и малом круге кровообращения, электро-, вектор-, баллисто-, фоно и артериопьезография) выявляет вовлечение её в патологический процесс на всех этапах раннего Сифилис Сифилитические эндо и периваскулиты, нарушения проницаемости и стойкости капилляров отмечены во вторичном периоде Сифилис, сифилитические флебиты — во вторичном и третичном периодах болезни. Ранние сердечнососудистые изменения хорошо поддаются специфической терапии.
Сифилитический гастрит, или ранний гастросифилис (смотри полный свод знаний: Желудок, сифилис), не имеет характерных для Сифилис признаков, сопровождается тошнотой, отрыжкой, потерей аппетита, снижением кислотности желудочного сока. Иногда имеется выраженная симптоматика (боли разной интенсивности, диспептические расстройства, потеря веса тела, слабость, ахилия, положительная реакция на скрытую кровь в кале, примесь свежей крови в рвотных массах), которая приводит первоначально к ошибочному диагнозу рака или язвы желудка (или привратника), гастродуоденита или гепатохолецистита и только положительные серологические реакции, особенно РИФ и РИБТ, активные проявления Сифилис на коже и слизистых оболочках, иногда анамнез позволяют этиологически правильно диагностировать поражение желудка. Пенициллинотерапия приводит к быстрому регрессу симптоматики.
Из эндокринной системы наиболее часто вовлекается в патологический процесс щитовидная железа (смотри полный свод знаний). Крайне редко возможны случаи несахарного мочеизнурения сифилитической этиологии, орхиты (смотри полный свод знаний) и эпидидимиты (смотри полный свод знаний). Сифилитические эндокринопатии более устойчивы к специфической терапии, чем ранние сифилитические поражения внутренних органов (их лечат антибиотиками в сочетании с неспецифическими средствами).
Поражения внутренних органов в третичном периоде Сифилис протекают наиболее тяжело и носят название позднего висцерального Сифилис Из них наиболее часты Сифилис сердечно-сосудистой системы, который составляет 90—94% от всей поздней сифилитической висцеральной патологии, Сифилис печени — 4—6%, Сифилис желудочно-кишечные тракта, почек, лёгких, желёз внутренней секреции — 1—2%.
 |
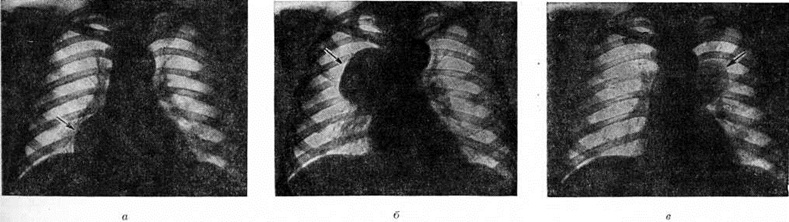
|  |
Рис. 3. | ||
Поздние сифилитические поражения сердечно-сосудистой системы (кардиоваскулярный Сифилис) выявляются у 0,25—0,96% терапевтических больных, из них в 93,4% случаев, по данным Мюнтаню (М. Munteanu, 1973), регистрируется мезаортит. Однако прижизненная его диагностика, как отмечает Блумгарт (Н. L. Blumgart, 1940), составляет лишь 10% случаев, так как у большинства этих больных серологические реакции отрицательные, а РИБТ и РИФ ставятся редко. Поздние сифилитические миокардиты проявляются образованием гумм или хронический межуточного миокардита, часто называемого гуммозным миокардитом. Гуммы сердца встречаются крайне редко (рисунок 3, а) и в связи с малой величиной могут протекать бессимптомно. Иногда отмечаются одышка, общая слабость, быстрая утомляемость, боли в области сердца. После замещения гуммы фиброзной тканью может нарушаться проводящая система сердца (чаще в области желудочков), что приводит к нарушению сердечного ритма. Гуммозный миокардит может также сопровождаться синюшностью кожи (особенно конечностей), расширением границ сердца, глухостью I тона, систолическим шумом на верхушке сердца, нарушением ритма. От других форм кардиоваскулярного Сифилис он отличается, как правило, позитивными результатами серологических реакций. При поздно начатом лечении его исход — диффузный или очаговый кардиосклероз (смотри полный свод знаний).
Неосложнённый сифилитический аортит — самое частое проявление висцерального Сифилис (смотри полный свод знаний: Аортит). Он чаще наблюдается у мужчин, чем у женщин. При заболевании происходит уплотнение стенок аорты и расширение её восходящей части до 5—6 сантиметров (3—3,5 сантиметров в норме). Реже в процесс вовлекается дуга аорты или её нисходящая часть и крайне редко — её брюшная часть. Нередко заболевание диагностируется при рентгенологическое обследовании по характерному ограниченному расширению аорты и наличию участков кальцификации, располагающихся продольно в стенках восходящей части в виде линейных пятен. Объективно отмечается мягкий, дующий, нерезко выраженный систолический шум на аорте, акцент II тона на аорте с металлическим оттенком (звенящий тон), в крови лимфоцитез, эозинофилия, умеренное повышение РОЭ. Больные могут жаловаться на одышку, общую слабость, сердцебиение, боли в области сердца, за грудиной (аорталгия) и чувство сдавления. К сифилитическому аортиту нередко присоединяются артериосклеротические изменения, затрудняя его распознавание. По данным различных исследователей, в 22— 26% случаев он сочетается с симптомами нейросифилиса и в 56% — с поздним асимптомным сифилитическим менингитом; у 84% больных серологические реакции бывают отрицательными, РИБТ положительна в 100% случаев. Сифилитический аортит может осложняться стенозом устьев (чаще правого) коронарных (венечных артерий, недостаточностью клапана аорты, аневризмой аорты (смотри полный свод знаний). В отличие от атеросклероза (смотри полный свод знаний) сифилитические изменения не распространяются по ходу коронарных сосудов, а ограничиваются их начальными участками, приводя к стенозу, что может (вследствие коронароспазмов) приводить к острой или хронической коронарной недостаточности (смотри полный свод знаний) и послужить причиной трансмурального инфаркта миокарда (смотри полный свод знаний). Клинически развивается картина стенокардии (смотри полный свод знаний), протекающей тяжелее, чем при атеросклерозе. Может развиться прогрессирующая (чаще левожелудочкового типа) сердечная недостаточность (смотри полный свод знаний). Недостаточность клапана аорты возникает вследствие сморщивания и укорочения его створок или заслонок (органическая клапанная недостаточность) либо из-за расширения аорты (относительная клапанная недостаточность). К указанным ранее симптомам простого аортита присоединяются периферические отеки, приступы сердечной астмы (смотри полный свод знаний), диастолический шум (короткий и тихий или сиплый), систолический шум на аорте (резкий) и акцент II тона с металлическим оттенком. За последние десятилетия число аневризм по отношению к общему числу сифилитических аортитов возросло (у мужчин аневризмы встречаются в 4—5 раз чаще, чем у женщин). Сифилитическая аневризма, по данным Юрье (Сифилис Ниriez) с соавторами (1957), в 2/3 случаев локализуется в восходящей части аорты (рисунок 3, б), в 20%— в области дуги и лишь в 10% — в брюшной части аорты. Она чаще имеет мешотчатую форму, чем веретенообразную. Если имеются клинические, симптомы, то они зависят от размера и локализации аневризмы. Сифилитические аневризмы дифференцируют с опухолями грудной клетки, при этом помогают РИБТ и РИФ, так как серологические реакции, как правило, отрицательные.
В наст, время поздние сифилитические поражения печени встречаются редко, хотя и занимают второе место после позднего кардиоваскулярного Сифилис Развиваются они через 10—30 лет после инфицирования у нелечённых или плохо леченных больных сифилисом. A. Л. Мясников (1949) различал несколько форм поздних сифилитических гепатитов. При очаговом гуммозном гепатите в межуточной ткани печени развиваются гуммозные узлы величиной до куриного яйца. Появляются боли в правом подреберье, лихорадка ремиттирующего типа, рвота, потеря аппетита, желтуха; в крови наблюдается умеренная анемия, небольшой лейкоцитоз. Печень увеличена, бугристая, плотная. В результате некроза и рубцевания развивается дольчатая печень (рисунок 4), образуются втянутые (звездчатые) рубцы. Селезёнка, как правило, не увеличивается. Специфическое лечение в начальном периоде тяжёлых удовлетворительные результаты. Описаны случаи бессимптомного течения гуммозного гепатита. Дифференциальная диагностика проводится с эхинококковом (смотри полный свод знаний), абсцессом и опухолью печени (смотри полный свод знаний).
 |

|  |
Рис. 4. | ||
При разлитом милиарном гуммозном гепатите в печени появляются в большом количестве мелкие гуммозные очажки или происходит разрастание диффузного гуммозного инфильтрата (в случае сочетания с интерстициальным процессом). Затем инфильтрат замещается рубцовой тканью и развивается цирроз печени. При этом отмечают уплотнение и болезненность печени, а также увеличение селезёнки, в последующем происходит уменьшение размеров печени, она становится бугристой. Специфическое лечение может дать эффект только в начале заболевания.
Хронический эпителиальный гепатит сопровождается общим недомоганием, плохим аппетитом, слабостью, кожным зудом, желтухой. Печень увеличена, вначале безболезненна, гладкая. В крови отмечается анемия, лейкопения и гиперхромия. Функциональные пробы выявляют нарушение деятельности печени. Затем она становится плотной, уменьшается в размерах, появляется асцит (смотри полный свод знаний). Смерть наступает от печёночной недостаточности (смотри полный свод знаний).
Поражение желудка при позднем Сифилис характеризуется образованием ограниченных узлов или разлитой гуммозной инфильтрации и сопровождается такими же симптомами, как при новообразованиях желудка (смотри полный свод знаний). Распад гуммы похож на распад раковой опухоли желудка и может вызвать кровотечения или перфорацию стенки с последующим перитонитом. Гуммозный инфильтрат может замещаться рубцовой тканью, что приводит к деформациям желудка (двухполостной, многополостной желудок) или к его диффузному фиброзному сморщиванию. В постановке диагноза помогают результаты серологический реакций, особенно РИБТ и РИФ (смотри полный свод знаний: Иммунофлюоресценция), а также специфического лечения, которое эффективно в начальных стадиях болезни (до образования рубцовых изменений). Поражения пищевода (смотри полный свод знаний) и кишечника (смотри полный свод знаний: Прямая кишка) встречаются редко. Развиваются как диффузные, так и ограниченные гуммозные процессы. При распаде гумм образуются язвы с последующим рубцеванием, приводящим к стенозам пищевода или кишечника. Поражения селезёнки обычно сочетаются с поражениями печени — гепатолиенальный синдром (смотри полный свод знаний). Исключительно редко наблюдаются изолированные гуммозные сплениты или диффузный интерстициальный сифилитический спленит.
Поражения почек (смотри полный свод знаний) могут проявиться в виде липоидного нефроза (чаще при раннем Сифилис), амилоидоза почки (смотри полный свод знаний: Амилоидоз), протекающего по типу амилоидного нефроза, нефросклероза, приводящего к развитию сморщенной почки. В ряде случаев могут образовываться изолированные гуммы (в корковом веществе) или возникает разлитая гуммозная инфильтрация. При этих процессах появляются отеки, в моче — белок, кровь, цилиндры, а при изолированных гуммах — приступообразные боли в области поясницы. Склеротический процесс в почке приводит к повышению АД, гипертрофии левого желудочка сердца, появлению акцента II тона на аорте, нарушению водного обмена и увеличению количества остаточного азота. Чем раньше начата специфическая терапия, тем благоприятнее результаты.
Крайне редко встречаются при позднем Сифилис поражения лёгких, которые проявляются гуммозной (рисунок 3, в) и склеротической формами (смотри полный свод знаний: Легкие, сифилис). Процесс развивается медленно и незаметно без субъективных и объективных признаков в начальных стадиях. Ранним симптомом является кашель, усиливающийся по ночам, с отсутствием мокроты (в начале заболевания). Заподозрить заболевание можно по отрицательным результатам исследований на туберкулёз и рак лёгкого (при наличии одиночной крупной гуммы), длительному течению, относительно хорошему общему самочувствию, отсутствию повышенной температуры (или её несоответствию степени поражения лёгких) и кровохарканья, резко выраженной одышке (не соответствующей степени поражения лёгких), односторонности поражения (несмотря на длительность существования процесса), преимущественной локализации в средних долях, чаще правого лёгкого, данным рентгенологического и серологического обследования (особенно РИБТ и РИФ), иногда по данным анамнеза, а также по другим сифилитическим поражениям внутренних органов, нервной системы, опорно-двигательного аппарата и по результатам пробного противосифилитического лечения (пользуются препаратами йода, которые дают улучшение при Сифилис и ухудшение при туберкулёзе). Гумма трахеи или бифуркации бронхов может привести к развитию стеноза с летальным исходом.
К казуистическим наблюдениям относятся случаи сифилитического панкреатита и склероза сосудов поджелудочной железы (смотри полный свод знаний), гуммозного тиреоидита, гуммы яичек.
Сифилис нервной системы (нейросифилис) подразделяют на ранние формы, или ранний нейросифилис (до 5 лет от момента заражения, в основном в первые 2—3 года), и поздние, или поздний нейросифилис (не ранее 6—8 лет после заражения). Ранний нейросифилис называют мезенхимным, так как при нем поражаются мозговые оболочки и сосуды мозга, преобладает мезенхимная реакция; паренхиматозные элементы иногда могут вовлекаться в процесс, но вторично. Поздний нейросифилис называют паренхиматозным, так как при нем поражаются нервные клетки и волокна, а также глия. Изменения носят воспалительно-дистрофический характер; мезенхимная реакция не выражена. Такое подразделение нейросифилиса является условным, так как в последние десятилетия наблюдается значительное удлинение латентного периода, и Сифилис сосудов головного мозга, так же как и менинговаскулярный Сифилис, регистрируются через 10—15 лет и более после заражения.
В развитии нейросифилиса, особенно паренхиматозного, основную роль играют отсутствие или недостаточное предшествующее лечение, травмы (особенно черепно-мозговые), интоксикации (как правило, алкогольная) и длительные хронический инфекции.
Патоморфоз современного нейросифилиса заключается в росте числа стёртых, малосимптомных, атипичных форм. Выраженные формы спинной сухотки встречаются крайне редко, изменилась симптоматика прогрессивного паралича, казуистикой стали гумма головного и спинного мозга, а также сифилитический шейный пахименингит.
Ранний нейросифилис проявляется поражением мозговых оболочек разной степени выраженности: от скрытых (латентных) форм до острого генерализованного менингита (смотри полный свод знаний). Выделяют скрытый (латентный) сифилитический менингит, менингоневротическую форму сифилитического менингита (базальный менингит), сифилитическую гидроцефалию, острый генерализованный (манифестный) сифилитический менингит, сифилитический менингомиелит, ранний менинго васкулярный Сифилис Скрытый (латентный) сифилитический менингит встречается у 10—15% больных первичным и 20— 25% больных вторичным и ранним скрытым Сифилис При этом, как правило, клинические, симптомы отсутствуют. Иногда отмечается головная боль, шум в ушах, головокружение, снижение слуха, болезненность при движении глазных яблок. Еще реже выявляются гиперемия диска зрительного нерва, папиллит. Диагноз у больных ранним Сифилис устанавливают по изменениям в цереброспинальной жидкости (как правило, большое количество белка и цитоз).
Менингоневротическая форма сифилитического менингита (базальный менингит) встречается в 10— 20% всех случаев раннего нейросифилиса. Протекает подостро. Отмечаются слабовыраженные менингеальные симптомы: лёгкая головная боль, головокружение, иногда тошнота, рвота. В результате поражения III, VI, VIII пар черепно-мозговых нервов наблюдается лёгкий птоз, асимметрия лица, сглаженность носогубных складок, девиация языка, опущение мягкого неба, снижение костной проводимости. Обнаруживаются незначительные изменения в цереброспинальной жидкости. При вовлечении в процесс зрительного нерва (как правило, двустороннее) понижается центральное зрение, суживаются поля зрения, диск зрительного нерва гиперемирован, границы его нечёткие, незначительно набухают ткани диска, расширяются вены (артерии меняются мало).
Сифилитическая гидроцефалия (смотри полный свод знаний) встречается в 7—15% всех случаев раннего нейросифилиса и обусловлена локальным воспалением оболочек головного мозга. Острая сифилитическая гидроцефалия характеризуется нарастающей головной болью, головокружением, неукротимой рвотой, спутанностью сознания. В некоторых случаях могут быть эпилептиформные припадки (смотри полный свод знаний: Эпилептиформный синдром), расстройства речи. При скрытой сифилитической гидроцефалии перечисленные клинические, проявления менее выражены. При офтальмологический исследовании определяют застойные диски зрительных нервов. Спинномозговая пункция (смотри полный свод знаний) улучшает состояние. В цереброспинальной жидкости (смотри полный свод знаний) отмечается белково-клеточная диссоциация.
Острый генерализованный (манифестный) сифилитический менингит встречается редко. Заболевание начинается с повышения температуры, сопровождается резкой головной болью, головокружением, рвотой. Выражены менингеальные симптомы, патологический рефлексы, например, рефлекс Бабинского (смотри полный свод знаний: Бабинского рефлекс), рефлекс Оппенгейма, Россолимо рефлекс (смотри полный свод знаний), а также гиперемия дисков зрительного нерва, папиллит. Иногда отмечаются сосудистые расстройства, сопровождающиеся эпилептиформными припадками, парезами конечностей (смотри полный свод знаний: Параличи, парезы). В цереброспинальной жидкости определяют большое количество белка и цитоз. Эта форма раннего нейросифилиса развивается на 5—6-м месяце с момента заражения в период наличия высыпаний рецидивного Сифилис или без них. Дифференциальную диагностику проводят с бактериальными менингитами. Помогают в постановке правильного диагноза анамнез, симптомы раннего активного Сифилис (при их наличии), положительная реакция Вассермана, РИБТ и РИФ в крови и цереброспинальной жидкости.
Сифилитический менингомиелит в наст, время встречается редко (до 0,5% всех случаев раннего нейросифилиса). Заболевание возникает через 1—3 года после инфицирования. Может протекать остро. При этом развиваются параличи нижних конечностей с глубоким нарушением трофики, снижением или потерей чувствительности, расстройством функции тазовых органов. Сифилитический менингомиелит резистентен к специфической терапии. Его дифференцируют с опухолью спинного мозга (смотри полный свод знаний), тромбозами спинномозговых артерий, миелитами другой этиологии, а также с рассеянным склерозом (смотри полный свод знаний), который начинается, как правило, в юношеском возрасте.
При раннем менинговаскулярном Сифилис в процесс постепенно вовлекаются мозговые оболочки. Клинические, картина при этом разнообразна: головная боль, поражение черепно-мозговых нервов, нарушение чувствительности, гемипарезы, альтернирующие параличи (смотри полный свод знаний: Альтернирующие синдромы), эпилептиформные припадки. Эта форма встречается редко. Ранний менинговаскулярный Сифилис дифференцируют с заболеваниями, при которых отмечается поражение сосудов головного мозга — атеросклерозом (смотри полный свод знаний), ревматизмом (смотри полный свод знаний).
Выделяют следующие формы позднего нейросифилиса: поздний скрытый (латентный) сифилитический менингит, поздний диффузный менинговаскулярный сифилис, сифилис сосудов мозга (васкулярный сифилис), спинную сухотку, прогрессивный паралич (смотри полный свод знаний), гумму мозга.
Поздний скрытый (латентный) сифилитический менингит возникает не ранее чем через 2 года после заражения, чаще значительно позже. Он появляется у нелечённых или недостаточно леченных больных Сифилис или резистентных к специфической терапии. Заболевание характеризуется положительными реакциями Ланге и Вассермана в цереброспинальной жидкости, а также отсутствием у большинства больных выраженного эффекта от специфической терапии. На основе этой формы позднего нейросифилиса формируются поздний диффузный менинговаскулярный сифилис, спинная сухотка, прогрессивный паралич.
Поздний диффузный менинговаскулярный сифилис в наст, время встречается довольно часто. Он развивается через 10—25 лет после заражения. В начале заболевание протекает, как правило, доброкачественно; характерна цикличность со спонтанными ремиссиями. Отмечаются упорная, но нерезкая головная боль (смотри полный свод знаний), головокружение (смотри полный свод знаний), гемипарезы (смотри полный свод знаний: Гемиплегия), эпилептиформные припадки, расстройства чувствительности (смотри полный свод знаний), альтернирующие параличи, расстройства речи (смотри полный свод знаний) и памяти (смотри полный свод знаний), астенизация личности и другие При гемиплегиях, которые чаще вызываются специфическим артериитом одной из ветвей сонных или позвоночных артерий, дифференциальный диагноз проводят с гипертонической болезнью (смотри полный свод знаний). Реовазографические исследования (смотри полный свод знаний: Реография) выявляют не однотипные изменения сосудов различных областей рук и ног; при электроэнцефалографическом исследовании (смотри полный свод знаний: Электроэнцефалография) отмечается преобладание раздражительного процесса на общем фоне низкой биоэлектрической активности. Изменения в цереброспинальной жидкости незначительны, реакции РИБТ и РИФ положительные в крови и цереброспинальной жидкости, в то время как серо л. реакции в крови могут быть отрицательными.
Сифилис сосудов мозга (васкулярный сифилис) вместе с поздним диффузным менинговаскулярным сифилисом в наст, время являются основными формами позднего нейросифилиса. При Сифилис сосудов мозга оболочки и вещество мозга в процесс не вовлекаются, поэтому состав цереброспинальной жидкости нормальный. Заболевание чаще встречается в 30—50-летнем возрасте. Оно характеризуется развитием специфического инфильтрата в сосудах мозга, что приводит к тромбозу (смотри полный свод знаний) или инсульту. Сложность диагностики заключается в том, что в 60—70% случаев стандартные серо л. реакции (реакции Вассермана, Кана и Закса— Витебского) отрицательны.
В зависимости от локализации поражённых сосудов неврологический симптоматика различна. Так, могут возникнуть психические нарушения, эпилептиформные припадки, афазии, нарушения чувствительности. Изредка наблюдается острое развитие болезни, напоминающее инсульт (смотри полный свод знаний). Сифилис сосудов мозга может сочетаться с другими формами нейросифилиса, например, со спинной сухоткой, висцеральным Сифилис, что облегчает диагностику; часто возможно сочетание с атеросклерозом (это наблюдается тем чаще, чем старше возраст больных), что делает диагностику затруднительной. Иногда только пробное противосифилитическое лечение решает вопрос о диагнозе.
Спинной сухотке в связи с использованием новых методов лечения сифилиса свойственна мягкость, сглаженность неврологический симптоматики (смотри полный свод знаний: Спинная сухотка). В 60—80% случаев отсутствуют данные анамнеза о перенесении раннего Сифилис В диагностике помогает наличие у 12— 15% больных кардиоваскулярного Сифилис и патологический стабилограмма (смотри полный свод знаний: Стабилография), появляющаяся в начальном периоде спинной сухотки.
Гумма головного или спинного мозга в наст, время встречается редко. Обычно она локализуется на выпуклой поверхности полушарий или в области основания полушарий большого мозга (смотри полный свод знаний: Головной мозг). Неврологический картина характеризуется очаговой симптоматикой в сочетании с головными болями и повышением внутричерепного давления. При гумме спинного мозга могут развиться симптомы полного поперечного поражения спинного мозга (смотри полный свод знаний: Позвоночно-спинномозговая травма). Дифференциальную диагностику проводят с опухолью мозга. Отсутствие эффекта от противосифилитической терапии в течение 3—4 недель или нарастание неврологический симптоматики, несмотря на терапию, свидетельствует об опухоли мозга.
В постановке диагноза нейросифилиса важная роль принадлежит изменениям в цереброспинальной жидкости, а также результатам специфических реакций — РИБТ, РИФ.
Психические расстройства при сифилисе головного мозга подразделяются на прогрессивный паралич и сифилитические психозы (сифилис мозга).
В клинические, картине прогрессивного паралича (смотри полный свод знаний) превалирует дементная форма с прогредиентным слабоумием (смотри полный свод знаний), расстройством критики, апатией, благодушием. Сифилитические психозы проявляются различной по симптоматике и тяжести клинические, картиной: психопатоподобными, неврозоподобными, эндоформными, пароксизмальными, экзогенными типами реакций (смотри полный свод знаний: Бонгеффера экзогенные типы реакций), разнообразными проявлениями психоорганического синдрома, возникающими в связи с интоксикацией, поражением мозговых оболочек, мозговых сосудов, а также с развитием гумм. Сифилитические психозы развиваются на всех этапах сифилитической инфекции у 2—15% больных приобретённым Сифилис, как правило, в течение первого десятилетия после заражения. Наибольшее число заболевших встречается среди лиц с нелечённым или недостаточно леченным Сифилис; их возраст от 30 до 50 лет; соотношение мужчин и женщин примерно одинаково.
Единая систематика форм Сифилис мозга отсутствует. Психические нарушения классифицируются преимущественно на основе морфологический изменений и клиники. Некоторые из выделяемых форм Сифилис мозга соотносятся с периодами сифилитической инфекции. Отдельные формы психических расстройств связаны переходными случаями; на протяжении болезни одна форма может сменить Другую.
В первичном периоде сифилитической инфекции могут встречаться психогенные реакции (смотри полный свод знаний: Психогении), преимущественно в форме неглубокой депрессии с тревогой и сверхценными идеями (смотри полный свод знаний).
Сифилитическая неврастения
(А. Фурнье, 1879) возникает чаще во вторичном периоде сифилитической инфекции, реже в первичном. Среди наблюдаемых при этом астенических расстройств (смотри полный свод знаний: Астенический синдром) преобладает раздражительность, возбудимость, выраженная гиперестезия и, как правило, стойко пониженное, нередко сопровождаемое тревогой, настроение. Часто возникают достигающие большой интенсивности усиливающиеся по ночам головные боли. Среди неврологический симптомов отмечаются анизокория (смотри полный свод знаний), вялая реакция зрачков на свет, повышение и неравномерность сухожильных и периостальных рефлексов, затруднения при подборе слов. Могут встречаться симптомы менингизма (смотри полный свод знаний: Менингит).
На фоне сифилитической неврастении могут возникать остро или относительно постепенно сифилитические менингиты и менингоэнцефалиты. Они проявляются сочетанием различных форм помрачения сознания — оглушение (смотри полный свод знаний), сумеречное помрачение сознания (смотри полный свод знаний), делирий (смотри полный свод знаний: Делириозный синдром) — с неврологическими (эпилептиформные припадки, нарушения со стороны III, VI, VII пар черепно-мозговых нервов, парезы и параличи конечностей, менингеальные симптомы) и общемозговыми (головная боль, головокружение, рвота) симптомами.
Сифилис сосудов головного мозга наблюдается во вторичном и третичном периодах Сифилис и проявляется сифилитическим эндартериитом. Чаще всего встречаются апоплектиформный и эпилептиформный синдромы, которые нередко сочетаются. Возникают они на фоне церебрально-органических явлений, астении, нарушений памяти. Инсульты вначале лёгкие, со временем утяжеляются. Припадки протекают по типу джексоновских (смотри полный свод знаний: Джексоновская эпилепсия), но могут трансформироваться в генерализованные, возможны единичные и серийные припадки вплоть до развития эпилептического статуса (смотри полный свод знаний: Эпилепсия). Инсульты и пароксизмы иногда сопровождаются последующим помрачением сознания (оглушение, делирий, сумеречное состояние). Для обеих форм, особенно для апоплектиформной, характерны неврологический расстройства (парезы, параличи, афазии и так далее).
В некоторых случаях Сифилис сосудов головного мозга, у одних больных постепенно, у других остро, после инсульта развивается отчетливое снижение интеллекта с эйфорией, беспечностью или с тревогой, слезливостью и ипохондрией, выраженным снижением критики, напоминающее простую форму прогрессивного паралича (смотри полный свод знаний),— сифилитический псевдопаралич. У ряда больных органическое снижение проявляется развитием корсаковского синдрома (смотри полный свод знаний).
Изредка Сифилис сосудов головного мозга сопровождается эндоформными расстройствами — бредом (смотри полный свод знаний) и галлюцинациями (смотри полный свод знаний). Их развитию предшествуют слабо выраженные и немногочисленные проявления психоорганического синдрома (смотри полный свод знаний) и отдельные неврологический симптомы. В одних случаях на первый план клинические, картины выступает малосистематизированный бред преследования, отравления, физического уничтожения — сифилитический параноид по Э. Крепелину (1912). В других случаях преобладает вербальный угрожающего или императивного содержания поливокальный галлюциноз — сифилитический галлюциноз П л аута (1913). «Чистые» формы, то есть формы с одним бредом или галлюцинациями, встречаются редко. Обычно наблюдаются смешанные картины. Течение сифилитических психозов хроническое и острое — в форме приступов, продолжительностью в несколько недель или месяцев. Хронически текущие психозы не подвергаются со временем трансформации. Острые формы могут сопровождаться эпизодами помрачённого сознания. Органическое снижение при галлюцинаторно-бредовых сифилитических психозах развивается медленно и не достигает большой глубины.
При всех сифилитических психозах наблюдается прогредиентное развитие болезни, проявляющееся психоорганическим синдромом (смотри полный свод знаний). Однако темп его развития и степень выраженности отличаются большим разнообразием. В наиболее тяжёлых случаях развивается слабоумие, которое почти всегда бывает лакунарным и нередко принимает стационарный характер. В лёгких случаях этот процесс замедлен и может протекать с остановками продолжительностью в несколько лет. Существует немало случаев Сифилис мозга, при котором изменение психики проявляется снижением уровня личности или психопатизацией. Психические нарушения при Сифилис головного мозга часто имеют следующие характерологические особенности: преобладает вязкий аффект с раздражительностью, недовольством, чувством неприязни, обидчивостью, злобностью, взрывчатостью, дисфорией (смотри полный свод знаний). Они проявляются в форме эпизодов или существуют длительно. Многие больные склонны к образованию сверхценных идей ипохондрического или сутяжного характера. Астенические расстройства отступают на второй план.
При одиночных гуммах значительных размеров возникает псевдотуморозный синдром (вялость, апатия, малоподвижность в сочетании с повышенной сонливостью, переходящей в оглушение сознания). При мелких гуммах развивается психоорганический синдром различной глубины (смотри полный свод знаний: Психоорганический синдром).
Сифилис костей и суставов. Во вторичном периоде Сифилис могут наблюдаться остеопериоститы и периоститы, сопровождающиеся ночными болями (смотри полный свод знаний: Остеопериостит, Периостит). Их преимущественная локализация — большеберцовые кости и кости черепа. В местах поражения пальпируются небольшие припухлости плотной консистенции, болезненные при пальпации.
Основными проявлениями Сифилис костей в третичном периоде служат гуммозные инфильтрации, которые могут иметь диффузный или, реже, ограниченный характер. При гуммозных процессах в кости грануляционная ткань вызывает деструктивный (рарефицирующий) остит (смотри полный свод знаний) с последующими реактивными изменениями. Преобладание процессов костеобразования над деструкцией отличает Сифилис от туберкулёза костей (смотри полный свод знаний: Туберкулёз внелёгочный, туберкулёз костей и суставов).Изолированные периоститы при Сифилис встречаются крайне редко. Они, как правило, сочетаются с более глубокими поражениями кости, поэтому правильнее говорить об остеопериоститах или об остеомиелитическом гуммозном процессе, если в процесс вовлекается костномозговая полость и губчатое вещество (смотри полный свод знаний: Остеомиелит).
При позднем Сифилис остеопериоститы обычно возникают одновременно в нескольких костях и отличаются длительностью течения. Они характеризуются обширными плотными периостальными наслоениями, неровностью краёв и имеют вид гребня или кружева, в связи с чем их называют гребневидными или кружевными. Периостальная гумма распространяется по плоскости у края кости и приводит к деструкции кости, узурации. Вокруг образ о в а вшей ся узуры происходит склерозирование костной структуры, окостенение надкостницы (периоста). Гуммозный процесс, возникший во внутреннем слое надкостницы, может проникать по сосудам в компактное вещество кости, в губчатое вещество, что приводит к деструктивным изменениям этих слоёв с последующими реактивными изменениями. Деструктивные изменения зависят от локализации процесса. Так, при локализации гуммы в губчатом веществе кости деструктивные изменения обширны, воспалительная реакция кости невелика (такие же изменения отмечаются при Сифилис коротких костей, например, позвонков, костей предплюсны, запястья); при локализации её в компактном веществе — деструкция незначительна, но выражены реактивные изменения. Из костей скелета при Сифилис чаще всего поражаются диафизы длинных трубчатых костей, как правило, большеберцовой кости (рисунок 5). Однако при этом продуктивные изменения с обильными периостальными наслоениями, гиперостозом (смотри полный свод знаний) усложняют рентгенологическое. распознавание деструктивных гуммозных проявлений. Нередко рентгенологически определяется ограниченный периостит в виде плотно прилегающего к кости остеофита, который распространяется вокруг кости, что является патогномоничным для Сифилис
 |
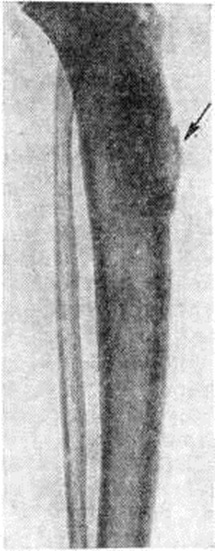
|  |
Рис. 5. | ||
Плоские кости черепа, грудина вовлекаются в процесс в 5% случаев всех костных сифилитических поражений. Наиболее часто поражаются лобные и теменные кости черепа. При этом наблюдаются преимущественно деструктивные гуммозные процессы. Характерны случаи, при которых процесс ограничивается разрушением только наружной пластинки кости. Довольно быстро дефект кости замещается реактивно образующимися костными массами и периостальными наслоениями, менее мощными и плотными, чем в области длинных трубчатых костей. Гуммозные разрушения костей черепа могут в ряде случаев сопровождаться поражением мягких тканей. При этом они размягчаются, изъязвляются, в них образуются, в отличие от туберкулёзного остеомиелита, широкие поверхностные свищи. Поражение костей носа и твёрдого неба происходит обычно вследствие перехода процесса со слизистых оболочек, то есть имеет место вторичный костный процесс.
Сифилитические спондилиты встречаются редко, в 2—6% случаев. Преимущественно поражается тело одного, реже двух-трёх позвонков, как правило, в шейном отделе позвоночника. При этом развивается неподвижность поражённого отдела, а также наблюдаются непостоянные самопроизвольно возникающие боли. В постановке диагноза помогают данные клинические картины (относительная лёгкость течения), рентгенологической картины (отсутствие тени натечника, чёткая очерченность очагов деструкции, сохранение межпозвоночных дисков), серологические исследования крови и результаты пробного противосифилитического лечения.
Дифференциальную диагностику проводят с неспецифическим остеомиелитом, туберкулёзом костей, в том числе туберкулёзным спондилитом (смотри полный свод знаний), костной саркомой (смотри полный свод знаний: Остеогенная саркома), деформирующим оститом (смотри полный свод знаний: Педжета болезнь), метастатическими поражениями при злокачественных опухолях (смотри полный свод знаний: Позвоночник).
Поражения суставов при позднем Сифилис встречаются реже, чем поражения костей. По классификации Н. А. Вельяминова, различают первично-синовиальные и первично-костные артриты (смотри полный свод знаний: Остеоартрит). Первично-синовиальные артриты бывают острыми и хроническими. К острым формам относятся так называемый реактивные артриты (смотри полный свод знаний), возникающие под влиянием гуммозного процесса, близко расположенного к суставу (в эпифизе, метафизе). Однако чаще наблюдаются хронический синовиальные артриты (синовиты Клетона), возникновение которых связывают с активизацией латентно протекающей инфекции. Они проявляются болями, шаровидной припухлостью сустава и внутрисуставным выпотом, с незначительным нарушением функции сустава. Отмечается двусторонность поражения. Рентгенологически изменений в суставе не обнаруживают. Гуммозные синовиты встречаются редко.
Первично-костные артриты (остеоартриты) возникают вследствие гуммозных поражений эпифизов костей (гуммозные эпифизиты). Рентгенологически в эпифизах определяются круглые сотовидные дефекты с маловыраженной склеротической реакцией в окружности. Характерно несоответствие между обширными разрушениями костей сустава, выявляемыми на рентгенограмме, и хорошим общим состоянием больного. Наиболее часто поражаются коленные, плечевые, локтевые и голеностопные суставы, которые постепенно деформируются.
Диагноз устанавливают на основании анамнеза, клинической картины, данных лабораторного и рентгенологического исследований. Лабораторная диагностика Сифилис включает микроскопическое исследование сифилидов на бледную трепонему и серологические реакции на Сифилис Бледную трепонему обнаруживают при исследовании соскобов с шанкра, папул, пустул. В случае невозможности взять материал из шанкра (например, при фимозе) производят пункцию лимфатических, узлов. Исследование проводят в нативном препарате под микроскопом в тёмном поле (смотри полный свод знаний: Темнопольная микроскопия). В ряде случаев выявляют бледную трепонему при исследовании препаратов, окрашенных по методу Романовского — Гимзы (смотри полный свод знаний: Романовского — Гимзы метод, при котором бледная трепонема окрашивается в розовый цвет, а другие трепонемы приобретают интенсивно-синий цвет) или импрегнированных азотнокислым серебром (смотри полный свод знаний: Левадити метод), а также обработанных тушью по Бурри (смотри полный свод знаний: Бурри метод). Из методов серебрения (смотри полный свод знаний: Серебрения методы) наиболее быстрым и простым является метод Морозова (смотри полный свод знаний: Морозова метод).
Основными серологическими реакциями на Сифилис (так называемый стандартные серологические реакции) являются реакция Вассермана (смотри полный свод знаний: Вассермана реакция), осадочные реакции — реакция Кана (смотри полный свод знаний: Кана реакция) и цитохолевая реакция (смотри полный свод знаний: Закса— Витебского реакция), а также отборочные реакции, или микрореакции на стекле с каплей крови, плазмы, активной или инактивированной сыворотки крови и специальным кардиолипиновым антигеном (применяются для массовых серологических обследований на Сифилис как экспресс-диагностика). При невозможности постановки этих реакций допускаются их активные модификации — реакция Григорьева — Рапопорта (смотри полный свод знаний: Григорьева—Рапопорта реакция) и реакция Вайнштейна — Резниковой, основанных на использовании естественного комплемента активной испытуемой сыворотки крови. Для распознавания ложноположительных результатов стандартных реакций, при сомнениях в правильности результатов применяют реакцию иммобилизации бледных трепонем — РИТ, или РИБТ (смотри полный свод знаний: Нелсона—Мейера реакция) в оригинальной методике, или её меланжерный вариант, при котором испытуемую сыворотку крови, комплемент и антиген помещают не в пробирки, а в меланжеры для подсчёта лейкоцитарной формулы крови; реакцию иммунофлюоресценции (смотри полный свод знаний) — РИФ, в нескольких модификациях (например, РИФ 10, РИФ 200); реакцию пассивной гемагглютинации — РИГА (смотри полный свод знаний: Гемагглютинация); реакцию иммунного прилипания (смотри полный свод знаний) — РИП. При РИФ 10, РИФ 200 испытуемую сыворотку крови разводят соответственно в 10 и 200 раз. Положительные результаты РИФ 200, РИФ абс (реакция иммунофлюоресценции с абсорбцией) свидетельствуют о наличии активного Сифилис Методика РИП более доступна, чем при РИТ и РИФ, и тяжёлых результаты, близкие с результатами РИТ и РИФ. РИТ наиболее специфична, но положительные результаты выявляются позднее, чем при РИФ и стандартных серологических реакциях.
При установлении диагноза Сифилис нервной системы, а также при определении излечённости исследуют цереброспинальную жидкость — определяют общее количество белка, количество форменных элементов, ставят глобулиновые реакции (реакцию Нонне—Апельта и реакцию Панди), реакцию Вассермана с тремя разведениями цереброспинальной жидкости и коллоидную реакцию с хлорным золотом (реакция Ланге), РИТ и РИФ ц (реакция иммунофлюоресценции с неразведённой цереброспинальной жидкостью).
Лечение Сифилис в СССР проводится в соответствии со специальными инструкциями, утверждёнными МЗ СССР (1976, 1981) и дополнениями к ним (1983). Его начинают только после установления диагноза на основании клинических и лабораторных данных. Исключением из этого правила являются следующие случаи: превентивное лечение необходимо проводить лицам, имевшим половой или тесный бытовой контакт с больным заразным или ранним скрытым Сифилис; профилактическое лечение назначают детям (при отсутствии проявлений Сифилис), рождённым больными Сифилис матерями (нелечеными или недостаточно леченными), а также женщинами, не получившими положенного профилактического лечения в период беременности (если она наступила до снятия их с учёта после окончания терапии по поводу Сифилис, а также при первой беременности после снятия с учёта по завершению диспансерного наблюдения); пробное лечение проводят лицам с отрицательными результатами стандартных серологических реакций в крови, а также РИБТ и РИФ при подозрении на поздние (третичный Сифилис) сифилитические поражения внутренних органов, нервной системы, костей, суставов.
Несмотря на чёткие строго регламентированные схемы, в которых определены дозы против о сифилитических средств (смотри полный свод знаний), планы их введения, методы неспецифического стимулирующего воздействия на организм, лечение проводят индивидуально, с учётом особенностей течения болезни, переносимости препаратов. Его следует начинать как можно раньше, лучше в первичном серонегативном периоде болезни, когда легче и быстрее достигается хороший терапевтический результат. Существуют два основных метода лечения — хронически перемежающийся (несколько курсов с интервалами) и непрерывный, или перманентный. Эффективна лишь систематическая интенсивная терапия с применением рекомендованных инструкцией разовых, суточных и курсовых доз препаратов, с соблюдением оптимальных интервалов между их введением и курсами лечения. В процессе лечения тщательно следят за самочувствием пациента, переносимостью им лекарственных средств, состоянием его внутренних органов и нервной системы, делают общие анализы мочи (еженедельно), крови (раз в 10—15 дней). Серологические исследования крови проводят при превентивном лечении и при первичном серонегативном сифилисе 1 раз в 5 дней на протяжении всего первого курса лечения, а при других стадиях болезни — в начале лечения, затем каждые 2 недель в период проведения и перед окончанием курса.
Терапию проводят комплексно, то есть применяют противосифилитические средства и препараты, стимулирующие сопротивляемость организма к инфекции; назначают поливитамины; лечат сопутствующие заболевания. При этом запрещается употребление алкоголя, резко ограничивается курение, рекомендуется полноценное питание с достаточным количеством белков, углеводов, витаминов, с ограничением трудноусвояемых жиров. Физическое напряжение, психические травмы, а также нарушения сна отрицательно влияют на результаты лечения.
Больные заразным и ранним скрытым Сифилис первый курс лечения обязательно получают в стационаре, остальные курсы — амбулаторно. Минимальные сроки нахождения в стационаре для социально адаптированных лиц с первичным серонегативным Сифилис — 14 дней, с серопозитивным и вторичным свежим Сифилис— 20 дней, с рецидивным и ранним скрытым Сифилис— 25 дней. Выписка из стационара допускается после полного регресса активных проявлений Сифилис
В наст, время при лечении Сифилис обычно не применяют препараты ртути и мышьяка (новарсенол, миарсенол, осарсол), которые широко использовались раньше, так как они часто вызывают побочные явления.
Наиболее эффективными и хорошо переносимыми препаратами для лечения Сифилис являются антибиотики (препараты пенициллина — бензилпенициллина натриевая или калиевая соль, экмоновоциллин, бициллин-1, -3, -5, феноксиметилпенициллин; эритромицин, тетрациклин, олететрин). Применяют также препараты висмута (бийохинол, бисмоверол, пентабисмол), йода (йодид калия или йодид натрия, спиртовой раствор йода, кальцийодин). Соединения кобальта (цианокобаламин, 1% раствор коамида) способствуют усилению трепонемоцидного действия пенициллина, повышению его концентрации в сыворотке крови. При отсутствии эффекта от полноценного лечения (согласно схемам) указанными препаратами (замедление или отсутствие негативации серологических реакций — относительная или истинная серологическая резистентность, серорецидив), а также при лечении одними антибиотиками больным одновременно со специфической (противосифилитической) назначается неспецифическая терапия, направленная на повышение сопротивляемости организма к инфекции — инъекции пирогенала, продигиозана, 2% раствора очищенной серы в персиковом масле, свежего прокипячённого обезжиренного молока, электропирексия (смотри полный свод знаний: Пиротерапия); сегментарное УФ-облучение; подкожное введение кислорода; аутогемотерапия; биогенные стимуляторы — алоэ, ФиБС, пелоидодистиллят, стекловидное тело, экстракт плаценты; метилурацил, пентоксил; поливитамины; общеукрепляющие средства — фитин, глицерофосфат кальция. Неспецифическую терапию назначают с учётом общего состояния больного и чередуют при последующих курсах лечения. При поздних формах заболевания, не поддающихся терапии, при серорезистентном Сифилис показано курортное лечение (при отсутствии общих противопоказаний) — сульфидные, йодобромные, углекислые ванны в комплексе с введением препаратов висмута.
Разовые дозы пенициллина определяются с учётом веса больного, курсовые — с учётом стадии заболевания. При перманентном методе (схемы, утверждённые в 1976 год) лечение пенициллином длится при первичном серонегативном Сифилис 40— 68 дней, при серопозитивном — 76—125 дней, при вторичном свежем Сифилис— 100—157 дней.
Учитывая необходимость обеспечения высокой концентрации пенициллина в органах и тканях, а также в цереброспинальной жидкости, его хорошую переносимость, изучалась возможность повышения разовых и курсовых доз антибиотика и сокращения продолжительности лечения. На основании этих исследований разработаны и утверждены (инструкция 1981 год) эффективные схемы перманентного интенсивного лечения Сифилис Курсовое лечение проводится по показаниям несколькими методами: препаратами пенициллина и висмута (последовательно или одновременно); препаратами пенициллина или бициллином в сочетании с неспецифической терапией; эритромицином или феноксиметилпенкциллином либо тетрациклином или олететрином одновременно с препаратами висмута. Количество курсов зависит от периода заболевания. При беременности лечение проводят пенициллином без препаратов солей тяжёлых металлов. Превентивное лечение проводится одним курсом пенициллина (если от момента контакта с больным прошло не более 14 дней) или по схеме лечения первичного серонегативного Сифилис (от 14 дней до 4 месяцев). При наличии изменений в цереброспинальной жидкости курсовая доза пенициллина увеличивается на 20%. Если с момента контакта прошло более 4 месяцев, больному превентивное лечение не назначается, но он остаётся под диспансерным наблюдением до 6 месяцев
Лечение больных поздним нейросифилисом согласно действующей инструкции МЗ СССР от 1981 год начинают с введения препаратов йода, а затем висмута. При гумме мозга и позднем васкулярном Сифилис предпочтение также отдаётся йодистым и висмутовым препаратам; лечение заканчивают назначением 1—2 массивных курсов пенициллина.
Критерии излеченности сифилиса. Большинство сифилидологов считают, что полноценная терапия, особенно начатая в ранних периодах болезни, обеспечивает излечение больных. Это подтверждается многолетними наблюдениями за пациентами после её окончания, отсутствием у них проявлений заболевания, наличием здорового потомства, случаями реинфекции.
При решении вопроса излеченности от Сифилис каждого конкретного пациента учитывается период процесса до начала лечения, полноценность терапии, динамика серологический реакций в крови (стойкие отрицательные результаты), данные комплексного клинические, обследования, проводимого с участием невропатолога, терапевта, офтальмолога, исследования цереброспинальной жидкости (через год после окончания лечения и перед снятием с учёта), рентгеноскопии органов грудной клетки, диспансерного наблюдения в течение 1 года после лечения по поводу первичного серонегативного Сифилис, 3 лет — после лечения первичного серопозитивного и вторичного свежего Сифилис; 5 лет — после вторичного рецидивного, скрытого, третичного, раннего висцерального Сифилис, сифилиса нервной системы и 10 лет — после лечения позднего висцерального Сифилис и сифилиса нервной системы, а также серорезистентного Сифилис Лица без проявлений Сифилис, но болевшие в прошлом, подлежат комплексному обследованию и, если у них не обнаруживается признаков болезни, а с момента заражения прошло более 10 лет, их не берут на учёт.
Большие трудности возникают при определении тактики по отношению к пациентам с явлениями серологической резистентности после полноценного лечения, у которых, кроме положительных серологических реакций в крови, других признаков заболевания не выявлено. Согласно «Инструкции по лечению и профилактике сифилиса» (МЗ СССР, 1976) этим лицам положено провести дополнительно три курса (специфического и неспецифического) лечения. При оценке результатов серологического исследования приходится решать вопрос, являются ли стойкие положительные серологические реакции, несмотря на лечение, признаком неизлеченного Сифилис или иммунологический следовой реакцией перенесённого заболевания, или результатом неспецифических серологических изменений. В этом случае отрицательные показатели РИБТ и РИФ при положительных стандартных серологических реакциях позволяют исключить Сифилис Следовые серологические реакции обычно имеют небольшой титр антител, а при неизлеченном Сифилис титр имеет тенденцию к нарастанию.
Прогноз при полноценном лечении благоприятный. Результаты терапии тем лучше, чем раньше она начата. Течение и прогноз заболевания во многом определяются общим состоянием организма. У детей и стариков, имеющих пониженную сопротивляемость к инфекции,
Сифилис обычно протекает тяжелее. Сопутствующие заболевания (туберкулёз, поражения сердечно-сосудистой, эндокринной и нервной систем) отягощают течение Сифилис, усложняют его лечение, ухудшают прогноз. Злоупотребление спиртными напитками, психические травмы, несоблюдение рекомендованного врачом режима, неполноценное лечение, осложнения при нем неблагоприятно отражаются на прогнозе заболевания, что может проявляться серологической резистентностью, серологическим и клиническим рецидивом, сифилитическим поражением внутренних органов, нервной системы, костей и суставов.
Брак переболевшему Сифилис разрешается, если он получил полноценное лечение и снят с учёта после положенного срока диспансерного наблюдения и соответствующего комплексного обследования. После снятия с учёта женщине разрешается иметь потомство при условии профилактического лечения во время первой беременности; вопрос о необходимости профилактического лечения при последующих беременностях решается индивидуально с учётом анамнеза пациентки.
Профилактика Сифилис осуществляется комплексно. Большое значение придаётся мероприятиям общественного плана: нравственно-гигиеническому воспитанию, санитарный просвещению, разъяснению опасности внебрачных половых связей и роли алкоголизма в их возникновении (смотри полный свод знаний: Половое воспитание). Проводятся быстрая ликвидация очагов болезни путём раннего выявления, госпитализации и лечения больных, обследования предполагаемых источников заражения, а также лиц, имевших половой или тесный бытовой контакт с больными и привлечение их к лечению; профилактические клинико-серологические обследования работников детских учреждений, пищевых и коммунальных предприятий, водителей автотранспорта (групп повышенного риска заражения венерическими болезнями). Согласно закону привлекаются к судебной ответственности больные Сифилис, уклоняющиеся от лечения, имеющие половые связи после предупреждения, что они не имеют права их иметь (смотри полный свод знаний: Венерология). Эта работа выполняется по специальному плану дерматовенерологами, акушерами-гинекологами, санитарный врачами, всей общемедицинской сетью, координируется специальными штабами при отделах здравоохранения и межведомственными комиссиями при исполкомах народных депутатов.
Большая роль принадлежит личной профилактике — применению средств, защищающих кожу и слизистые оболочки от проникновения бледной трепонемы при половом сношении (презервативов или химический препаратов, разрушающих бледную трепонему в месте её внедрения в кожу). Однако презерватив (смотри полный свод знаний) не исключает возможности попадания бледных трепонем на кожу парагенитальных участков. Поэтому после полового акта со случайным партнером. необходимо обмывать половые органы и прилегающие участки кожи тёплой водой с мылом, а затем обработать кожу половых органов, лобка, промежности, верхней трети внутренней поверхности бёдер мазью Мечникова (33% каломельной) или 0,05% раствором гибитана. Эти мероприятия проводятся на пунктах противовенерической помощи. Когда имеется опасность заражения в результате полового или тесного бытового контакта с больным заразным (активным или ранним скрытым) Сифилис, проводится превентивное лечение.
Профилактика Сифилис внутренних органов и нервной системы обеспечивается путём всестороннего обследования больного (исследование глазного дна, цереброспинальной жидкости, рентгеноскопия грудной клетки) и лечения ранних проявлений заболевания.
Профилактика трансфузионного Сифилис проводится дерматовенерологами, врачами станций переливания крови и общей медицинский сети. Она основана на учёте следующих положений. В крови бледные трепонемы могут находиться во всех стадиях Сифилис, включая скрытую стадию и инкубационный период. В лимфатических, узлах, в цереброспинальной жидкости, водянистой влаге глазного яблока даже у больных ранним и поздним Сифилис, получивших полноценное лечение, обнаруживаются бледные трепонемы, их цисты и L-формы. В консервированной крови бледные трепонемы длительное время сохраняют свои свойства, поэтому донорская кровь, плазма, костный мозг больных даже скрытым Сифилис и лиц, получивших полноценное лечение по поводу Сифилис, не могут применяться для трансфузий.
Благодаря росту культурного уровня и санитарный грамотности населения в последние десятилетия в СССР случаи бытового заражения Сифилис встречаются крайне редко.
Врождённый сифилис
О том, что Сифилис передаётся потомству, известно с конца 15 век— со времени появления эпидемии этого заболевания в Европе. Работами Матценауэра (R. Matzenauer) доказан плацентарный путь передачи Сифилис Больной Сифилис отец обычно заражает мать, которая инфицирует ребёнка внутриутробно. Наиболее опасным для потомства является вторичный период Сифилис у матери. Возможна также передача заболевания матерью, страдающей третичным и поздним врождённым Сифилис. Проникновение бледных трепонем в организм плода осуществляется в виде эмбола по пупочной вене, через лимфатических, щели пупочных сосудов, а также с током крови матери через изменённую токсинами бледных трепонем плаценту (смотри полный свод знаний). Развивается специфическая септицемия, бледные трепонемы при этом обнаруживаются в различных органах плода.
Изменения плаценты характеризуются отёчностью, понижением резистентности ткани и выраженной гипертрофией с увеличением массы её по отношению к массе плода. В норме это соотношение составляет 1:5 — 1:7, а при Сифилис— 1:3 — 1: 4. При гистологический исследовании отмечается вовлечение в патологический процесс преимущественно плодной части плаценты в виде поражения сосудов (эндоартерииты, мезоартерииты, периартерииты и флебиты), облитерации их просвета, обильного разрастания грануляционной ткани, возникновения милиарных абсцессов.
Выделяют ранний врождённый Сифилис (у плода, детей грудного возраста, у детей в возрасте от 1 года до 4 лет) и поздний врождённый Сифилис
Ранний врождённый сифилис плода. Вследствие поражения сифилитической инфекцией плаценты затрудняется питание плода, нарушается обмен веществ и наступает его внутриутробная смерть. Это происходит между VI и VII месяцами беременности, реже — между V и VI месяцами. Смерть, наступившая до V месяцев беременности, связана с отравляющим влиянием на плод токсинов бледных трепонем. Сифилис плода характеризуется специфическими изменениями внутренних органов в виде диффузно-воспалительной инфильтрации тканей, состоящей из лимфоцитов, плазматических клеток с последующим разрастанием соединительной ткани, образованием милиарных или солитарных гумм. Поражаются печень, селезёнка, почки, лёгкие, эндокринные железы, кости, наблюдается задержка развития плода. Больше, чем другие органы, страдает печень. Селезёнка резко увеличена и уплотнена. В лёгких наблюдаются особенно тяжёлые поражения в виде обильной десквамации альвеолярного эпителия и разрастания соединительной ткани в межальвеолярных перегородках. Поражённые участки лёгких безвоздушны, имеют серовато-белый цвет, а на разрезе желтовато-белый — белая пневмония (смотри полный свод знаний). В почках определяются по ходу сосудов клеточные инфильтраты, клубочки почечных телец и канальцы не развиты. Специфические изменения сердца (очаги клеточной инфильтрации, набухание клеток вокруг сосудов, некрозы) встречаются редко. В желудочно-кишечные тракте выявляются плоские инфильтраты, местами изъязвляющиеся в области слизистой оболочки и подслизистого слоя желудка и кишечника, чаще тонкой кишки. Из эндокринных желёз чаще всего страдают надпочечники, меньше поджелудочная железа, гипофиз, половые железы. К VI—VII-му месяцев внутриутробной жизни поражается костная система плода (сифилитический остеохондрит, реже остеопериостит).
В тех случаях, когда специфические гистологический изменения внутренних органов резко не выражены или поражаются их отдельные участки, ребёнок может родиться живым, но обычно со слабо выраженным иммунитетом, легко восприимчивым к различным интеркуррентным заболеваниям.
Сифилис детей грудного возраста является непосредственным продолжением Сифилис плода. Заболевание проявляется с рождения, а чаще в первые 8 недель жизни. Оно характеризуется разнообразными, нередко множественными поражениями кожи, слизистых оболочек, внутренних органов, нервной системы, органов чувств, костей, особенно в тех случаях, когда дети рождаются от не лечившихся матерей, страдающих активными проявлениями вторичного Сифилис Общее состояние таких новорожденных нарушено: отмечаются выраженное беспокойство, беспричинный плач днём и ночью, иногда пронзительный крик (симптом Систо), сопровождающийся судорогами в связи с повышением внутричерепного давления. Могут наблюдаться гидроцефалия (смотри полный свод знаний), расширение вен черепа, периоститы костей черепа. Несмотря на грудное вскармливание и отсутствие желудочно-кишечные расстройств, имеется анорексия (смотри полный свод знаний), ребёнок не прибавляет в весе, плохо развивается, у него наблюдается дистрофия (смотри полный свод знаний). Кожа дряблая, морщинистая, с серовато-землистым оттенком, лицо маскообразное, ребёнок имеет «старческий вид».
Самые частые и ранние проявления врождённого Сифилис у детей грудного возраста — поражения кожи, среди которых в первую очередь выявляется сифилитическая пузырчатка (сифилитический пемфигоид). Она видна уже при рождении или возникает в первые дни или недели жизни. Располагается симметрично на подошвах и ладонях, иногда на голенях и предплечьях, реже на лице и туловище. Пузыри имеют плотное инфильтрированное основание, величина их от горошины до вишни, они не окружены гиперемированным воспалительным венчиком, имеют серозное содержимое, которое вскоре становится гнойным, а затем геморрагическим. После вскрытия пузырей образуются эрозии, покрывающиеся корками, после их отпадения заметна пигментация. В содержимом пузырей и в отделяемом эрозий обнаруживается много бледных трепонем.
В конце первого месяца жизни, а чаще на 8—10-й неделе, появляется диффузный сифилид (диффузная папулезная инфильтрация), характеризующийся уплотнением кожи на фоне предшествующей эритемы вокруг губ, носа, ануса, а также на ладонях, подошвах, ягодицах. Кожа становится утолщённой, напряжённой, блестящей, как бы лакированной, возникают кровоточащие трещины и эрозии, в которых выявляются бледные трепонемы. После заживления глубоких трещин и эрозий остаются типичные рубчики, имеющие вид тонких белых полос и борозд (симптом Робинсона—Фурнье).
Папулезная сыпь — частое проявление врождённого Сифилис Она наблюдается обычно через 4—8 недель после рождения, а иногда и позже. Локализуется вначале на конечностях, лице и ягодицах. Папулы (смотри полный свод знаний) могут распространяться по всей коже, они разрешаются шелушением, начинающимся в центре. У детей с пониженным питанием папулы на лице могут нагнаиваться, превращаясь в пустулы (смотри полный свод знаний), после вскрытия которых возникают эрозии, покрывающиеся корками. Папулы, расположенные в области естественных складок кожи, на соприкасающихся поверхностях, легко мацерируются, мокнут, эрозируются и изъязвляются, выделяя большое количество бледных трепонем. Пятнистая (розеолезная) сыпь у грудных детей наблюдается исключительно редко. Возможны изменения ногтей и околоногтевых валиков (онихии и паронихии).
Среди поражений слизистых оболочек самым частым и ранним симптомом является ринит (смотри полный свод знаний), возникающий вследствие специфической инфильтрации слизистой оболочки носовых ходов. Ринит затрудняет носовое дыхание, и ребёнок не может сосать грудь. В отделяемом из носа содержатся бледные трепонемы. Возможно поражение слизистой оболочки гортани, проявляющееся осиплым голосом, афонией (смотри полный свод знаний), а иногда ларингостенозом (смотри полный свод знаний).
Из специфических изменений внутренних органов примерно у 80% больных выявляется гепатоспленомегалия (смотри полный свод знаний: Гепатолиенальный синдром), сочетающаяся обычно со специфическими высыпаниями на коже и слизистых оболочках, особенно в первые 3 месяцев жизни. Специфическое поражение почек проявляется гломерулонефритом (смотри полный свод знаний), нефрозонефритом (смотри полный свод знаний: Нефротический синдром), характеризующимися повышенным содержанием белка в моче (12—20‰) при отсутствии форменных элементов, иногда наличием гиалиновых и зернистых цилиндров. У 94% больных поражаются сосуды в виде облитерирующего эндартериита (смотри полный свод знаний: Эндартериит облитерирующий), воспалительного изменения венозных стенок. Рано и часто поражается яичко, безболезненное увеличение которого сопровождается водянкой (смотри полный свод знаний: Гидроцеле). Изменения эндокринных желёз нередко носят плюригландулярный характер с вовлечением в процесс надпочечников, щитовидной, зобной, половых желёз, реже гипофиза. Эти изменения клинически в грудном возрасте не распознаются из-за слабо выраженной симптоматики. Поражения центральная нервная система характеризуются менингитом, менингоэнцефалитом, гуммами мозга (смотри полный свод знаний: Головной мозг). При этом наблюдаются судороги, беспричинный крик, водянка головного мозга, параличи, разная величина зрачков, изменения в цереброспинальной жидкости (увеличение цитоза и количества белка, положительные глобулиновые и серологические реакции). При офтальмоскопическом исследовании, по данным различных исследователей, у 16—22% больных обнаруживается специфический хориоретинит, или хориоидит (смотри полный свод знаний). Почти у 70% детей определяется увеличение периферических, особенно локтевых, лимфатических узлов. Часто наблюдаются изменения крови (гипохромная анемия, лейкоцитоз, тромбоцитопения, замедленное свёртывание крови, увеличенная РОЭ).
У 85% больных, по данным М. М. Райца (1948), в основном в первые 3 месяцев жизни встречаются поражения костной системы, чаще всего остеохондрит (смотри полный свод знаний), нередко системного характера. При этом одновременно могут поражаться длинные трубчатые кости верхних и нижних конечностей (сифилитический остеохондрит Вегнера—Корзуна), а также плоские кости черепа, таза, лопатки. Остеохондрит Вегнера—Корзуна может быть единственным проявлением врождённого Сифилис, которое выявляется при рентгенологическое исследовании. При этом остеохондрите нарушается процесс предварительного обызвествления эпифизарного хряща и новообразование костной ткани в сочетании с нарастающими воспалительными изменениями в прилегающих отделах кости. При выраженных изменениях костной ткани наблюдаются явления псевдопаралича Парро, при котором вследствие внутриметафизарного перелома возникает ложное параличеподобное состояние. Поражённые руки или ноги неподвижны, имеют вынужденное положение — ноги подтянуты к животу, а руки вытянуты вдоль туловища или отведены назад (смотри полный свод знаний: рисунок к статье Остеохондрит). Прикосновение к поражённой конечности вызывает сильный крик ребёнка из-за резкой боли Чувствительность и электровозбудимость мышц в отличие от истинного паралича сохранены. В грудном возрасте возможны также остеопериоститы, остеосклероз (смотри полный свод знаний), гуммы, переломы (смотри полный свод знаний).
Сифилис раннего детского возраста (в возрасте от 1 года до 4 лет) характеризуется теми же проявлениями, что и в грудном возрасте, но они менее выражены. Характер высыпаний, их локализация и эволюция сходны с высыпаниями вторичного периода приобретённого Сифилис На коже и слизистых оболочках наблюдаются папулёзные и пустулёзные элементы. Папулы чаще всего располагаются в области заднего прохода, в складках шеи, в подмышечных, паховых областях, за ушными раковинами, в углах рта. Они быстро становятся мокнущими, эрозированными, вегетирующими. На лице и на волосистой части головы бывают папулы-пустулы. Нередко папулы возникают на языке, миндалинах, дёснах и губах. Папулы гортани приводят к охриплости и афонии. Розеолезная сыпь встречается редко. Отмечается полиаденит, а также гепатоспленомегалия, изредка нефрозонефрит. Изменения центральная нервная система проявляются в виде специфических менингитов, менингоэнцефалитов, эпилептиформных припадков, умственной отсталости в различной степени (смотри полный свод знаний: Олигофрения). Иногда диагностируются хориоретиниты и атрофия зрительного нерва (смотри полный свод знаний). Поражение костной системы, по данным Б. М. Пашкова (1955), отмечается у 60% больных детей в виде периоститов большеберцовых костей и остеосклероза.
Поздний врождённый сифилис обычно проявляется в возрасте от 4 до 17 лет, иногда через 20—30 лет и более после рождения. По течению он сходен с приобретённым третичным Сифилис Особенностями позднего врождённого Сифилис являются безусловные и вероятные признаки, в том числе дистрофии, или стигматы. К безусловным, или достоверным, признакам относится так называемый триада Гетчинсона (паренхиматозный кератит, зубы Гетчинсона, лабиринтная глухота), которая полностью встречается редко. Чаще других признаков наблюдается паренхиматозный кератит (у 50% больных), проявляющийся светобоязнью (смотри полный свод знаний), слезотечением, блефароспазмом (смотри полный свод знаний), равномерным помутнением роговицы (смотри полный свод знаний), иногда более глубоким и интенсивным в центре, инъекцией сосудов конъюнктивы и особенно вокруг роговицы, понижением или потерей зрения. Чаще поражаются оба глаза, хотя и не всегда одновременно. Зубы Гетчинсона встречаются у 15—20% больных. Оба верхних медиальных резца сужены и слегка закруглены, имеют форму отвёртки с широкой шейкой и узким режущим краем, часто с полулунной выемкой. При лабиринтной глухоте (смотри полный свод знаний), встречающейся у 3,5% больных, чаще у девочек в возрасте от 8 до 15 лет, отмечаются поражения слуховых нервов. Возникает глухота внезапно, держится стойко, резистентна к специфической терапии, а появившаяся в раннем возрасте, когда ребёнок учится произносить слова, приводит к глухонемоте (смотри полный свод знаний).
 |
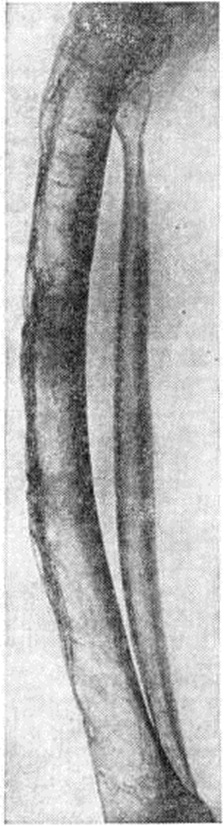
|  |
Рис. 6. | ||
К вероятным признакам, позволяющим ставить диагноз позднего врождённого Сифилис лишь при наличии подтверждающих данных (анамнез; результаты клинического и серологического обследования ребёнка и матери, изменения в цереброспинальной жидкости), относятся симптом Робинсона — Фурнье, саблевидные голени — искривление большеберцовых костей вперёд (рисунок 6), деформация носа (седловидный, лорнетовидный, «козлиный» нос), ягодицеобразный череп, кисетообразные и почкообразные зубы. Симптом Робинсона—Фурнье возникает в результате перенесённого в грудном Возрасте диффузного сифилида и проявляется белесоватыми тонкими рубцами в виде сетки или линейных полос, радиарно расположенных вокруг губ, углов рта, на подбородке. Их следует дифференцировать -с рубчиками после ожогов, пиодермий, кандидоза, герпетиформной экземы Капоши (смотри полный свод знаний: Вакцинные сыпи). Саблевидные голени возникают после перенесённого в грудном возрасте остеохондрита. Ложные саблевидные голени возможны при приобретённом Сифилис после перенесённого остеопериостита и при болезни Педжета.
К стигматам (дистрофиям) относится симптом Авситидийского, описанный им в 1891 год (утолщение грудинного конца ключицы, чаще правой, возникающее из-за диффузного гиперостоза), дистрофия костей черепа в виде увеличения теменных и лобных бугров, высокое («готическое», или «стрельчатое») твёрдое небо, аксифоидия (отсутствие мечевидного отростка грудины), бугорки Карабелли (наличие пятого добавочного бугорка на жевательной поверхности 1-го моляра верхней челюсти), диастема Гоше (широко расставленные верхние резцы); инфантильный мизинец, гипертрихоз (зарастание волосами лба почти до бровей и усиленный рост волос); асимметрия ушных раковин.
Диагноз врождённого Сифилис устанавливают на основании клинико-серологического обследования с учётом возрастных особенностей. В диагностике скрытых (латентных) форм или при слабо выраженной симптоматике, особенно у детей грудного возраста, существенную роль играют данные анамнеза (анализ давности заболевания матери, качество лечения её до и во время беременности), результаты серологических реакций у ребёнка, в том числе РИБТ и РИФ и рентгенографического исследования костей, а также осмотр глазного дна. При активном раннем врождённом Сифилис серологические реакции положительны у 95—100% больных. При врождённом Сифилис раннего детского возраста серологические реакции крови обычно положительны. Диагноз позднего врождённого Сифилис устанавливают на основании наличия безусловных признаков, сопоставления вероятных признаков и стигмат с клинические, проявлениями Сифилис (поражение внутренних органов, нервной системы, кожи и слизистых оболочек), а также с анамнезом, положительными серологический реакциями крови. Классические серологические реакции положительны у 70—92% больных, а РИБТ и РИФ — почти у 100%.
Для диагноза скрытого позднего врождённого Сифилис важен анамнез (сифилис у матери) и наличие положительных серологических реакций крови, в том числе РИБТ и РИФ.
Для дифференциальной диагностики скрытых форм врождённого Сифилис у новорожденных с ложноположительными серологическими реакциями большое значение имеет РИФ с IgM, а также РИБТ, которые, как правило, положительны у детей, больных врождённым Сифилис
Лечение. Детям с ранним врождённым Сифилис назначают 6 курсов специфического лечения пенициллином (экмоновоциллином). Доза на курс рассчитывается в зависимости от возраста и веса ребёнка: до 6 месяцев— 500 000 ЕД, от 6 месяцев до 1 года — 400 000 ЕД, после 1 года до 5 лет— 300 000 ЕД на 1 килограмм веса ребёнка. При позднем врождённом Сифилис проводится 8 курсов лечения пенициллином в дозе на курс от 300 000 до 200 000 ЕД на 1 килограмм веса ребёнка в сочетании с препаратами висмута (на 2, 4, 6, 8-м курсах). При медленной негативации серологических реакций используются пирогенные препараты (10—15 инъекций пирогенала), витаминотерапия, общее У Ф-об лучение.
Детей, родившихся без клинических и серологических проявлений Сифилис, от больных или болевших Сифилис матерей, не получавших специфического лечения во время беременности или получавших его только в последние месяцы беременности (негативации серологических реакций не произошло), необходимо лечить профилактически по схемам терапии раннего врождённого сифилиса..
Прогноз при врождённом Сифилис благоприятный с хорошими отдалёнными результатами при условии своевременного назначения и полноценного проведения специфической и неспецифической терапии, рационального питания и ухода.
Профилактика заключается в выявлении и лечении больных Сифилис женщин до и во время беременности. Наряду с клинические, обследованием всех беременных проводится обязательное двукратное (в первой и второй половине беременности) серологическое исследование крови. При выявлении у беременной любой формы Сифилис необходимо специфическое лечение (антибиотиками). При двукратных (с перерывом в 7—10 дней) резко положительных серологических реакциях, РИБТ и РИФ ставится диагноз скрытого серопозитивного сифилиса и назначается терапия по схеме лечения вторичного рецидивного сифилиса. Новорожденным, матери которых недостаточно лечились до беременности и не получали профилактического лечения во время беременности, проводится профилактическое лечение по схемам, утверждённым МЗ СССР.
|
Бухарович М.H.; Давыдовский И.В.; Добронравов В.Н.; Зверькова Ф.А.; Милич М.В.; Овчинников Н.М.; Цветкова Г.М.; Штейнлухт Л.А.; Шумский Н.Г. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Сирингомиелия |
⇓ Полный свод знаний. Том первый А. ⇓ |
Скарлатина ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Вся информация на сайте Ordo Deus находится в свободном доступе. Ordo Deus не предоставляет информацию на платной основе. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |