Варикозное расширение вен |
||
 |
 |
Оглавление
|
Варикозное расширение венВарикозное расширение вен (латинское varix, varicis вздутие на венах) — изменение вен, характеризующееся неравномерным увеличением их просвета с образованием выпячиваний в зоне истончённой венозной стенки, искажённым ходом сосудов с развитием узлоподобной извитости их, функциональной недостаточностью клапанов и извращённым кровотоком. Варикозному расширению подвергаются вены, расположенные в легко сжимаемых тканях: подкожной жировой клетчатке, в подслизистом слое пищевода, желудка и кишечника. Наиболее часто встречается варикозное расширение поверхностных вен нижних конечностей, подслизистого слоя пищевода (при портальной гипертензии), прямой кишки (смотри Геморрой), семенного канатика (смотри Варикоцеле). Варикозное расширение поверхностных вен нижних конечностей принято делить на первичное, развивающееся вне связи с каким-либо заболеванием, и вторичное, появляющееся после перенесённого тромбоза глубоких вен, при травматических и врождённых артерио-венозных свищах, при дисплазиях и аплазиях глубоких вен, при беременности и тому подобное. Первичное Варикозное расширение вен поверхностных вен нижних конечностей встречается у 15—17% населения, у женщин чаще, чем у мужчин; у 50% больных заболевание начинается в возрасте от 20 до 50 лет. Примерно с одинаковой частотой наблюдается поражение как правой, так и левой конечности, но чаще заболевание бывает двусторонним. Наиболее часто Варикозное расширение вен встречается в системе большой подкожной вены, реже в системе малой подкожной вены или в обеих системах. Этиология и патогенезПервичное Варикозное расширение вен — полиэтиологическое заболевание. Причинами его считают слабость мышечно-эластических волокон стенок поверхностных вен и врождённую неполноценность их клапанного аппарата, передающуюся по наследству, токсико-инфекционные факторы, поражение нервного аппарата вен, ослабляющее действие гормонов на мускулатуру венозной стенки в период беременности. Перечисленные факторы сами по себе не вызывают расширения вен, а лишь приводят к анатомической и функциональной неполноценности поверхностной венозной системы нижних конечностей. Расширение просвета вен происходит под влиянием повышения внутрисосудистого давления. Если нормальная вена реагирует на гипертензию усилением своего тонуса, то при врождённой при приобретённой слабости мышечно-эластических образований венозной стенки в ответ на увеличение внутрисосудистого давления развивается необратимое увеличение просвета вены. К постоянной или периодической гипертензии в поверхностных венах нижних конечностей приводят: затруднение оттока крови; сброс крови из глубокой венозной системы в поверхностную; сброс крови из артериальной системы в венозную по артериоло-венулярным шунтам. Профессиональному фактору (профессии, связанные с длительным пребыванием в положении стоя) в настоящий, время не придаётся решающего значения в происхождении Варикозное расширение вен этот фактор, по-видимому, только способствует прогрессированию заболевания при уже существующей неполноценности стенки вен или клапанного аппарата. Величина периферического венозного давления при отсутствии клапаном в просвете вены или при неплотном смыкании их створок прямо пропорциональна высоте кровяного столба от места измерения до уровня правого предсердия. В вертикальном положении человека стенки вен нижних конечностей испытывают большое давление изнутри. Действие этого фактора усугубляется длительной статической нагрузкой на нижние конечности, повышением внутрибрюшного давления, связанного с поднятием тяжестей, кашлем, беременностью. К затруднению оттока крови приводят также экстравазальные сужения магистральных вен (например, на уровне устья левой общей подвздошной вены — правой общей подвздошной артерией, на уровне anulus saphenus — сдавление бедренной вены краем широкой фасции бедра). В указанных ситуациях возникает гипертензия как в поверхностных, так и в глубоких венах. Однако последние в силу своего расположении внутри мышечно-фасциальных футляров более резистентны к повышению внутрисосудистого давления. Застой крови в первую очередь сказывается на состоянии поверхностных вен. Развивается их эктазия, результате которой створки клапанов отходят одна от другой и теряют замыкательную функцию. |
Присоединение клапанной недостаточности ведёт к значительному увеличению гидростатического давления, действующего на стенки вен нижних конечностей в результате увеличения столба крови, непосредственно давящего на стенки вен. В изменённых венах возникает ретроградный кровоток.
Патологический сброс крови из глубоких в поверхностные вены играет важную и наиболее постоянную роль в развитии Варикозное расширение вен. Он может происходить на уровне устьев поверхностных магистралей (высокий вено-венозный сброс), через неполноценные перфорантные вены (низкий вено-венозный сброс) и одновременно тем и другим путём.
Во время сокращения мышц голени давление в глубоких венах повышается. Если при этом клапаны перфорантных вен и остиальные клапаны большой и малой подкожных вен несостоятельны, то порция крови при сокращении мышц поступает под большим давлением в поверхностные вены и создаёт в них условия для эктазии.
Не вполне ясным остаётся вопрос о причине недостаточности клапанов перфорантных вен. Наиболее вероятно, что при нарушении венозного оттока из нижних конечностей и повышении давления в глубоких венах расширяется просвет перфорантных вен и возникает недостаточность их клапанов. Таким образом, недостаточности клапанов перфорантных вен и возникновению рефлюкса крови из глубоких вен в поверхностные должна сопутствовать функциональная недостаточность глубоких вен. На основании многочисленных флебографических исследований установлено, что расширение глубоких вен часто сопутствует варикозному расширению поверхностных вен и нередко приводит к функциональной недостаточности клапанов глубоких вен. По мнению некоторых авторов [Р. П. Зеленин, Капперт (A. Kappert) и другие], у ряда больных существует первичная клапанная недостаточность глубоких вен, однако анатомические исследования опровергают подобные утверждения. Речь идёт о функциональной, а не морфологической недостаточности клапанов глубоких вен.
Таким образом, в патогенезе Варикозное расширение вен играет роль состояние всех систем вен нижних конечностей: поверхностной, глубокой, коммуникантной. Расши¬рение вены с последующей функциональной недостаточностью клапанов ведёт к нарушению венозного оттока, возникновению ретроградного кровотока, к увеличению венозного застоя и развитию хронический венозной недостаточности.
Существование артериоло-венулярных шунтов, по мнению большинства исследователей, оценивается не как причина, а как следствие Варикозное расширение вен, как компенсаторная реакция, развивающаяся в ответ на тканевую гипоксию при венозном застое.
Патологическая анатомия
Макроскопически варикозно расширенные поверхностные вены большей частью извиты с мешковидными выбуханиями, подчас значительно превышающими диаметр основного сосуда. Стенки вен уплотнены и утолщены, в участках же расширения, напротив, отмечается истончение стенок.
Микроскопически находят различные изменения в зависимости от фазы патологического процесса и присоединившихся осложнений.
Ранняя стадия (стадия компенсации) характеризуется образованием бляшковидных утолщений интимы, в основе которых лежит гиперплазия эластических волокон внутренней оболочки, а также очаговая гипертрофия продольных и циркулярных мышечных волокон. В последних отмечается значительное содержание гликогена и высокая активность окислительно-восстановительных ферментов, свидетельствующие о значительной сократительной способности мышечной оболочки. Высокая ферментативная активность мышечных волокон сочетается с увеличением количества кровеносных капилляров в наружном и среднем слое венозной стенки, что свидетельствует о повышенном кровоснабжении.
Описанные изменения расцениваются как компенсаторно-приспособительные процессы, возникающие в условиях чрезмерной нагрузки на стенку подкожных вен.
В следующей стадии (стадия начинающейся декомпенсации) наблюдается пропитывание бляшковидных утолщений плазменными белками, огрубение аргирофильного и эластического каркаса интимы с развитием в ней коллагеновых волокон (фиброэластоз).
В дальнейшем (стадия декомпенсации) развивается диффузное утолщение внутренней оболочки вен, сопровождающееся наряду с её фиброзом также значительным утолщением и огрубением эластических волокон. Внутренняя эластическая мембрана представляется на большом протяжении разрыхлённой и разрушенной. Изменяются и физико-химические свойства эластина, который постепенно утрачивает способность разрушаться под воздействием эластазы. Во внутренней и средней оболочках появляются поля гиалинизированной фиброзной ткани. Мышечные волокна подвергаются постепенной атрофии и склерозу, что значительно снижает функциональные возможности сосуда.
В различных отрезках вены можно обнаружить все описанные изменения, что свидетельствует о непрерывном прогрессировании патологического процесса. Таким образом, конечным этапом Варикозное расширение вен является диффузный флебосклероз, обозначаемый в литературе различными терминами: венофиброз, фиброзный эндофлебит, гиперпластический флебит, эндофлебосклероз, венозная гипертрофия и тому подобное.
Классификация
Предложено много классификаций первичного Варикозное расширение вен, однако ни одну из них нельзя признать исчерпывающей. Наиболее отвечает требованиям клинициста классификация, в основу которой положен патогенетический принцип.
Клиническая картина
Первый признак заболевания — появление умеренно расширенных вен на бедре или на голени; примерно в 20% наблюдений ему предшествует быстрая утомляемость конечности, появление чувства тяжести в ней, ощущение кожного зуда, тепла, иногда небольшой отёк в области голеностопного сустава. Эти жалобы характерны для лиц, пребывающих длительное время на ногах. Появившееся расширение вен прогрессирует, появляются узлы, извитость сосудов. Распространение процесса идет как кверху, так и книзу. Жалобы больных на тяжесть и распирание в ноге становятся постоянными. Появляются ночные судороги в икроножных мышцах.
 |
||
Осложнения: острый тромбофлебит поверхностных вен (смотри Тромбофлебит), кровотечение из узлов, трофические изменения и заболевания кояш, главным образом в окололодыжечных областях: пигментация, атрофия и сухость кожи, индурация и кожи и подкожной клетчатки, дерматиты (смотри), варикозные язвы (смотри), рожа (смотри), лимфангиит (смотри). При быстром прогрессировании Варикозное расширение вен осложнения появляются в первые годы заболевания. Однако строгой зависимости между выраженностью Варикозное расширение вен и его клиническими проявлениями нет. При массивном Варикозное расширение вен самочувствие больного десятилетиями может не страдать и, наоборот, незначительное Варикозное расширение вен может вызвать раннее неблагоприятное течение болезни вплоть до образования трофических язв. Поэтому в течении заболевания выделяют стадию компенсации венозного оттока и стадию декомпенсации. Установлено, что декомпенсация быстрее развивается при низком вено-венозном сбросе.
Диагноз
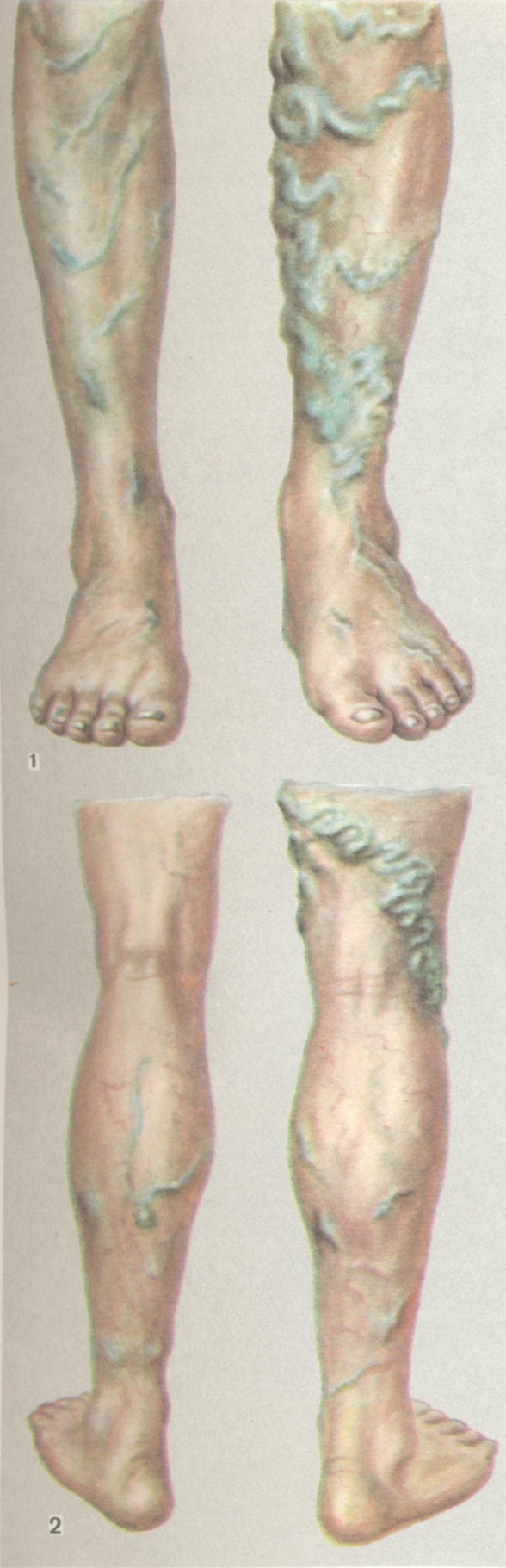
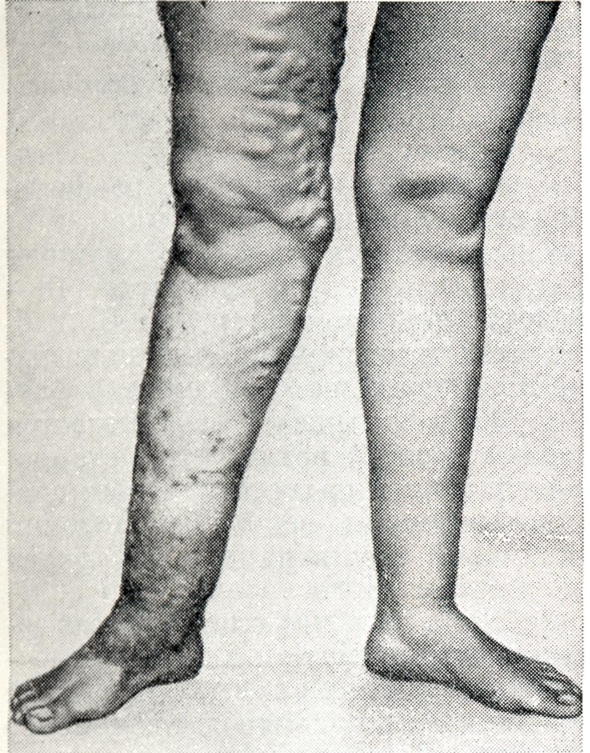
Диагноз не представляет трудностей. Изменённые вены отчётливо обнаруживаются при осмотре и пальпации в виде прямых или извилистых тяжей, сплетений и выбуханий (цветной рисунок 1 и 2). Гораздо сложнее диагностировать нарушение функции клапанов всех трёх систем (поверхностных, перфорантных и глубоких вен) и локализацию венозного рефлюкса. Значительную помощь оказывают так называемый функциональные пробы.
 |
 |
 |
Рис. 1 и 2. | ||
Приём Троянова — Тренделенбурга позволяет установить несостоятельность устьевых клапанов поверхностных вен. В горизонтальном положении больного поднимают больную ногу кверху для опорожнения варикозно расширенных вен. Прижи¬мают большую подкожную вену у её устья пальцем или в верхней трети бедра накладывают венозный резиновый жгут. Больной встаёт. Если тотчас же устранить сдавление вены, то при неполноценности её остиального клапана определяется быстрое заполнение расширенных поверхностных вен за счёт обратного тока крови сверху.
Трехжгутовая проба (В. И. Шейнис) даёт представление о функции клапанов не только поверхностных, но и перфорантных вен. В положении больного лежа после освобождения поверхностных вен от крови накладывают 3 жгута: в верхней и средней третях бедра и под коленным суставом. Больной встаёт. Быстрое заполнение вен между жгутами или на голени говорит о неполноценности клапанов перфорантных вен в этих зонах. По снятии жгутов последовательно снизу вверх по ретроградной волне крови замечают локализацию недостаточности клапанов поверхностных вен.
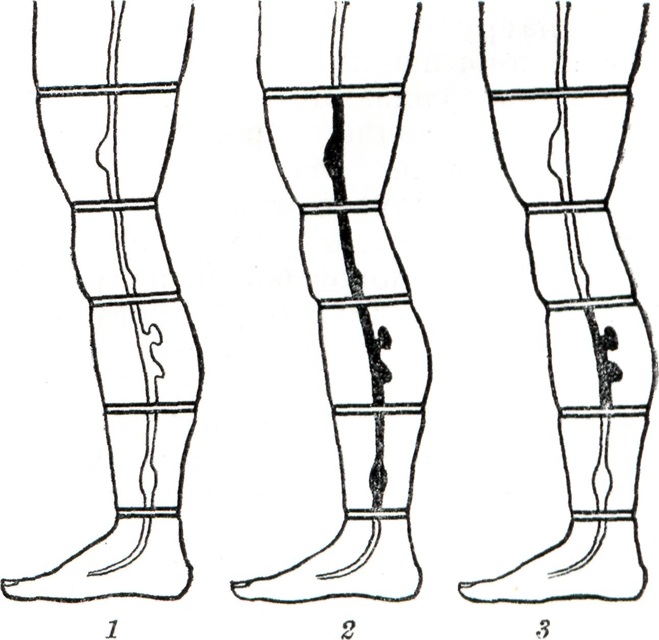
Нарушение кровотока по глубоким венам может быть установлено с помощью маршевой пробы (Дельбе — Пертеса). Проба проводится следующим образом: с венозным жгутом, наложенным в подколенной области, больного просят ходить в течение 5—10 минут. Опорожнение варикозно расширенных вен голени говорит о нормальной функции клапанов глубоких вен. Однако сохранение напряжённых варикозных узлов после ходьбы не позволяет категорически утверждать обратное, так как подобный эффект может наблюдаться и при значительной недостаточности клапанов перфорантных вен. В связи с этим предложена пятижгутовая проба, которая подобна маршевой, но с тем отличием, что накладывают 5 жгутов: в верхней и средней третях бедра и в верхней, средней и нижней третях голени (рисунок 1). Спадение варикозных узлов после хоть бы хотя бы одной из межжгутовых зон говорит о состоятельности клапанов глубоких вен; сохранение заполненных варикозных узлов свидетельствует о локализации в этой зоне перфорантных вен с несостоятельным клапанным аппаратом. На это же указывает быстрое заполнение Варикозное расширение вен в зоне, где во время ходьбы они освободились от крови.
При значительных индуративно-воспалительных изменениях кожи, выраженных отёках и ожирении оценка результатов функциональных проб затруднена или даже становится невозможной.
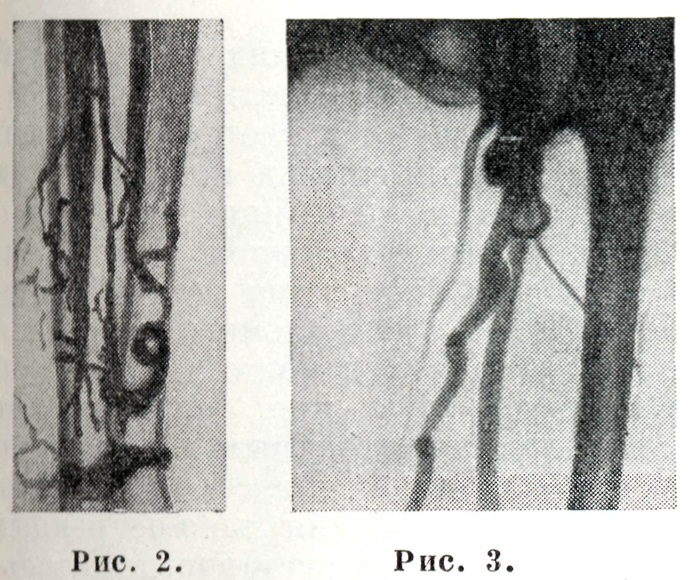
Для выявления состояния магистральных вен таза применяют чрескожную пункцию бедренной вены под паховой связкой и введение рентгеноконтрастного вещества на вдохе. Тем же методом, но с введением контрастного вещества во время натуживания (проба Вальсальвы) получают сведения о функции клапанов поверхностных и глубоких вен бедра (ретроградная бедренная флебография). В норме виден лишь проксимальный отдел общей бедренной вены. Контрастирование большой подкожной или бедренной вены ниже сафено-бедренного соустья говорит о неполноценности клапанов обеих вен (рисунок 3).
Прогноз
Прогноз при Варикозное расширение вен благоприятен для жизни. Однако потеря или ограничение трудоспособности в стадии декомпенсации наблюдается у 20—50% больных.
Лечение
Консервативное лечение не может ликвидировать Варикозное расширение вен. Лечебные мероприятия, включающие ношение эластичных бинтов или чулок, лечебную физкультуру, лекарственные препараты и физиотерапевтические процедуры, временно улучшают состояние венозной гемодинамики в конечности и в некоторой степени препятствуют дальнейшему развитию патологического процесса. Их можно рекомендовать при отказе больного от радикального лечения, беременным, у которых Варикозное расширение вен появилось незадолго до родов и может ликвидироваться самостоятельно после них, при наличии противопоказаний к хирургическому лечению.
Хирургическое лечение.
Из хирургических методов лечения Варикозное расширение вен применяются инъекционно-склерозирующее лечение и оперативные вмешательства.
Показания к инъекционно-склерозирующей терапии: 1) сегментарное Варикозное расширение вен на любом уровне нижних конечностей, за исключением устьевых отделов большой и малой подкожных вен; 2) рассыпной тип Варикозное расширение вен без вовлечения в процесс магистральных стволов; 3) рецидивы Варикозное расширение вен, не требующие повторной операции; 4) как дополнительный метод при всех формах Варикозное расширение вен до и после радикальной операции для облитерации вен вне зоны оперативного вмешательства.
Во всех остальных случаях Варикозное расширение вен показана операция. Успех её зависит от полноты выявления всех патогенетических факторов у данного больного до операции и от тщательности ликвидации всех патологических вено-венозных сбросов во время операции.
Применяемые при Варикозное расширение вен операции можно условно разделить на 3 группы: 1) устраняющие сброс крови из глубокой венозной системы в поверхностную; 2) венэктомия — удаление варикозно расширенных вен; 3) выключение из кровообращения и облитерация варикозно расширенных вен.
К первой группе относят операцию Троянова — Тренделенбурга (пересечение и перевязка большой подкожной вены у её устья), перевязку малой подкожной вены у её устья, перевязку перфорантных вен с недостаточностью клапанного аппарата, надапоневротическую по Коккетту и подапоневротическую по Линтону.
Во вторую группу входят операции Маделунга (иссечение всей вены на протяжении), Нарата (иссечение вен по частям из маленьких разрезов), Бэбкока (удаление вены с помощью зонда). Третью группу составляют лигатурные методы (Шеде — Кохера, Клаппа, Соколова и другие), эндо- и перивазальная электрокоагуляция вен.
Ни один из перечисленных методов не применяют в качестве самостоятельной операции. Современная радикальная операция при Варикозное расширение вен состоит из комбинации нескольких указанных методов в соответствии с формой, локализацией, распространённостью и стадией патологического процесса.
Операция при Варикозное расширение вен может быть наиболее быстро и менее травматично выполнена под общим обезболиванием. Для ускорения венозного оттока и профилактики тромбоза глубоких вен в послеоперационном периоде, помимо эластического бинтования конечности, которое производится тотчас по окончании операции, показано положение больного в постели с приподнятой на 15—30° оперированной конечностью, ранние активные движения оперированной ногой и дозированная ходьба с первых дней после операции.
Рецидивы после операции по поводу Варикозное расширение вен встречаются часто. Они могут возникать вследствие появления Варикозное расширение вен вдали от зоны операции и называются тогда ложными, но чаще они связаны с погрешностью самого оперативного вмешательства (истинные рецидивы Варикозное расширение вен).
Инъекционно-склерозирующий метод лечения первичного варикозного расширения поверхностных вен нижних конечностей предложен Шассеньяком (С. М. Е. Chassaignac) в 1853 год.
Сначала в качестве флебосклерозирующих веществ применялись растворы полуторахлористого железа, йод-танина, спирта, фенола, сулемы, глюкозы, хлористого, бромистого и салицилового натрия, хинин-уретана и других препаратов.
Применяют также более совершенные флебосклерозирующие агенты: варикоцид (варикозан, варикол), вистарин, сотрадекол (тромбовар) и олвидестол (вариглобин).
Инъекционно-склерозирующий метод лечения варикозного расширения поверхностных вен применяют как самостоятельный (основной) способ лечения и в сочетании с операцией.
В качестве самостоятельного метода лечения инъекционно-склерозирующая терапия применяется у больных с начальными и неосложнёнными формами умеренно выраженного варикозного расширения поверхностных вен нижних конечностей, а также при рассыпном типе Варикозное расширение вен, когда оперативное удаление всех варикозных участков практически невыполнимо. В сочетании с операцией: склеротерапию чаще применяют для устранения отдельных мелких ветвей варикозно расширенных вен до или после операции. Реже прибегают к склерозированию большой подкожной вены во время операции после перевязки её в области овального отверстия.
Инъекционно-склерозирующая терапия как метод долечивания после венэктомии является по существу разновидностью сочетанного лечения. В этом случае обычно через 12— 20 дней после операции в оставшиеся не удалёнными венозные узлы и мелкие ветви вводят 0,3—0,5 миллилитров склерозирующего раствора.
Противопоказаниями к инъекционно-склерозирующей терапии Варикозное расширение вен являются: непроходимость глубоких вен конечности, недостаточность коммуникантных (перфорантных) вен, острые заболевания сосудов, беременность во второй половине, общие заболевания, требующие постельного режима. Инъекционно-склерозирующее лечение противопоказано также больным, недавно перенёсшим ангину, грипп, страдающим диабетом, гипертиреозом, заболеваниями сердца, печени, почек и склонным к аллергическим реакциям, при наличии очагов гнойной инфекции и дерматите конечностей.
Лечение проводится только при абсолютной уверенности в хорошей проходимости глубоких и коммуникантных вен.
Методика: при положении больного стоя выбирают один из наиболее выраженных дистально расположенных венозных узлов. Во избежание попадания флебосклерозирующего вещества в глубокие вены не следует инъецировать венозные узлы, расположенные ниже лодыжки. При пункции вены иглу (без шприца!) вводят почти параллельно коже в направлении сверху вниз. Как только из иглы начинает поступать кровь, больного укладывают на спину, а конечность приподнимают под углом 30—40°.
В целях создания условий для более тесного соприкосновения склерозирующего агента и интимы сосуда по предложению Орбаха (Е. J. Оrbach, 1944) в опустевший от крови узел вводят сначала 0,5—1 миллилитров воздуха, а затем склерозирующий раствор, после чего иглу извлекают.
Место пункции придавливают марлевым шариком, закрывают повязкой, а ногу, остающуюся в приподнятом положении, туго бинтуют эластическим бинтом от пальцев стопы до верхней трети бедра. Этим достигается более длительное спадение венозных узлов, соприкосновение стенок их и последующая облитерация вен путём сращения их стенок.
Чтобы уменьшить возможность повреждающего действия склерозирующего вещества на эндотелий глубоких вен с последующим их тромбозом и развитием посттромбофлебитического синдрома, больных обязывают ходить сразу же после инъекции флебосклерозирующих растворов не менее 4 часов.
Если возникает необходимость проводить инъекционно-склерозирующее лечение поэтапно, то склерозирование варикозно расширенных вен начинают с боковых ветвей, введение препарата в основной венозный ствол производят в последнюю оче¬редь. Инъекции флебосклерозирующих веществ повторяют через 5— 7 дней.
Осложнения: местные и общие аллергические реакции вследствие непереносимости йодистых препаратов, болезненные инфильтраты и гематомы на месте введения флебосклерозирующих веществ, тромбоз глубоких вен, некроз кожи и подкожной клетчатки при попадании йодсодержащих растворов в околовенозную клетчатку.
Роль лечебной физкультуры в профилактике и лечении варикозного расширения вен Динамическая работа скелетных мышц является одним из существенных факторов регуляции венозного кровообращения. Активное сокращение мышц, опорожняя глубокие вены, создаёт условия для перехода крови из поверхностных вен в глубокие в момент расслабления мышц («мышечная помпа»). Напротив, длительное статическое напряжение, сдавливая глубокие вены, затрудняет отток крови из поверхностных вен и ведёт к их переполнению. Поэтому даже при незначительном Варикозное расширение вен нижних конечностей следует запретить спортивные упражнения стоя и с большим напряжением (поднятие штанги, упражнения с гирями и прочее), поскольку эти упражнения выполняются при неподвижном положении ног и сопровождаются повышением внутрибрюшного давления.
 |
 |
 |
Рис. 4. | ||
 |
 |
 |
Рис. 5. | ||
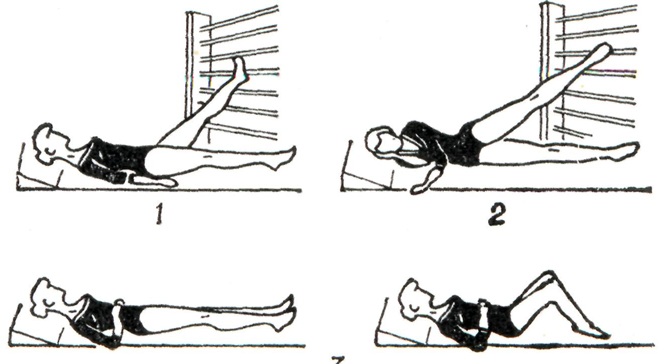
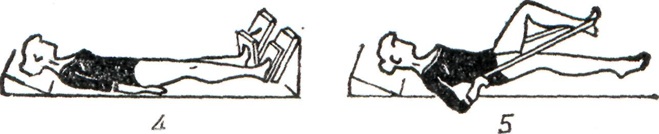
Больным Варикозное расширение вен необходимо соблюдать в течение дня режим движений, который предусматривает чередование физических упражнений и дозированной ходьбы в эластических чулках с отдыхом лёжа. Лечебная гимнастика показана как в стадии компенсации, так и при декомпенсации венозного кровообращения при отсутствии острого тромбофлебита. Специальными для данного заболевания являются физических упражнения для ног, выполняемые лёжа с горизонтальным и приподнятым положением ног, с большим объёмом движений для тазобедренных и голеностопных суставов, дыхательные упражнения, упражнения с усилием для мышц голени и бедра: нажимание на педали, с резиновыми лентами (рисунок 4), упражнения в ходьбе.
В стадии компенсации кровообращения увеличивается объем общеукрепляющих и специальных упражнений, продолжительность занятия 30 минут.
Из других форм ЛФК полезно плавание; пешеходные, лыжные прогулки; езду на велосипеде можно рекомендовать при условии обязательного ношения эластического чулка, по индивидуальной дозировке, на расстояние, не вызывающее тягостных субъективных ощущений в ногах и отёков, с последующим отдыхом лёжа на кровати с высоким подножником.
В стадии декомпенсации кровообращения физические упражнения выполняются только лёжа в течение 10-20 минут. При наличии трофических язв следует избегать активных упражнений в близлежащем голеностопном суставе. В период предоперационной подготовки больной обучается специальным и дыхательным упражнениям, которые проводятся непосредственно после операции для профилактики тромбоэмболических осложнений и пневмоний. После венэктомии назначают физических упражнения лёжа и кратковременную ходьбу с 1—2-го дня после операции при отсутствии послеоперационных осложнений с постепенным увеличением физической нагрузки, объёма движений в оперированной ноге и расстояния при ходьбе.
<4>Варикозное расширение вен у беременныхВарикозное расширение вен у беременных встречается часто. По Кереру (Е. Kehrer), частота Варикозное расширение вен при беременности достигает 75%. Варикозное расширение вен обычно развивается при первой (50%) или второй (25%) беременности, чаще во втором триместре (58,4%).
Варикозное расширение вен у беременных наблюдается главным образом на нижних конечностях (рисунок 5), но может иметь место в области наружных половых органов, влагалища, прямой кишки, в органах малого таза, на коже живота, молочных желёз, ягодиц.
Развитие Варикозное расширение вен при беременности является следствием взаимодействия ряда эндокринных и механических факторов на фоне предшествующих (врождённых) особенностей эластической ткани организма.
Во время беременности в организме женщины происходят многообразные изменения, которые предъявляют повышенные требования к венозной системе (увеличение массы циркулирующей крови и минутного объёма сердца, повышение венозного давления и замедление скорости кровотока в нижних конечностях), которые являются благоприятствующим фактором для возникновения Варикозное расширение вен.
Не исключено и влияние прогестерона как путём непосредственного влияния его на мышцы венозной стенки, так и в результате угнетения гормонов задней доли гипофиза (вазопрессина). Относительно неблагоприятные анатомо-физиологические условия, в которых находятся подкожные вены нижних конечностей, способствуют проявлению сосудистой дистонии во время беременности.
В клинической картине Варикозное расширение вен у беременных преобладают жалобы на боли и тяжесть в ногах, отеки ног и быструю утомляемость при ходьбе.
 |
 |
 |
Рис. 5. | ||
При Варикозное расширение вен у беременных и родильниц тромбофлебит наблюдается в 8,3—11,2% случаев. У беременных с Варикозное расширение вен часто наблюдаются аномалии прикрепления плаценты, перенашивание беременности. Роды нередко осложняются слабостью родовой деятельности (10,4%), преждевременным излитием околоплодных вод (25,2%), преждевременной отслойкой нормально расположенной плаценты (1,8%), кровотечением в последовом и раннем послеродовом периодах (22,1%).
С целью профилактики возможных осложнений у беременных и рожениц с Варикозное расширение вен некоторые авторы рекомендуют применять препараты тономоторного действия, протамина сульфат, эпсилон-аминокапроновую кислоту, эстрогены, раствор глюкозы, АТФ, тщательное обезболивание родов.
Лечение.
Небольшое расширение вен (без недостаточности клапанов), а также Варикозное расширение вен, которое возникло во время данной беременности, подлежит консервативному лечению, так как после родов Варикозное расширение вен может значительно уменьшиться или совсем исчезнуть.
При выраженном расширении вен, сопровождающемся недостаточностью клапанов подкожных или коммуникантных вен, следует ставить вопрос о хирургическом лечении согласно общим показаниям (смотри выше), так как с развитием беременности происходит неизбежное прогрессирование болезни и увеличивается опасность появления тромбофлебита во время беременности и после родов. Комплекс консервативных мероприятий включает постоянную эластическую компрессию поверхностных вен при помощи эластического бинта или чулка, лечебную физкультуру, определённый режим ходьбы, а также применение препаратов, улучшающих венозное кровообращение.
Некоторые авторы [Фрид (P. H. Fried) с соавторами, 1956; С.О. Нааритс, 1961] при Варикозное расширение вен у беременных предлагают применять эстрогенные препараты: синэстрол (по 1 таблетке, содержащей 10 000 ME гормона, 1—2 раза в день) или диэтилстильбэстрол (по ½ таблетки, содержащей 20 000 ME гормона, 1—2 раза в день). По их данным, через 2—3 недель эффект лечения выражался в уменьшении степени варикозного расширения вен, уменьшении и исчезновении болей в ногах, судорог, утомляемости.
В. И. Кулаков (1970) у беременных с Варикозное расширение вен применял гливенол (польфавенол) с положительным эффектом. Общая доза полученного препарата составляла 40 000— 50 000 мг. Курс лечения 30—40 дней по капсуле per os 3 раза в сутки.
Имеются данные о положительном действии витаминов Е и Р [Тюбиана (В. Tubiana), 1955] при Варикозное расширение вен у беременных.
Профилактика.
Врач женской консультации должен рекомендовать ношение эластических чулок при первых признаках Варикозное расширение вен во время беременности. С профилактической и лечебной целью необходимо проведение лечебной физкультуры (смотри выше), применение больших доз витаминов, особенно С и РР, периодически назначают глюконат кальция, перевод на работу, не связанную с длительным пребыванием на ногах. Беременные должны носить удобную обувь и одежду, при наличии плоскостопия — супинаторы; рекомендуются гигиенических обтирания голеней водой комнатной температуры; следует избегать охлаждения ног.
За две недели до родов необходима госпитализация в родильный дом для специальной подготовки к родам. После родов родильница должна быть осмотрена хирургом для решения вопроса о дальнейшем лечении.
|
Василевская H.Л.; Журавлева А.И.; Кулаков В.И.; Пермяков Н.К.; Савельев В.С.; Чалганов А.И. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Ван-дер-Хуве синдром |
⇓ Полный свод знаний. Том первый А. ⇓ |
Варикозные язвы ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |