Запоры |
||
 |
 |
Оглавление
|
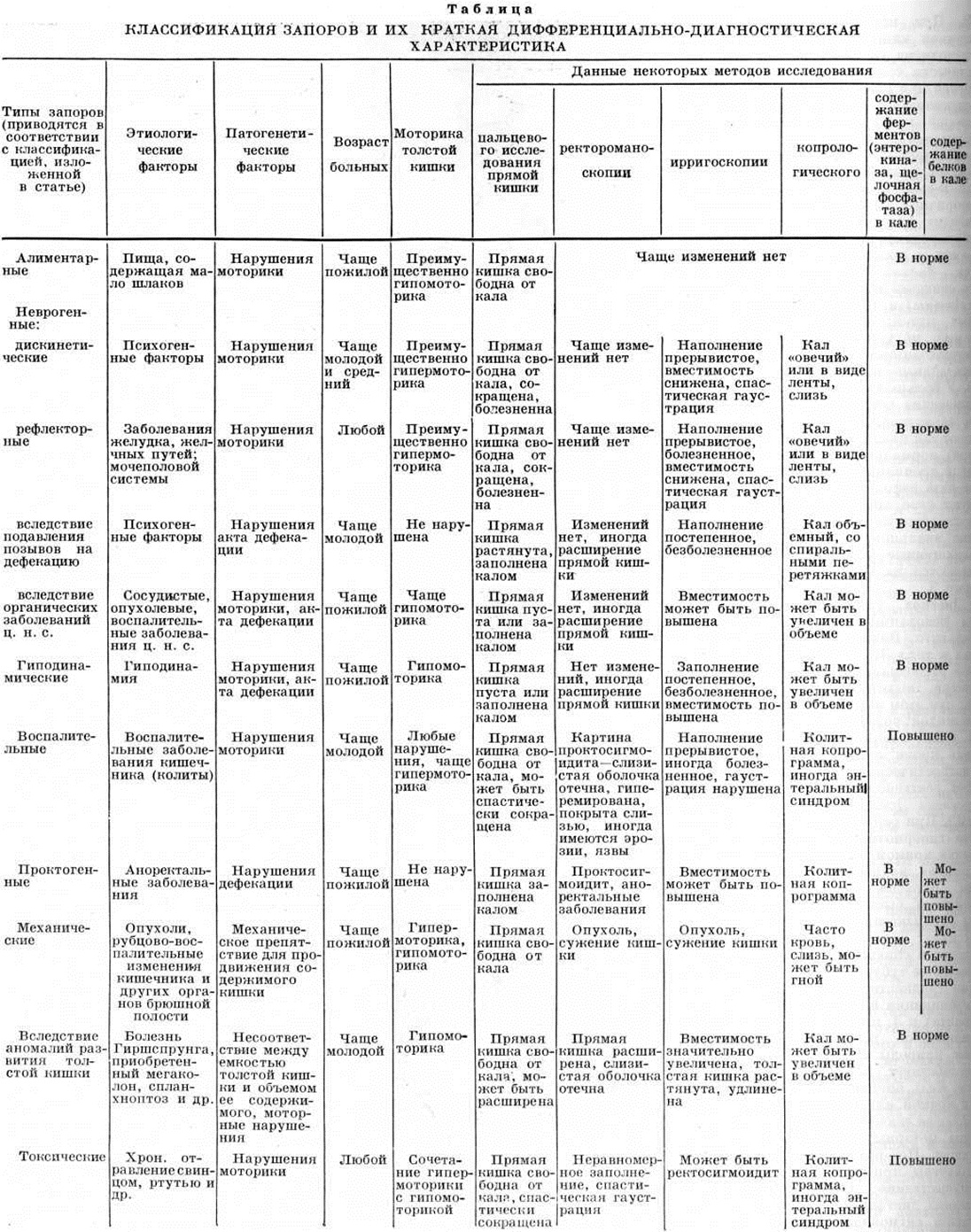
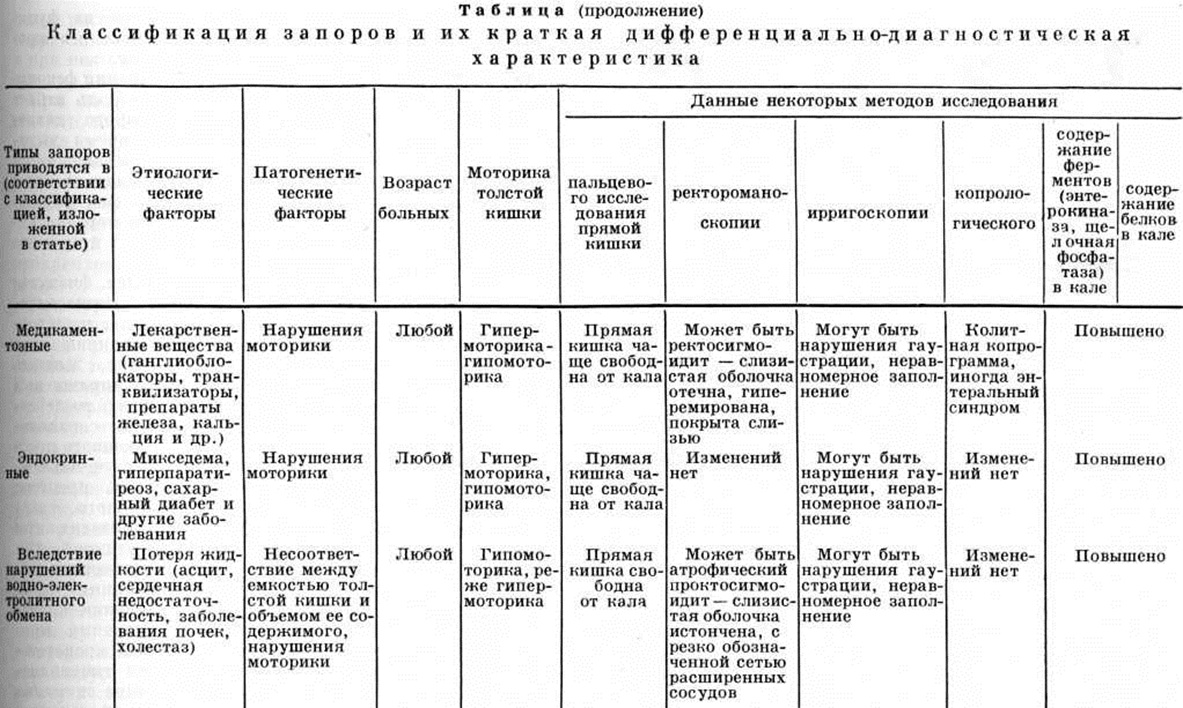
ЗапорыЗапоры (obstipatio, единственное число) — замедленное, затруднённое или систематически недостаточное опорожнение кишечника. Запоры может быть проявлением различных патологических состояний, следствием воздействия неблагоприятных факторов среды, результатом неполноценного питания. Частота стула у здоровых людей колеблется в значительных пределах и зависит от характера питания, образа жизни, привычек. По данным А. М. Аминева (1965), у 64,7% практически здоровых людей дефекация осуществляется один раз в сутки, у 22,3% — два раза, у 6,2% — три раза и более, у остальных — один раз в несколько дней. Поэтому понятие «запор» относительно; оно имеет диагностическое значение в том случае, если изменение частоты стула не связано с переменой пищи или образа жизни. Для большинства людей хронический задержку опорожнения кишечника более 48 часов можно рассматривать как Запоры. Наблюдаются Запоры часто, особенно у женщин, у пожилых и старых людей. Оглавление Запоры в пожилом и старческом возрасте Этиология и патогенезЗапоры вызываются нарушениями процессов формирования и продвижения кала по кишечнику, которые зависят от состояния моторной функции, формы, положения и ширины просвета толстой кишки, а также от объёма кишечного содержимого и другие Ведущая роль в патогенезе Запоры принадлежит нарушениям моторики кишечника, находящейся под влиянием нервной и гуморальной регуляции (смотри полный свод знаний Кишечник, физиология). Эти нарушения могут быть вызваны различными неврогенными факторами (вегетативные дисфункции, рефлекторные воздействия при заболеваниях различных органов, спинного и головного мозга), воспалительными заболеваниями кишечника, заболеваниями аноректальной области, усилением или ослаблением гормонального влияния при эндокринопатиях, различными токсическими воздействиями, приёмом некоторых медикаментозных средств, расстройством кровообращения в сосудах кишечника, гиподинамией и другие Торможение позывов к дефекации чаще всего связано с воздействием различных психогенных факторов. Сужения кишечника различного генеза создают препятствие для продвижения его содержимого. К несоответствию между ёмкостью толстой кишки и объёмом каловых масс могут приводить увеличение длины и просвета толстой кишки врождённого или приобретённого характера, уменьшение количества каловых масс, повышенная их сухость, твёрдость и вязкость (алиментарного происхождения, в связи с потерей жидкости при нарушении обмена электролитов). В зависимости от этиологических и патогенетических факторов выделяют запоры: 1) алиментарные; 2) неврогенные: а) Дискинетические, б) рефлекторные, в) вследствие подавления позывов на дефекацию, г) вследствие органических заболеваний центральная нервная система; 3) гиподинамические; 4) воспалительные; 5) проктогенные; 6) механические; 7) вследствие аномалий развития толстой кишки; 8) токсические; 9) медикаментозные; 10) эндокринные; 11) вследствие нарушений водно-электролитного обмена. По патогенетическому признаку различают самостоятельные (первичные) Запоры и симптоматические (вторичные). Самостоятельные Запоры обусловлены подавлением рефлекса на дефекацию, нарушением вегетативной иннервации кишечника. Симптоматические Запоры являются признаком органических заболеваний, аномалий развития, а также поражения не только кишечника, но и других органов или систем. В патогенезе этих Запоры ведущую роль играют рефлекторные, условно-рефлекторные, эндокринные и другие факторы. Запоры возникают остро и хронически. Острый Запоры в большинстве случаев наблюдается при непроходимости кишечника (смотри полный свод знаний) различной этиологии. Ведущая роль в патогенезе хронический Запоры принадлежит воспалительным поражениям кишечника. |
Алиментарные запоры относятся к числу наиболее распространённых. Важное значение для образования испражнений и выделения их из организма имеет состав пищи. Основную массу шлаков в пище человека составляют продукты, богатые грубой клетчаткой, растительными волокнами, способными раздражать рецепторы кишечника и стимулировать его моторику. У людей, длительное время питающихся легко усваивающейся обработанной пищей, могут развиться стойкие Запоры Пища, состоящая преимущественно из белков, мучнистых блюд, легкоусвояемых сахаров, хорошо переваривается пищеварительными соками, образует небольшое количество кала и быстро теряет свои раздражающие свойства. У здоровых людей алиментарный фактор редко может быть единственной причиной Запоры. Чаще отмечается сочетание однообразного питания с малоподвижным образом жизни. Нередко алиментарные Запоры являются следствием длительной щадящей диеты, возникают у лиц с дефектами жевательного аппарата. По мнению ряда авторов, к развитию алиментарных Запоры может привести недостаточное употребление жидкостей, следствием чего является высыхание каловых масс.
Неврогенные запоры встречаются часто. Основной патогенетический механизм неврогенных Запоры — нарушение нервной регуляции кишечной моторики. Причиной их могут стать психическое перенапряжение, затянувшаяся психическая депрессия и так далее. В таких случаях может иметь место как снижение перистальтики толстой кишки, так и усиление её; сочетание этих процессов приводит к дискинезии кишечника — дискинетические Запоры В основе их лежит нарушение координации отдельных видов движений толстой кишки с развитием одновременно спазма в одних и атонии в других её участках. Термин «дискинетические запоры» целесообразно использовать только для обозначения Запоры, возникающих в результате расстройства моторной функции кишечника. Запоры вследствие уменьшения двигательной деятельности кишечника называют гипомоторными (гипокинетическими), в результате усиления сокращения стенки кишки — гипермоторными (гиперкинетическими).
Гипокинезия кишечника возникает в результате того, что нервные приборы кишечника либо слабо раздражаются, либо частично теряют способность воспринимать раздражение. Недостаточная стимуляция движений может быть следствием нарушения желудочно-кишечные рефлексов, недостаточности периферических рефлексов из-за малого образования каловых масс. Причиной гипокинезии может быть блокада парасимпатической нервной системы или повышение порога раздражимости рецепторов кишечной стенки в результате применения частых и сильных раздражителей (сильнодействующие слабительные, клизмы).
Гиперкинезия кишечника характеризуется возникновением спазмов, чаще всего в местах, которые и при нормальных условиях находятся в состоянии усиленного сокращения (переход слепой кишки в восходящую ободочную, сфинктер Пайра, Балли и другие). Причины их крайне разнообразны. Эти Запоры, в частности, являются следствием повышенной раздражительности кишечника под воздействием стимулирующих неврогенных влияний у легковозбудимых лиц.
Рефлекторные запоры возникают при заболеваниях различных отделов системы пищеварения (желудка, желчных путей, поджелудочной железы), при патологии мочеполовой системы и другие Рефлекторные влияния с поражённых органов могут приводить к нарушениям моторики толстой кишки, вызывать парезы или спазмы кишечной мускулатуры, расстройства координации отдельных видов движений кишечника. По данным некоторых авторов, при язвенной болезни Запоры встречаются в 35—45% случаев, причём в период рецидивов почти в два раза чаще, чем во время ремиссии; у больных с хронический заболеваниями желчных путей Запоры отмечены в 72% случаев, у больных хронический панкреатитом— в 24%. Рефлекторные Запоры часто возникают при болезнях мочеполовой системы: при аднекситах — в 60%, при хронический простатитах — в 52%, при мочекаменной болезни — в 45% случаев.
Запоры вследствие подавления позывов на дефекацию (привычные Запоры) возникают у женщин чаще, чем у мужчин; сравнительно часто отмечаются у невропатов, у психически больных. Привычный ритм дефекации создаётся определённым сочетанием условных и безусловных раздражителей. Всевозможные психогенные факторы, изменения привычных условий жизни и труда могут привести к нарушению условных рефлексов, обеспечивающих появление позывов на дефекацию. Эти условно-рефлекторные механизмы особенно непрочны в детстве. В случаях, когда подобные Запоры появляются только вследствие подавления позывов на дефекацию и не присоединяются другие факторы, моторика толстой кишки мало страдает; кал скапливается в ректосигмоидальной части кишечника, в то время как остальные его отделы могут быть свободны от кала (дисхезия).
Запоры вследствие органических заболеваний центральная нервная система встречаются при нарушениях мозгового кровообращения, опухолях и травмах головного и спинного мозга, рассеянном склерозе, при менингитах, миелитах, спинной сухотке и так далее. Нередко они сопровождаются расстройствами акта мочеиспускания — симптомом, подтверждающим заболевание центральная нервная система. В основе этих Запоры лежат нарушения нервной регуляции моторной функции кишечника, нарушения самого акта дефекации, гиподинамия и другие факторы.
Гиподинамические запоры чаще являются преходящими. Они возникают у больных, длительно соблюдающих постельный режим, у лиц, страдающих различными хронический заболеваниями, сопровождающимися истощением, особенно в пожилом и старческом возрасте. В подобных случаях недостаточная физических активность в сочетании со слабостью соматической мускулатуры приводит к снижению моторики кишечника, нарушениям акта дефекации.
Воспалительные запор ы наблюдаются при воспалительных заболеваниях толстой и тонкой кишки, при дивертикулитах толстой кишки. По данным А. В. Фролькиса (1975), у больных хронический энтероколитом Запоры отмечаются в 28,5% случаев, при преимущественном поражении тонкой кишки (энтериты) — в 18%, а при колитах — в 44%. Воспалительные Запоры возникают в связи с нарушениями кишечной моторики, вызванными воздействием местных кишечных рефлексов с патологически изменённой слизистой оболочки кишки. Некоторую роль могут играть нарушения химический процессов в кишечнике, изменяющие свойства содержимого кишечника.
Проктогенные запоры развиваются у больных с патологией аноректальной области: при геморрое, трещинах прямой кишки, проктитах, выпадении прямой кишки, перианальных абсцессах, стриктурах прямой кишки и другие Причиной подобных Запоры является расстройство акта дефекации вследствие его болезненности, ослабления чувствительности нервных рецепторов ампулы прямой кишки; тонус анальных сфинктеров обычно повышен.
Механические запоры возникают у больных с опухолями кишечника, при воспалительных и рубцовых сужениях толстой кишки, дивертикулите, вследствие язвенного колита, болезни Крона, илеоцекального туберкулёза, сифилиса, лимфогранулематоза и другие, при закрытии просвета кишечника инородными телами, каловыми камнями, при механическом сдавлении прямой кишки опухолями, воспалительными процессами в полости таза. У больных склеродермией Запоры могут быть вызваны сужением или дилатацией кишки в связи с атрофией её мышечной оболочки.
Запоры вследствие аномалий развития толстой кишки возникают у лиц с болезнью Гиршспрунга, идиопатическим мегаколоном, при подвижной слепой и сигмовидной кишках, у лиц с конституциональным спланхноптозом. Дефект вегетативных интрамуральных ганглиев при болезни Гиршспрунга делает невозможной нормальную моторику кишки. В удлинённой и расширенной кишке кал теряет много жидкости, что также ослабляет её пропульсивную деятельность кишечника.
Токсические запоры встречаются при хронический профессиональных отравлениях свинцом, ртутью, таллием, при отравлениях никотином, при злоупотреблении пищевыми продуктами с большим содержанием дубильных веществ. При этом возможно как непосредственное воздействие ядов на нервно-мышечный аппарат кишки, так и опосредованное влияние их через внешние отделы центральная нервная система
Медикаментозные запоры фактически относятся к токсическим; выделение их в отдельную группу необходимо в связи с большим практическим значением. Морфин и его дериваты, в частности кодеин, ганглиоблокаторы и холинолитики, седативные средства и транквилизаторы, ослабляя кишечную моторику, могут приводить к Запоры. Некоторые антациды, холестирамин способствуют Запоры, так как вызывают высыхание кала. Медикаментозные Запоры могут быть обусловлены приёмом препаратов железа, кальция, а также злоупотреблением слабительными, непосредственно нарушающими моторику толстой кишки или вызывающими расстройство кишечной абсорбции.
Эндокринные запоры наблюдаются при микседеме, гиперпаратиреозе, акромегалии, адипозогенитальной дистрофии, в некоторых случаях сахарного диабета, при климаксе, феохромоцитоме, глюкагономе. Гормональная дисфункция при эндокринных заболеваниях ведёт к нарушениям кишечной моторики и, как следствию, к Запоры
Запоры вследствие нарушений водноэлектролитного обмена могут возникать в результате потери организмом жидкости после поносов, при повышенной потливости у лихорадящих больных, при форсированном диурезе, асците различной этиологии, дефиците калия, сердечной недостаточности, заболеваниях почек. К Запоры приводит гиперкальциемия, холестаз. Запоры при муковисцидозе вызывается резким повышением вязкости кала вследствие расстройства обмена электролитов. При этих состояниях нарушения водно-электролитного обмена приводят к уменьшению количества каловых масс, повышению их сухости, твёрдости и вязкости. Возникающее вследствие этого несоответствие между ёмкостью толстой кишки и объёмом её содержимого вызывает затруднённое опорожнение.
Клиническая картина
Запоры весьма разнообразна и в значительной степени зависит от этиологии и патогенеза заболевания. В одних случаях Запоры — единственная жалоба, в других — больные предъявляют большое количество жалоб различного характера.
Частота дефекаций при Запоры может быть различной: от одного раза в 2— 3 дня, до одного раза в неделю и реже. У некоторых больных стул ежедневный, но с затруднённым актом дефекации, иногда несколько дефекаций в день незначительным количеством кала без чувства удовлетворения после стула. При Запоры кал обычно уплотнён, сухой, фрагментирован в виде сухих темных шариков или комков, напоминает овечий кал; при спазмах дистальных отделов толстой кишки — в виде лент. В менее выраженных случаях только головная часть калового цилиндра уплотнена, а конечная часть представляет кашицеобразную массу. Нередко кал окутан беловатой или стекловидной слизью, образующейся в прямой кишке вследствие раздражения её слизистой оболочки плотными каловыми массами. В отдельных случаях наблюдается так называемый запорный понос, когда при длительной задержке опорожнения кишечника у больных с упорными Запоры происходит разжижение каловых масс слизью и выделение жидкого кала. Больные с Запоры могут жаловаться на болевые ощущения и чувство распирания в животе; облегчение наступает после стула или отхождения газов. Иногда могут наблюдаться коликообразные боли в животе, чаще отмечающиеся при дискинетических, рефлекторных, механических Запоры. У некоторых больных боли локализуются в левом верхнем квадранте живота, могут иррадиировать в левое плечо, левую половину грудной клетки и сопровождаться одышкой, сердцебиением (синдром селезёночного угла), реже больные жалуются на боли в правом верхнем квадранте живота (синдром печёночного угла). В случаях, когда задержка кишечного содержимого происходит главным образом в слепой кишке, боли локализуются в правой подвздошной области и могут симулировать аппендицит; нередко боли в животе не имеют постоянной локализации. Сравнительно часто больных беспокоят болевые ощущения в заднем проходе, а также другие аноректальные расстройства — зуд, ложные позывы. Наблюдаются также различные диспептические явления: снижение аппетита, отрыжка воздухом, дурной вкус во рту, вздутие живота, урчание и так далее Особенно тягостным симптомом у больных с Запоры может стать метеоризм (смотри полный свод знаний), обусловленный медленным пассажем кала по кишечнику и возрастанием количества газа, выделяющегося в результате деятельности интестинальной микрофлоры. Нередко Запоры сопровождаются снижением работоспособности, головными болями, болями в мышцах, общей нервозностью, подавленным настроением, расстройством сна, познабливанием, онемением конечностей, одышкой и тому подобное
Нередко Запоры сопровождают изменения кожи, она бледна, иногда с желтоватым оттенком, дряблая, теряет эластичность. Изредка можно наблюдать крапивницу (смотри полный свод знаний), дерматозы в виде экземы (смотри полный свод знаний), фурункулёза (смотри полный свод знаний) и другие Язык сухой, обложен. Живот чаще вздут, может быть втянут. Пальпация живота часто обнаруживает отдельные участки толстой кишки, наполненные плотными каловыми массами, чаще всего в области нисходящей и изгиба сигмовидной; слепая кишка увеличивается в объёме и приобретает мешковидную форму. При гиперкинетических Запоры нередко удаётся прощупать спастически сокращённый сегмент кишки в виде тяжа, несколько болезненный. Полное отсутствие перистальтических сокращений сигмовидной кишки во время продолжительной пальпации наблюдается при гипокинетических.
При исследовании per rectum прямая кишка бывает растянута и выполнена плотным калом или спастически сокращена, пуста и болезненна при введении пальца в случае дискинетических и рефлекторных Запоры; те же изменения отмечаются при ректороманоскопии (смотри полный свод знаний).
Длительное существование Запоры вызывает различные осложнения, среди которых чаще всего наблюдаются вторичный колит (смотри полный свод знаний) и проктосигмоидит как результат реактивного воспаления; аноректальные заболевания — геморрой (смотри полный свод знаний), трещины (смотри полный свод знаний Задний проход), парапроктит со свищами промежности (смотри полный свод знаний Парапроктит) и так далее; дискинезия желчных путей; каловые камни (смотри полный свод знаний), которые могут вызывать кишечную непроходимость и другие Колит, аноректальные осложнения усиливают Запоры. У больных с Запоры иногда возникают изменения психики ипохондрического характера. Некоторые авторы выделяют так называемый ложные Запоры, когда даже при нормальном стуле отдельные лица проявляют повышенную заботу об акте дефекации, усиленно фиксируют своё внимание на качестве и количестве испражнений, на состоянии анальной области. Подобные психогенные реакции нередко развиваются на фоне уже существующего Запоры
 |
|  |
Рис. 3. | ||
Диагноз
Диагноз устанавливают обычно на основании анамнеза и жалоб больного. Важно выяснение этиологии и типа Запоры, особенно своевременное распознавание опухолевых процессов, вызывающих механический Запоры; при этом наряду с клинический, данными (пожилой возраст, недавнее начало Запоры у лиц с нормальным стулом, примесь крови в кале и другие) большое, диагностическое значение приобретает рентгенологическое исследование, колоноскопия (смотри полный свод знаний), ректор оманоскопия (смотри полный свод знаний). При ректороманоскопии в случае гипермоторики слизистая оболочка прямой и сигмовидной кишок влажная, видна перистальтика, спазмы, окраска слизистой оболочки меняется быстро, при гипомоторике — слизистая оболочка сухая, тусклая, дистальный отдел толстой кишки в спавшемся состоянии, продвижение тубуса затруднено. Известные трудности возникают при дифференциации воспалительных Запоры при колитах и Запоры преимущественно функциональной природы. Распознаванию природы и дифференциации Запоры способствует копрологические исследование (смотри полный свод знаний Кал), биопсия слизистой оболочки прямой или сигмовидной кишки. Большое значение имеет определение типа моторных нарушений толстой кишки. Некоторые данные могут быть получены при пальпации: при преимущественно гипермоторных нарушениях дистальных отделов толстой кишки сигмовидная кишка спастически сокращена, при гипомоторных нарушениях она может быть растянута, не перистальтирует. Важную информацию даёт запись моторики кишечника баллонотензографическим методом.
Рентгенологическое исследование имеет целью выявить нарушения моторной функции и тонуса толстой кишки, первичный или вторичный Запоры Его проводят спустя определённые промежутки времени после приёма внутрь бариевой взвеси — через 4— 6—9—12—24—48 часов и позже. Основное внимание обращают на характер заполнения и опорожнения кишки, пассажа по ней бария, вид гаустр, наличие спастических сокращений, а также скоплений газа и жидкости. К ирригоскопии (смотри полный свод знаний) прибегают в случаях, когда необходимо исключить аномалию развития кишки или её органическое поражение, при которых Запоры (вторичный) может быть симптомом заболевания.
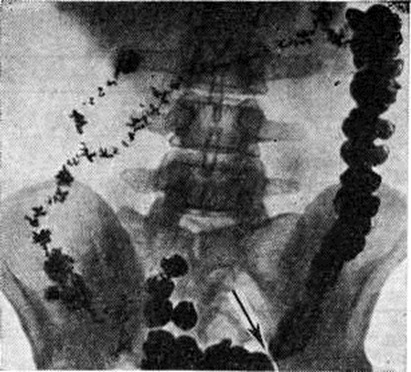
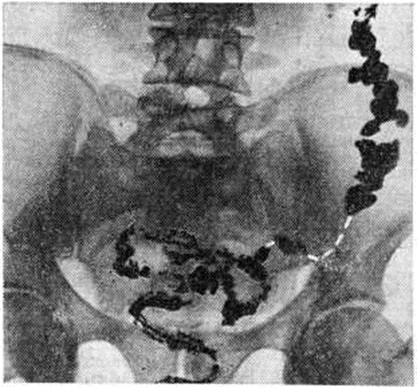
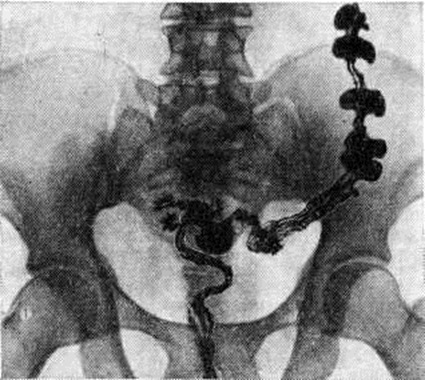
При первичных Запоры обычно обнаруживают снижение моторной функции, повышение, или понижение тонуса кишки. Эти изменения могут распространяться на всю кишку или на отдельные её сегменты (рисунок 1). Рельеф слизистой оболочки имеет нормальный или несколько «раздражённый» характер (ирритационный рельеф): складки приподняты, расположены более продольно или поперечно, но лишены, признаков воспаления. Смещаемость кишки не нарушена. При гиперкинетических Запоры замедление пассажа бария сочетается с регионарным спазмом и глубокой, нередко сегментирующей гаустрацией в виде многочисленных перетяжек (рисунок 2). Спазмированный отдел кишки иногда имеет вид тонкого шнура (рисунок 3). Реже, при атонических Запоры, обнаруживают пониженный тонус всей толстой кишки или отдельных её сегментов, сопровождающийся расширением просвета, поверхностной сглаженной гаустрацией.
| ||
| ||
| ||
| ||
Опорожнение кишки от контрастного вещества при Запоры может происходить в течение 72—96 и более часов (норма 24—36 часов). При Запоры с ограниченным колостазом (сегментарный Запоры) длительная задержка контрастной массы имеет место только в отдельных участках кишки — в слепой и восходящей ободочной (3. восходящего типа, правосторонний), поперечной ободочной (трансверсальный тип Запоры) или в нижней части сигмовидной и прямой кишке (проктогенный Запоры, дисхезия). При этом пассаж бария по остальным отделам кишки остаётся нормальным или, реже, ускоренным. Длительная задержка бария в сигмовидной кишке часто наблюдается при её удлинении. Стаз в слепой и восходящей ободочной кишке может сопровождаться стазом бария в подвздошной кишке и червеобразном отростке. Возможно также сочетание различных видов ограниченных колостазов, например, правостороннего с трансверсальным, трансверсального — с левосторонним.
Классификация Запоры и их дифференциально-диагностическая характеристика представлены в таблице.
Лечение
Терапевтическая тактика при Запоры в значительной степени зависит от их типа и прежде всего предусматривает лечение заболевания, симптомом которого может быть Запоры
При алиментарных Запоры хорошие результаты достигаются корригирующей диетой. Рекомендуют пищу с большим содержанием клетчатки и достаточным количеством жидкости (1,5—2 литров в сутки), продукты, способствующие опорожнению кишечника (кислое молоко, фруктовые соки, хлеб из муки грубого помола н другие). Полезно употребление размоченных в воде чернослива и инжира, настоя из них, пюре из сухофруктов.
При дискинетических Запоры с гипермоторикой прежде всего следует назначать бесшлаковую диету с примесью жиров, постепенно добавляя в пищу клетчатку нежной, а впоследствии более грубой консистенции. Следует избегать продуктов, способствующих усиленному газообразованию (бобовые, молоко и другие). При гипокинетических Запоры назначают растительные жиры, в частности оливковое масло; пищу нужно принимать в достаточном объёме.
Несмотря на большую роль диеты в лечении Запоры, она может не дать никакого результата, если у больного не выработана привычка освобождать кишечник в определённое время дня. Особенно важно учитывать это при лечении Запоры, возникших вследствие подавления позывов на дефекацию. Для восстановления этого рефлекса рекомендуется выпивать по утрам натощак стакан холодной воды или фруктового сока, активизирующих перистальтику. Через полчаса после приёма пищи больной должен с помощью определённых приёмов (соответствующая поза, массаж живота, ритмичное втягивание заднего прохода, надавливание на область между копчиком и задним проходом) попытаться вызвать дефекацию. При повторной попытке целесообразно введение в задний проход глицериновой свечи. Очень важно, чтобы врач с психотерапевтической целью подчеркнул абсолютную эффективность этого метода во всех случаях подобного рода Запоры Необходимыми при лечении Запоры являются мероприятия, регулирующие режим труда и отдыха больных, способствующие налаживанию нормального стула.
Медикаментозная терапия при Запоры должна проводиться с большой осторожностью, кратковременными курсами, под строгим врачебным контролем. Показанием к применению слабительных средств служат острые Запоры В течение короткого времени целесообразно использовать спазмолитические препараты. При нарушении состава и свойств кишечной микрофлоры показаны препараты из живых культур молочнокислых бактерий в сухом виде от 50 до 150 миллиграмм в сутки (или в виде простокваши от 250 миллилитров до 1 литров в сутки) в течение 4 недель. В некоторых случаях целесообразно назначение бактериальных препаратов — колибактерина, бификола. Послабляющим и ветрогонным действием обладают мхи, морские водоросли, лечебный травы (александрийский лист, кора крушины, плоды жостера, семена укропа, цветы ромашки, листья мяты, корень валерианы, цветы бессмертника), которые назначают в виде различных сборов. Иногда эффективны масла (вазелиновое, оливковое), препараты кафиол, агарол и другие.
При лечении проктогенных Запоры используют средства для ректального применения — свечи, микроклизмы. При Запоры показаны минеральные воды (Джермук, Ессентуки, Баталинская и другие) внутрь в холодном или подогретом виде, ректальные способы введения их.
Большое значение при лечении всех видов Запоры имеет общеукрепляющая терапия, психотерапия (смотри полный свод знаний). Больным с Запоры показаны различные физиотерапевтические процедуры: фарадизация и массаж области живота, лечение гальваническим током, УФ-облучение. При гипермоторике применяют электрофорез спазмолитическими препаратами (папаверин, платифиллин, дибазол), препараты магния, при гипомоторике — препараты кальция. При дискинетических Запоры с гипермоторикой назначают диатермию, парафиновые аппликации на живот. У больных с преобладанием гипомоторных расстройств показаны прохладные водные процедуры, при преобладании гипермоторики — тёплые водные процедуры. Грязевое лечение (аппликации грязи на живот, грязевые тампоны, вводимые в прямую кишку) рекомендуется при воспалительных Запоры. Больным с проктогенным Запоры назначают массаж прямой кишки, фарадизацию области анальных сфинктеров.
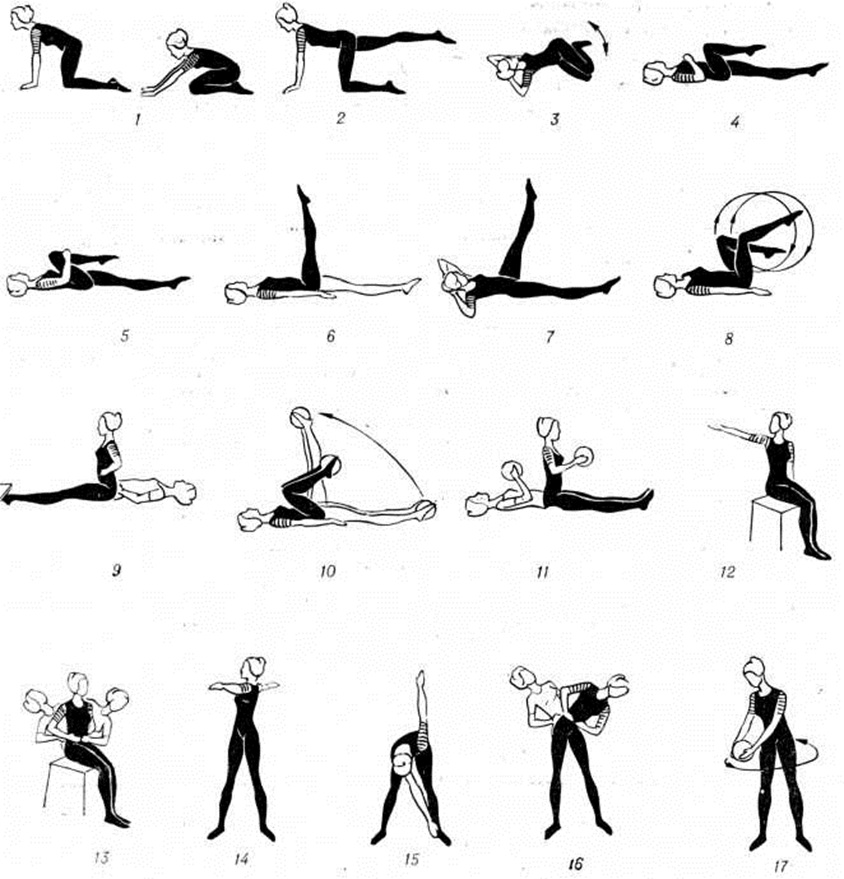
Лечебная физкультура в комплексном лечении Запоры оказывает общеукрепляющее и оздоровительное влияние на весь организм, а так же специальное действие на функции кишечника, улучшая его кровообращение и моторику.
Примечание. Каждое из указанных в тексте упражнений выполняется 6—8 раз, число их повторений может быть соответственно уменьшено или увеличено в зависимости от физической подготовленности и состояния здоровья.
В продвижении и удалении фекальных масс значительную роль играет изменение внутрибрюшного давления, возникающее во время дыхательного акта, при сокращении и расслаблении мышц брюшного пресса, во время выполнения физических упражнений. Наиболее полно перечисленные механизмы действуют при смене положений тела.
Основными формами лечебный физкультуры является лечебный гимнастика, утренняя гигиенических гимнастика, пешеходные прогулки, дозированная езда на велосипеде, плавание, лыжные прогулки и прочее Подбор упражнений для осуществления общего воздействия на организм, а также специальных упражнений для брюшного пресса должен проводиться с учётом особенностей течения патологический процесса и общего состояния больного.
Лечебный физкультура показана при неврогенных Запоры с наличием как гипо-, так и гиперкинетических нарушений. Противопоказаниями являются органические изменения кишечника: выраженный спаечный процесс, наличие опухоли, кровотечения. При преобладании гиперкинетических явлений большое внимание должно уделяться выбору исходных положений, способствующих расслаблению передней брюшной стенки,— стоя на четвереньках, лёжа на спине с согнутыми ногами (рисунок 4, 1—4), а также упражнений для мышц брюшного пресса и особенно тех из них, в которых выражен момент усилия — одновременное поднимание и опускание прямых ног в положении лёжа, «велосипед» и прочее. При преобладании гипокинетических явлений в кишечнике и хорошем общем состоянии больного делают акцент на упражнения для мышц живота в различных исходных положениях с силовыми элементами и значительной нагрузкой (рисунок 4, 5—17).
Хороший эффект даёт сочетание лечебный физкультуры с водными процедурами и дифференцированным массажем (смотри полный свод знаний). Курс лечения длится от 2—3 недель до нескольких месяцев. В процессе занятий лечебный физкультурой увеличение нагрузки должно происходить постепенно, с постоянным контролем за состоянием больного и его реакцией на физических упражнения.
При некоторых заболеваниях, сопровождающихся Запоры, применяется оперативное лечение. Такими заболеваниями могут быть опухоли желудочно-кишечные тракта, брыжейки, воспалительные инфильтраты и рубцовые стриктуры, каловые камни, врождённые и приобретённые аномалии толстой кишки — различные виды расширения и удлинения её и другие Оперативное лечение показано и при некоторых формах Запоры, сопровождающих ишемические колиты.
При наличии опухоли, воспалительного инфильтрата в толстой кишке или её брыжейке, спаечного процесса той же локализации производят резекции пораженных отделов толстой кишки или брыжейки; при сдавлении кишки рубцовым тяжом последний рассекают и места его прикрепления к кишке перитонизируют.
При врождённых и приобретённых формах мегаколон (смотри полный свод знаний) применяются резекции аганглионарных отделов толстой или прямой кишки. При ишемических колитах применяют операции, восстанавливающие кровоток в артериях толстой кишки. В случае стриктур кишечника ишемического происхождения производят широкие резекции суженных участков кишки в пределах тканей с хорошим кровоснабжением.
Профилактика
Мероприятия, направленные на предупреждение Запоры, включают прежде всего выработку с раннего детства привычки к ежедневному опорожнению кишечника в определённое время. Среди населения следует проводить санитарный-просвет, работу о гигиене питания, значении овощей и фруктов в пищевом рационе, достаточной физических подвижности, рекомендовать мероприятия, укрепляющие общее физических состояние организма, нервную систему. Большое значение имеет содержание туалетов в хороших санитарный условиях, ограничение бесконтрольного применения лекарственных средств.
Запоры у детей
Самая частая причина Запоры у грудных детей — нарушение вскармливания и усвоения питательных веществ. При количественном недокорме или очень хорошем всасывании грудного молока объем экскрементов слишком мал, чтобы возбудить позыв к дефекации. Постоянную задержку стула на 2—3 дня в таких случаях не относят к истинным Запоры и рассматривают как псевдозапор. К возникновению Запоры в грудном и раннем возрасте ведёт вскармливание главным образом молочной пищей без достаточного добавления содержащих клетчатку овощных блюд и углеводов. Избыток жира при этом усугубляет Запоры, способствуя усиленному образованию щёлочноземельных мыл и тем самым ещё большему затвердению кала. Отсутствие выделения мекония и задержка стула у новорождённых наблюдаются также при мекониальном илеусе, при врождённой атрезии или сужении какого-либо отрезка кишечника, мегаколоне. У детей этих возрастных групп встречаются, кроме того, Запоры вследствие общей мышечной гипотонии, сочетающейся с гипотонией кишечника, обусловленной рахитом, выраженной гипотрофией, гипотиреозом, болезнью Дауна, перенесёнными кишечными инфекционными заболеваниями.
Появлению Запоры у детей старшего возраста способствуют те же причины, которые приводят к Запоры у взрослых. Развитие привычных спастических Запоры у детей дошкольного и школьного возраста может явиться следствием отсутствия привычки к регулярному опорожнению кишечника в определённое время, систематического подавления позыва к дефекации, возникающего во время занятий, увлекательных игр и тому подобное
Клинической, симптомы Запоры у детей и методика обследования аналогичны описанным у взрослых. Самочувствие при Запоры у детей длительное время может оставаться удовлетворительным. После многодневной задержки стула возможна интоксикация с повторной рвотой, обезвоживанием, повышением температуры тела, приступообразными болями в животе, признаками сердечно-сосудистых нарушений.
Лечение Запоры у детей назначают с учётом его причины. При грудном вскармливании налаживают режим кормящей матери, коррелируют питание детей, вводя докорм или соответствующий возрасту ребёнка прикорм: в первом полугодии — соки (морковный, виноградный) в количестве 30—50 миллилитров, после полугода — протёртые овощи и фрукты. Ребёнка необходимо с раннего возраста приучать к систематическому ежедневному опорожнению кишечника.
Диетическое лечение Запоры у детей старшего возраста аналогично описанному у взрослых; рекомендуются подвижные игры на воздухе, прогулки. Детям с гиперкинетическими Запоры рекомендуют измельчённую обработанную пищу, назначают витаминные препараты, прежде всего тиамин. При гипокинетических Запоры показаны массаж живота, лечебный гимнастика, способствующая укреплению мышц брюшного пресса, улучшению моторики кишечника. В начале лечения можно назначить внутрь вазелиновое масло по чайной или десертной ложке 1 — 2 раза в день, которое размягчает каловые массы.
При появлении признаков острой интоксикации необходимо промыть кишечник, по показаниям назначить сердечные средства. Врождённые пороки развития пищеварительного тракта, вызывающие Запоры, требуют оперативного лечения.
Запоры в пожилом и старческом возрастеОни обусловлены теми же этиологического факторами, что и у более молодых лиц. Атрофия слизистой оболочки и мышечного слоя кишечника, повышенная заселённость кишечника микрофлорой и изменение её состава, слабость мускулатуры брюшного пресса и тазового дна — факторы, предрасполагающие к развитию Запоры в этих возрастных группах. Известную роль играют также нарушения мезентериального кровообращения, снижение активности ряда ферментов, участвующих в мембранном пищеварении. В пожилом и старческом возрасте могут наблюдаться все типы Запоры, однако чаще встречаются Запоры алиментарные, вследствие органических заболеваний центральная нервная система, гиподинамические, проктогенные.
Помимо симптомов, характерных для Запоры в любом возрасте, в пожилом и старческом возрасте могут встречаться осложнения, обычно не наблюдающиеся у молодых людей: недержание кала, механическая непроходимость кишечника, задержка мочи вследствие давления на мочевой пузырь переполненной ампулы прямой кишки, ректальные кровотечения из язв слизистой оболочки прямой кишки.
Диагностика Запоры в пожилом и старческом возрасте проводится по общепринятой методике. Особенность лечения Запоры в этой возрастной группе — назначение сниженных доз медикаментозных средств.
|
Витебский E.М.; Кишковский A.H.; Федоров В.Д.; Фёдорова Г.С.; Фролькис А.В. |

|
⇐ Перейти на главную страницу сайта |
⇑ Вернуться в начало страницы ⇑ |
Библиотека Ordo Deus ⇒ |
⇐ Заикание |
⇓ Полный свод знаний. Том первый А. ⇓ |
Застойный сосок ⇒ |
|
Все статьи в полном изложении, Вы можете найти в большой медицинской энциклопедии — Главный редактор: академик АН СССР (РАН) и АМН СССР (РАМН) Б.В. Петровский. — Москва издательство «Советская энциклопедия» 1989г. |
|
Внимание! Вы находитесь в библиотеке «Ordo Deus». Все книги в электронном варианте, содержащиеся в библиотеке «Ordo Deus», принадлежат их законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для чтения. |
|
Библиотека «Ordo Deus» не преследует никакой коммерческой выгоды. |
|
Все авторские права сохраняются за правообладателями. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь с нами по e-mail: |
Вас категорически не устраивает перспектива безвозвратно исчезнуть из этого мира? Вы не желаете закончить свой жизненный путь в виде омерзительной гниющей органической массы пожираемой копошащимися в ней могильными червями? Вы желаете вернувшись в молодость прожить ещё одну жизнь? Начать всё заново? Исправить совершённые ошибки? Осуществить несбывшиеся мечты? Перейдите по ссылке: «главная страница».
|
© Ordo Deus, 2010. При копировании ссылка на сайт http://www.ordodeus.ru обязательна. |